Выравнивания ног перелом операция
Сегодня трудно найти человека, полностью довольного своими ногами. Как и совершенная форма носа, совершенные ноги даны единицам, и это приносит немало расстройств не только женщинам, но и мужчинам. Особенно досаждают кривые ноги. Люди готовы смириться даже с короткими, но только не с похожими на скобки ногами, и согласны перенести ради исправления их кривизны даже сложную дорогостоящую операцию. Всегда ли оправданно операционное выпрямление ног?
Для операции по выпрямлению ног нужны серьезные основания
Операционное выпрямление ног – как это происходит
Показанием для коррекции ног являются:
- костные дисплазии ног;
- укорочения конечностей после травмы;
- выраженные вальгусные или варусные деформации;
- плоскостопие с вальгусной деформацией стопы.
Медицинскую операцию по исправлению кривизны конечностей назначают с целями предотвращения развития артроза коленных, голеностопных и стопных суставов и сохранения двигательных функций в будущем.
В остальных случаях ортопедию, связанную с коррекцией формы ног, следует рассматривать как косметическую.
Прежде чем решаться на операцию, нужно определить, действительно ли ноги настолько кривые, что нет иного выхода, кроме оперативного.
Типы кривизны ног: ложная и истинная кривизна
Для определения типа кривизны проведите несложный тест:
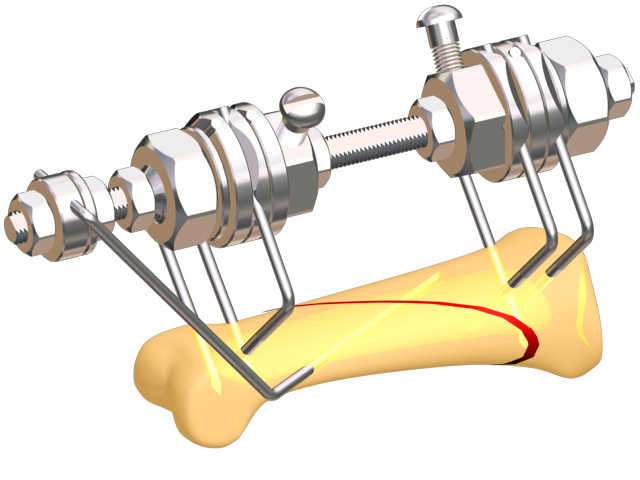
Разные типы кривизны ног
- Встаньте перед зеркалом ровно, выпрямив ноги и соединив вместе колени и пятки стоп, слегка разведя наружу носки.
- В идеале внутренняя часть колен, икры голеней и пятки должны без усилий соприкасаться, и между ними не должно оставаться промежутков.
- Если при соединенных вместе стопах колени не смыкаются, и между ногами образуется внутренний веретенообразный контур, то это О-образная или варусная деформация.
- Если, наоборот, не смыкаются стопы при соединенных коленях, а наружный контур ног напоминает букву Х, то это вальгусная деформация.
- Кривизна ног, вызванная нарушенной соосностью костей, называется истинной.
- Есть еще такое понятие, как ложная кривизна: ноги выглядят кривыми не из-за нарушения соосности бедренной и большеберцевой кости, а из-за дефектов мягких тканей голени:
- плохо развитые мышцы;
- нетипичное крепление икроножной мышцы:
Наиболее благоприятно положение мышцы ближе к внутренней поверхности голени. Наружное расположение создает визуальный эффект кривизны.
Как избежать ортопедической операции
В большинстве случаев кривизну ног даже при слабых и умеренных деформациях ног можно устранить либо значительно уменьшить при помощи упражнений для голени и бедер:
- ежедневного бега;
- подъемов с пятки на носок;
- приседаний;
- упражнений на велотренажере и т.д.
Скорректировать форму голени и исправить кривизну можно также при помощи куропластики – пластической операции, при котором в мягкие ткани вставляется силиконовый имплантат. Хоть это очень дорогая операция (от 80 000 до 200 000 руб), она гораздо менее травматична и требует меньшего срока реабилитации.
Изменить форму ноги можно и при помощи пластической операции
Для сравнения: стоимость операционной коррекции ног на аппарате Илизарова – от 40 до 100 тыс. руб.Более щадящий способ (и чуть менее дорогой) – липофилинг – это перекачка собственного жира пациента в голень из других участков тела (стоимость – от 80 до 150 тыс. руб.).
Липофилинг – это пересадка жира в голень из другой части тела
Но данный метод подойдет при незначительном искривлении и исключительно тем, у кого есть запасные жировые депо.И еще: незначительный дефект лучше все же попытаться исправить в тренажерном зале, чем прибегать к дорогому и не дающему гарантии способу (жир – категория обтекаемая и ненадежная).
Уменьшить визуально кривизну ног можно их правильной постановкой. Присмотритесь к тому, как вы стоите и ходите:
- не поворачиваете ли носки ног внутрь,
- не сгибаете ли ноги в коленях и т.д.
Типы операций по корректировке ног
Если решение об операции все-таки принято, то вы должны выбрать метод операции. Сегодня ортопедические операции выполняют следующими методами:
- наружной фиксацией,
- внутренней фиксацией,
- комбинированными способами.
При наружной фиксации долгое время придется ходить со специальным приспособлением на ногах – аппаратом Илизарова.
При этом способе выпрямления на ногах несколько месяцев носится аппарат Илизарова
При внутренней фиксации в кость вставляется стержень.Несмотря на то, что стержневой способ позволяет несколько сократить время коррекции, он более травматичный, так как при нем необходима еще одна операция для извлечения стержня.Комбинированный метод применяют в сложных случаях, когда необходимо выпрямление и бедра, и голени.
Возможна ли экспресс-коррекция?
Идя на операцию, знайте, что никаких экспресс-методов, несмотря на обещания и заверения не существует:
Коррекция ног, как и удлинение, основывается на предварительном иссечении костей и последующей регенерации, а это, как известно, процесс длительный:
- Наращение одного сантиметра костной ткани требует в среднем одного месяца при благоприятных условиях, а для коррекции кривизны порой необходимо рубцевание в 4 – 6 см.
- После снятия наружного аппарата или извлечения стержня следует иммобилизация с наложением лангеты на срок до четырех месяцев.
Разумеется, все случаи индивидуальны, зависящие от степени кривизны и способов репозиции:
- При угловой коррекции, например, возможен неполный надрез кости, что сокращает время исправления дефекта.
- Коррекции, сопровождающиеся смещением кости или ее дистракцией, а также комбинации методов занимают больший период время.
Коррекция формы ноги на аппарате Илизарова
В основном отечественные ортопеды работают на аппарате Илизарова, приспособленного на выполнение следующих операций:
- удлинение конечности;
- исправление угловой деформации;
- медиализация;
- устранение ротационного смещения;
Иногда на аппарате Илизарова производят еще одну операцию – коррекцию положения выступающей головки малоберцовой кости, но так как это происходит методом удлинения конечности, не будем ее отдельно выделять.
Как проходит выпрямление ног
Так происходит установка аппарата на ногу
- Через просверленные отверстия внизу и вверху голени проводятся спицы.
- Спицы прочно фиксируют кольцами аппарата.
- Производится рассечение кости- при помощи ортопедического долота пробивают отверстия в самых прочных участках, затем кость ломают или надламывают.
- Накладываются швы.
- В процессе коррекции, начинающейся через неделю после операции, одним из трех методов (угловым, медиальным, ротационным) либо их комбинацией выполняют постепенную репозицию костей по смоделированной на компьютере модели:
- Использование компьютера позволяет провести коррекцию формы ноги с большой точностью.
- Весь период коррекции, который в среднем занимает четыре месяца, аппарат находится на ноге. С ним можно ходить без костылей и заниматься повседневными делами, правда вес аппарата и спицы, травмирующие кожу, создают много неудобств.
- Аппарат снимается по решению хирурга, после того как рентген подтвердит достаточную плотность костного рубца.
- После снятия аппарата происходит фиксация ноги ортезом:
- в этот период придется походить с костылями или на ходунках;
- нагрузку на ногу нужно увеличивать медленно при помощи реабилитационных упражнений.
Рассмотрим примеры коррекционных операций на аппарате Илизарова.
Чаще всего к ортопеду обращаются для исправления варусной (О-образной) кривизны ног.
Х-образные (вальгусные) деформации составляют менее 10 % в ортопедической практике, и обратившиеся по их поводу к врачам пациенты – в основном мужчины. Поводом для операции становятся обычно такие дефекты, которые невозможно скрыть под брюками.
Выпрямление ног угловой коррекцией
Эта методика самая простая:
Схема угловой коррекции большеберцовой кости
Кость надрезается и поворачивается под углом до выравнивания:
- При О-образной форме ног надрез большеберцовой кости производится от внутренней стороны голени, и сама кость поворачивается наружу.
- При Х-образной форме – надрез делается от наружной стороны, а кость поворачивается вовнутрь.
- Технически это осуществляется односторонней дистракцией:
- подкручивание болтов идет только с внутренней стороны при О-образной кривизне, и только с наружной – при Х-образной.
Если кривизна ноги большая, то пересечение кости делается полное.
Коррекция при помощи медиального смещения
- Нижний фрагмент кости смещается при варусной деформации вовнутрь, при вальгусной – кнаружи.
- Для достижения лучшего результата можно комбинировать угловую и медиальную коррекцию, медиальное смещение с удлинением.
Схема медиального смещения большеберцовой кости
Выпрямление ноги путем ротации
Этот вид коррекции производится редко и только при выраженной ротации и асимметрии ног.Наружная или внутренняя ротация (поворот кости вокруг собственной оси) может быть на одной или обеих конечностях и сопровождаться варусной или вальгусной деформацией.
Обычно ротацию устраняют попутно во время операции по устранению кривизны ног, при этом кость постепенно, также ротацией, но в обратном направлении, возвращают на место.
Так выглядят операционное выправление ног «на бумаге». В жизни все намного сложнее и болезненней. Поэтому запаситесь терпением, мужеством и обезболивающими, помня, что красота (да и здоровье), требуют порой жертв, но эти жертвы должны быть оправданы.
Видео: Кривые ноги
Источник
Неправильное срастание костей после перелома характеризуется болезненностью в костях и расположенных рядом суставах, смещением анатомически верной оси конечности и деформацией самой кости. В результате искривления костей нарушаются их физиологические функции. Исправить аномально сросшиеся после перелома кости можно только оперативным путем.
Аномальное сращивание костей после перелома является показанием для проведения хирургического вмешательства.
Существует три вида основных ортопедических операций:
- Корригирующая остеотомия.
- Остеосинтез.
- Краевая резекция костей.
Остеотомия
Неправильное срастание костей после перелома исправляют с помощью корригирующей остеотомии. Данная операция проводится под общей анестезией, как самостоятельное хирургическое вмешательство, либо как один из этапов другой серьёзной операции.
Целью её является устранение возникшей костной деформации.
Для этого в процессе операции неправильно сросшуюся кость вновь ломают или рассекают лазером, энергией радиоволн либо традиционными хирургическими инструментами.
Образовавшиеся костные фрагменты соединяют между собой в новом, правильном положении спицами, винтами, пластинами или специальными аппаратами.
В процессе операции используют также принцип скелетного вытяжения, когда к помещённой в кость спице подвешивается груз, благодаря чему кость вытягивается и принимает нужное для нормального сращивания положение.

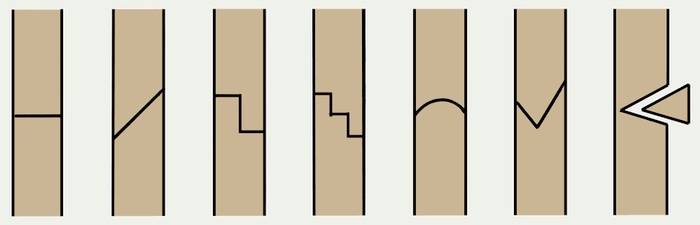
По типу проведения остеотомия бывает:
- Открытой, в процессе которой хирург делает 10-12-ти сантиметровый разрез кожи, открывающий кость, отделяет от кости надкостницу и проводит рассечение кости. В некоторых случаях кость рассекают по предварительно просверленным отверстиям.
- Закрытой, когда кожа в месте повреждения разрезается лишь на 2-3 сантиметра, затем с помощью хирургического инструмента кость надсекается примерно на ¾ её толщины, далее оставшийся нерассечённым участок кости доламывается.
Во время остеотомии закрытого типа можно серьёзно повредить нервы и крупные сосуды, поэтому для выравнивания костей при их неправильном срастании применяют, как правило, остеотомию открытого типа!
Оперируют, чаще всего, кости верхних или нижних конечностей, чтобы вернуть им утраченный при переломе и неправильном срастании нормальный функционал.
Благодаря остеотомии, ногам пациента возвращается положение, необходимое для передвижения, рукам – для выполнения анатомически присущих им движений.
Остеотомию нельзя делать при:
- Сердечно-сосудистых патологиях.
- Тяжелых заболеваниях печени, почек и других внутренних органов.
- Обострении хронических либо наличии остро протекающих заболеваний.
- Гнойном инфицировании тканей или органов.
Как любое хирургическое вмешательство, остеотомия опасна следующими возможными осложнениями:
- Смещением костных фрагментов.
- Возникновением ложного сустава.
- Инфицированием послеоперационной раны, вплоть до нагноения.
- Замедлением процесса сращивания костей.
Остеосинтез
Данный метод лечения неправильно сросшихся переломов сегодня весьма популярен и применяется довольно широко.
Суть его заключается в том, что в процессе операции обломки костей сопоставляются друг с другом с помощью различных фиксаторов. Как правило, это специальные винты, штифты, шурупы, проволоки, спицы или гвозди, сделанные из стойких к постоянному механическому воздействию неокисляющихся материалов.
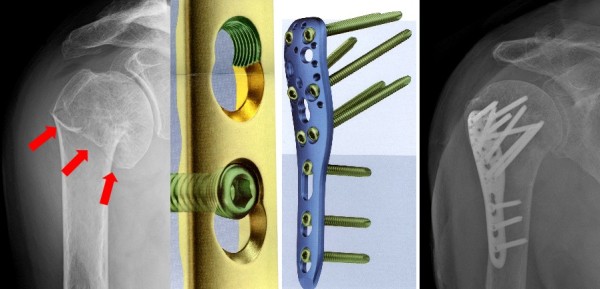
Для подобных имплантатов используют костную ткань, инертные пластиковые фиксаторы и такие вещества, как титан, нержавеющая сталь, кобальтовый сплав виталлиум.
Длительное скрепление костей имплантатами дает возможность им полностью восстановиться после перелома!
Различают два вида остеосинтеза:
- Наружный, или чрескостный, при котором для соединения костных обломков снаружи используется аппарат Илизарова и другие аналогичные устройства.
- Внутренний, или погружной, когда кости фиксируются имплантатами внутри тела пациента. Во время оперативного вмешательства используют один из видов анестезии. После накостного погружного остеосинтеза кости зачастую дополнительно фиксируют наложением гипсовой повязки.
Остеосинтез применяется для сопоставления отломков длинных трубчатых костей голени, бедра, плеча и предплечья, а также при внутрисуставных переломах и для сращивания поврежденных мелких костей стопы и кисти.
Благодаря произведенной при остеосинтезе фиксации достигается неподвижность сломанных костей, что позволяет им срастаться физиологически правильно.
Соединение костей, сделанное хирургами в процессе операции, по своему характеру может быть:
- Относительным, допускающим минимальные движения костей между собой.
- Абсолютным. При этом между костными обломками нет даже микроскопических перемещений.
После полного сращивания костей металлические имплантаты удаляются из тела больного!
Для данной хирургической операции существует ряд противопоказаний:
- Загрязнение и инфицирование раны в месте перелома.
- Общее тяжелое состояние пострадавшего.
- Обширная зона повреждения при открытых переломах.
- Наличие у пациентов заболеваний, сопровождающихся судорогами.
- Тяжелая форма остеопороза, при которой крошатся кости.
При проведении операции остеосинтеза могут возникнуть следующие осложнения:
- В кости может нарушиться кровоснабжение, так как при фиксации хирург обнажает достаточно большой её участок, лишая кость части окружающих тканей, пронизанных кровеносными сосудами и нервными волокнами.
- Ослабление костей множественными отверстиями, просверленными для введения винтов или шурупов.
- Повреждение в ходе операции мягких тканей, окружающих кость.
- Внесение в операционную рану инфекции из-за недостатка антисептических и асептических мер предосторожности.
Частичная резекция кости
Операция по резекции кости заключается в иссечении её поврежденного участка.
Резекция может проводиться, как самостоятельное хирургическое вмешательство, а может являться этапом другой операции.
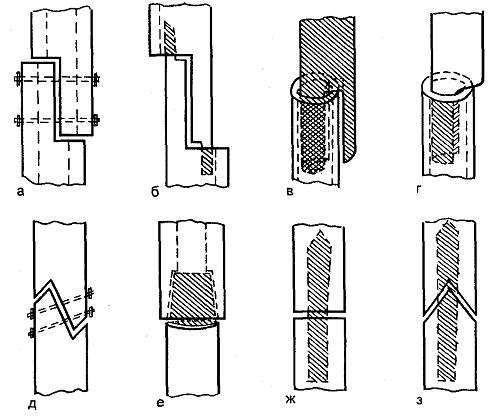
Частичная или краевая резекция бывает двух видов:
- Поднадкостничная, при которой верхний слой костной ткани (надкостницу) хирург рассекает скальпелем в двух местах – ниже и выше области поражения. Причём делается это на стыке здоровых и повреждённых тканей. Затем с помощью специального инструмента надкостница отделяется от кости. После этого освобожденная кость перепиливается сверху и снизу, в местах отслойки надкостницы.
- Чрезнадкостничная. Операция выполняется аналогично предыдущей, с той лишь разницей, что отслойка надкостницы производится в сторону поражённого, а не здорового участка кости.
Во время резекции пациент находится под общим наркозом или под действием проводниковой анестезии!
Источник
Что такое для девушки кривые ноги, думаю, не надо объяснять никому — это катастрофа.
Это невозможность надеть никакую другую одежду, за исключением стандартных брюк и юбки в пол. Да что мини, даже юбка средней длины- невозможная роскошь, кривые ноги видно во всем: шорты, капри, лосины, купальник — все это вне зоны доступа, если не хочешь получить град насмешек за спиной.
— С такими ногами только в карточные дамы!
— Ножки — как на конкурсе бомбежки, лучше уж ходить на руках!
Я со школьной скамьи мечтала выпрямить ноги. Мечтала как и все девочки ходить в платьях, юбках и сарафанах и чувствовать себя принцессой, и чтобы мальчики оборачивались вслед!
Более 15-ти лет этот физический недостаток поправим – с помощью операции. Непонятно, почему, но операции по выпрямлению до сих пор простым обывателям кажутся чем-то жутко пугающим, страшным или (тоже имело место быть) «верхом идиотизма».
Меня лично отговаривали двое знакомых кандидатов медицинских наук! Один просто сказал: «Не выдумывай #@&». Второй, взяв в руки ручку и бумагу, нарисовал процесс и популярно объяснил, чем это может грозить впоследствии. Но они меня не переубедили.
В своих поисках я перепробовала все: накачивание икроножных мышц, специальные физические упражнения, слышала про определенную йогу, думала вставить импланты в икры (но при моей деформации это не помогло бы), даже купила аппарат для увеличения роста, помогающий сесть на шпагат и обещающий устранить кривизну (может, кому и помогло, но мне нет) — все тщетно.
2006 год. Январь. Я на первом курсе института. Однажды, сидя на работе, забила в поисковике «выпрямление кривых ног». К этому времени я уже что-то слышала об операциях на ногах, но по большей части это касалось удлинения, а не выпрямления. Информация о выпрямлении выглядела какой-то неправдоподобной, сама операция казалось чем-то труднодостижимым, так как клиника, в которой ее делали, находилась в Волгограде, а не в Москве, и цена этого удовольствия для студентки-первокурсницы была неподъемно велика.
Мечту пришлось положить на полку.
2011 год. Декабрь. У меня не пойми что с дипломом, выматывающая работа и плюс ко всему жуткая депрессия — я на грани разрыва с молодым человеком. В Новый Год он дал мне понять, что мы больше не пара.
Тогда я поняла: мне нужно что-то сделать ДЛЯ Себя, иначе я что-то сделаю С Собой. И решение пришло: надо сделать операцию! Боль физическая отвлечет от боли душевной, и плюс ко всему я наконец-то смогу носить красивые юбки и радоваться жизни!
Стала собирать информацию. Надо было выбрать клинику и доктора. Перемолола, прошерстила, сопоставила, оценила все, и выбор был сделан: доктор Акшин Беюкович Багиров, клиника №1 в Люблино. В клинику я поехала, так сказать, на разведку, а он в меня сразу вселил уверенность, направил на обследование и вручил лист с перечнем необходимого прохождения анализов. Я оформила кредит, теперь я могла себе это позволить: выплаты были вполне подъемными.
В день операции в больнице я увидела девочку, сидящую на диване, из-под брюк у нее виднелось металлическое колечко от аппарата, который предстояло носить и мне. Она спокойно сидела в ожидании приема. Мы переглянулись. «Самое главное — ничего не бойся и слушай все то, что говорят врачи и медсестры», — сказала она. Наше общение заняло буквально пару минут, но ее наставления, спокойствие и радость на лице подействовали на меня, как слова доброго ангела. Все будет хорошо. Я это чувствовала.
Последний штрих на пути к новой жизни. На меня надели медобмундирование, и все бы уже готово, но вот
в этот самый момент ко мне пришла мысль: «Свет, ну зачем тебе все это надо, собирайся домой». Если честно, я бы, наверное, сбежала. Остановила меня мысль… о кредите. Отдавать-то все равно! И я осталась.
Наркоз, которого я так боялась, был самым сладким сном в моей жизни. Я, оказывается, забыла, что такое нормальный сон. Анестезия двойная: в позвоночник (для ног), и в руку (общий). И то и другое совершенно НЕ БОЛЬНО.
Первые 2 дня лежишь не встаешь, еда в постель, удобства через катетер. Ног не чувствуешь, боли тоже, шевелить можешь только стопами и пальцами, и пока не шевелишься — жизнь прекрасна. В информации, полученной мной изначально, говорилось, что ходить самостоятельно в аппаратах пациент начинает через 2 недели. И это правда – НО! Самостоятельно — это значит без медсестры. Но при помощи ходунков.
«Мои ожидания, что через 2 недели (максимум месяц) я буду ходить на работу, пряча аппараты под широкими велюровыми штанами, не оправдались.»
На 3-й день пребывания в больнице — обязательный подъем. Честно говоря, я не ожидала, что это будет ТАК сложно. Но это было похоже на подъем Стивена Сигала с реанимационного ложа в фильме «Смерти вопреки».
К нижней части аппаратов привязывается веревочка и дается в руки, и ей, как марионеткой, управляешь своими конечностями, снимая сначала одну, потом другую ногу, потому что они тяжелые и не сгибаются. Это один из 2-х самых сложных болевых этапов.
Затем заправляешь веревочки в кармашки (у меня уже первая подготовленная юбочка!) и, оперевшись на ходунки (бесплатное приложение, выдают сразу в больнице), начинаешь движение вперед… 5 метров, но каких! Пот с меня лил ручьями, на каждом метре остановка и стакан холодной воды для восстановления. Все под заботливым надзором медсестры. И так каждый день, чтоб ноги привыкали. Синяки с обратной стороны икр жуткие. Сходят долго. Но морально я была и к этому готова.
Источник
