Восстановление после перелома голени остеосинтез
Восстановление после перелома голени включает реабилитационные мероприятия, направленные на возврат конечности присущих до перелома функций. Сроки восстановления после болезни варьируются и зависят от сложности травмы (перелом со смещением либо простой закрытый), возраста пациента и настойчивости больного в выполнении реабилитационных процедур. Дополнительную сложность восстановлению придает иммобилизация, в которой находилась конечность на протяжении течения болезни, перелома и срастания костей.
Реабилитационные мероприятия, проводящиеся после перелома голени
После снятия с ноги гипса, когда кости срослись, проводят мероприятия, преследующие цели:
- Устранение атрофии мышц, возникшей оттого, что нога продолжительное время находилась в неподвижном состоянии (иммобилизация);
- Устранение застойных явлений и изменений сосудов, возникших под воздействием иммобилизации;
- Возвращение эластичности связкам голени;
- Восстановление функций ноги, укрепление мышечного тонуса.
Для выполнения поставленных задач по восстановлению врачами назначаются группы действий:
- Массаж и растирание;
- Физиотерапевтические процедуры;
- Лечебная гимнастика (ЛФК);
- Диета, обогащенная продуктами, содержащими кальций и кремний.
Продукты с кальцием
Для скорейшего восстановления подвижности ноги процедуры назначаются врачом комплексно, с учетом сложности перенесенной травмы (к примеру, со смещением либо без) и особенностей пациента, характеристики сохраняет история болезни. Непосредственно от пациента зависит многое. Главным становится желание скорее оправиться от болезни.
Многие пациенты, перенесшие перелом, возвращаясь домой после травматологии, боятся начинать ходить, разрабатывать ногу по причине боли, в первое время сопровождающей упражнения. Люди опасаются заново приобрести подобную травму, берегут себя, опасаясь давать дополнительную и незаменимую для реабилитации нагрузку на ногу.
Массаж и растирание
Долгая иммобилизация в период болезни влечет нарушение кровотока и образование взаимосвязанного отёка. Для снижения отечности и восстановления кровотока и костной целостности, когда важно привести атрофированные мышцы в тонус и ликвидировать застои в сосудах, применяют растирания. Действенны растирания с применением кедрового либо пихтового масла, специальных кремов. Потребуется разминающими и поглаживающими движениями втирать масло в голень, увеличивая питание мышц, повышая тонус и эластичность.
Массаж проводится в ряд этапов. Интенсивные, разогревающие поглаживания направлены на подготовку к последующим действиям. Проводятся открытой и расслабленной ладонью. После разогрева производятся выжимательные движения ребром кисти поперек пораженного места. Позже применяется череда растираний: подушечками пальцев, несколькими пальцами одновременно, согнутыми пальцами. Оканчивают массаж лёгким потряхиванием травмированной ноги.
Массаж возможно проводить самостоятельно в домашних условиях, при помощи медика в условиях стационара, либо допустимо ходить к мануальному терапевту. Как действовать лучше для пациента, определит лечащий врач.
Реабилитация после перелома
Физиотерапевтические процедуры
Физиотерапевтические процедуры начинают применять, когда нога находится в загипсованном состоянии в условиях стационара, продолжая по возвращению больного из травматологии.
В домашних условиях применяют разогревающие ванночки с отварами трав либо добавлением морских солей, компрессы и прогревания с применением парафина. Процедуры помогают избавиться от отечности, образовавшейся, когда происходила иммобилизация ноги.
Амбулаторно и в условиях стационара пациенту проводят процедуры:
- Ультрафиолетовое облучение, требуется для формирования витамина D, помогающего в усвоении организмом кремния и кальция, благодаря которым кость быстрей заживает. Ультрафиолет допустимо применять через 3 дня с момента загипсовывания ноги, либо вправления обломков кости при переломе со смещением. Как правило, хватает 10-12 процедур ультрафиолетового облучения, проводимых ежедневно.
- УВЧ, как и ультрафиолет, возможно применять по прошествии трёх дней с момента наложения гипсовой повязки, либо вправления обломков кости, при переломе со смещением. Применяется при отёке, вызванном иммобилизацией, возникающем при снятии гипса. Высокие частоты, проникающие в костную и мышечную ткани, корректируют деятельность лимфатических и кровеносных сосудов. Воздействие снижает воспаление и отёк, риск появления патологии в виде костной мозоли. Проводится курс из 10 каждодневных процедур.
- Электрофорез кальция. Применяется через 12 дней после наложения гипсовой повязки на голень курсом 10-12 дней. Благодаря электрофорезу костная ткань насыщается кальцием, что благосклонно сказывается на заживании и срастании костей, особенно при переломе со смещением.
Магнитная терапия голени
- Магнитотерапия хороша для профилактики атрофирования мышц голени и стабилизации кровотока, на которые влияет долговременная иммобилизация конечности. Стимулирующие магнитные импульсы применяют через 1,5 недели после наложения гипсовой повязки на ногу, при условии, что в операции не использованы металлические элементы, фиксирующие кости. Курс включает до 12 процедур, проводимых ежедневно.
- Инфракрасную лазерную терапию допустимо применять 8-10 раз в лучшем случае через 1,5 недели после операции, либо наложения гипса на ногу. Костная ткань поглощает электромагнитное излучение, благодаря чему улучшается обмен в тканях, заживление мышц и связок, ослабленных иммобилизацией, ускоряется.
- Экстракорпоральная ударно-волновая терапия хороша, когда костная ткань малоберцовой или большеберцовой костей долго не сращивается. Терапию применяют не ранее 14 дней после наложения гипсовой повязки, при условии, что в случае перелома со смещением и операции не применялись металлические фиксаторы, оставленные в ноге. При применении экстракорпоральной ударно-волновой терапии уменьшаются болезненные ощущения, восстанавливается кровообращение и формируется костная ткань. Терапия проводится рядом процедур с интервалом в 2 – 3 недели.
Физиотерапевтические процедуры определяются, исходя из сложности травмы, сведения о которой содержатся в медицинском документе – истории болезни.
Лечебная физическая культура (ЛФК)
Лечебную физкультуру, по-другому – ЛФК, назначает после болезни лечащий врач травматологии. Включает упражнения, которые пациент систематически выполняет для эффективного восстановления функции конечности и возвращения былой подвижности.
Лечебная физкультура после перелома
Упражнения ЛФК подбираются индивидуально, исходя из сложности травмы (к примеру, перелом со смещением или без). Допустимо выполнять в домашних условиях либо ходить заниматься с тренером, в заведениях, специализирующихся на ЛФК (к примеру, физдиспансер).
- Необходимое и важное упражнение – ходьба. Иммобилизация конечности не позволяла проводить действия, связанные с двигательной функцией, пациент просто обязан не бояться ходить, постоянно увеличивая нагрузку. Отдельные врачи рекомендуют ходить, полноценно опираясь на больную ногу, прочие, наоборот, рекомендуют ходить с вспомогательными средствами (костыль) до момента прекращения болезненных ощущений. Намереваясь ходить в большом количестве, пациент обязан проконсультироваться с врачом травматологии, определяющием приемлемую нагрузку.
- Махи. Конечность поднимается вперед и задерживается в принятом положении 5-10 сек. Упражнения с махом ног выполняются ежедневно в количестве 10 единиц на обе ноги. Для сохранения во время упражнения устойчивого положения можно держаться за спинку стула или стену. При появлении во время выполнения упражнения болевых ощущений требуется обратиться к врачу. Для укрепления бедренных суставов выполняются упражнения с перекрестными махами ног, выполняемые лежа.
- Подъемы. Для выполнения упражнения потребуется медленно встать на носочки ног и задержаться на 5 сек. Потом медленно опуститься на пятки. Для сохранения устойчивости разрешено придерживаться за спинку стула либо стену.
- Не ранее недели после снятия гипсовой повязки возможно делать упражнения, содержащие вращательные движения стопами ног.
Выполняя упражнения ЛФК учитывайте собственные возможности, в естественном желании поскорей «встать на ноги» не перетруждайте ногу, особенно если произошёл перелом, отяжеленный смещением. Не следует пренебрегать занятиями ЛФК и бояться разрабатывать конечность, чем позднее начнутся мероприятия по восстановлению и разработке ног, тем сложней окажется войти в привычный ритм. Полагается выполнять рекомендации врача. Если доктор сказал «ходить по 30 мин в день», требуется ходить именно 30 мин в день. Упорство и желание пациента поможет поскорей избавиться от болезни.
Правильное питание
Для ускорения восстановления ноги после перелома не рекомендуется пренебрегать правильным питанием. Иммобилизация конечности лишала ногу правильного и стабильного кровотока, многие питательные элементы просто не могли поступать в ткани. Диета, в состав которой входят продукты, богатые кальцием и кремнием, должна присутствовать в рационе пациента, оправляющегося от перелома.
Для оптимального удовлетворения потребности организма в необходимых питательных веществах в меню включают продукты:
- продукты молочной группы, особенно творог;
- орехи, лучше лесные;
- кунжут;
- сою, стручковую фасоль;
- зелёные овощи, цветную капусту;
- фрукты, включая хурму;
- хлеб с отрубями;
- продукты, насыщенные кремнием: груши, редис, черная смородина и малина, репа;
- витамины группы В, Е, С и обязательно D.
Костная мозоль
Имея дело с серьезным видом травмы в виде перелома, тем более перелома со смещением, не стоит обходить вниманием термин «костная мозоль».
Костная мозоль – структура, являющаяся соединительной тканью, формируется в месте срастания костей в период заживания перелома. Мозоль не опасна, не означает наличие болезни костей, но в будущем способна доставить неудобства и болезненные ощущения в области перелома, когда пациент начнет ходить.
Костную мозоль подразделяют на разновидности:
- Периостальная мозоль, образующаяся на наружной части кости. Как правило, регенерируется незамедлительно.
- Интермедиарная мозоль, возникающая в пространстве между фрагментами сломанной кости и благодаря заполнению собственными клетками этого пространства способствует первоначальному заживлению перелома.
- Эндостальная мозоль, появляющаяся в клеточной ткани костного мозга.
- Параоссальная мозоль, представляющая собой связующий элемент между частями сломанной кости. Когда на участок воздействуют малейшие нагрузки, мозоль способна сломаться.
Костная мозоль не опасна, но дефект принято лечить для избегания последующих неудобств. Главное, на что направлено лечение – недопущение разрастания мозоли. Пациент находится в постельном режиме 3-4 дня, последующую неделю – в состоянии покоя. Часто назначается магнитотерапия или УВЧ.
Не стоит самостоятельно направлять усилия на лечение костной мозоли, особенно если нарушение явилось следствием перелома со смещением. Правильно выявить, налицо костная мозоль или проявление болезни костей, самостоятельно невозможно. Правильный диагноз и корректное лечение, возможно, необходимость удаления патологии определяет только доктор.
Источник
Наиболее распространенной травмой является перелом голени. Данное повреждение встречается как у детей, так и у взрослых. Тяжесть перелома зависит от количества обломков, их смещения, расположения друг к другу, повреждения близлежащих мышц и тканей.

Какая нужна реабилитация после перелома голени
Реабилитация ноги после перелома голени начинается после того, как снят гипс. Главные ее цели:
- разработка ноги после атрофии мышц, к которой привело долгое пребывание ноги без движения;
- устранение застойных процессов;
- восстановление эластичности голени;
- укрепление мышц и восстановление их функционирования.
Врачи рекомендуют к выполнению следующие группы действий:
- Массажные процедуры и растирания.
- Физиотерапевтические процедуры.
- ЛФК.
- Специальный рацион питания.
Врач назначает необходимый комплекс упражнений, но основная задача лежит на пациенте. Восстановительный период зависит от желания пациента и его работы.
Очень часто пациенты, придя домой после снятия повязки, боятся вставать на ногу и выполнять необходимые упражнения по причине болезненных ощущений.
Массаж и растирка
Долгое пребывание нижней конечности в неподвижном состоянии приводит к нарушению кровотока и возникновению отечности тканей. Для снижения атрофии мышц и восстановления питания применяются растирания. Улучшить эффект помогут пихтовое, кедровое масло, а также специальные крема. Движения должны быть поглаживающие и разминающие, что увеличит эластичность и питание мышц.
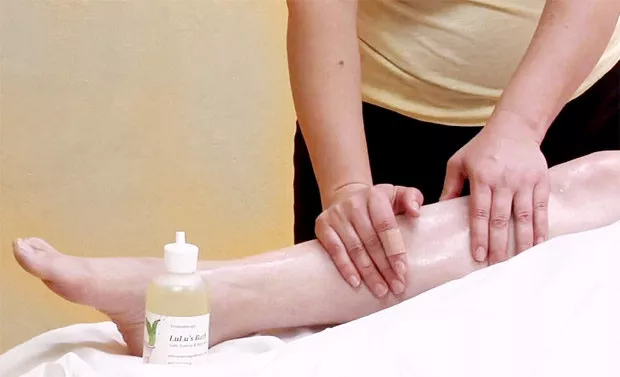
Массажная процедура проводится в несколько этапов:
- Интенсивные разогревающие действия направлены на подготовку поверхности к следующему этапу.
- Далее идут выжимательные движения.
- Различные виды растираний: с помощью подушечек пальцев.
- Завершают процедуру легкие встряхивания поврежденной ноги.
Первые процедуры должен проводить высококвалифицированный специалист, а в дальнейшем массаж можно выполнять самостоятельно в домашних условиях.
Физиотерапевтические процедуры
Данные процедуры начинаются при пребывании пациента в условиях стационара и продолжаются они до возвращения пациента домой.
Процедуры включают:
- УФ-излучение, способствующее формированию витамина D, который просто необходим для усвоения кальция и кремния, ускоряющих заживление. Процедуру проводят на третий день после наложения гипса. Курс составляет 10 процедур.
- УВЧ применяется для снижения отечности тканей, которая возникает при уменьшении мобилизации. Процедура позволяет снять воспалительный процесс и отек тканей. Проводится ежедневно на протяжении 10 дней.
- Электрофорез применяется через 2 недели после наложения повязки. Позволяет насытить костную ткань кальцием, который способствует быстрому срастанию и восстановлению.
- Магнитная терапия назначается в качестве профилактики, для недопущения атрофии мышц и улучшения кровообращения. Приводится в том случае, когда в ноге не использованы металлические фиксирующие элементы.
- Инфракрасная лазерная терапия применяется через две недели после проведения операции. Она улучшает обменные процессы и ускоряет регенерацию тканей.
- Электрокорпоральная ударно-волновая терапия применяется тогда, когда костная ткань на протяжении длительного времени не сращивается. После проведения процедуры больной ощущает снижение болевого синдрома, при этом восстанавливается нормальное кровообращение и костная ткань.
Реабилитация после перелома голени после снятия гипса включает лечебно-физкультурный комплекс, который будет рассмотрен далее.
Какая назначается реабилитация после двойного перелома голени
При двойном переломе голени в некоторых случаях показано хирургическое вмешательство.
Реабилитация после двойного перелома голени со смещением включает физиотерапевтические процедуры, ЛФК и определенный рацион питания.
Физиотерапевтические процедуры проводят те же, что и в предыдущем случае.
ЛФК назначается врачом травматологом после снятия гипсовой повязки. Проводится индивидуально для каждого пациента, учитывая характер повреждения. Выполнять комплекс процедур можно как самостоятельно дома, так и с тренером в специальных учреждениях – физдиспансерах.
Варианты упражнений
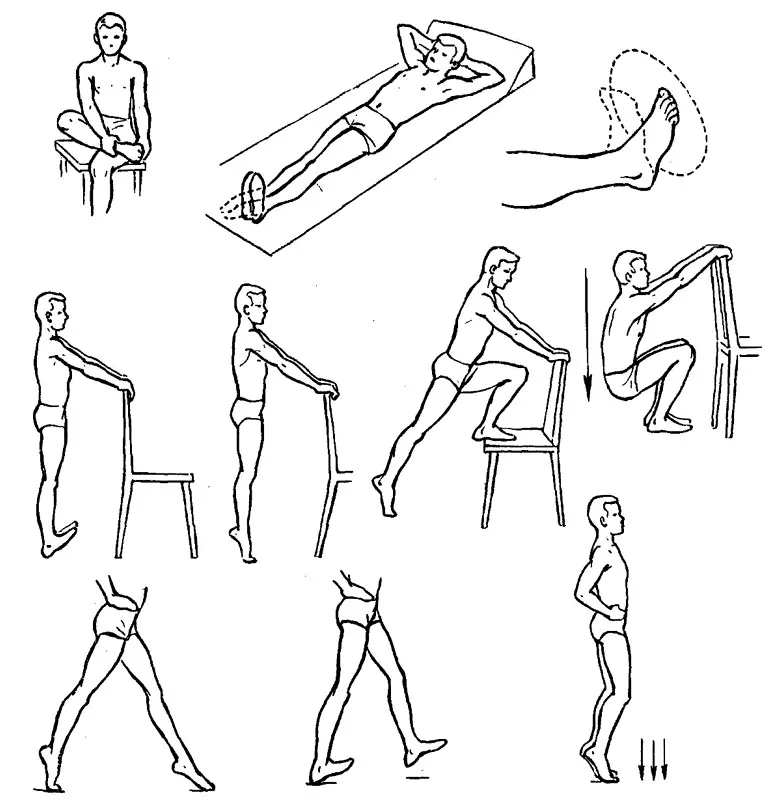
- Ходьба. Важное и обязательное условие – хождение пациента. Он не должен бояться этого процесса. Специалисты расходятся во мнениях. Одни рекомендуют пользоваться вспомогательными приспособлениями: палочка или костыль. И давать нагрузку на больную ногу постепенно, после снижения болезненных ощущений. Иные говорят, что лучше сразу ходить, полноценно опираясь на ногу. Периоды нагрузки необходимо чередовать с отдыхом.
- Махи конечностью. Ногу необходимо поднять вперед и задержаться в подобном положении на протяжении 10 секунд. Если во время выполнения теряется равновесие, можно держаться за гимнастическую лестницу.
- Подъем на носки. Для выполнения упражнения необходимо медленно встать на носочки и задержаться так на некоторое время. После вернуться в исходное положение.
- Через 10 дней после снятия повязки можно переходить к упражнениям, которые включают вращения стопами ног.
При выполнении упражнений необходимо рассчитывать собственные возможности, не следует перетруждаться, особенно, если голень сломана в двух местах.
Также необходимо не бояться. Чем быстрее начнется выполнение упражнений, тем легче можно войти в привычный ритм жизни. Упорство и желание пациента быстрее начать полноценно ходить поможет справиться с болезнью.
Как провести необходимую реабилитацию после перелома голени со смещением
Одной из серьезных и частых травм является перелом голени; лечение и реабилитация после операции могут тянуться от нескольких месяцев до года.
Если перелом со смещением, то часто лечение заключается в хирургическом вмешательстве. В ходе него пациенту устанавливают специальные фиксирующие металлические пластины для того, чтобы кости находились в правильном положении.

Реабилитация после перелома голени со смещением включает определенный комплекс физиотерапевтических процедур, массаж, а также ЛФК.
Если пациенту установили специальные фиксирующие металлические пластины, то запрещено проводить магнитотерапию, а также электрокорпоральную магнитную терапию.
Ускорить процесс восстановления можно, придерживаясь необходимого рациона. Отсутствие двигательной активности – частая причина нарушения кровотока, при котором питательные вещества плохо поступают в ткани. Диета пациента с переломом должна включать кальций и кремний, а также витамин D.
Удовлетворить потребность организма в подобных веществах можно, употребляя следующие продукты:
- молокосодержащие и кисломолочные продукты, творог;
- разные виды орехов;
- овощи зеленого цвета, цветная капуста;
- разные фрукты;
- хлеб из муки грубого помола;
Выводы
Реабилитационный период очень важен для полного восстановления организма. Систематическое и правильное выполнение позволит быстрее вернуться к прежней жизни.
Источник
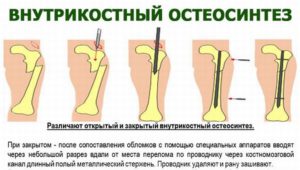
Обычно операция остеосинтеза проводится при сложных переломах голени, когда ломаются обе кости – большеберцовая и малоберцовая. При осложнённых травмах, когда линия перелома затрагивает суставное сочленение голеностопа, или со смещением отломков обязательно проводится интрамедуллярный остеосинтез голени. Это довольно сложная операция, требующая точной и кропотливой работы хирурга. Он проводит репозицию костных отломков, фиксирует их в правильном положении с помощью пластин, винтов, штифтов. Это обездвижит травмированную конечность на срок, необходимый для полного срастания костей.

Внутрикостный остеосинтез
Фиксирующие конструкции, использующиеся сегодня в остеосинтезе, помогают врачу срастить отломки в нужном положении. Однако любой металлический предмет – инородное тело, которое необходимо будет удалить. Для этого проводится повторная операция, когда хирург корректно вынимает установленные ранее металлические конструкции.
Изготовленные из биологически инертного материала, такие предметы хорошо себя показывают в деле, не дают осложнений, не вызывают инфекционных процессов. Однако если передержать конструкции в теле человека, они могут обрастать мышечной и соединительной тканью, и тогда удалить пластину после перелома голени будет куда сложнее.
Снятие пластины после перелома голени считается не сложной операцией, но проводить её следует своевременно, чтобы не началось обрастание металлических элементов мягкими тканями.
Основные материалы для фиксации костных отломков:
- штифты;
- спицы;
- проволока;
- гвозди;
- винты;
- шурупы.
Практика лечения нестабильных и внутрисуставных переломов показывает, что применение метода остеосинтеза в таких ситуациях – единственная возможность совмещения отломков.
Кроме мелких элементов крепления используются аппараты сложной конструкции, разработанные известными хирургами – Илизаровым, Ткаченко. Они изучали практику операций остеосинтеза с использованием различных приспособлений и разработали собственные конструкции, которые предполагают чрескостное введение крепежных элементов.
Операции остеосинтеза большеберцовой кости сегодня, как правило, проводятся с использованием специальных аппаратов именитых хирургов. На основании хирургического опыта составлена классификация методов остеосинтеза.
Классификация операций методом остеосинтеза
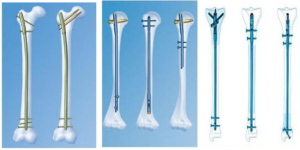
Разновидности остеосинтеза
Прежде всего операции классифицируются по времени проведения – первичная или отсроченная. Затем следует классификация по способу установки фиксаторов, которые могут быть чрескостным или погружным.
Погружные операции, в свою очередь, подразделяются:
- накостные;
- внутрикостные, или интрамедуллярные;
- чрескостные.
Медицинские научные круги предлагают совершенно особенный, инновационный способ соединения отломков костей – ультразвуковой остеосинтез.
С его помощью создаются механические колебания, хирург, наблюдая процесс соединения края косного разлома на экране компьютера, добивается наиболее точного соединения костных фрагментов. На месте соединения под действием ультразвука образуется полимерный конгломерат, прочно соединяющий края разлома костей.
Описание методов остеосинтеза
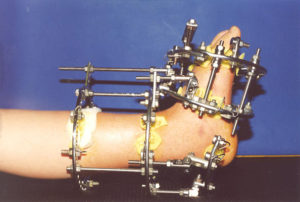
Компрессионно-дистракционный аппарат
Чрескостный остеосинтез считается наиболее сложным. Его называют компрессионно-дистракционным, наружным или внутренним, по способу установки крепления для костных краёв.
Такие операции остеосинтеза выполняются с использованием специальных компрессионно-дистракционных аппаратов, которые позволяют надёжно фиксировать костные фрагменты, не вскрывая мягкие ткани на месте перелома.
Здесь врач видит свои действия на экране рентгеновского аппарата и постепенно добивается точного соединения костных отломков. Фиксирует соединённые кости металлическими спицами или гвоздями, проводя их сквозь кость.
Операция методом погружного остеосинтеза требует от врача точных движений, сильных и уверенных рук, ведь ему приходится проводить элементы крепления в костные фрагменты на месте перелома. Внутрикостный остеосинтез предполагает использование стержней разного вида – гвоздей, штифтов. Это операция остеосинтеза голени штифтом.
Накостный остеосинтез предполагает использование пластинок, которые фиксируются винтами и шурупами. Чрескостный погружной остеосинтез предполагает использование винтов и спиц.
Начиная операцию, хирурги готовят несколько комплектов крепежа, так как в ходе операции может оказаться, что потребуется другой тип крепления, если отломки костей не ровные, а спирально вывернуты и их требуется вернуть в начальное положение, чтобы совместить с отломками кости с другой стороны разлома. Операции такого типа считаются сочетанными для нескольких способов остеосинтеза.
Вторая операция – по снятию пластины на голени – обычно проходит без осложнений, и пациент после неё сразу же встаёт на оперированную ногу. Однако ходить ещё долго приходится с тростью, которая помогает снять двигательное напряжение с больной ноги.
Наиболее часто выполняемые операции
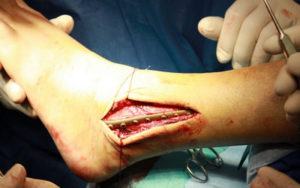
Операция при переломе голеностопа
Выбор типа операции зависит от сложности травмы. Сложный двойной перелом, когда одновременно повреждаются малоберцовая и большеберцовая кости, требует остеосинтеза по интрамедуллярному методу, с рассверливанием костного канала. Если операция обходится без рассверливания каналов, это снижает травматичность хирургического вмешательства.
Метод остеосинтеза с рассверливанием гарантирует наиболее надёжную фиксацию фрагментов. Такая методика используется при формировании ложных суставов.
При открытых переломах используется остеосинтез голени чрескостного типа с применением компрессионно-дистракционных технологий.
Такая методика используется в самых сложных случаях травмирования, когда костные отломки соединяются с трудом, и может потребоваться дополнительная корректировка, которую позволяют делать такие аппараты.
Кроме того, аппараты позволяют фиксировать перелом без использования гипса.
Аппарат наружной фиксации затрудняет ходьбу, тем более что пациент и так может передвигаться только на костылях. Устанавливают такие аппараты обычно на полгода. В процессе срастания делаются контрольные рентгеновские снимки, проверяется скорость заживления костей, формирования костной мозоли.
Контрольные рентгеновские снимки показывают, когда можно удалить пластины после перелома голени, чтобы продолжить лечение травмы.
Если раны заживают благополучно, хирург принимает решение снять аппарат и произвести дополнительно остеосинтез по интрамедуллярной технике.
Это существенно облегчает состояние пациента, повышает шансы на полное выздоровление. Такие техники используются только при осложнённых травмах. Если же перелом не осложнённый, производится накостный остеосинтез.
Медицинская реабилитация голени
Лечебные упражнения для улучшения кровообращения
Важно начать реабилитацию как можно раньше, как только пациент сможет подниматься на ноги и на костылях доходить до физиотерапевтического отделения. Принцип восстановительного периода – реабилитация проводится непрерывно и в комплексе.
Основа реабилитации – специальная гимнастика. Специальные упражнения улучшают кровообращение, это ускоряет срастание костей, восстановление двигательного объёма суставов. Надо предупреждать гиподинамию, на фоне которой развиваются контрактуры: пневмония, тромбоэмболия и др.
Также пациентам назначают:
- воздействие слабыми токами;
- аппликации с парафином, лечебными грязями;
- массаж.
После выздоровления, в ходе периода реабилитации, пациенту проводятся контрольные снимки для оценки качества сращивания костей. В крупных клиниках проводится сцинтиграфия, наиболее точное исследование с использованием радиофармпрепарата. Даже через год остатки вещества в кости свидетельствует о том, что процесс регенерации ещё не закончен, наоборот, перестройка и формирование новой костной ткани активно продолжается.
Эти данные показывают, что реабилитацию прекращать еще рано.
Пациенту нужно продолжать проходить сеансы физиотерапии, ЛФК. Тогда в течение года лечащий врач определит совпадение клинических и рентгенологических данных и констатирует заживление перелома.
Источник
