Визуализация переломов
Трехмерная печать все более широко распространяется в медицинской области и существуют многочисленные примеры того, как она помогает хирургам точно спланировать косметическую операцию. Сейчас возможности 3D-печати изучаются больницами, которые лечат и борются за жизнь своих пациентов.
Elisabeth-TweeSteden Ziekenhuis (ETZ) является одним из одиннадцати травматологических центров в Нидерландах. Как единственный центр в стране,травматологические хирурги которого находятся на рабочем месте 24 часа в сутки, он служит основным местом для пациентов скорой помощи в Северном Брабанте. Трехмерная печать уже использовалась для визуализации переломов костей, но новаторские исследователи считают, что она также может использоваться для лечения пациентов с различными травмами.
Майк Бемелман, травматологический хирург в Elisabeth-TweeSteden Ziekenhuis, уже видел потенциал 3D-печати еще в 2016 году. Вместе с Ларсом Броуверсом, доктором медицинских наук и кандидатом медицинских наук — Кеном Лансайком, они начали проводить исследования в области преимущества и эффективности 3D-печати по сравнению с традиционными и другими новыми технологиями. Их идея заключается в трехмерной печати сканированных переломов костей, для возможности дать хирургам и пациентам четкое понимание каждой ситуации, прежде чем начать действовать.
Перед 3D-печатью.
Чтобы подготовиться к операции, хирурги будут анализировать компьютерную томографию пациента. Получить точное представление о каждой ситуации сложно, даже для опытного хирурга. КТ-сканирование преобразуется в 3D-реконструкцию, позволяя хирургам исследовать его практически на экране компьютера. Хотя это и облегчило понимание каждой ситуации, но даже в этом случае есть ограничения: иногда хирургам трудно сориентировать модель, а 3D-реконструкции просматриваются на 2D-экране, не имея реалистичного ощущения глубины.
3D-печать сломанных костей
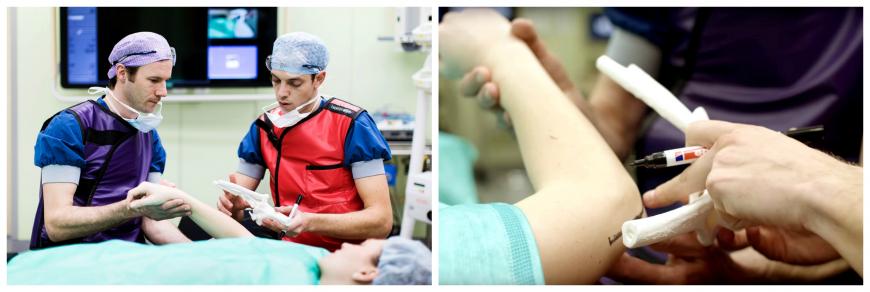
Ларс начал использовать Ultimaker для печати сломанных костных структур, позволяя хирургам анализировать перелом не только глядя на него, но также касаясь и вращая его, что придает важное значение процессу планирования операции. Используя водорастворимый материал PVA, сложные, органические геометрии могут быть точно воспроизведены с небольшими полостями и важными деталями.
Подготовка 3D-печати к процессу
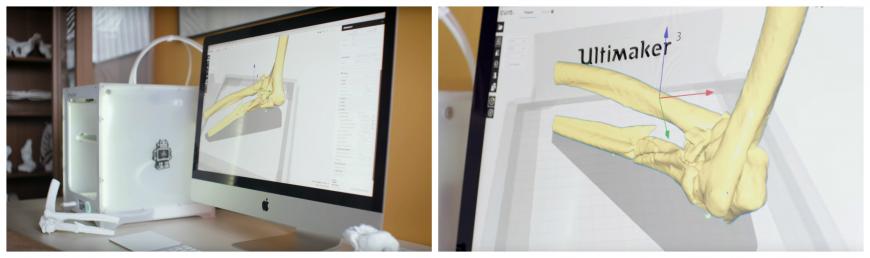
Одной из задач внедрения 3D-печати в данную область — найти простой и эффективный способ конвертировать файлы DICOM — проприетарный формат файлов компьютерной томографии — в 3D-файлы STL для печати. Используя Philips IntelliSpace Portal, позволяет Ларсу напрямую экспортировать трехмерную модель сканирования, которую он может подготовить в Ultimaker Cura, и отправить в Ultimaker 3
Преимущества для пациента.
После того, как пациент находится в стабильном состоянии, производится КТ, для установления диагноза лечащими врачами. Информация о КТ сразу же доступна Ларсу в студии 3D-печати, где он может начать печатать структуру сломанной кости пациента. 3D-печать будет готова в течение дня и будет использоваться хирургами для планирования операции и объяснения процесса пациенту до его возникновения.
“Наша задача была в том, чтобы понять, может ли 3D-печать иметь дополнительную ценность при классификации переломов вертлужной впадины. Важнейшим результатом нашего исследования является то, что трехмерная печать имеет дополнительную ценность.”

Результаты исследований Ларса
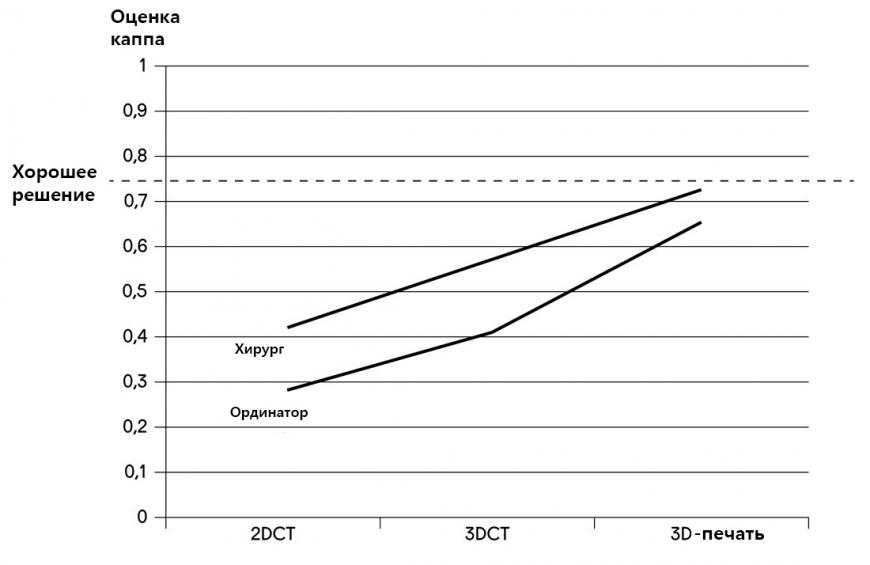
В том случае, если у пациента перелом, врачи будут анализировать рентгеновские снимки или сканирование 2DCT, и принимать решение о соответствующем лечении. Чем лучше понимание ситуации, тем точнее и правильнее определение процедуры. Хирурги достигнут решения, используя систему подсчета очков, известную как оценка каппа. В среднем, хирурги с небольшим опытом имеют показатель каппа около 0,2, используя традиционные изображения 2DCT. Хирурги с многолетним опытом имеют показатель каппа около 0,4. Ларс исследовал оценку соглашения, когда хирурги использовали другие методы, такие как 3DCT, 3D-печать и визуализация VR. Используя трехмерную печатную модель, как новые, так и опытные хирурги набрали каппу от 0,6 до 0,7, что является наивысшим показателем всех методов.

Увеличенная оценка каппа демонстрирует нам то, что 3D-печать является ценным помощником для процесса и принятия решений. Проводя это исследование, Ларс хочет доказать, что трехмерная печать может иметь дополнительную ценность для удовлетворения пациентов, хирургического удовлетворения, времени работы и качества жизни для пациента.
Узнать подробнее о 3D-принтерах: Ultimaker 2+, Ultimaker 2+ Extended, Ultimaker 3, Ultimaker 3 Extended, Ultimaker S5 можно здесь.
Больше статей о 3D-принтерах Ultimaker сможете прочитать на сайте официального представителя Ultimaker в России — компании iGo3D.
Ваша команда iGo3D
Наши группы в социальных сетях:
VKontakte
Источник
Рентгенография переломов – основной метод инструментальной диагностики, используемый при травмах костей. В процессе обследования делают снимки кости или сустава как минимум в двух проекциях. Если полученные изображения не позволяют определить характер имеющегося у пациента повреждения, дополнительно выполняют снимки в косой проекции. Перед обследованием до наложения гипса пациенту вводят средства для местной анестезии, с помощью которых удается снизить боль и обеспечить фиксацию травмированной части тела в неподвижном положении.

Признаки перелома на рентгеновском снимке
Основным рентгенологическим показателем перелома костей является серое просветление на фоне белой кости, имеющее вид неровной линии, часто с зазубренными краями. Если светлая полоса не достигает второго края кости, перелом считает неполным. Если же линия просветления проходит через всю кость, следует вести речь о полном переломе.В первом случае заметного смещения отломков нет, во втором же оно хорошо визуализируется на снимке.
Смещение может быть:
- продольным (по длине кости),
- боковым (по ширине кости),
- угловым (по оси кости),
- периферийным (возникает, когда отломок поворачивается вокруг своей продольной оси).
Боковое и продольное смещение измеряется в сантиметрах, а периферийное и угловое – в градусах.
Если полоса просветления проходит через суставную поверхность кости, перелом является внутрисуставным. В детском возрасте часто встречается перелом по типу «зеленой веточки»: костная ткань сломана, а эластичная надкостница остается целой.
Как расшифровываются результаты рентгенографии при переломах в разных участках скелета
Рентгенография переломов подтверждает, что травмы такого характера в каждом отделе скелета обладают рядом особенностей, и эта специфика отображается на снимке. Кроме того, следует отличать линии перелома от имеющихся в большинстве костей сосудистых каналов, костных эпифизов (закругленных краев костей), а также от так называемых зон Лоозера.
 Последние являют собой полосы просветления на рентгенограмме, которые отображают степень приспособления отдельных участков костей к повышенной нагрузке. Чаще всего они возникают в плюсневой, седалищной, большеберцовой костях, в ключице, лопатке, костях предплечья.
Последние являют собой полосы просветления на рентгенограмме, которые отображают степень приспособления отдельных участков костей к повышенной нагрузке. Чаще всего они возникают в плюсневой, седалищной, большеберцовой костях, в ключице, лопатке, костях предплечья.
Иногда зоны Лоозера формируются и при обычной физической нагрузке в пораженной костной ткани при рахите, остеодистрофии и других заболеваниях. Предлагаем более подробно ознакомиться с тем, как выглядит перелом на рентгеновском снимке в разных участках скелета в сравнении с изображением неповрежденных костей.
Визуализация перелома костей черепа на рентгенограмме
Одна из частей черепа, которая часто подвергается переломам – это его свод (то есть верхняя часть). В большинстве случаев наблюдаются линейные переломы, которые возникают в том месте, где непосредственно и была приложена сила. На рентгенограмме повреждение имеет вид резкой, иногда зигзагообразной и местами раздваивающейся линии с неровными краями.
Если эта полоса расположена в пределах одной пластины, перелом называется неполным, а если в пределах обеих – полным. Иногда переломы переходят на черепные швы (места соединения костей черепа), которые в норме на снимке также имеют вид полос просветления. При накладывании на них линий переломов возникает расхождение швов, на рентгене полоса просветления становится отчетливее и шире.
Переломы свода черепа могут быть еще вдавленными, дырчатыми, оскольчатыми.
Эти виды диагностировать легче, поскольку на снимке четко просматривается смещение отломков, которые в норме отсутствуют.
 При переломе лобной кости линия просветления проходит к лобной пазухе, верхней стенке глазницы, в случае повреждения височной и теменной костей – к средней черепной ямке, при переломе затылочной кости – к задней черепной ямке.
При переломе лобной кости линия просветления проходит к лобной пазухе, верхней стенке глазницы, в случае повреждения височной и теменной костей – к средней черепной ямке, при переломе затылочной кости – к задней черепной ямке.
Отчетливее всего на рентгене просматриваются переломы челюсти. В зависимости от того, как на снимке проходит полоса просветления, они подразделяются на продольные, поперечные, косые.
Переломы челюстных костей сопровождаются в большинстве случаев значительным смещением отломков.
Самое распространенное повреждение – когда линия перелома проходит от луночки последнего зуба челюсти к ее углу.
Как выглядят переломы верхних конечностей на рентгенограмме
На снимках неповрежденные трубчатые кости окрашены в яркий белый цвет, губчатое наполнение же имеет вид сероватого просветления, расположенного вдоль их центра. Округлые края костей (костные эпифизы) выглядят как серые полосы просветления.
Рентген перелома руки выполняется в прямой и боковой проекциях. Перелом плечевой кости без смещения фрагментов заметен только на снимке, сделанном в боковой проекции. А переломы со смещением хорошо просматриваются на всех изображениях: видно, когда кость отклонена кнаружи под небольшим углом.
20 % всех переломов руки приходится на локоть как результат падения, поскольку на уровне подсознания в такой ситуации человек рефлекторно в целях самосохранения выставляет именно эту часть руки.
Перелом ключицы на рентгене также несложно диагностировать. В большинстве случаев его линия проходит поперек кости, значительно реже – по диагонали. При этом обе части ключицы смещаются: тот край, который присоединяется к грудине, отклоняется вверх и внутрь, а тот, который крепится к лопатке – вниз и наружу. Эта травма встречается реже, чем перелом руки. Пациенты большей частью дети и подростки.
Перелом лучевой кости на рентгене может иметь вид поперечной, продольной, косой или спиралеобразной линии просветления. Часто такое повреждение случается рядом с запястьем.
Рентгенография переломов нижних конечностей
 Снимки нижних конечностей выполняются в двух-трех проекциях и являются комбинацией зон затемнения (кости) и участков просветления (костные эпифизы, хрящевые и мягкие ткани).
Снимки нижних конечностей выполняются в двух-трех проекциях и являются комбинацией зон затемнения (кости) и участков просветления (костные эпифизы, хрящевые и мягкие ткани).
Наиболее часто травмам подвергается большой палец, пяточная, предплюсневые и плюсневые кости стопы. Полосы переломов видны на изображениях в тыльно-подошвенной, боковой и косой проекциях.
При подворачивании стопы кнаружи может случиться перелом лодыжки. Если повреждение возникло при чрезмерном повороте стопы внутрь, рентген лодыжки покажет отрыв верхней части наружной лодыжки. Линия излома от внутренней лодыжки может доходить до нижней внутренней части большеберцовой кости. На рентгенограмме часто заметен отрыв внутренней лодыжки у основания и линия перелома в наружной лодыжке на уровне сустава.
Иногда две поверхности кости, разделенные полосой перелома, расположены не параллельно, а под углом. Так выглядит перелом лодыжки со смещением на рентгене.
Переломы позвоночника на рентгенограммах
Если есть подозрение на перелом позвоночника, делают его снимки в двух проекциях – прямой и боковой, являющихся взаимно перпендикулярными. В качестве центра снимка избирается участок, в котором локализовано предполагаемое повреждение. Чтобы поставить диагноз, врач проводит оценку формы, контуров, структуры позвонков в сравнении с нормой.
Если на снимке тело позвонка имеет клиновидную форму (в норме она плоско-вогнутая), замыкательная пластинка выглядит неровной или ступенеобразной, высота тела позвонка уменьшилась как минимум на треть, по сравнению с остальными (эффект компрессии), а высота межпозвонковых дисков в поврежденном сегменте, наоборот, увеличилась, у пациента имеет место компрессионный перелом. В случае такой травмы на рентгене можно обнаружить на теле позвонка асимметричность или же полное отсутствие центральной сосудистой щели при ее наличии у здоровых позвонков.
Если на прямой рентгенограмме позвоночника визуализируется слишком большое интерперпендикулярное расстояние, а на боковом снимке увеличен передне-задний размер тела позвонка и заметна его деформация, имеющая кифотический характер, ведут речь о взрывном переломе.
Если повреждены все три колонны позвоночника, отчетливо видна их деформация, контур позвоночного канала нарушен, позвонки сместились на уровень поврежденного позвоночно-двигательного сегмента, у пациента диагностируют переломо-вывих. Обнаружить признаки повреждения спинного мозга позволяет компьютерная и магнитно-резонансная томографии.
Частота проведения рентгенологического обследования при переломах
Как показывает практика, рентген после перелома, если травма нетяжелая, делают не более трех раз: первый – при обращении в медицинское учреждение для постановки диагноза, второй – после наложения гипса в процессе лечения, чтобы посмотреть, правильно ли срастается кость, третий (контрольный) – перед снятием гипса.
Если повреждение тяжелое (к примеру, оскольчатый многокомпонентный перелом большеберцовой кости), тогда обследование может проводиться намного чаще, а если возникнет необходимость, то и ежедневно.
Частое проведение рентгенологического обследования может понадобиться, если:
- в травму вовлечены мягкие ткани, связки, нервные узлы, сосуды (в частности, крупные артерии);
- есть риск присоединения инфекции;
- существует угроза развития осложнений после хирургического вмешательства.
Многие пациенты интересуются, нужно ли делать рентген после снятия гипса. Опять-таки, все зависит от тяжести травмы. Если лечащий врач не считает данную процедуру необходимой, он ее не назначит во избежание дополнительного облучения больного.
Рентгенологическое исследование показано, если спустя некоторое время после снятия гипса в зоне повреждения опять возникли болевые ощущения и отечность. Кроме того, у каждого пациента есть право записаться на рентген после того, как был снят гипс, даже без назначения лечащего врача.
Нужно ли снимать гипс перед рентгенографией
Ответ на вопрос о том, делают ли рентген через гипс, положительный. Рентгеновские лучи хорошо проходят через данный материал. Поэтому когда назначают рентгенографию в процессе лечения, чтобы посмотреть, как проходит заживление, гипс не снимают. Его наличие не влияет на четкость изображения. На основании полученной картины врач имеет возможность сделать выводы относительно того, какой тактики лечения следует придерживаться в дальнейшем.
Говоря о том, можно ли сделать рентген через гипс, следует отметить, что отсутствие необходимости в его удалении позволяет минимизировать дискомфорт, причиняемый пациенту во время процедуры, а также избежать случайного повреждения еще не сросшейся окончательно кости.
В каких еще случаях может понадобиться рентгенография костей
Рентгенологическое обследование костной ткани позволяет диагностировать не только переломы костей. Его назначают при наличии подозрений на
- артрит (воспаление суставов),
- артроз (дегенеративно-дистрофические изменения в суставах),
- остеопороз (низкий уровень плотности костей),
- аномалии развития отдельных участков скелета,
- добро- или злокачественные опухоли костей.
Рентген назначают также в тех случаях, если необходимо удостовериться в том, что у больного действительно нет противопоказаний к хирургическим операциям.
Травматология – рентгенограммы 2 часть: Видео
Загрузка…
Источник
Признаки перелома на рентгеновском снимке
Основным рентгенологическим показателем перелома костей является серое просветление на фоне белой кости, имеющее вид неровной линии, часто с зазубренными краями. Если светлая полоса не достигает второго края кости, перелом считает неполным. Если же линия просветления проходит через всю кость, следует вести речь о полном переломе.В первом случае заметного смещения отломков нет, во втором же оно хорошо визуализируется на снимке.
Смещение может быть:
- продольным (по длине кости),
- боковым (по ширине кости),
- угловым (по оси кости),
- периферийным (возникает, когда отломок поворачивается вокруг своей продольной оси).
Боковое и продольное смещение измеряется в сантиметрах, а периферийное и угловое – в градусах.
Если полоса просветления проходит через суставную поверхность кости, перелом является внутрисуставным. В детском возрасте часто встречается перелом по типу «зеленой веточки»: костная ткань сломана, а эластичная надкостница остается целой.
Особенности переломов на рентгеновском снимке при заживлении
Первая декада заживления сопровождается выраженной дефектной щелью. Просветление на протяжении 1-2 недель усиливается. Процесс обусловлен рассасыванием костных балок. Между отломками разрастается соединительная ткань. Она не прослеживается на снимке, поэтому до 20-го дня оценить заживление практически невозможно.
Остеоидная ткань прослеживается на снимке, начиная со второй декады. Она не содержит костных балок, поэтому на рентгенограмме четко не визулизируется. Если сравнить снимки в первую и во вторую декаду, в области просветления будет визуализироваться более «мутное» пятно. Одновременно в суставных концах костей формируется остеопороз – перестройка структуры.
Плотная мозоль образуется в 3 декаде. Полное обызвествление формируется на 2-5 месяц. Длительная перестройка обуславливает упрочнение места повреждения. Так срастаются крупные трубчатые кости.
Определить время выполнения повторных рентгенограмм для динамического отслеживания сможет травматолог или хирург, который лечит пациента. Иногда требуется проверка фиксации металлических штифтов, пластин. Снимки назначаются также для контроля осложнений.
О: Диета Дюкана: отзывы, фото до и после
При слабом образовании костной мозоли не нужно думать, о нарушении срастания костей. Между фрагментами разрастается соединительная, остеоидная ткань, которая прочно сращивает отломки между собой.
При такой патологии врачи-рентгенологи предполагают ложный сустав, но его наличие при долгом сохранении на рентген снимке линии просветления не обязательно фиксируется. Сращение отломков обеспечивается за счет остеоидной ткани.
Замыкающие костные пластинки при отсутствии инородных тел способны обеспечить процесс заживления.
Частота проведения рентгенологического обследования при переломах
Как показывает практика, рентген после перелома, если травма нетяжелая, делают не более трех раз: первый – при обращении в медицинское учреждение для постановки диагноза, второй – после наложения гипса в процессе лечения, чтобы посмотреть, правильно ли срастается кость, третий (контрольный) – перед снятием гипса.
Если повреждение тяжелое (к примеру, оскольчатый многокомпонентный перелом большеберцовой кости), тогда обследование может проводиться намного чаще, а если возникнет необходимость, то и ежедневно.
Частое проведение рентгенологического обследования может понадобиться, если:
- в травму вовлечены мягкие ткани, связки, нервные узлы, сосуды (в частности, крупные артерии);
- есть риск присоединения инфекции;
- существует угроза развития осложнений после хирургического вмешательства.
Многие пациенты интересуются, нужно ли делать рентген после снятия гипса. Опять-таки, все зависит от тяжести травмы. Если лечащий врач не считает данную процедуру необходимой, он ее не назначит во избежание дополнительного облучения больного.
Рентгенологическое исследование показано, если спустя некоторое время после снятия гипса в зоне повреждения опять возникли болевые ощущения и отечность. Кроме того, у каждого пациента есть право записаться на рентген после того, как был снят гипс, даже без назначения лечащего врача.
Нужно ли снимать гипс перед рентгенографией
Ответ на вопрос о том, делают ли рентген через гипс, положительный. Рентгеновские лучи хорошо проходят через данный материал. Поэтому когда назначают рентгенографию в процессе лечения, чтобы посмотреть, как проходит заживление, гипс не снимают. Его наличие не влияет на четкость изображения. На основании полученной картины врач имеет возможность сделать выводы относительно того, какой тактики лечения следует придерживаться в дальнейшем.
Говоря о том, можно ли сделать рентген через гипс, следует отметить, что отсутствие необходимости в его удалении позволяет минимизировать дискомфорт, причиняемый пациенту во время процедуры, а также избежать случайного повреждения еще не сросшейся окончательно кости.
2 Как часто делают рентген при переломе?
Рентгенография по поводу перелома проводится как минимум один раз – после поступления больного в стационар или поликлинику. В большинстве случаев проводится контрольный (повторный) снимок, чтобы подтвердить диагноз и по возможности разузнать больше данных о нем.
Нетяжелые переломы обычно не требуют проведения более трех снимков. Количество процедур может быть увеличено при тяжелых травмах: когда нужно постоянно контролировать процесс лечения. Например, если произошел многокомпонентный оскольчатый перелом большеберцовой кости.
Ответить на вопрос о том, сколько делают снимков больным с переломом – невозможно: все индивидуально, и частота (количество) зависит от тяжести травмы. Большинству больных достаточно трех раз, в тяжелых случаях рентгенографию проводят часто, вплоть до ежедневных процедур.
Читайте также:
Ортопедическая стелька при вальгусной деформации

Перелом шейки бедра на рентгеновском снимке
Частое проведение рентгенографии при переломах может быть вызвано следующими причинами:
- тяжелое повреждение (многокомпонентное – сразу в нескольких местах, оскольчатое);
- вовлечение в травму мягких тканей, сосудов (особенно крупных артерий) или нервных узлов;
- наличие или угроза развития инфекционного процесса, опасность развития инфекции кости;
- необходимость в постоянном контроле процесса лечения (контроль того, как срастается кость) повреждения (например, если оно проводится на аппарате Илизарова);
- предупреждение развития осложнений в послеоперационный период (чтобы, например, не возник неправильно сросшийся перелом).
к меню
2.1 Делают ли рентген через гипс?
Предположим, происходит процесс срастания сломанной кости, больной находится в гипсе и ему для контроля лечения нужно провести рентгенографию. В таких случаях гипс снимать не обязательно
, рентген делают прямо через него.
Рентгеновское излучение прекрасно проходит через гипс и тканевые материалы. Поэтому пациентам после ДТП проводят диагностику даже не снимая одежды (чтобы не сделать хуже).
Рентгенографию через гипс могут делать несколько раз на протяжении заживления перелома, чтобы проследить за тем, как он срастается. Также таким способом проводят диагностику в случае, если во время срастания перелома пациент жалуется на боли или дискомфортные ощущения.
Важный момент: перед снятием гипса в обязательном порядке проводится контрольный снимок. Во время сращения перелома пациент вправе и сам записаться на контрольную диагностику. Но если врач не видит такой необходимости, то, вероятнее всего, лишние процедуры и не нужны.
 « Предыдущая запись
« Предыдущая запись
Основные симптомы
Перелом пальца ноги симптомами характеризуется узнаваемыми. Распознать такое повреждение несложно, но для точной постановки диагноза необходимо проводить дополнительные исследования. Основными симптомами перелома пальца ноги являются:
- сильная боль в той области ножки, где локализуется повреждение. При пальпации она значительно усиливается;
- сложности с передвижением – больной не может опереться на ногу, ему тяжело сделать даже несколько шагов самостоятельно;
- сильная отечность переломанного пальца и окружающих его мягких тканей. Он выглядит увеличенным в размере, опухшим;
- изменение привычной формы пальца. Он может быть немного изогнутым или иметь нехарактерную подвижность;
- посинение кожи сломанного пальца на ноге, при этом ступня имеет нормальный, привычный цвет;
- наличие гематомы, например, под ногтем или в другой области сломанной фаланги;
- нехарактерное расположение больного пальца по отношению к другим;
- при открытом переломе могут визуализироваться осколки кости.
Насколько будут выраженными симптомы зависит от того, какой палец поврежден. Например, при переломе 2, 3 и 4 ногтевой фаланги болевые ощущения несильно выражены. Человек даже не сразу может заметить возникновение проблемы. При этом, если есть перелом большого пальца, наблюдается ярко выраженная симптоматика. Такая особенность объясняется тем, что он напрямую связан со стопой. Поэтому в отличие от среднего и безымянного пальца лечить его значительно сложнее.
К какому врачу обратиться, диагностика
Самое главное, нужно обратиться к специалистам. Это врачи – травматологи и хирурги, которые имеют специальные знания и навыки составления смещенных костей, если необходимо с помощью оперативного вмешательства.
Особых трудностей диагноз не представляет при использовании объективных методов диагностики. Это проведение обследования при помощи рентгена.
Снимок наглядно покажет не только наличие травмы, но конфигурацию, локализацию, расположение относительно других костей запястья или кисти. Для этого рентгенография проводится в нескольких плоскостях, чтобы максимально точно оценить характер и особенности полученной травмы.
Как отличить перелом от ушиба
Субъективно трудно оценить тяжесть и характер повреждения. При ушибе страдают только мягкие структуры, сосуды или сухожилия. Перелом означает нарушение целостности кости.
Для точного диагноза необходимо провести рентгеновское обследование. Только это поставит точку в диагнозе.
Перелом большого пальца
Встречается в подавляющем большинстве случаев. Сломать большой палец можно при падении, так как падая, человек растопыривает все пальцы и большой чрезмерно разгибается.
Перелом ногтевой фаланги
Такая травма случается при ударах каким-либо инструментом, например, молотком или еще чем-нибудь во время выполнения профессиональных или бытовых работ. Этот перелом сопровождается массивным раздроблением костной ткани, что значительно затрудняет заживление. Обычно, фаланга так и остается деформированной.
Как на рентгене выглядит перелом: виды, описание
На рентген снимке перелом выглядит специфически. Классические признаки – линейный участок просветления, смещение фрагментов, угловое положение отломков.
Большая разновидность травматических повреждений требует тщательного анализа всех симптомов патологии.
Для начала предлагаем разделить все переломы на простые и сложные, закрытые и открытые. При простой форме наблюдается линия просветления с отсутствием смещения или небольших расхождений (схождений) фрагментов.
Сложная разновидность характеризуется наличием клиновидных участков деструкции с отдельными фрагментами, различными видами смещений.
Для определения тактики лечения травматологу важно знать характер перелома по отношению к суставной поверхности. Внесуставные переломы заживают быстрее, характеризуются меньшим числом осложнений.
Внутрисуставные переломы сопровождаются поражением костей с локализацией внутри сустава. При такой нозологии в большинстве случаев ограничивается подвижность. Если заживление происходит с образованием избыточной костной мозоли, возможна выраженная неподвижность.
1. Закрытые;2. Открытые.
Перелом пальцев у детей
Детский возраст имеет некоторые особенности надкостницы. Эта наружная оболочка кости остается целой, а костная ткань под ней ломается. Такую травму называют переломом «зеленой ветки». Дети быстро оправляются от полученных травм. Но неправильно сросшийся палец может стать причиной потери трудоспособности в будущем.
Диагностика и первая помощь при переломе
Если после получения травмы вовремя оказать первую помощь, можно предотвратить возникновение осложнений. Более того, лечение в таком случае проходит значительно эффективнее. При переломе пальца на ноге следует принять такие меры:
- Иммобилизация поврежденной ноги – обездвиживание необходимо для того, чтобы избежать раздробления кости, травматизации мягких тканей осколками.
- Затем можно приложить стерильную бинтовую повязку. Важно ее не сильно затягивать. Основная задача повязки – обезопасить травмированный участок от заражения.
- Принять обезболивающее, например, Анальгин или Ибупрофен.
Не стоит делать никаких компрессов, пытаться двигать сломанный палец или вправлять его. Этим должны заниматься специалисты. Можно приложить лед, чтобы немного убрать отек и хоть на время унять боль.
После обращения в медицинское учреждение, врачи для постановки четкого диагноза будут проводить тщательное обследование. По результатам осмотра и пальпации пальцев ноги обычно рекомендуют сделать рентгенологический снимок. Он поможет точно определить локализацию и вид перелома. В тяжелых случаях может понадобиться МРТ или КТ. Они весьма информативны перед проведением оперативного вмешательства.
Симптомы перелома пальца руки
Почувствовав резкую боль в пальце при ударе или широко амплитудном обратном движении – разгибании, человек может заподозрить, то получил перелом. Существуют достоверные и вероятные критерии этого диагноза. К вероятным относятся следующие:
- боль, которая усиливается при любом незначительном движении;
- отек или гематома в месте предполагаемого перелома;
- визуально определяется деформация пальца;
- невозможность совершать движения пальцем – афункциональность.
Это вероятные, достаточно субъективные признаки. При наличии явлений, описанных ниже, стоит считать перелом пальца вероятным диагнозом:
- подвижность, нехарактерная или нефизиологичная в данном соединении;
- потрескивающий звук – крепитация, который слышится при движении пальцами или пальпации травмированного сустава.
Стремясь облегчить боль пострадавшего, нужно оказать необходимую помощь.
Используемые источники:
- https://prorentgen.ru/kosti/rentgenografiya-perelomov.html
- https://golovaneboli.ru/travmy-sustavov/kontrolnyj-snimok-lodyzhki.html
Источник
