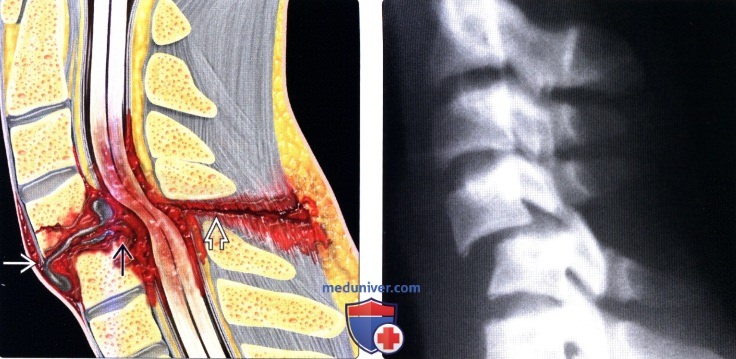
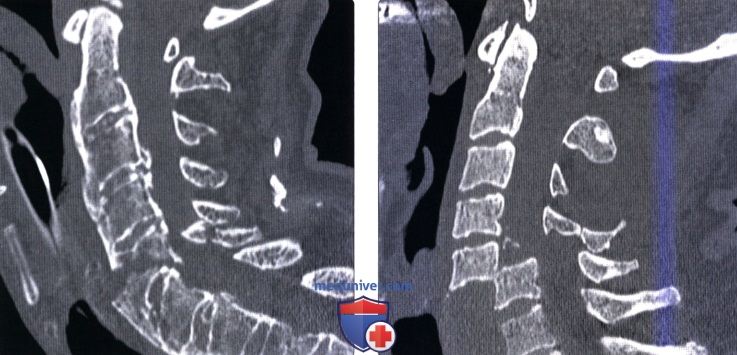
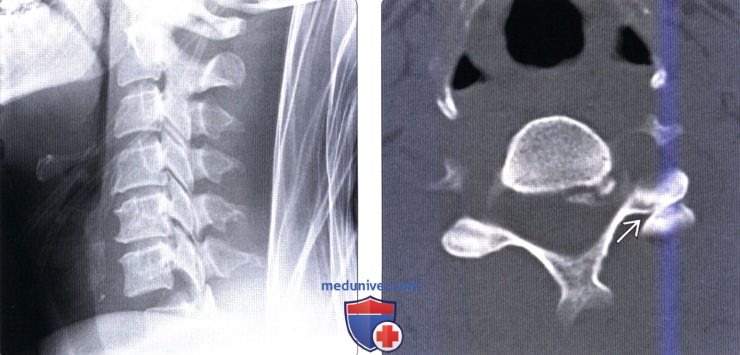
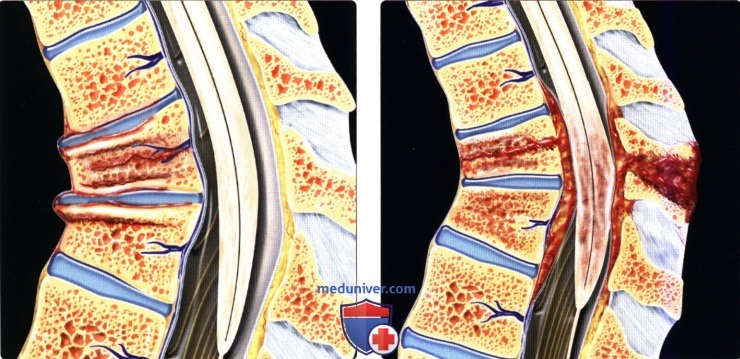
Вертикальный перелом позвонка
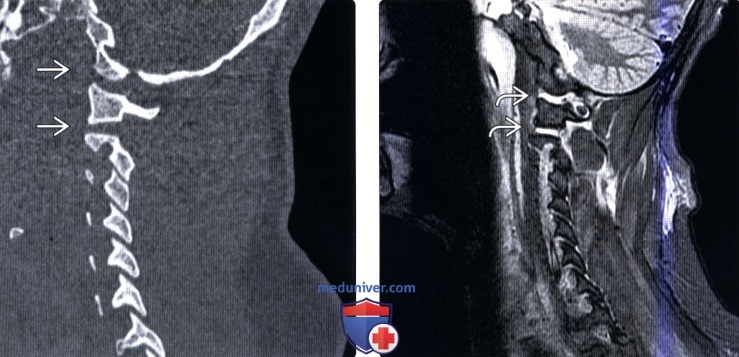
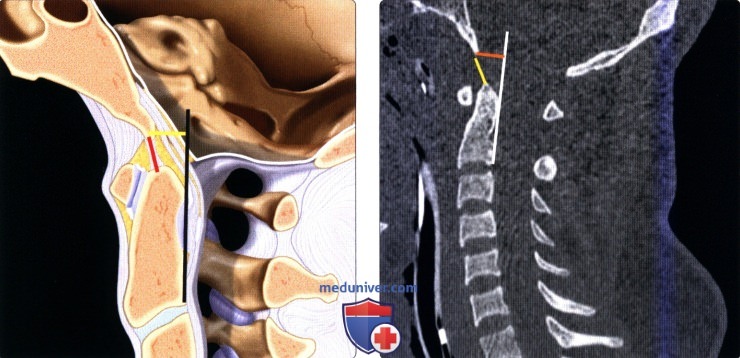
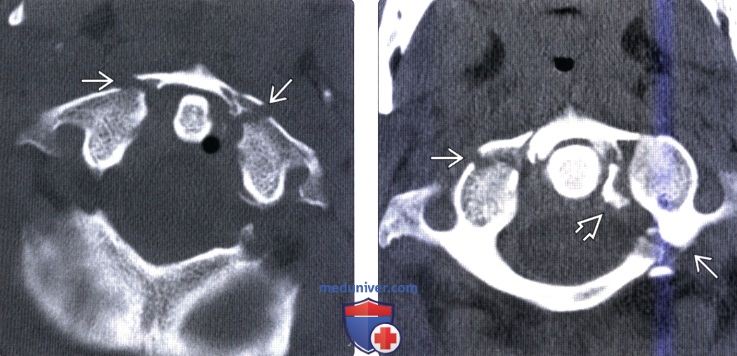
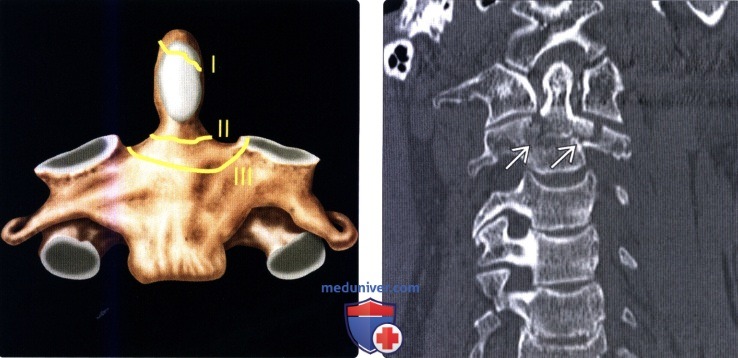
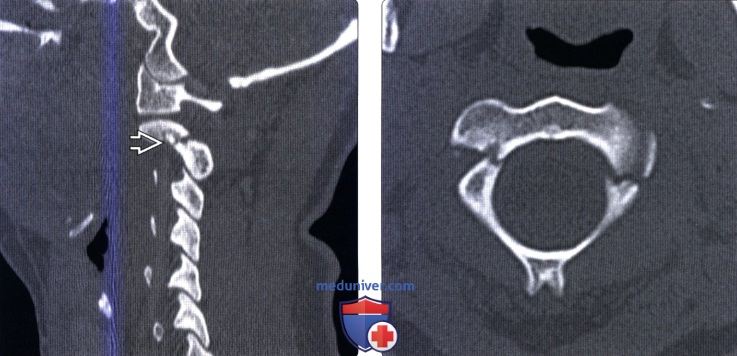
Классификация переломов краниовертебрального сочленения и позвонкова) Краниовертебральное сочленение. Переломы мыщелков затылочной кости подразделяются на два типа: • Тип I = оскольчатый перелом, возникающий на фоне аксиальной нагрузки, при сохранении целостности одного из мыщелков перелом считается стабильным • Тип II = перелом мыщелка затылочной кости в сочетании с переломом основания черепа, большинство переломов стабильны • Тип III = отрывной перелом, возникающий вследствие натяжения крыловидных связок, может становиться причиной затылочно-шейной нестабильности Согласно данным последних исследований (Maserati, 2009), первичная диагностика должна быть направлена на выявление изменений нормальных анатомический взаимоотношений в краниовертебральном сочленении. При выявлении в ходе первичного обследования перелома или изменения нормальных анатомических взаимоотношений показаны окципитоспондилодез или наружная стабилизация гало-аппаратом, а если первичное обследование по тем или иным причинам откладывается, показана иммобилизация жестким шейным воротником. 1. Атланто-затылочная диссоциация (дислокация)/дистракционное повреждение С0-С1. Полный (диссоциация) или частичный (подвывих) разрыв связок между затылочной костью и С1 может происходит в одном из трех направлений: (1) передне-верхнее смещение черепа относительно позвоночника — наиболее частое повреждение; (2) чисто дистракционное повреждение со смещением черепа вверх; (3) задняя дислокация черепа — наиболее редкий тип повреждения. Для оценки характера травматических изменений краниовертебрального сочленения существует множество параметров, многие из которых были предложены еще в эпоху, когда рентгенография была единственным методом визуализации этой области. Современные же методы визуализации — КТ и МРТ-позволяют напрямую оценить состояние тканей в зоне повреждения, поэтому многие из ранее использовавшихся методик утратили свое значение. Согласно данным литературы, для оценки атланто-затылочного сочленения следует опираться на следующие параметры: Базион-дентальный интервал (БДИ)-патологией считается увеличение его размера на сагиттальном КТ-срезе более 10 мм. Суммарное смещение мыщелков (сумма расстояний между центрами мыщелков затылочной кости и мыщелковой ямкой С1 ) — патологией считается увеличение этого параметра более 4,2 мм. Увеличение высоты суставной щели атланто-затылочного сустава более 2 мм у взрослых также считается патологическим изменением. Эти же 2 мм также считаются верхней границей нормы и у детей, не достигших 18-летнего возраста. Другие параметры, например, отношение Пауэрса или линии Ли, отличаются недостаточной чувствительностью и специфичностью, поэтому использовать их не рекомендуется. «Правило 12» Харриса для БДИ и базион-аксиального интервала применимолишь для стандартной рентгенографии, которая у пациента с острой травмой имеет ограниченное применение, в таких случаях чаще назначается КТ.
2. Переломы С1: 3. Атланто-аксиальная нестабильность: 4. Классификация атланто-аксиальных ротационных подвывихов (Fielding, 1977): 5. Зубовидный отросток: 6. Переломы дуги С2 (Effendi, 1981): 7. Переломы тела С2 (Fujimura, 1996):
б) Классификация переломов шейных позвонков: 1. Гиперфлексионные повреждения: P.S. В 1930-х годах в Австралии рабочие, занятые копанием глубоких рвов, порой вынуждены были выбрасывать глинозем на 3-5 метров выше себя, для чего использовались специальные лопаты с длинным черенком. Вязкая глина иногда не соскальзывала со штыка лопаты, а прилипала к нему, а рабочий чувствовал «щелчок» и острую боль в межлопаточной области и не мог продолжать работать. Так появилось название этого перелома. 2. Гиперфлексионно-ротационные повреждения: 3. Гиперэкстензионно-ротационные повреждения: 4. Повреждения вследствие вертикальной компрессии: 5. Гиперэкстензионные повреждения: 6. Повреждения в результате бокового сгибания: 7. Классификация повреждений субаксиальных шейных позвонков (Vaccaro, 2007):
в) Классификация переломов грудопоясничного отдела позвоночника: 1. Двухколонная модель Holdsworth (1963): 2. Трехколонная модель Denis (1983): 3. Подклассификация взрывных переломов Denis (1984):
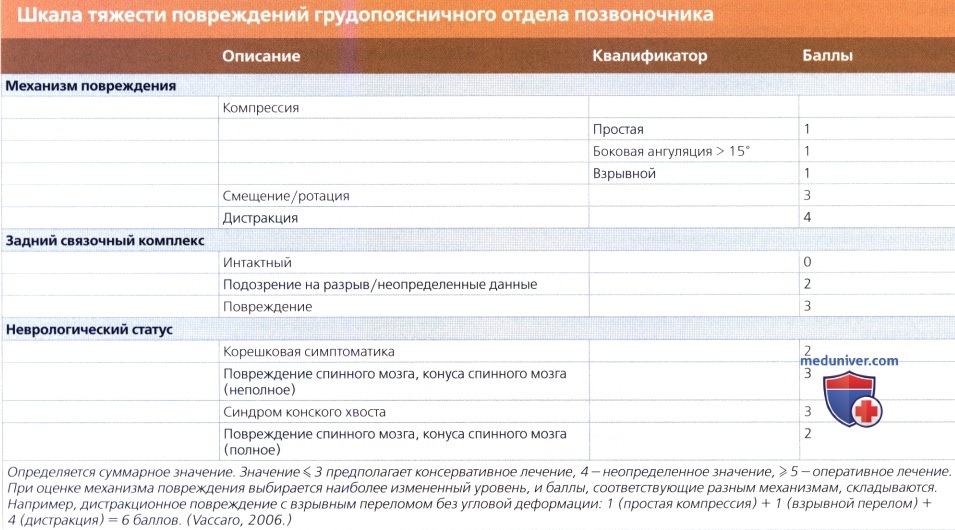
г) Патоморфологическая классификационная система Magerl/АО (1994): д) «Load-sharing»2 классификация McCormack (1994): е) Классификация и степень тяжести повреждений грудопоясничного отдела позвоночника (TLICS) (Vaccaro, 2006): ж) Нестабильные переломы. Шейный отдел позвоночника: з) Список использованной литературы: — Также рекомендуем «Рентгенограмма, КТ атланто-затылочной дислокации» Редактор: Искандер Милевски. Дата публикации: 29.7.2019 |
Источник


Остеопорозом называют заболевание, которое протекает абсолютно незаметно для больного до тех пор, пока не приведет к опасным осложнениям, например, компрессионному перелому позвоночника. При нем кости разрыхляются, становятся ломкими и хрупкими. Это может быть следствием действия как генетических, гормональных, так и алиментарных или лекарственных причин.
 остеопороз подвздошной и бедренной кости
остеопороз подвздошной и бедренной кости
Немного об остеопорозе
Иногда остеопороз диагностируется случайно во время спондилографии или рентгенологического исследования. Он является следствием нарушения обмена кальция и фосфора, что приводит к обеднению ими костной ткани и повышению хрупкости позвонков.
Кости сохраняют свою форму благодаря присутствию в них коллагеновых ретикуловых волокон, синтезируемых фибробластами определенного типа. Они связываются между собой содержащими кальций органическими соединениями. Поэтому прочность и твердость костей напрямую зависит от уровня кальция в организме.
Риск развития остеопороза возрастает с возрастом. Чаще от него страдают женщины после наступления менопаузы, поскольку уменьшение уровня эстрогена оказывает непосредственное влияние на анаболические процессы. Пожилые мужчины так же нередко сталкиваются с последствиями этого заболевания, особенно имеющие пристрастие к курению и алкоголю.

Компрессионные переломы позвоночника при остеопорозе наблюдаются у 0,6–1% людей старше 50 лет и у почти 3% старше 75 лет.
Компрессионные переломы позвоночника на фоне остеопороза
При запущенном остеопорозе чтобы получить перелом не нужно прикладывать больших усилий. Кость может внезапно сломаться при подъеме тяжелого предмета, спуске по лестнице и даже при резком движении или поворачивании с одного бока на другой. А если подвергнуться действию травмирующего фактора, например, попасть в аварию или упасть с высоты, вероятность получения одного или нескольких переломов увеличивается в геометрической прогрессии.

При этом именно позвоночник страдает от остеопороза весьма сильно. Он образован 33 позвонками и каждый из них может в любой момент «сплющится» под действием собственно веса тела, если у больного наблюдается тяжелая форма остеопороза. Чаще всего страдают позвонки, несущие наибольшую вертикальную нагрузку: поясничного отдела и 2-х последних грудного отдела.
В таких случаях обычно диагностируют компрессионные переломы. Для них характерно уменьшение высоты тела позвонка. Он как бы сжимается, в результате чего передняя часть приобретает форму клина. Это приводит к изменению естественных прогибов позвоночного столба и возникновению целого ряда симптомов.
В зависимости от тяжести компрессионного перелома различают 3 степени травмы:
- 1 степень – высота позвонка уменьшается менее чем на 30%;
- 2 степень – уменьшение высоты позвонка находится в пределах 30–50%;
- 3 степень – позвонок сплющен более чем на 50%.
Если на фоне остеопороза произошел компрессионный перелом, вероятность получить повторный перелом в течение следующего года составляет 15–25%.
Симптомы компрессионного перелома позвоночника
Особенности клинической картины при компрессионном переломе позвоночника определяются тем, какой позвонок был поражен. Поэтому у больных могут наблюдаться:
- постоянные боли в области перелома, усиливающиеся в течение суток, при физических нагрузках и способные отдавать в грудную клетку, плечевой пояс, руки, ноги, ягодицы;
- рефлекторное напряжение мышц;
- ограничение подвижности;
- изменение осанки;
- повышенная утомляемость;
- принятие вынужденной позы, попытки уменьшить нагрузку на пораженный позвоночно-двигательный сегмент;
- нарушение работы органов ЖКТ, мочеполовой системы;
- уменьшение роста.

При остеопорозе часто встречаются множественные компрессионные переломы, т. е. травмы 2 и более позвонков. В таких ситуациях наблюдается сочетание симптомов, типичных для повреждения каждого из них.
У пожилых людей иногда компрессионные переломы позвоночника случаются незаметно и не проявляются в дальнейшем. Подобное нельзя назвать положительной особенностью, поскольку с течением времени дефект срастается сам по себе, но формируя неправильную форму и положение позвонка. Это приводит к целому ряду осложнений, среди которых кифотические искривления позвоночника, нарушения осанки, ограничение подвижности и т. д.
В тяжелых случаях вовремя незамеченный компрессионный перелом может осложняться компрессией нервных окончаний и стенозом позвоночного канала, что способно приводить к снижению чувствительности и параличу.
Диагностика компрессионных переломов позвоночника и остеопороза
Диагностика компрессионного перелома – задача травматолога или вертебролога. Изначально врач опрашивает пациента и проводит осмотр. Существует ряд признаков, позволяющих определить наличие поражения позвоночника и предположить перелом одного или нескольких позвонков.
Компрессионные переломы позвоночника диагностируются с помощью рентгена, сделанного в двух проекциях. На полученных снимках так же можно заметить аномальную прозрачность костей, типичную для остеопороза. Более полную картину состояния позвоночника дает только КТ. Если же предполагается повреждение связок, стеноз позвоночного канала, пациентам назначается МРТ.

При наличии неврологической симптоматики может проводиться электромиография, в ходе которой оценивается проводимость нервных импульсов от спинного мозга к конечностям и другим частям тела.
Если предполагается, что причиной компрессионного перелома послужил остеохондроз, проводят ультразвуковую денситометрию. В ходе обследования оценивается скорость прохождения ультразвука через исследуемую кость, что позволяет точно определить ее плотность. Поэтому на основании полученных результатов диагноз опровергается или устанавливается стадия остеопороза.
Лечение компрессионных переломов позвоночника и остеохондроза
При таком диагнозе больным следует обращаться к вертебрологу, который сможет разработать индивидуальную схему лечения и учесть все особенности состояния больного. Неосложненные компрессионные переломы 1 степени обычно лечатся консервативным путем, тогда как для устранения переломов 2 и 3 степени требуется хирургическое вмешательство.
Независимо от выбора тактики лечения, больным назначается медикаментозная терапия, направленная на укрепление костей, разрушенных остеохондрозом. Она включает прием препаратов кальция, терапию ультрафиолетом и специальную диету.
При остеопорозе большое значение отводится диете. Поэтому если при компрессионных переломах позвоночника, возникших при отсутствии этого заболевания, больные могут не столь щепетильно следить за своим питанием, то при диагностировании остеопороза придется соблюдать все рекомендации врача.
Диета при остеопорозе заключается в насыщении рациона продуктами, содержащими в повышенных количествах кальций, фосфор и другие микроэлементы. Это:
- кисломолочные продукты;
- овсяная, гречневая каши;
- бобовые;
- морепродукты и рыба;
- овощи.
Отказаться придется от жирной и высококалорийной пищи, а также от алкоголя, крепкого чая и кофе. Диета дополнит медикаментозное лечение остеопороза и повысит его эффективность.

В большинстве случаев хирургическое лечение компрессионных переломов осуществляется методами чрескожной хирургии. Они отличаются высокой безопасностью и эффективностью, выполняются через точечные проколы мягких тканей и не приводят к образованию существенных косметических недостатков.
В более сложных случаях, когда компрессионный перелом сопровождается развитием нестабильности позвонков или неврологических нарушений применяется транспедикулярная фиксация.
Консервативное лечение компрессионного перелома позвоночника
Первым этапом лечения часто выступает скелетное вытяжение, позволяющее увеличить расстояние между позвонками, что способствует нормализации положения сдавленного позвонка. Сразу же после этого позвоночник фиксируют с помощью гипсовой повязки, ортопедического корсета или реклинатора.
Первое время пациент должен придерживаться строгого постельного режима, причем матрас заменяют жестким щитом или устанавливают специальный ортопедический матрас с высокой степенью жесткости. Все это время больной принимает индивидуально подобранные лекарственные средства, а затем ему назначается ЛФК и физиотерапия.
Медикаментозная терапия
Первоначальной задачей медикаментозного лечения является устранение болевого синдрома. С этой целью пациенту вводятся обезболивающие средства и выполняются новокаиновые блокады. В отдельных случаях боли настолько сильные, что для их купирования применяются наркотические обезболивающие.

При переломах позвоночника, случившихся на фоне остеохондроза, боли часто становятся хроническими и с ними не всегда удается справиться современными обезболивающими средствами.
Также пациентам назначаются:
- кортикостероиды – предназначены для купирования выраженного воспалительного процесса;
- антибиотики – используются при развитии или высоком риске развития инфекционных осложнений, пневмонии и других заболеваний, часто возникающих у лежачих больных;
- иммуномодуляторы – способствуют укреплению иммунитета и естественных защитных сил организма;
- хондропротекторы – препараты, обещающие улучшить течение регенеративных процессов;
- препараты кальция, фосфора, витамина D – способствуют укреплению костной ткани, скорейшему сращиванию перелома и уменьшению риска его повторного появления.
Для каждого пациента препараты подбираются отдельно на основании его состояния. Также индивидуально рассчитывается продолжительность их приема.
ЛФК
Лечебная физкультура – обязательная составляющая консервативного лечения и последующей реабилитации. Буквально, с первых дней лечения назначается дыхательная гимнастика, которая помогает поддерживать тонус мышц. Все упражнения выполняются под наблюдением специалиста с постепенно увеличивающейся интенсивностью.

Затем переходят к активным упражнениям в положении лежа. Еще немного позже к ходьбе и выполнению упражнений из вертикального положения. На каждом этапе нагрузка и продолжительность занятий наращивается постепенно с учетом особенностей физической подготовки больного, характера имеющейся травмы и особенностей восстановления.
Регулярные занятия ЛФК помогают сохранить тонус мышц, разрабатывают суставы и позволяют избежать застойных явлений. Они являются профилактикой пролежней и активизируют всасывание кальция из пищи и получаемых препаратов, что крайне важно при остеопорозе.
Физиотерапия
Физиотерапевтические процедуры способствуют скорейшей регенерации позвонков, уменьшают отечность, боли и активизируют обмен веществ в области воздействия. Как правило, больным назначается 10–12 сеансов:
- УФО;
- УВЧ;
- ультразвуковой терапии;
- рефлексотерапии;
- электрофореза с препаратами кальция и фосфора;
- парафиновых и озокеритовых обертываний и пр.
Изначально процедуры проводят через гипс или корсет, но впоследствии переходят к оказанию прямого воздействия. Продолжительность каждого сеанса физического воздействия колеблется от 10 до 15 минут.

Практически одновременно с физиотерапией начинают проводить массаж. Изначально зону поражения вовсе не задействуют, а работают с конечностями и другими частями тела. Но по мере восстановления специалист начинает осторожно прорабатывать мышцы в проекции пораженного позвонка, что усиливает их тонус, способствует восстановлению гибкости позвоночника и уменьшению болей.
Хирургическое лечение компрессионного перелома позвоночника
Проведение операции показано при:
- компрессионных переломах 2 и 3 степени;
- отсутствии эффекта от консервативного лечения;
- нестабильности позвоночника;
- образовании острых осколков;
- поражении нервных корешков или спинного мозга.
Вертебропластика
Вертебропластика – простая в выполнении, безопасная чрескожная операция, отличающаяся высокой эффективностью. Она подразумевает наполнение тела сломанного позвонка специальным композитным составом, названным костным цементом, который быстро затвердевает и обеспечивает позвонку высокую прочность и устранение риска его перелома в дальнейшем.
Сегодня вертебропластика, несмотря на все свои достоинства, наиболее часто применяется именно для лечения компрессионных переломов, возникших на фоне остеопороза.
Операция выполняется под местной анестезией и заключается во введении пункционной иглы в тело позвонка под рентген-контролем. Затем готовят костный цемент и нагнетают его через иглу в позвонок.
Поскольку в состав композитного материала входит рентген-контрастное соединение, нейрохирург может четко контролировать количество введенного костного цемента и степень наполнения позвонка. Состав затвердевает в течение 10 минут, после чего иглу удаляют, а место ее введения закрывают стерильной повязкой.
Используемый костный цемент полностью биосовместим и обладает необходимой вязкостью для предотвращения его вытекания за пределы поврежденного позвонка. Именно это является основной опасностью операции, поскольку застывшие твердые конгломераты могут вызывать компрессию нервов и стеноз позвоночного канала. Но при должной квалификации нейрохирурга подобных осложнений удается избежать. Они наблюдаются только в 3% случаев и обычно устраняются посредством медикаментозной терапии.
Но процедура может быть проведена только при компрессионных переломах с уменьшением высоты позвонка менее чем на 70%. В остальных случаях показана кифопластика.
Кифопластика
Эта чрескожная операция полностью аналогична вертебропластике за одним исключением – перед введением костного цементы в позвоночник внедряют специальный баллон. Посредством заполнения его физиологическим раствором удается восстановить нормальные размеры позвонка и только после этого наполнить его костным цементом и тем самым зафиксировать в нужном состоянии.
Подобное дает существенные преимущества:
- возможность проведения при снижении высоты позвонка более чем на 70%;
- уменьшение риска вытекания цемента за пределы позвонка;
- возможность устранения кифотической деформации позвоночника.
Кифопластика проводится под общим наркозом, поэтому она требует более серьезной подготовки и при тяжелых заболеваниях сердца, почек и некоторых других не может выполняться в силу обусловленных ими высоких интраоперационных рисков.
Транспедикулярная фиксация
Методика транспедикуляр