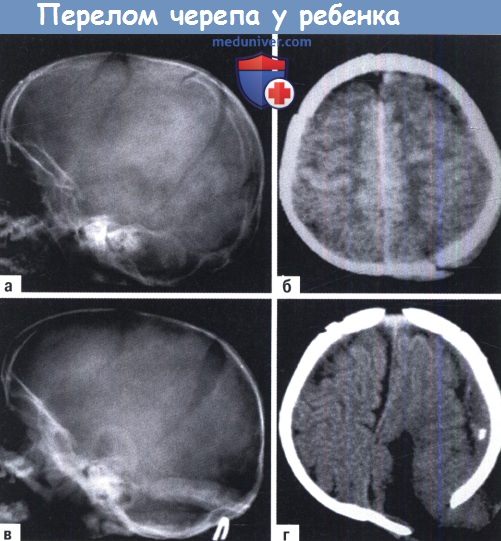
Вдавленные переломы у новорожденных
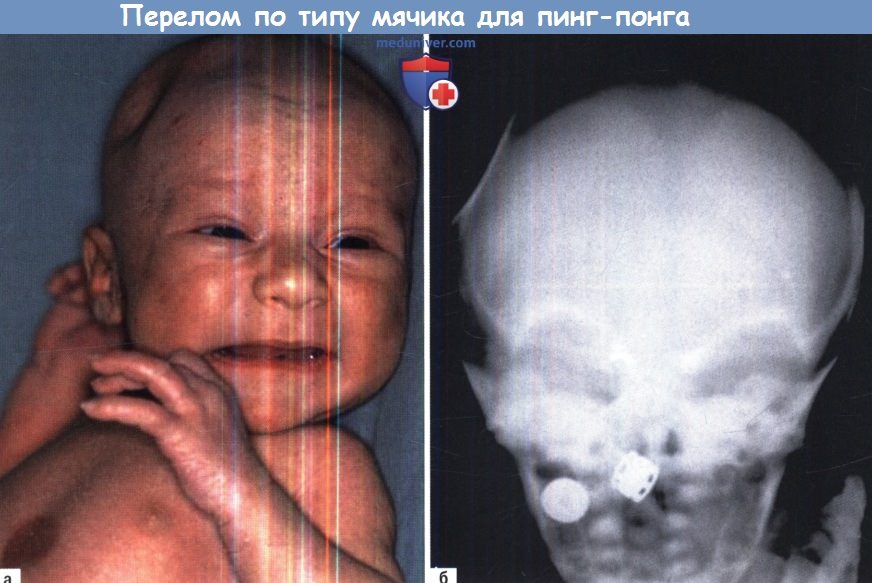
Особенности перелома черепа у новорожденных и грудных детейПерелом черепа после черепно-мозговой травмы возникает чаще в детском возрасте, чем у взрослых из-за недостаточно прочных костей черепа и большего соотношения «голова/тело». Частота варьирует от 25 до 40% среди всех детей с черепно-мозговой травмой, и до 60% для группы только новорожденных и грудных детей. Линейные переломы являются наиболее распространенной формой, что составляет более 70% всех педиатрических переломов черепа. Они встречаются преимущественно у младенцев и маленьких детей. Вдавленные переломы чаще всего наблюдаются у детей старшего возраста (15—25% от общего числа). а) Растущие переломы черепа (посттравматические лептоменингеальные кисты). Растущие переломы черепа (РПЧ) — переломы черепа (как правило, линейные), которые имеют тенденцию расширяться с течением времени в результате эрозии кости и грыжи паутинной оболочки. Они представляют собой редкое явление и составляют менее 1% от всех переломов черепа и возникают, как правило, у детей младше трех лет. В самом деле, быстрое расширение мозга у маленьких детей способствует развитию РПЧ. Патогенез начинается с разрыва твердой мозговой оболочки под переломом с последующим расхождением и эрозией костного края из-за пульсации СМЖ. Если этот процесс не остановить, формируются подкожные лептоменингеальные кисты, а дальнейшее расширение дефекта черепа приводит к вторичной грыже ткани головного мозга на поздних этапах развития. РПЧ выглядит как пальпируемое, мягкое и пульсирующее образование под кожей головы на месте перелома, постепенно увеличивающееся в размере и становящееся очевидным в течение 3-6 месяцев после травмы головы. Обычно протекает бессимптомно, но может вызвать головную боль или даже оказывать масс-эффект или привести к неврологическому дефициту, например, гемипарезу и судорогам. Рентгенография черепа и КТ демонстрируют прогрессирующее расхождение и размывание краев перелома. КТ может также выявить выпячивание паутинной оболочки в отверстие кости и последующее смещение головного мозга. Лечение РПЧ заключается в хирургической коррекции. Ключевыми моментами операции являются широкий доступ к месту перелома и твердой мозговой оболочке; иссечение лептоменингеальных кист и глиальных рубцов; определение краев твердой мозговой оболочки, как правило, ушедших под кость; герметичное ушивание ТМО; адекватный остеосинтез. У детей старшего возраста реконструкция черепа может проводиться с помощью расщепленного костного лоскута противоположной стороны или соседних регионов. б) Перелом по типу «мячика для пинг-понга». Вдавленные переломы по типу «мячика для пинг-понга» (ПМП) наблюдаются исключительно у новорожденных и грудных детей из-за тонкости и пластичности их черепа, который может смещаться без разрыва костей. ПМП выглядят как ощутимые внутренние изгибы черепа с переменным диаметром и глубиной. Этот вид перелома часто диагностируется при простом осмотре кожи. Нейровизуализация необходима для подтверждения сдавления черепа, в основном без перелома костей, а также выявления возможных ушибов мозга или сопутствующих кровоизлияний. Обычно течение бессимптомное, если отсутствуют сопутствующие посттравматические повреждения. Хирургическое лечение необходимо, чтобы избежать возможного возникновения судорог и/или в косметических целях. Операция обычно состоит из короткого линейного разреза кожи и одного фрезевого отверстия, накладываемого рядом с вдавлением черепа. Через фрезевое отверстие заводится диссектор Пенфилда или элеватор, который используется как рычаг, чтобы вытолкнуть перелом обратно. Иногда, чтобы поднять перелом, может быть использован акушерский вакуумный экстрактор или экстрактор грудного молока. У новорожденных с ростом черепа мягкий ПМП может подняться самостоятельно. в) Затылочный остеодиастаз. Возникновение затылочного остеодиастаза зависит от процессов разделения чешуи и базальной части затылочной кости и, вторично, по механизму скручивания и сжатия черепа. Это состояние может привести к тенториальному разрыву с венозным кровотечением, формированием эпидуральной гематомы задней черепной ямки, компрессии мозжечка или ствола мозга. До внедрения КТ такого рода травматические повреждения обнаруживались только на аутопсии.
— Также рекомендуем «Черепно-мозговые травмы при жестком обращении с детьми» Оглавление темы «Черепно-мозговая травма (ЧМТ).»:
|
Источник
Библиографическое описание:
Абдумаджидов, М. А. Вдавленные переломы костей черепа и их коррекция у детей / М. А. Абдумаджидов, Д. А. Мирсадыков, Р. Б. Файзуллаев. — Текст : непосредственный // Молодой ученый. — 2014. — № 20 (79). — С. 47-50. — URL: https://moluch.ru/archive/79/14061/ (дата обращения: 31.08.2020).
В статье представлены некоторые аспекты тактики ведения и стратегии хирургического вмешательства при вдавленных переломах костей черепа у детей. Адекватно проведенное при вдавленных переломах черепа хирургическое лечение позволило предупредить целый ряд осложнений. Очагового или эпилептического симптомокомплекса у этих пациентов отмечено не было.
Ключевые слова: черепно-мозговая травма, вдавленные переломы черепа, хирургическое лечение черепно-мозговой травмы.
Актуальность. Большое число детских смертей вследствие травм связано с травмами головы и их осложнениями. В результате тяжелых травм головы может серьезно повреждаться развивающийся головной мозг, что приводит к нарушению физического, интеллектуального и эмоционального развития ребенка и отдаленным осложнениям [2].
Степень возможного восстановления функции головного мозга зависит от того, насколько тяжелой была травма, от возраста ребенка, как долго он был без сознания и какая часть головного мозга повреждена. Почти 5 миллионов детей получают травмы головы каждый год. Из них 4000 умирают и 15 000 требуется длительная госпитализация [4, 5]. Среди детей с тяжелыми травмами головы, у которых бессознательное состояние продолжалось более 24 часов, у 50 % возникают отдаленные осложнения, в том числе существенные физические, интеллектуальные и психические нарушения; от 2 до 5 % остаются тяжелыми инвалидами. У маленьких детей, особенно детей первого года жизни, перенесших тяжелую травму головы, смертельный исход более вероятен, чем у более старших детей [8].
Одним из важнейших и часто встречающихся компонентов ЧМТ у детей являются переломы костей черепа. Их общая частота достигает 27 %, причем 2/3 из них приходится на долю закрытой ЧМТ [10].
Вдавленные переломы возникают при воздействии на череп ребенка предмета с относительно небольшой поверхностью. На детский возраст приходится около половины всех вдавленных переломов, причем третья часть — на возраст до 5 лет. Чаще всего повреждается теменная и лобная кости. Необходимо выделить открытые и закрытые вдавленные переломы, поскольку они требуют различного лечения [3, 7].
Закрытые переломы составляют приблизительно треть от всех вдавленных переломов и более характерны для младшего возраста. При них возможность развития внутричерепной инфекции мала [6, 9].
Особенности самого перелома могут значительно влиять на неврологические проявления травмы и непосредственно определять лечебную тактику. Основное значение имеет локализация перелома и глубина вдавления костных фрагментов. Эти данные можно получить при рентгенографии черепа, причем при этом часто необходимо проведение дополнительных снимков, касательных области перелома [3, 4].
Основная опасность открытых переломов — инфекция, поэтому дообследование и операция должны быть выполнены быстро. Обычно инфекционные осложнения не превышают 5 %, если операция проведена в течение 48 часов после ЧМТ. Инфекционные осложнения являются причиной увеличения числа неврологических расстройств, судорог и смерти [7].
Вдавленные переломы черепа, хотя, как известно, и не являются строго самостоятельной клинической формой ЧМТ, но требуют комплексного подхода на протяжении диагностического и лечебного процессов [3, 4, 11]. Принимая во внимание то обстоятельство, что между костями черепа, твердой оболочкой и головным мозгом существует тесная функциональная связь, особенно у детей, диктуется необходимость стремления во время хирургического вмешательства к сохранению по возможности каждого из поврежденных компонентов [1]. Такой подход обусловлен еще и тем, что для пластики дефекта черепа у детей, в отличие от взрослых, использование многочисленных искусственных трансплантатов в силу известных причин нецелесообразно [4, 5, 7, 12, 18].
Адекватно проводимое при вдавленном переломе черепа лечение позволяет избежать целого ряда осложнений, таких как синдром трепанированных, эпилептический синдром, менингит, ликворея, гидроцефалия, абсцесс мозга, гнойный синусит, нарушения зрения и обоняния, глазодвигательные нарушения и др. [2, 3, 9, 10]. Достижения современной нейрохирургии способствуют улучшению результатов лечения пострадавших с вдавленным переломом черепа. Следование принципам органосохранения наиболее актуально в педиатрической хирургии в целом и в детской нейрохирургии, в частности.
Цель исследования: разработать методы коррекции при вдавленных переломах черепа у детей
Материалы и методы исследования: Пролечены 10 детей в возрасте от 8 мес до 17 лет с ВП костей свода черепа, из них 6 мальчиков и 4 девочки.
Больным проводилось комплексное нейрохирургическое обследование, которое включало в себя общесоматическое, клинико-неврологическое, нейропсихологическое, офтальмо-неврологическое обследования, лабораторные исследования, электроэнцефалографию, рентгенорадиологическое, в том числе, компьютерную томографию (КТ), мультиспиральную компьютерную томографию (МСКТ) с поли- позиционной 3D-реконструкцией в костном режиме.
Причинами ЧМТ у этих детей послужили следующие обстоятельства: падение младенца с рук старшего брата, удар в голову металлической конструкцией трактора, падение на голову стеклянной бутылки с верхних этажей жилого дома, падение ребенка с высоты и удар при этом головой в грунт, удар в голову копытом лошади (2 пациента), удар в голову глиняным камнем, дорожно-транспортные происшествия (3). У 8 детей черепно-мозговая травма трактовалась как открытая (в 4 наблюдениях была проникающей), у 2 как закрытая. Раны покровов черепа, совпадающие с участком повреждения кости, имели место у 7 детей. Вид ВП у 8 детей носил характер импрессионного, а степень внедрения отломков в полость черепа оценивалась как III у 7 детей и II — у 1, у 2 пациентов перелом был депрессионным. Травматический шок сопровождал ЧМТ в 5 наблюдениях. Перелом у 4 детей локализовался в лобной кости, в 2 наблюдениях — в теменной кости, в 1 — на стыке лобной и височной костей, в 1 — на стыке теменной и затылочной, в 1 — на стыке височной и теменной и в 1 наблюдении — в височной кости. У 7 пациентов вдавленные переломы свода сочетались с переломами костей основания черепа.
В клинической картине у всех детей имели место общемозговые симптомы. Кроме того, в неврологическом статусе были отмечены стволовые симптомы (нистагм, парез взора вверх, сходящееся косоглазие, двусторонние патологические стопные рефлексы), менингиальные симптомы (в 3 наблюдениях), эпилептический синдром (1). Эпилептический синдром в виде генерализованных припадков имел место в наблюдении, когда вдавленный перелом сочетался с подлежащей внутримозговой гематомой. Очаговая неврологическая симптоматика была крайне скудной, и ее возможно было выявить в основном при ней- ропсихологическом тестировании. Так, были выявлены предметная агнозия, аграфия, нарушение слухоречевой памяти. У одного пациента, у которого вдавленный перелом сочетался с эпидуральной гематомой, прослеживалась гемигипестезия. По шкале ком Глазго оценка состояния больных варьировала в диапазоне от 8 до 15 баллов.
Офтальмологическая картина в ряде наблюдений была представлена частичной нисходящей атрофией зрительных нервов, паралитическим сходящимся косоглазием, левосторонней гемианопсией, спазмом сосудов сетчатки.
Показанием для хирургического лечения явилась III степень (более чем на толщину кости) вдавления отломков костей. Хирургическое устранение вдавленных переломов выполнено 9 детям. В одном наблюдении, при II степени вдавления отломков (на толщину кости) хирургическое вмешательство не проводилось.
Суть проводимого хирургического вмешательства была следующей: вне зависимости от наличия травматической раны, через различные лоскутные разрезы широко обнажали зону вдавления. При этом старались по возможности сформировать раздельно кожно-подкожный и надкостнично-апоневротические лоскуты. Скелетировали кость и из 4–5 фрезевых отверстий выпиливали (традиционным способом — пилой Джигли) фрагмент кости с участком вдавления в центре и извлекали его из раны. По показаниям рассекали твердую оболочку мозга и производили ревизию субдурального пространства (у 2 детей обнаружены и удалены субдуральные гидромы, у 2 — внутримозговые гематомы). Извлеченный фрагмент кости тщательно промывали в растворах антисептиков, затем при помощи «струбцины» (специальное устройство для репозиции костей черепа, внедренное в практику сотрудниками кафедры детской нейрохирургии РМАПО) [5] производили репозицию отломков. По достижении первоначальной конфигурации кривизны отломков фрагмент кости укладывали на материнское костное ложе и фиксировали несколькими лигатурами. У двоих детей свободно лежащие отломки кости были сопоставлены и склеены при помощи гистоакрила. Рану поэтажно закрывали, при необходимости производили первичную хирургическую обработку травматических ран.
Принципиальным вопросом хирургической стратегии считаем срок выполнения оперативного вмешательства. Общепризнанным является то положение, что в экстренном порядке хирургическая операция при ВП черепа должна быть выполнена при открытом характере ЧМТ и в условиях нарастания патологической неврологической симптоматики [7]. Мы только отчасти придерживались данного положения. В экстренном порядке были оперированы трое детей. У одного из них в результате автомобильной аварии образовалась проникающая скальпированная рана головы с пролапсом мозгового детрита через разрыв твердой оболочки сквозь вдавившиеся отломки костей. В двух других наблюдениях при динамическом наблюдении проявились нарастающие расстройства дыхания, что и послужило в основном поводом для экстренного вмешательства. В остальных случаях хирургическое вмешательство проводилось в отсроченном порядке (от 2 до 7 сут. после травмы). При наличии небольшой травматической раны над участком вдавления ткани в ее окружности инфильтрировали раствором антибиотика и рану зашивали. Резерв времени до основного хирургического вмешательства использовали для предоперационной подготовки и для полноценного дообследования больного.
Результаты исследования и их обсуждение. Наиболее полную информацию о характере вдавления костей свода черепа получали при МСКТ в костном режиме с полипозиционной 3D-реконструкцией. Оценка состояния травматической деструкции костных структур предусматривала измерение площади вдавления, глубины залегания вдавленных отломков, скелетотопическую локализацию, взаиморасположение участка вдавления со швами черепа и с лобной пазухой (при возрастной сформированности пазухи). В этих случаях отпадала необходимость в выполнении краниограмм. Церебральные осложнения травмы по КТ у ряда детей были представлены в виде наличия оболочечных и внутримозговых гематом, суб- дуральных гидром, контузионного очага, ушиба мозга 3–4 типов.
У 3 детей в связи с тяжестью состояния (сочетанная открытая ЧМТ с явлениями шока) в остром периоде фрагменты костей, содержащие участок вдавления, были выпилены костно-пластическим способом и законсервированы в слабом растворе формалина. В сроки от 1 до 3 мес им была произведена пластика дефектов черепа консервированной аутокостью (после предварительного репонирования и склеивания).
В ближайшем послеоперационном периоде каких-либо осложнений (нагноение, отторжение фрагментов костей и др.) отмечено не было. Заживление операционных и травматических ран во всех наблюдениях было первичным. Все дети в удовлетворительном состоянии были выписаны из стационара. За детьми продолжается проведение катамнестического наблюдения.
Не во всех наблюдениях удалось добиться воспроизведения идеальной конфигурации кривизны фрагмента кости. Но, тем не менее, даже в этих наблюдениях удалось устранить сдавление головного мозга и твердой оболочки. Все перечисленное явилось важным обстоятельством в плане профилактики осложнений, которые весьма вероятны при традиционной хирургической стратегии лечения вдавленных переломов.
При контрольном КТ-исследовании в сроки от 6 мес до 1 года выявлены различные томографические проявления травматической болезни головного мозга. Консолидация костей была вполне удовлетворительной.
Следовательно, результаты предпринятой лечебной тактики оказались вполне оправданными. Широкое обнажение зоны повреждения черепа с адекватным доступом позволило решить несколько лечебно-тактических задач:
— удалить очаги размозжения и внутричерепные гематомы;
— восстановить целость твердой оболочки мозга и тем самым восстановить герметичность полости черепа;
— выполнить реконструкцию вдавленных участков костей свода черепа.
Таким образом, сохранение отломков костей при ВП черепа у детей способствовало адекватному восстановлению герметичности полости черепа и первичному заживлению ран, что, в свою очередь, создавало благоприятные условия для минимизации негативных проявлений травматической болезни головного мозга.
Выводы
1. Наиболее перспективным направлением при лечении вдавленных переломов черепа у детей является стремление сохранять отломки костей, что весьма оправданно и обоснованно как с точки зрения хирургической тактики, так и в плане профилактики возможных последствий
2. Хирургическое лечение вдавленных переломов у детей наиболее целесообразно рассматривать не как традиционную хирургическую обработку черепно-мозговой раны, а как реконструкцию краниоцеребрального повреждения. Такой стратегический подход подтверждается результатами лечения.
Литература:
1. Бухер М., Цех Д., Лазарев А., Чурсин С. Использование первичной краниопластики в остром периоде черепно-мозговой травмы. Всероссийская научно- практическая конференция (Поленовские чтения). — СПб., 2007. — С. 316.
2. Геворков А. В., Давыдов Е. А. Использование оригинальных демпферных никелид-титановых кранио-фиксаторов с термомеханической памятью формы и саморегулирующейся компрессией при хирургическом лечении многооскольчатых вдавленных переломов костей черепа. Всероссийская научно- практическая конференщя (Поленовские чтения), СПб., 2007. — С. 318.
3. Карахан В., Лихтерман Л. Б. Вдавленные переломы черепа // Медицинская газета. — 2001. — № 27.
4. Комаревский А. В., Джинджихашвили С. И., Ко- ливашко Ю. Н., Дмитриев А. Б. Пластика дефектов костей черепа титановыми имплантатами. Всероссийская научно-практическая конференция (Поленовские чтения), СПб., 2007. — С. 327
5. Левченко О. В., Шалумов А. З. Реконструкция лобно-глазничной области в остром периоде краниофациальной травмы. Всероссийская научно-практическая конференция (Поленовские чтения), СПб., 2007. — С. 44.
6. Мартиросян М. М. Особенности клинического течения и лечения вдавленных переломов черепа у детей с сочетанными черепно-мозговыми повреждениями // Тезисы докладов Первой Всероссийской конференции по детской нейрохирургии. — М., 2003. — С. 156–157.
7. Мирсадыков А. С. Клиника, диагностика, лечение детей с травматическим сдавлением головного мозга и профилактика ранних и поздних послеоперационных осложнений: Автореф. дис…. д-ра мед. наук. — Ташкент, 1995. — 42 с.
8. Орлов Ю. А. Руководство по диагностике и лечению черепно-мозговой травмы у детей. — Киев, 2002. — 160 с.
9. Потапов А. А., Крылов В. В., Лихтерман Л. Б. и др. Современные рекомендации по диагностике и лечению тяжелой черепно-мозговой травмы//Вопросы нейрохир. — 2006. — № 1. — С. 3–8.
10. Akram Khan М., Olumide А. А. Head Injury Caused by an Ostrich: A Rare Entity //Pediatric Neurosurgery. — 2006. — Vol. 42. — P. 308–310.
11. Djientcheu V. de P., Njamnshi A. K., Ongolo-Zogo P. et al. Depressed Skull Fractures in Children: Treatment Using an Obstetrical Vacuum Extractor // Pediatric Neurosurgery. — 2006. — Vol. 42. — P. 273–276.
Основные термины (генерируются автоматически): ребенок, вдавленный перелом черепа, головной мозг, III, наблюдение, перелом, хирургическое вмешательство, Хирургическое лечение, твердая оболочка, черепно-мозговая травма.
Источник