В баню с переломом ладьевидной кости
В баню с переломом ладьевидной кости
Среди всех костей запястья чаще всего подвергается переломам ладьевидная кость. Причиной этого является размер и расположение нормальной ладьевидной кости. Ладьевидную кость относят к проксимальному ряду костей запястья. Однако анатомически она вклинивается в дистальный ряд. Лучевая девиация или тыльное сгибание кисти в норме ограничено упором лучевой в ладьевидную кость. В этом месте часто возникают стрессовые переломы.
Кровеносные сосуды, питающие ладьевидную кость, в норме проникают через кортикальный слой на дорсальной поверхности близ бугорка в области средней трети. Следовательно, в проксимальной порции кости нет прямого кровоснабжения. Недостаточное кровоснабжение при переломе ладьевидной кости может обусловить замедленное сращение или привести к аваскулярному некрозу.
Аксиома: чем проксимальнее расположена линия перелома ладьевидной кости, тем выше вероятность развития аваскулярного некроза.
Врачу очень важно знать, что больной, обратившийся с жалобами на «растяжение запястья», может иметь скрытый перелом ладьевидной кости. Часто это повреждение может быть исключено на основании физикального обследования. Как будет показано дальше, нормальная рентгенограмма не исключает этого перелома.
Аксиома: у больных, поступивших с симптомами растяжения лучезапястното сустава, следует подозревать перелом ладьевидной кости.
Как показано на рисунке, переломы ладьевидной кости можно разделить на четыре группы.
Класс А: переломы средней трети
Класс Б: переломы проксимальной трети
Класс В: переломы дистальной трети
Класс Г: переломы бугорка
Обычно переломы ладьевидной кости возникают при насильственном переразгибании лучезапястного сустава. Тип перелома зависит от положения предплечья в момент травмы. Считается, что переломы класса А происходят в результате лучевого отведения с переразгибанием, что приводит к сдавлению средней трети ладьевидной кости шиловидным отростком лучевой кости.
При осмотре обычно обнаруживают максимальную болезненность на дне анатомической табакерки. Кроме того, лучевое отведение запястья или давление по оси большого пальца усиливают боль.
Рутинные рентгенограммы, включающие переднезаднюю, боковую и косую проекции, могут не выявить перелома. Если врач подозревает перелом на основании клиники, то для его подтверждения могут потребоваться правая и левая косые проекции, а также томограммы. Несмотря на это, иногда перелом можно обнаружить на снимках лишь через 4 нед с момента травмы. Косвенным признаком острого перелома ладьевидной кости является смещение жировой полоски.
Кроме определения прямых или косвенных рентгенологических признаков перелома, перед интерпретацией рентгенограмм необходимо вспомнить ряд важных моментов.
Переломы со смещением, или нестабильные. Смещение костных фрагментов относительно друг друга или необъяснимая вариабельность положения фрагментов на разных проекциях указывают на нестабильный перелом. Вывихам, как правило, подвержены дистальный фрагмент и кости запястья, которые смещаются в дорсальном направлении. Проксимальный фрагмент и полулунная кость в целом сохраняют нормальные соотношения с лучевой костью.
Ротационный подвывих ладьевидной кости. Это непростое для обнаружения осложнение можно заподозрить, если расстояние между ладьевидной и полулунной костями больше 3 мм. Оно нередко сочетается с переломом полулунной кости и часто сопровождается посттравматическим артритом.
Старые переломы ладьевидной кости. Рентгенологический признак этих повреждений — склерозированные края фрагментов. Кроме того, определяемое на снимке расстояние между фрагментами будет равно расстоянию между другими костями запястья.
Ладьевидная кость, состоящая из двух частей. Это вариант нормы, который ошибочно можно принять за перелом класса А. Наличие нормальной гладкой границы костей указывает на этот вариант.
Большинство (90%) переломов ладьевидной кости не сопровождается другими повреждениями. К повреждениям, связанным с ее переломами, относятся следующие:
1. Вывих в лечезапястном суставе.
2. Вывих костей запястья проксимального или дистального ряда.
3. Перелом дистального отдела лучевой кости.
4. Переломовывих I пальца типа Беннетта.
5. Перелом или вывих полулунной кости.
6. Разъединение ладьевидно-полулунного сочленения.
Лечение переломов ладьевидной кости
Лечение переломов ладьевидной кости спорно и, к сожалению, чревато осложнениями. В целом переломы ее дистального отдела, как и поперечные переломы, заживают с меньшим числом осложнений, чем переломы проксимального отдела или косые переломы. Рекомендуется гипсовая иммобилизация, однако относительно положения большого пальца и предплечья, как и продолжительности гипсовой иммобилизации, существуют разногласия. Авторы рекомендуют переломы проксимальной трети иммобилизовать на срок 12 нед, переломы средней или дистальной трети — минимум на 8 нед. Как и при иммобилизации других видов переломов, важными элементами первой помощи при лечении переломов ладьевидной кости будут лед и приподнятое положение конечности.
Клинически заподозренные, но рентгенологически не выявляемые переломы ладьевидной кости. Больного следует вести, как и при переломах ладьевидной кости без смещения. Предплечье помещают в гипсовую повязку для I пальца. Большой палец должен занимать положение захвата, предплечье — физиологическое положение, а лучезапястный сустав должен быть в положении 25° разгибания. Гипсовая повязка начинается с межфалангового сустава I пальца и заканчивается на середине предплечья. Через 2 нед следует провести повторные клиническое и рентгенологическое обследования. Если определяют перелом, заново накладывают гипс минимум на 6 нед. Если перелом не обнаруживают, но данные обследования позволяют клинически подозревать перелом, гипс накладывают вновь и больного повторно осматривают через 2 нед.
Переломы ладьевидной кости без смещения. Накладывают длинную гипсовую повязку для I пальца протяженностью до межфалангового сустава I пальца. Предплечью и I пальцу придают положение, указанное в предыдущем разделе. Через 6 нед повязку можно заменить на короткую для I пальца на остальное время иммобилизации, которая длится в целом 8—12 нед.
Переломы ладьевидной кости со смещением. Больному накладывают ладонную лонгету и направляют к опытному хирургу для попытки закрытой репозиции. Если попытка окажется безуспешной, показана открытая репозиция.
Некоторые авторы рекомендуют для переломов без смещения иные методы лечения, включающие короткую гипсовую повязку для I пальца при положении лучезапястного сустава в легком тыльном сгибании и предплечья — в нейтральном. Наряду с этим некоторые авторы рекомендуют полностью покрывать I палец гипсовой повязкой.
Осложнения переломов ладьевидной кости
Осложнения при переломах ладьевидной кости могут развиться, несмотря на оптимальное лечение.
1. Аваскулярный некроз нередко сопутствует переломам проксимальной трети, неадекватно репонированным переломам со смещением, оскольчатым или неадекватно иммобилизованным переломам.
2. Переломы, леченные запоздало или неадекватно, часто осложняются замедленной консолидацией или несращением.
источник
Перелом ладьевидной кости
Ладьевидная кость располагается возле большого пальца непосредственно в месте сгиба запястья и выполняет важнейшую функцию для кисти — координацию её движений. Высокий процент травмирования ладьевидной кости связан с особенностями её расположения. При ударе кость получается зажатой между многоугольной и головчатой костями, а также лучевой костью предплечья. Перелом ладьевидной кости запястья наиболее часто случается, когда человек падает на вытянутую руку. При таком падении ладьевидная кость в большинстве случаев ломается на две части. Редко встречается осложненный, раздробленный, перелом.
В медицинской практике перелом ладьевидной кости кисти может сочетаться с другими травмами: переломами костей предплечья в типичном месте, а также с вывихами костей запястья. Ладьевидная кость может сломаться в трех местах: в средней суженной части (талии), ближе к проксимальному или к дистальному концу. Эти переломы являются внутрисуставными. Помимо этого встречается внесуставной отрыв бугорка. Специфическое строение кисти обусловило слабое кровоснабжение ладьевидной кости, что затрудняет процесс срастания после перелома и может вызвать некроз.
Факторы риска и причины возникновения перелома ладьевидной кости
Механизм возникновения перелома ладьевидной кости предполагает падение на вытянутую руку. В момент падения упор смещается на лучевую часть ладони, что становится повышенной критической нагрузкой на ладьевидную кость. Кость не выдерживает и ломается. Подобный механизм служит наиболее частой причиной рассматриваемого перелома. Также возможны травмы при ударе кулаком по жесткому покрытию – стене, например, или при резком силовом воздействии на кисть, при этом давление оказывается на поверхность ладони. Как показывает статистика, такие ситуации возникают в результате автомобильных аварий либо во время занятий активными видами спорта.
Источник
Баня является признанным лечебным средством от множества болезней. Во время принятия тепловых процедур можно не только приятно провести время, но и оздоровить весь организм. Польза бани для здорового человека очевидна. Но бывают случаи, когда люди задаются вопросом, можно ли париться при том или ином заболевании. Например, показана ли баня после перелома.

Типы травм и показания к банным процедурам
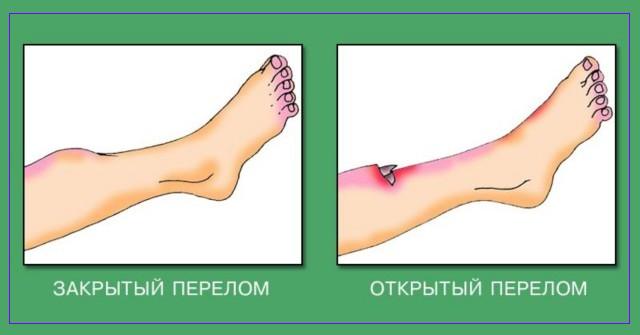
Перелом — это травма, заключающаяся в деформации кости. Различают 2 типа переломов. Если перелом сопровождается открытой раной, то он называется открытым. Когда отсутствуют внешние повреждения — это закрытый перелом. При открытых переломах повреждается не только кость, но и кожа, мышечные ткани, кровеносные сосуды.
Самые тяжелые и опасные переломы — это травмы со смещением, процесс лечения и восстановления после которых займет много времени. При смещении костей есть опасность развития осложнений:
- кровотечения (открытые и закрытые);
- снижение чувствительности;
- частичный паралич;
- нарушение иннервации конечностей (связи нервных окончаний с ЦНС).
Баня незаменима при лечении травм опорно-двигательного аппарата. Переломы конечностей — это не самые опасные случаи, при таких травмах банные процедуры полезны. Перелом, сопряженный с вывихнутым суставом, усложняет ситуацию, а период восстановления будет более долгим. Также длительностью лечения отличается травма при переломе крестца или копчика (это может произойти при повреждении костей таза).
Распространенным видом травм является перелом ребер. При этом у пострадавшего из дыхательных путей выделяется кровь и пена, появляется удушье, имеется опасность повреждения легких. А самыми опасными являются травмы позвоночника — после этого человека может разбить полный или частичный паралич.
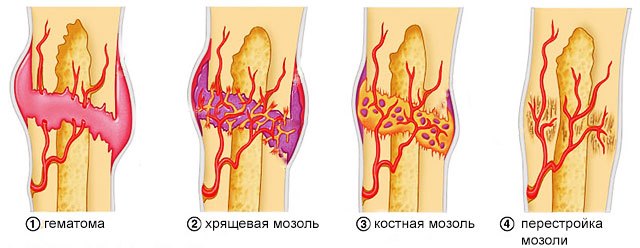
 При всех видах переломов банные процедуры показаны. Ведь баня даже при самых сложных травмах способствует быстрейшему образованию костной мозоли на месте переломов и трещин, а горячий воздух оказывает лечебный эффект при растяжении травмированных мышц, сухожилий и связок.
При всех видах переломов банные процедуры показаны. Ведь баня даже при самых сложных травмах способствует быстрейшему образованию костной мозоли на месте переломов и трещин, а горячий воздух оказывает лечебный эффект при растяжении травмированных мышц, сухожилий и связок.
Ускоряется восстановление:
- нарушенное кровоснабжение мышечной ткани вызывает гипоксию, а интенсивный прогрев организма стимулирует кровоток;
- массажные процедуры при использовании веника и вдыхание горячего воздуха улучшают регенеративные процессы;
- за счет притока крови к пораженному участку снижается боль, ускоряется восстановление хрящевой и костной тканей;
- выделяются эндорфины (гормоны счастья);
- повышается тонус и настроение.

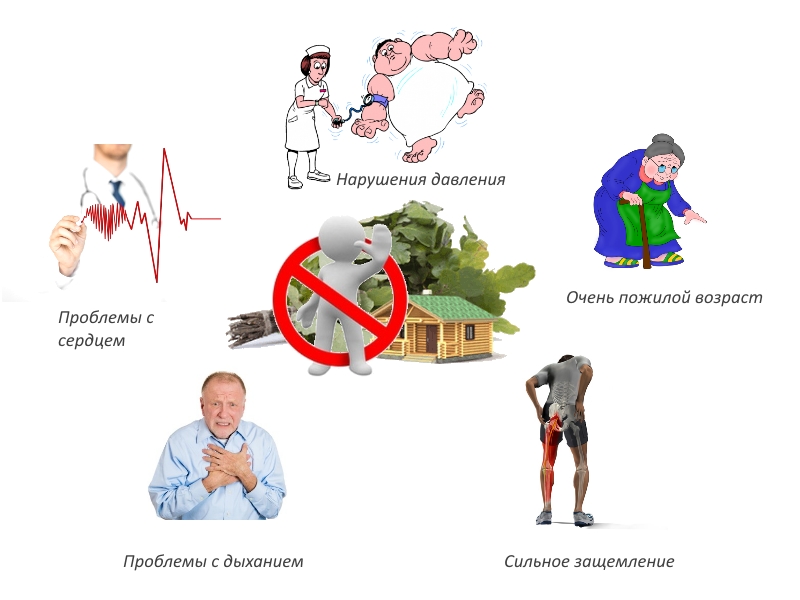
Противопоказания
При восстановлении ослабленного организма необходимо помнить, что переломам могут сопутствовать существующие хронические заболевания. В этом случае механизмы адаптации организма снижены. Поэтому посещать баню можно, но только после консультации врача, чтобы в остром периоде воспаления интенсивное воздействие тепла не усугубило ситуацию.
На посещение бани следует переходить только после снятия гипса.
Когда костно-суставная система воспалена, ходить в баню категорически не рекомендуется. Если отека в области перелома нет, то к банным процедурам можно приступать сразу. В противном случае высокие температуры могут усилить отечность, а массаж спровоцирует кровоизлияние еще не полностью восстановившихся подкожных капилляров.
Противопоказаниями к посещению парилки могут быть любые заболевания опорно–двигательного аппарата в острой стадии:
- прогрессирующая дископатия (износ межпозвоночных дисков);
- спондилит (воспалительные процессы позвоночника);
- туберкулез кости;
- кортикостероидная терапия, опасная осложнениями при остеопорозе, гипертонии, сахарном диабете;
- хронический тендинит (воспаления сухожилий);
- компрессивный корешковый синдром (межпозвоночные грыжи).

Другие рекомендации по посещению бани:
- не нужно ходить в баню натощак, а также после плотного приема пищи;
- опасно заходить в парную в состоянии алкогольного опьянения;
- нельзя париться сразу после интенсивных физических нагрузок;
- категорически запрещено посещать баню больным онкологией;
- с осторожностью нужно отнестись к банным процедурам гипертоникам, пациентам, перенесшим инфаркт или инсульт.
При любых состояниях, даже если человек считает, что здоров, нельзя допускать перегрева организма. Основное количество тепла потребляется в самые первые минуты пребывания в парной (первые 5–10 минут). Этого времени будет достаточно для эффективного оздоровления костей, суставов, мышц и сухожилий.
Через сколько времени можно посещать баню, чтобы избежать негативных последствий? Посещение бани лучше начинать спустя 1–4 недели после перелома в зависимости от сложности срастания тканей. Обливание горячей водой показано и в случае, если у пациента есть противопоказания к посещению бани, но лечение травмы теплом полезно (например, когда человеку после перелома прописано парить ногу). А также можно прибегнуть не к влажной парилке, а к воздействию целебных свойств сауны.
Рекомендации к посещению сауны
Сауна — это сухая баня. Придуман такой способ прогревания организма в Финляндии, поэтому сухую баню у нас называют финской сауной. Горячий сухой воздух оказывает то же положительное воздействие на организм, как и русская баня с парной.
 Посещение сауны комплексно действует на все участки тела:
Посещение сауны комплексно действует на все участки тела:
- расслабляет мышцы;
- очищает поры;
- тренирует сосуды;
- повышает тонус;
- улучшает настроение;
- снимает стресс.
Воздействие жара показано при таких заболеваниях:
- артрит;
- артроз;
- остеохондроз;
- ревматизм;
- искривления позвоночника.
Тепловое воздействие сухого пара помогает:
- разогнать кровь;
- разогреть мышцы и суставы;
- улучшить регенеративные процессы во всем организме;
- уменьшить боль;
- облегчить течение любого заболевания.
Сухой воздух организмом переносится легче, чем влажный. Если необходимы прогревания, но налицо такие состояния, как грипп, ОРЗ, то рекомендуется начать сухую терапию не тогда, когда заболевание прогрессирует, а чуть раньше.
При посещении сауны, как и парной, желательно соблюдать регулярность. Оптимальный вариант — раз в неделю. Тогда это будет отличной профилактикой не только проблем опорно-двигательного аппарата, но и многих других болезней.
Источник
Ладьевидная кость (от лат. «scaphoideum») являет собой важнейший фрагмент запястья человека. Включающее в себя колоссальное количество косточек, оно определяет возможность выполнения мелких движений и гарантирует пластичность и точность каждого действия. Любое повреждение лучезапястного сустава подвергается оценке травматолога, потому как нередко сами пострадавшие ошибочно расценивают данную травму, как сильный ушиб или растяжение связок. Перелом ладьевидной кости кисти чреват развитием серьезных последствий, а значимость основана на частоте, трудностях выявления и лечения.
Анатомические особенности кости

Запястье состоит из восьми небольших костей, которые фиксируются в ряд (по четыре фрагмента в каждом) между костями предплечья (лучевой и локтевой) и пястными. В области первого пальца ладьевидная косточка прекрасно пальпируется в месте, так называемой, анатомической табакерки – между сухожилиями большого разгибателя и отводящей мышцы.

Анатомия костей запястья и лучезапястного сустава крайне сложная, но именно их работа помогает нам осуществлять движения кистью в различных плоскостях и при этом сохранять суставную прочность. Все структурные элементы располагается плотно друг к другу, соединяясь связками. Такое расположение костных фрагментов объясняет нарушение привычного функционирования кисти при травматизации всего одного элемента.
Scaphoideum отличается недостаточным кровоснабжением, в отличие от прочих костей запястья. Проксимальная часть ладьевидной кисти, расположенная ближе к предплечью, после повреждения вовсе лишается кровоснабжения, что создает угрозу для развития тяжелых осложнений. Именно поэтому большую роль играет раннее выявление подобных травм кисти.
Причины
Колоссальное значение в момент возникновения перелома оказывают анатомические особенности строения ладьевидной кости, ее размеры, изогнутость и сужение в центре, прикрепление между массивными структурами и непрерывная статическая и динамическая нагрузки. Поэтому, совершив падение с упором на кисть при вытянутой руке, можно заработать вышеуказанное повреждение.
При подобном ударе повреждающая сила устремлена вдоль оси предплечья, при этом кисть оказывается в позиции тыльного сгибания под углом 90 градусов с одновременным отклонением в луче. В данной позиции механическая сила сконцентрирована в запястье, и именно она предопределяет разрушение ладьевидной кости. То есть, механизм ее перелома является косвенным.
При чрезмерном и резком отклонении кисти по направлению к локтю развивается надрыв бугорка ладьевидной кости, на котором прикреплена боковая связка, начинающаяся с шиловидного отростка лучевой кости.
Сопряжение локтевого отклонения кисти в запястье с воздействием травмирующей силы вдоль оси предплечья провоцирует сжатие ладьевидной кости головчатой костью и шиловидным отростком лучевой кости, приводя к разрушению ее тела.
Виды переломов ладьевидной кости

Выделяют нестабильные и стабильные переломы со смещением костных отломков. При условии нестабильной патологии отмечается зигзагообразное расхождение структуры или в косом направлении. Стабильные переломы отличаются поперечным разломом.
Переломы данного участка на основании действия травмирующей силы и места локализации встречаются следующие:
- Разлом средней трети;
- Повреждение средней трети;
- Перелом дистального отдела;
- Надрыв бугорка.

Смещение фрагментарных отломков наблюдается в момент повреждения под воздействием травмирующей силы. Нередко вторичное перемещение отломков кости выявляется в следствие посттравматической ретракции мышц (укорочения).
Данный вид переломов редко бывает обособленным – как правило, травма сочетается с повреждением полулунной и лучевой костей, вывихом лучезапястного сустава и надрывом ладьевидно-полулунного сочленения.
Перечисленные разновидности перелома ладьевидной кости относятся к внутрисуставным, а исключение составляет лишь надрыв бугорка. Осколочные переломы данного отдела встречаются весьма редко.
Признаки перелома
Примечательно, что при переломе ладьевидной кости может не наблюдаться видимая деформация кисти. Это основная причина, почему пострадавший ошибочно воспринимает надлом за ушиб.
При формировании надлома костных структур пострадавшего беспокоят следующие симптомы:
- Резкая болезненность в месте анатомической табакерки, особенно у основания первого пальца кисти. Интенсивность болевых ощущений нарастает при прикосновении к поврежденному участку, попытке удержать в руке какой-либо предмет, активных движениях.
- Ограничение амплитуды движений. Резкая боль не позволяет осуществлять привычные движения кисти, а врачебный осмотр исключает возможность полномерной оценки сохранности двигательной активности.
- Нарастание отечности в первые полчаса после травмы у основания первого пальца кисти.
- Видимое кровоизлияние лучезапястного сустава.
- Крепитация (трение фрагментов кости), слышимая на небольшом расстоянии.
Достоверным признаком перелома считается длительность болевых ощущений. Если в течение суток после получения повреждения не стихает боль, значит необходимо насторожиться и нанести визит в травматологический пункт. Цена бездействия при подобной травме – снижение функционирования пострадавшей кисти.
Диагностика

Перелом ладьевидной кости нуждается в ранней диагностике, так как, при условии нарушенного кровоснабжения, костная мозоль может не сформироваться вовсе или возникнет некроз костного фрагмента. Подобные осложнения неизбежно приведут к негативным последствиям, в частности, к резкому ограничению подвижности в запястье.
К диагностическим мероприятиям при данном виде травмы относятся:
- Рентгенография поврежденного фрагмента конечности. Обычно рентгеновские лучи составляют четкую картину перелома ладьевидной кости и определяют его характер.
- Компьютерная или магнитно-резонансная томография. Применяется, когда рентгенограмма недостаточно точно определяет соотношение костных фрагментов. Данные исследования позволяют в трехмерной плоскости рассмотреть травмированный участок кости, что всецело определит тактику хирургического лечения сложного перелома.
При надломе кости без смещения фрагментов, рентгенографии не всегда под силу зафиксировать границу перелома. В случае отсутствия возможности провести КТ или МРТ, важно провести шинирование травмированной кисти на 10 дней.
По истечении положенного срока важно повторить рентгенографию – при наличии перелома линия повреждения будет четко просматриваться. Такой подход позволяет не пропустить серьезную травму и продолжить осуществление необходимых лечебных мероприятий.
Оказание доврачебной помощи
По сути, лечение перелома начинается сразу после получения человеком травмы. Поэтому важно не допустить ошибок на этапе оказания первой помощи пострадавшему, ведь грамотные действия позволят снизить не только болевой синдром, но и вероятность возникновения массы осложнений.
Алгоритм оказания помощи:
- К месту повреждения приложить холод на 15 – 20 минут. Это может быть продукт из морозильной камеры, предварительно обернутый в хлопчатобумажную ткань. С перерывом в 10 – 15 минут холод накладывается вновь.
- При наличии повреждения кожных покровов следует обработать рану перекисью водорода или хлоргексидином и наложить, по возможности, стерильную повязку.
- Провести иммобилизацию лучезапястного сустава любыми подручными средствами (дощечка, линейка, плотный картон и пр.).
- Вызвать бригаду врачей или самостоятельно доставить пострадавшего в медицинское учреждение.
Данные меры обеспечивают профилактику отечности и существенно снижают болевой синдром.
Консервативное лечение

Тактику лечебных мероприятий определяет специфика перелома: его вид, поврежденный отдел, степень тяжести состояния пациента.
При этом травматологами не учитываются особенности профессиональной деятельности пострадавшего – их главной задачей является полное восстановление работоспособности кисти.
В большинстве клинических случаев диагностируется перелом ладьевидной кости именно закрытого типа. Особенностями врачебной тактики при лечении повреждения без смещения:
- Данный вид травм не нуждается в оперативном вмешательстве.
- Гипсовая лангета накладывается на срок до 2 месяцев. Положении кисти при фиксации – с отведенным первым пальцем. Производится совместная иммобилизация большого пальца и лучезапястного сустава.
Наличие смещения, даже небольшого, является стопроцентным показанием к оперативному лечению. Данный подход исключит вероятность развития некроза структуры кости, который может спровоцировать множество проблем в будущем.
Хирургическое лечение

Ключевой целью проведения операции является стабилизация повреждения scaphoideum, способствующая восстановлению питания отломка и скорейшему образованию костной мозоли.
Операция проводится с применением местной или региональной анестезии посредством проведения блокады плечевого сплетения. Хирургом полностью устраняется смещение с последующей фиксацией фрагментов имплантатом (титановым винтом) для их стабилизации. При вмешательстве показано проведение рентгенографии с целью подтверждения анатомически верного расположения кости с ее отломками.
Ход операции:
- Производится разрез запястья в тыльной или ладонной зоне. Точное расположение и величина разреза определяется областью поврежденной кости. Обычно, свежие переломы возможно закрепить винтом через разрез, длина которого составляет 3 – 5 мм. Это обусловлено тем, что при раннем вмешательстве легко устранить смещение и нет необходимости производить больший разрез для обеспечения доступа к кости.
- При неправильно сросшемся или застарелом переломе требуется проведение остеотомии, т.е. искусственного перелома, неверно зафиксированного фрагмента. Такая методика необходима для анатомически верной фиксации винтом костных отломков.
Использование в качестве стабилизирующего фиксатора именно винты объясняется тем, что они полностью вкручиваются в кость, а, по сравнению со спицами, наиболее надежны. Вдобавок, сохраняется возможность раннего восстановления лучезапястного сустава.
Диагностирование у пациента оскольчатого перелома считается показанием к использованию костного трансплантата. Он являет собой своеобразный аналог костной ткани, который размещают поверх поврежденного участка кости и применяется в качестве стимулятора заживления костной структуры. Данный материал в разы увеличивает способность костной ткани к регенерации.
В отдельных случаях трансплантатом может послужить часть лучевой кости или гребень подвздошной.
Реабилитация

По окончании основного лечения, пациента необходимо перевести в реабилитационное отделение или дать рекомендации по разработке сустава. Такие меры обеспечат возвращение подвижности и гибкости пострадавшего участка кости.
Важно выдержать определенный период покоя между окончанием лечения и восстановлением подвижности, соблюдая следующие условия:
- Минимизация физических нагрузок для травмированной кисти;
- Отказ от выполнения ежедневной работы пострадавшей конечностью;
- Исключение деятельности, при которой возможно падение на травмированную кисть: катание на велосипеде, коньках, бег.
Необходимо ответственное соблюдение всех врачебных предписаний, так как нарушение режима активности способно привести к повторной травме и свести к нулю проделанные усилия травматологов и самого пострадавшего.
В качестве реабилитационных мероприятий при данном виде перелома используются:
- ЛФК, позволяющая улучшить или даже полностью восстановить подвижность лучезапястного сустава после периода затяжной иммобилизации (первые занятия следует выполнять под контролем инструктора, а затем, получив представление об упражнениях и рекомендации физиотерапевта, можно приступить к самостоятельному восстановлению);
- Парафиновые и озокеритовые аппликации на место перелома;
- Ультразвук с новокаином для снижения болевых ощущений;
- Электрофорез;
- Магнитная терапия.
Физиотерапевтические процедуры позволяют усилить местное кровообращение в суставе и на участке, страдающем от нехватки питания.
Проявление пациентом старания и ответственности в период реабилитации положительно скажется на общем самочувствии – амплитуда движений кисти восстановится в прежнем объеме. При регулярных и правильно подобранных нагрузках восстановление кисти наступает спустя 4 – 7 месяцев с момента начала занятий.
Последствия

Как и любая травма, перелом ладьевидной кости чреват развитием негативных последствий. Осложнениями данного вида травмы могут явиться:
- Отсутствие костной мозоли (не сращение перелома). Данное осложнение возникает при несвоевременном лечении. Это и есть основная причина, по которой важно, как можно скорее начать терапевтическое воздействие. Дополнительными факторами, препятствующими сращению кости, могут послужить расположение надлома, присутствие смещения и развитие некроза костной структуры. Если формирование костной мозоли замедленно, то вероятно использование таких методов, как длительное ношение лангеты или оперативное вмешательство для ускорения срастания фрагментов ладьевидной кости.
-
 Анатомически неверное срастание надлома. В отдельных клинических случаях наблюдается неправильное срастание кости, как правило, под незначительным углом. Такое развитие событий чревато усилением болевого синдрома при попытке подвигать кистью и ограничением амплитуды подвижности в суставе. Данное осложнение хорошо диагностируется с помощью рентгеновского снимка.
Анатомически неверное срастание надлома. В отдельных клинических случаях наблюдается неправильное срастание кости, как правило, под незначительным углом. Такое развитие событий чревато усилением болевого синдрома при попытке подвигать кистью и ограничением амплитуды подвижности в суставе. Данное осложнение хорошо диагностируется с помощью рентгеновского снимка. - Некроз костной ткани. В случае выявления повреждения узкой части ладьевидной кости (талии), присутствует риск нарушения притока крови к ней. Отсутствие должного питания способно привести к отмиранию части костной ткани. К счастью, данное осложнение встречается довольно редко и в особо запущенных случаях.
- Артрит. Частое осложнение, возникающее спустя некоторый период времени за наступлением перелома. Основными причинами его развития служат последствия некротического синдрома или неправильное срастание травмированной кости.
Согласно статистическим данным, у большинства пострадавших перелом ладьевидной кости считается невыявленным. Именно данный фактор способствует возникновению проблем с кистью (долгое, неправильное срастание кости).
Своевременная, грамотно оказанная травматологическая помощь, а также необходимые реабилитационные мероприятия являются залогом скорейшего восстановления двигательной функции кисти в полной мере.
К подобным травмам следует относиться с особым вниманием, так как травматизация маленькой и, на первый взгляд, незначительной кости, способна блокировать движение всего лучезапястного сустава.
Источник
