Ультразвуковая диагностика при переломах
..Не существует какой-то местечковой науки или местечковой медицины. Есть мировая наука и мировая медицина…
Алексей Кривошапкин, нейрохирург, г.Новосибирск
УЗИ ТРАВМАТИЧЕСКИХ ПЕРЕЛОМОВ КОСТЕЙ
Возможности ультразвуковой диагностики травматических переломов костей
Ультразвуковое исследование (УЗИ) травматологических и ортопедических клиниках в последние годы уверенно входит в арсенал визуализирующих методов диагностики травматических повреждений опорно-двигательной системы (ОДС), а в ряде случаев служит альтернативой рентгенодиагностическим методам. К повреждениям, определяемым эхографически, относятся и травматические переломы и смещения костей и их фрагментов. При помощи УЗИ в динамике можно контролировать консолидацию переломов и формирование костной мозоли.
Травматический перелом — нарушение целости кости при воздействии травмирующей силы, это — сложный морфологический комплекс, обусловленный как нарушением целостности самой кости, так и повреждением прилегающих к ней мягких тканей.
Частота переломов костей скелета составляет 8-15%. Из них на долю костей конечностей приходится 65—70%. Переломы делятся на закрытые и открытые. Открытые переломы являются относительным противопоказанием к проведению УЗИ.
Эхографию поврежденного сегмента следует выполнять полипозиционно. Иногда требуется сравнительное УЗИ поврежденного и симметричного здорового сегментов.
По нарушению целости кости переломы делятся на полные и неполные, что часто можно дифференцировать при проведении УЗИ. В этих случаях на эхограмме определяется нарушение непрерывности контура кортикального слоя кости и разрыв надкостницы При переломе по типу «зеленой веточки» надломе дефект не достигает противоположного контура и сохраняется мостик неповрежденной костной ткани. В группу полных относят поднадкостничные переломы у детей.
Полные переломы могут быть без смещения и со смещением, достаточно хорошо определяемые при эхографии в виде различных деформаций контура кости и наличия в зоне перелома гиперэхогенных костных фрагментов, различного размера и формы, дающих эффект акустической тени.
В особую группу выделяют эпифизеолизы — смещение эпифизов костей по линии росткового хряща, которые встречаются только в детском возрасте. В этих случаях видно смещение эпифиза трубчатой кости относительно метафиза по линии метаэпифизарного хряща. Возникает так называемый симптом ступени, величину которого легко измерить при проведении исследования. Если вместе с эпифизом происходит отрыв участка метафиза, то повреждение называют остеоэпифизеолизом.
Эхография позволяет выявить типичные местные признаки перелома (отек, кровоизлияние, повреждение окружающих мягких тканей, и т. д.). Мягкие ткани в зоне перелома как правило утолщены, отечны, эхогенность их снижена, структура может дифференцироваться неотчетливо, с наличием гипоэхогенных включений, соответствующих разрывам. При полном разрыве отмечается ретракция концов мышц и сухожилий, с появлением диастаза между ними, выполненного гипоэхогенным содержимым, представляющим скопление крови, лимфы и транссудации межклеточной жидкости. При применении допплеровских методик исследования отмечается перифокальный воспалительный кровоток.
Значительная роль принадлежит разрывам мелких сосудистых ветвей, обусловливающим кровоизлияния в мягкие ткани, неизбежные при любом переломе, возможно также повреждение сосудисто-нервного пучка. В мягких тканях определяются различного размера и формы гематом.
Используется прием осторожной дозированной компрессии датчиком, как эхографический эквивалент пальпации без попыток вызвать подвижность и крепитацию отломков.
Внутрисуставные переломы – это переломы эпи- и метафизарных зон костей, ограниченных капсулой сустава, что достаточно четко дифференцируется при УЗИ. При этом выявляются признаки гемартроза – скопление неоднородной жидкости в полости сустава, повреждение и/или разобщение капсулы сустава с суставными поверхностями, повреждение интраартикулярных и внесуставных связок. Могут визуализироваться кровоизлияния и нарушения кровотока при применении допплеровских методов исследования.
Выводы. Эхография позволяет диагностировать переломы внутри и вне сустава. Нарушение эхоструктуры, отек мягких тканей, наличие гематом, гемартроз, деформация сустава, иногда с нарушением нормального расположения типичных костных ориентиров (в результате смещения отломков) – основные ультразвуковые признаки травматических переломов костей. Выраженность данных эхографических признаков зависит от тяжести и характера перелома и анатомо-физиологических особенностей поврежденного сустава. Окончательный диагноз устанавливается только после рентгенологического исследования.
С уважением, Н.Б. Малахов, М.Н. Малахова
(Областная клиническая больница, г. Владимир)
Источник

УЗИ сканер H60
Точность, легкость, быстрота!
Универсальная система — современный дизайн, высокая функциональность и простота в использовании.
Введение
В современном обществе наблюдается высокий уровень травматизма, причем количество травм не становится меньше. Большинство травм легко диагностируются как клинически, так и при помощи рентгенологического исследования, однако некоторые — травмы небольшие, без смещения переломы ребер в нижнебоковых отделах грудной клетки, диагностируются намного труднее. В первую очередь из-за органов брюшной полости, которые «наслаиваются» на нижние ребра. Диагностировать такие переломы рентгенологически трудно и врачом часто устанавливается диагноз «ушиб грудной клетки» вместо перелома ребер, который не подтвержден инструментальными методами исследования [1-3].
Однако нераспознанные переломы ребер нижних отделов грудной клетки доставляют много неудобств и болей пациентам, которым хочется знать четкое происхождение болей и убедиться в том, что у них нет «ничего серьезного». Безусловно, все это может приводить к конфликтным ситуациям и недопониманию между врачом и пациентом. В статье представлены собственные наблюдения автора, подтверждающие необходимость проведения УЗИ пациентам с травмой грудной клетки.
Материал и методы
За 11 мес 2015 г. в кабинет УЗИ клиники самостоятельно обратились 5 пациентов с жалобами на непрекращающиеся боли в нижнебоковых отделах грудной клетки после травм. Время, прошедшее после травмы, составляло от 5 до 14 дней. Трое из них находились на амбулаторном лечении, были осмотрены хирургом и аускультативно выслушаны, при рентгенологическом исследовании грудной клетки переломов ребер выявлено не было, анализы мочи без патологии. Один из пациентов страдал эпилепсией, боли в нижних отделах грудной клетки появились после очередного приступа, во время которого он и получил травму. Всех пациентов беспокоили непрекращающиеся боли в нижнебоковых отделах грудной клетки, усиливающиеся при глубоком вдохе, кашле, при поворотах туловища и перемене положения тела. Характерным являлось то, что пациенты четко указывали болевую точку на поверхности грудной клетки.
Результаты и обсуждение
Исследование проводилось на аппаратах SonoAce-8000, SonoAce-X8 и Accuvix-V10 (компании Medison) линейными датчиками 5-9 и 5-12 МГц в В-режиме в положении пациента стоя, без специальной подготовки. Обследование начиналось с осмотра болевой точки, на которую указывал пациент, что является безусловным достоинством метода, обеспечивая точность и короткое время исследования. Во всех случаях были выявлены переломы VII, VIII или IX ребер грудной клетки с обеих сторон по передней, средней и задней подмышечной линиям. У одного из пациентов был выявлен перелом двух ребер (рис. 1, 2). Все переломы были неполные и без смещения. В пяти случаях наблюдался перелом с острым концом костного отломка (рис. 2-6), в одном — у пациента с переломом двух ребер — двойной «окончатый» перелом (см. рис. 1). В трех случаях в месте переломов наблюдалось местное кровоизлияние в мягкие ткани (см. рис. 1, 2, 4), которое визуализировалось в виде гипоэхогенной зоны небольших размеров.
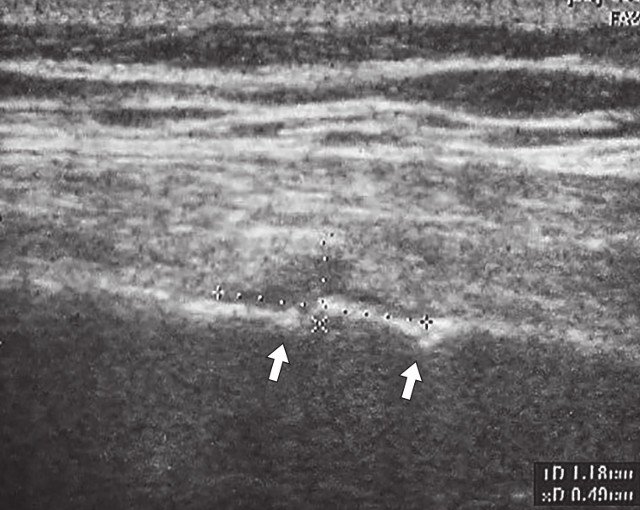
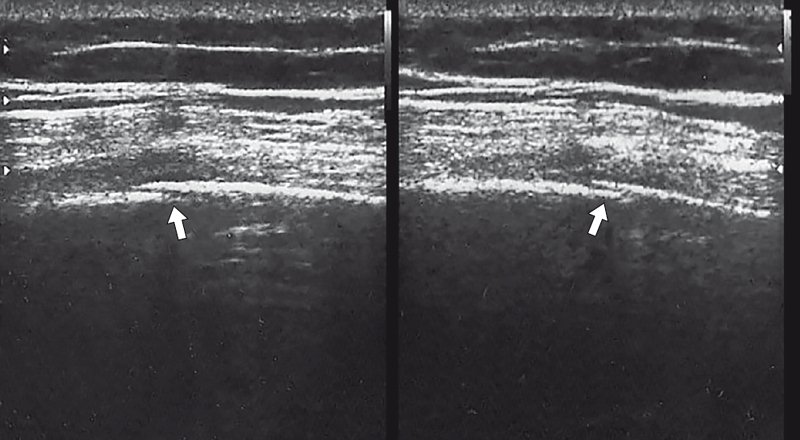
Рис. 1. Двойной «окончатый» перелом VII ребра правой половины грудной клетки (указан стрелками).
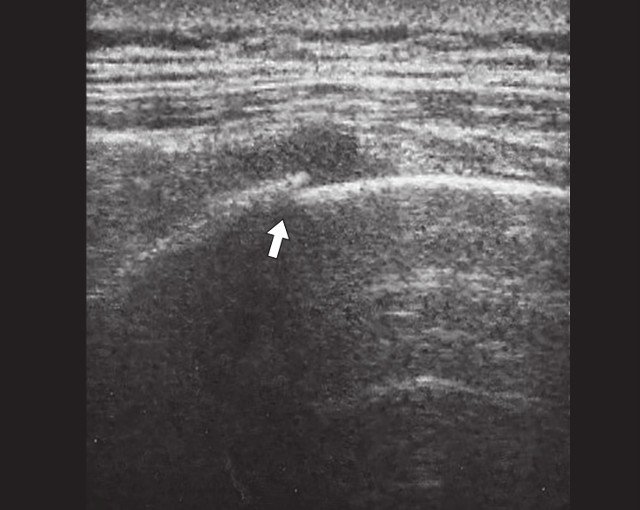
Рис. 2. Косой перелом VIII ребра правой половины грудной клетки (указан стрелкой).
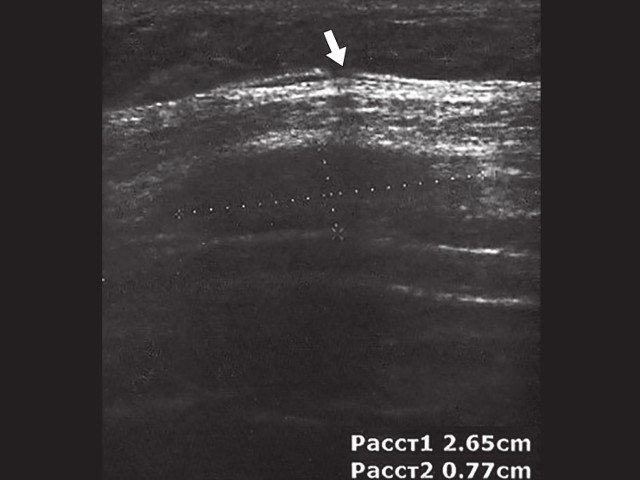
Рис. 3. Косой перелом ребер нижнебоковых отделов грудной клетки (указан стрелкой).

Рис. 4. Косой перелом ребер нижнебоковых отделов грудной клетки (указан стрелкой).
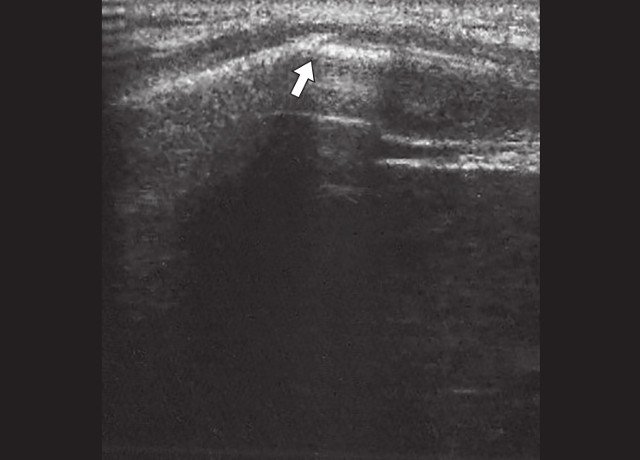
Рис. 5. Косой перелом ребер нижнебоковых отделов грудной клетки (указан стрелкой).
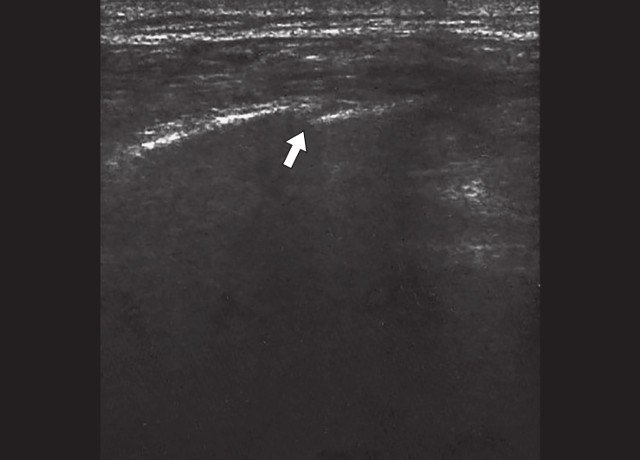
Рис. 6. Косой перелом ребер нижнебоковых отделов грудной клетки (указан стрелкой).
Следует напомнить, что речь идет о диагностике небольших переломов без смещения отломков, которые вызывали у пациентов боли, однако не ограничивали в движениях.
Заключение
В условиях больших амбулаторных приемов действия хирургов и травматологов, методы их работы и постановки диагноза часто стандартизированы и внедрение УЗИ в повседневную практику врача при диагностике переломов ребер затруднено, и чаще, как убедился автор статьи, вызывает недоумение и настороженность врачей. Сохраняющиеся жалобы у пациентов на боли в нижних отделах грудной клетки после травмы (при не распознанной рентгенологически патологии грудной клетки) должны насторожить врача, и он обязан назначить УЗИ грудной клетки в месте наибольшей болезненности для исключения костной патологии и правильной постановки диагноза. Особенно хочется подчеркнуть, что ни один из пяти осмотренных пациентов не был направлен на УЗИ врачом. Все пациенты обратились к врачу ультразвуковой диагностики самостоятельно. УЗИ доступно практически во всех больницах и становится рутинным при обследовании многих органов, а представленные случаи свидетельствуют о том, что возможности УЗИ еще не исчерпаны и оно должно активно внедряться в работу врачей ультразвуковой диагностики.
Литература
- Пасынков Д.В. Сонография в современной лучевой диагностике переломов костей и контроль за их репарацией: Автореф. дисс. … канд. мед. наук. М., 2005.
- Приказ МЗ РФ 20 декабря 2012 г. No 1110Н «Об утверждении стандарта первичной медико-санитарной помощи при переломах ребра (рёбер) и грудины».
- Клюшкина Ю.А., Клюшкин И.В., Газизянова Р.М. Сонография в диагностике «нераспознанных» переломов рёбер // Вестник современной клинической медицины. 2014; Т. 7, приложение 2: 92-97.

УЗИ сканер H60
Точность, легкость, быстрота!
Универсальная система — современный дизайн, высокая функциональность и простота в использовании.
Источник
Перелом длинной кости часто может быть обнаружен клиническими методами. Однако точно исключить патологию можно лишь при условии приборных исследований. Кроме того, некоторые особенности конкретной травмы можно распознать только при помощи специализированного оборудования.
Чем полезен ультразвук
Ультразвуковое исследование переломов в ряде случаев оказывается более быстрым, чем применение других методов. Достоверно установлено, что поиск обломков в закрытом переломе на УЗИ позволяет ускорить обезболивание, вытяжение и прочие лечебные меры.
Методика работы
В процессе исследования костей УЗИ должно делаться в продольном и поперечном сечении. Продольный режим сканирования позволяет визуализировать всю кость, начиная с проксимального сустава и оканчивая дистальным. Таким образом можно оценить, какова толщина мягких тканей. Вблизи от вероятного перелома может фиксироваться отёк или гематома.
Поперечное сечение несколько менее информативно относительно самого перелома. Но при этом оно позволяет эффективнее отслеживать отклонение (смещение) отломков кости. УЗИ в динамике позволяет надёжно контролировать консолидацию перелома и образование костной мозоли. Эхография открытых переломов всегда полипозиционна.
В определённых ситуациях становится необходимым сопоставление деформированного и симметричного ему здорового фрагментов. Смещения определяются как деформации костного контура, как присутствующие в области перелома чрезмерно повышенные по своим эхографическим характеристикам фрагменты. Они обязательно дают эффект звуковой «тени»
Дополнительные возможности
При помощи эхографии становится возможным определить локальные признаки перелома. Внимание обращают на их утолщения, отекание, снижение эхогенности мягких тканей. В ряде случаев структура слабо дифференцирована, при этом разрывы определяются как гипоэхогенные включения. Полный разрыв — сопровождается ретракцией концевых частей мышц и сухожилий. В промежутке между ними обнаруживается диастаз, насыщенный гипоэхогенной жидкостью. Допплеровское картирование выявляет перифокальный кровоток воспалительного типа.
Мягкие ткани при переломе обычно насыщены гематомами. УЗИ помогает отследить их все, определить величину и форму. Внутрисуставные переломы характеризуются гемартрозом, то есть скоплением неоднородной жидкости внутри суставной полости. Капсула сустава повреждена или разобщена с суставной поверхностью. Допплерография показывает кровоизлияние, нарушение нормального кровотока.
Перелом тонких костей
До 10% переломов, с которыми люди обращаются в больницы и травматологические пункты, приходятся на долю повреждений тонких костей стопы. Достаточно часто встречается и перелом носа. Следует иметь ввиду, что корреляция между реальным наличием перелома и выявлением его на УЗИ достаточно часта. Места переломов визуально выглядят как анэхогенная полоса, в которой непрерывность обычной гиперэхогенной линии носовых костей вполне чёткая. Если нос не сломан, а имеет место некачественно сросшийся старый перелом, то анэхогенная линия его может отсутствовать, кости утолщены, вокруг них — ткань с низкой эхогенностью.
Как следствие, можно уверенно заключить — УЗИ исключительно эффективно в качестве средства распознавания переломов тонких костей. Единственное исключение составляет тот случай, при котором нарушена целостность кожных покровов и невозможно применение контактной диагностики. Во всех остальных ситуациях она вполне возможна.
НАПИШИТЕ ВАШЕ ИМЯ И ТЕЛЕФОН, И МЫ ВАМ ПЕРЕЗВОНИМ И ЗАПИШЕМ НА УЗИ!
Источник
При исследовании костей традиционно используют рентгенологические методы, потому что только они способны показать подробную структуру костной ткани и помочь выявить самые разнообразные патологии скелета. Тем не менее, периодически мы можем слышать о возможности проведения УЗИ костей. На первый взгляд, в выполнении этой процедуры нет никакого смысла: зачем ее делать, если ультразвуковые волны просто отражаются от любой твердой поверхности? Но, оказывается, в некоторых случаях УЗИ элементов скелета возможно. Когда же?
Что «видит» УЗИ костей
Да, ультразвук действительно не проникает за пределы кортикальной пластинки кости – ее наружного, самого плотного и твердого слоя. Но это не значит, что УЗИ не может использоваться для оценки состояния поверхности кости. С этой целью оно и применяется в диагностике, хотя, конечно, прибегают к нему нечасто.
На экране поверхность кости выглядит как гиперэхогенное образование ярко-белого цвета. При наличии неровностей, эрозий и других изменений, свидетельствующих об определенных заболеваниях, характер картинки несколько меняется.
Показания к проведению УЗИ
Несмотря на довольно скромные возможности метода, потенциально его можно использовать в довольно большом числе случаев.
Диагностика переломов и трещин
Наличие трещин, осколков и, тем более, расхождения костей достаточно хорошо определяется при УЗИ. Более того, делать выводы о повреждении косвенно можно по изменениям в окружающих место перелома тканях. Наличие воспаления, ушиба, гематомы свидетельствует в пользу возможного нарушения структуры кости.
Диагностика заболеваний костей и суставов
Неровности в костях при подагре, ревматоидном артрите и других коллагенозах, туберкулезная, остеомиелитическая или другая деструкция, неравномерная структура костей при миеломной болезни, разрежение костного вещества при остеопорозе, эрозии, краевые разрастания и синовиальные изъязвления при патологии суставов – все это можно определить посредством УЗИ и использовать для уточнения или постановки диагноза.
Определение срастания переломов
При помощи УЗИ удается отследить процессы срастания переломов, причем, следить за этим процессом можно не только по состоянию костей, но и по изменениям в окружающих тканях. С началом срастания перелома увеличивается васкуляризация тканей, то есть, улучшается их кровоснабжение, что можно видеть по УЗИ. Если подобного не наблюдается, а в зоне перелома скапливается жидкость, это говорит о замедлении срастания костей и повышенном риске образования ложного сустава.
Ложным суставом называют осложнение перелома, при котором обломки костей не срастаются друг с другом; со временем каждый из них «закрывается» плотным кортикальным слоем, а между ними остается прослойка мягких тканей. Соответственно, в этом месте кость остается подвижной, и именно поэтому не сращенный участок перелома называют ложным суставом. УЗИ позволяет без труда и с высокой точностью определить это нарушение.
Как проводится УЗИ костей
Если Вам «повезет» отправиться на это исследование, можете не ждать от него ничего особенного: оно проводится так же, как и другие виды УЗИ. Врач нанесет на Вашу кожу гель и будет водить по ее поверхности датчиком, одновременно глядя на экран, где появится изображение поверхности кости.
Процедура совершенно безболезненна, за исключением тех случаев, когда у больного предполагается свежий перелом, трещина или другое подобное нарушение. Однако в этих случаях боль обусловлена не самой манипуляцией, а особенностями заболевания или травмы. Видя состояние больного, доктор обязательно будет проводить исследование максимально бережно и осторожно.
В зависимости от природы болезни и величины изучаемой области, процедура продлится от 10 до 25 минут. Результаты будут готовы почти сразу после окончания диагностики. Готовиться к УЗИ костей не нужно.
Противопоказания и «побочные эффекты»
Никаких физиологических ограничений к проведению УЗИ костей нет. Исключение составляют лишь те случаи, когда кожа над костью, которую предполагается изучить, повреждена. Тогда к ней нельзя прикладывать датчик из-за риска инфицировать ранки и ссадины и занести туда частицы геля.
Что касается «побочных эффектов», то никаких негативных явлений и последствий от процедуры ждать не нужно: ни когда Вы непосредственно ее проходите, ни в дальнейшем.
Как физическое явление, ультразвук представляет довольно большую ценность, когда речь идет о заболеваниях костей. Например, более интенсивные, чем при диагностике, ультразвуковые волны применяются в лечебных целях, ими воздействуют на области переломов, чтобы ускорить их срастание. И даже ультразвук, используемый с диагностическими целями, полезен в плане получения информации об элементах скелета, которые, казалось бы, не могут быть изучены при его помощи. Поэтому, если Вам порекомендуют УЗИ костей, посетите эту процедуру. Пусть от нее можно получить не так много сведений, но все они будут важны при постановке диагноза и последующем назначении лечения.
Источник
