Уход за больным с переломами лица
Глава 2
ОСОБЕННОСТИ УХОДА ЗА ПАЦИЕНТАМИ С ПЕРЕЛОМАМИ КОСТЕЙ
При переломах нижних конечностей пострадавшему следует соблюдать постельный режим. Лечение может проводиться как в стационаре, так и на дому в зависимости от особенностей перелома и общего состояния пациента. Наиболее проблематичным является перелом шейки бедра, так как в этом случае больному требуется особый уход.
Как правило, при переломе шейки бедра пациента беспокоит сильная боль в паховой области, возможно недержание мочи в первые дни после травмы. Рефлекторные нарушения функции мочевого пузыря быстро проходят.
Длительное нахождение пациента в постели способно привести к развитию пролежней, поэтому необходим тщательный уход за кожей. Смена положения тела в случае перелома шейки бедра проблематична, так как пациент испытывает боль при повороте на здоровую половину тела и приподнимании таза. Положение осложняется тем, что из-за сильных болевых ощущений в паху боль в области крестца, связанная с пролежнями, может оставаться незамеченной.
Для снятия боли используют обезболивающие препараты. При этом в дневное время можно применять лекарственные средства в виде таблеток, а перед сном лучше сделать инъекцию.
При данном патологическом состоянии обязательно назначается массаж. Ликвидация застойных явлений в пораженной конечности уменьшает боль и способствует образованию костной мозоли. Рекомендуется проводить легкое поглаживание травмированной ноги в направлении от стопы к паховой области.
Перелом шейки бедра является частой травмой у людей пожилого и старческого возраста.
Кровать лучше оборудовать специальным приспособлением, позволяющим периодически приподнимать таз от кровати, если поворачиваться на бок пациент не может. Длительное пребывание в постели приводит к гипотонии кишечника и появлению запоров. В случае перелома шейки бедра – это серьезная проблема, так как пациент в связи с сильной болью не может совершать активные движения в тазобедренном суставе (сложно выполнить клизму) и имеет плохой аппетит (регулировать перистальтику кишечника с помощью диеты тоже сложно). Запоры могут явиться следствием усиления боли в зоне перелома. Для пациентов с таким видом травмы надо использовать резиновые подкладные судна или судна с бортиками небольшой высоты.
Для профилактики запоров всем пациентам с переломами шейки бедра с первых часов травмы дают внутрь вазелиновое или подсолнечное масло. В этом случае также применяются препараты для стимуляции кишечника и кисломолочные продукты. Для повышения аппетита можно использовать горечи – отвары и настои трав, повышающих секреторную активность желудочно-кишечного тракта. Обязательно следует давать пациенту достаточное количество жидкости.
Не следует ограничивать питье только из-за боли и затруднений при подкладывании судна, так как недостаток жидкости в организме повышает риск развития пролежней и вторичной инфекции. Для профилактики застойных явлений в легких больного обучают дыхательной гимнастике.
При длительном вынужденном положении травмированной конечности может сформироваться наружная ротация стопы – отклонение ее во внешнюю сторону. Такое осложнение впоследствии будет мешать пациенту при ходьбе, и для его профилактики нужно на время лечения травмы закреплять стопу лонгетой в физиологичном положении.
Длительное неподвижное состояние пациентов пожилого возраста может ухудшить их психическое состояние – привести к депрессии, усилить старческое слабоумие. Контакт с родными, создание удобной обстановки или лечение в привычных (домашних) условиях благоприятно действуют на пострадавших.
Лечебная физкультура необходима пациентам с травмой шейки бедра с первых дней. Как правило, она включает дыхательную гимнастику, упражнения для здоровых и (по возможности) травмированной конечностей.
При отсутствии осложнений с 5 – 10-го дней пациента можно переводить в положение сидя, с 10 – 15-го дней ему разрешается вставать у постели, опираясь на стул или помощника.
Данный текст является ознакомительным фрагментом.
Следующая глава >
Похожие главы из других книг:
Особенности ухода
При организации ухода за пожилыми больными большое внимание уделяется деонтологическим аспектам, т. к. больные пожилого и старческого возраста, как правило, тяжело переносят ломку привычного стереотипа и с трудом приспосабливаются к новой больничной
Глава 2
ОСОБЕННОСТИ УХОДА ЗА ПАЦИЕНТАМИ С НАРУШЕНИЯМИ МОЗГОВОГО КРОВООБРАЩЕНИЯ
Пациент должен находиться в светлой, защищенной от постороннего шума, хорошо проветриваемой комнате, в которой нужно регулярно (не менее 1 – 2 раз в сутки) проводить влажную уборку.
Глава 2
ОСОБЕННОСТИ УХОДА ЗА ПАЦИЕНТАМИ С ИНФАРКТОМ МИОКАРДА
Больные инфарктом миокарда нуждаются в общем и специальном уходах и психологической поддержке. Большая часть этих обязанностей возлагается на средний медицинский персонал.1. Обязательный контроль за
Глава 2
ОСОБЕННОСТИ УХОДА ЗА ПАЦИЕНТАМИ С БРОНХИАЛЬНОЙ АСТМОЙ
В первую очередь необходимо устранить из окружения больного причинно значимые факторы – аллергены и триггеры, так как исключение их воздействия является основой хорошего эффекта проводимой терапии. В
Глава 1
ОСОБЕННОСТИ УХОДА ЗА ПАЦИЕНТАМИ В ПОСЛЕОПЕРАЦИОННОМ ПЕРИОДЕ
Уход за пациентами после трахеостомии
Трахеостома – это созданный оперативным путем свищ, соединяющий трахею с наружной поверхностью шеи. Трахеостомию проводят при дыхательной недостаточности,
Часть IX
Уход за пациентами с переломами костей и реабилитация
Глава 1
ПЕРЕЛОМЫ КОСТЕЙ
Переломы костей связаны с нарушением их целостности под воздействием механического фактора (удара, падения) и являются часто встречающимися видами
Глава 4
ОСОБЕННОСТИ ПИТАНИЯ ПРИ ПЕРЕЛОМАХ КОСТЕЙ
После перенесенной травмы пациентам показано питание, полностью обеспечивающее физиологические потребности организма. Необходимо ускорить заживление поврежденных органов и тканей, повысить сопротивляемость организма
Особенности питания пациентов с переломами трубчатых костей
При переломах трубчатых костей показана диета, богатая белком, фосфором, кальцием, витаминами группы В, С, А, Р. В рацион включают фрукты, овощи, яйца, рыбий жир, мясо, рыбу, сыр, творог, молоко и молочные
Глава 2
ОСОБЕННОСТИ УХОДА ЗА ПАЦИЕНТАМИ С ОЖОГАМИ
Исход при ожогах зависит от различных факторов: возраста пострадавшего, глубины и обширности поражения, характера травмирующего агента и т. д. Обширные и глубокие ожоги могут привести к развитию грубых рубцов, и как
Основные принципы ухода за пациентами с заболеваниями печени
При гепатите
В домашних условиях трудно соблюдать точно определенную диету. Однако примерный состав продуктов, технологию приготовления того или иного блюда, противопоказания к приему отдельных компонентов
Глава I Кожа лица и шеи, особенности ухода
Красота – предмет заботы каждой женщины и кожа занимает в этой заботе первое место. Она является не только покровной тканью организма, но и многое говорит о человеке. По ее состоянию можно судить о здоровье, возрасте, образе
Глава 1
Типы кожи, особенности ухода за зрелой кожей
Традиционно выделяют три типа кожи – сухую, нормальную и жирную. Кроме того, можно говорить о комбинированной коже, сочетающей признаки двух вышеперечисленных типов. Обычно сочетаются нормальный и жирный типы, первый
Глава 1
Типы волос, особенности ухода
Густые здоровые волосы считались лучшим украшением еще у древних греков. С тех пор отношение к волосам практически не изменилось, но в наше время сохранить красоту и здоровье волос все труднее. Волосы, подобно коже, также представлены
Источник
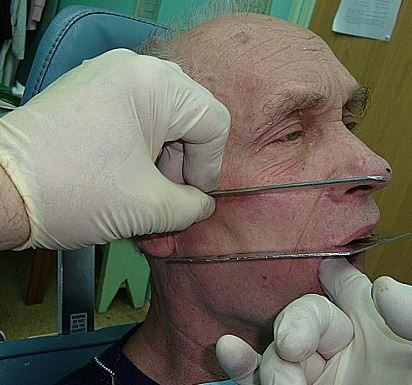
Уход за больными челюстно-лицевой хирургии.В полости рта у человека всегда имеется большое количество патогенных микроорганизмов. Особенно разнообразна и вирулентна микрофлора при наличии зубов с гангренозно распавшейся пульпой и при воспалительно-деструктивном патологическом процессе в периодонте. Повреждения челюстно-лицевой области, особенно раны, проникающие в полость рта, переломы челюстей с повреждением слизистой, в первые же часы после травмы инфицируются патогенной микрофлорой, что способствует развитию в них гнойного и гнилостного процессов. Соответствующим уходом за пациентом можно предупредить развитие таких осложнений и улучшить условия для заживления раны. Правильно организованный уход за полостью рта в общем комплексе лечебных мероприятий имеет существенное значение. При переломах челюстей, прежде всего огнестрельных, из-за болезненности и отечности тканей больной не может самостоятельно очистить полость рта, такие пациенты чаще не в состоянии пережевывать пищу. Пищевые остатки, сгустки крови, частицы омертвевших тканей задерживаются в полости рта, в межзубных промезкутках, особенно если наложены назубные проволочные шины и т. п., и создают благоприятные условия для бурного размножения гнилостных и гнойных микроорганизмов. Поэтому основой специального ухода за пациентом является тщательное очищение полости рта от остатков пищи, густой слизи, сгустков крови, что лучше всего достигается промыванием (инстилляциями) полости рта обильной струей жидкости-антисептика из резинового баллона или ирригационной кружки (рис. 35). Для промывания применяют теплый (37— 38 °С) 1 % раствор калия перманганата или фураци-лина в разведении 1:5000. Остатки пищи, задерживаемые между лигатурами и резиновыми кольцами и не смытые струей жидкости, удаляют деревянной палочкой с ватным шариком на конце, смоченным 3 % раствором водорода пероксида. Наиболее плотно фиксированные на шинах и зубах остатки пищи извлекают из щелей между шиной и зубами зубоврачебным пинцетом. Одночелюстные шины можно очистить зубной щеткой, если эта процедура не вызывает боли, после чего вновь проводят орошение полости рта раствором антисептика. Такую очистку шин необходимо выполнять после каждого приема пищи, не менее 5—6 раз в день. Ходячие больные после обучения сами промывают полость рта. При плохом уходе за полостью рта появляется гнилостный запах. Для ходячих пациентов в палате или в специальной комнате подвешивают ирригационную кружку, в случае большого количества пациентов выделяют ирригационную комнату, в которой кружку заменяет металлический бак вместимостью 20—30 л, имеющий у дна один или несколько кранов. На краны надевают резиновые дренажные трубки с зажимами, и каждый пациент, присоединив к трубке индивидуальный стерильный наконечник, самостоятельно орошает полость рта над раковиной.
Днем наконечники хранятся в банках с дезинфицирующим раствором около кровати пациента, ночью дежурный персонал промывает наконечники, стерилизует их кипячением, а утром вновь раздает пациентам. Перед промыванием полости рта на пациента надевают клеенчатый фартук. У пациентов с повреждениями челюстей и особенно слизистой полости рта отмечается повышенное выделение слюны. Для уменьшения саливации им дают ежедневно по 1—2 таблетки аэрона или по 5—8 капель настойки белладонны 2—3 раза в сутки, или вводят под кожу 0,5—1 мл 1 % раствора атропина сульфата. Самым эффективным средством в борьбе с гнилостным запахом является тщательный уход за полостью рта. Для предупреждения мацерации кожи при постоянном вытекании слюны и орошающей жидкости кожу на подбородке и шее смазывают 10 % раствором медного купороса и покрывают тонким слоем вазелина или цинковой мазью. У пациентов с повреждением челюстно-лицевой области, как правило, нарушаются условия естественного приема пищи. В таких случаях используют поильники. Современный фарфоровый поильник напоминает обычный чайник для заварки чая, только внутри его нет решетки у розкка и он не имеет крышки. Перед кормлением на рожок поильника надевают резиновую трубку длиной 20—25 см. Для питания пациентов с переломами челюстей, если у них нет заболеваний желудочно-кишечного тракта и других органов и систем, требующих специальной диеты, могут применяться все продукты, но они должны быть подвергнуты специальной механической обработке. Для питания больных с челюстно-лицевыми повреждениями применяются две диеты. Первая предназначена для пациентов, которые могут питаться только через поильник или зонд. Это так называемая «зондовая» (жидкая) диета. Для приготовления блюд второй диеты продукты после термической обработки пропускают только через мясорубку, после чего их разводят до кашицеобразной консистенции. Эту пищу (мягкая диета) больные могут принимать без трубки. Большое значение имеет температура подаваемой пищи, оптимальной принято считать температуру 40—50 °С. При кормлении больного через поильник пища должна поступать в полость рта небольшими порциями, по 5—10 мл Если больной может сидеть, то его удобнее кормить в сидячем положении. Тяжелобольных кормят в положении лежа на спине со слегка приподнятой головой. При повреждениях, сопровождающихся большими сквозными дефектами тканей щек, губ и челюстей, конец резиновой трубки доводят до корня языка. Если применено межчелюстное скрепление отломков челюстей, трубку вводят до середины языка через имеющиеся дефекты в зубном ряду или в позадимолярное пространство. Если у пациента не повреждены губы и щеки, он может активно «подсасывать» пищу из поильника. Через несколько суток больные могут уже питаться самостоятельно с помощью поильника. После окончания кормления пациент орошает полость рта большим количеством кипяченой воды или раствором фурацилина (1:5000). Через 2—3 недели, в зависимости от процесса заживления раны, пациента переводят на вторую диету, а еще через 2—3 недели — на общую. — Также рекомендуем «Одонтогенные кисты. Признаки и лечение одонтогенных кист.» Оглавление темы «Заболевания полости рта.»: |
Источник
Перелом — /гасШга — нарушение целостности кости на протяжении, вызванное механическим воздействием (травма) или влиянием патологического процесса в кости (опухоль, воспаление).
Переломы костей составляют 6—7 % по отношению ко всем травмам.
Классификация переломов
1. По происхождению переломы делятся на врожденные (внутриутробные) и приобретенные. Причиной врожденных переломов, чаще множественных, являются патологические изменения в костях плода или травма живота матери. Приобретенные переломы делят на две группы: травматические и патологические.
Патологические переломы обусловлены изменениями в кости под влиянием опухоли, остеомиелита, туберкулеза, эхинокок- коза, сифилиса костей. Выделяют акушерские переломы, возникающие при рождении плода.
2. В зависимости от повреждения тех или иных органов и тканей различают переломы осложненные и неосложненные. К осложненным относят открытые переломы, когда повреждена кожа или слизистая оболочка в месте перелома, что создает условия для проникновения через рану микробов и развития воспаления в зоне перелома. К осложненным относятся также переломы Гсопровождающиеся повреждением крупных сосудов, нервных стволов, внутренних органов. При закрытых переломах повреждения кожных покровов и слизистых оболочек не происходит.
3. По локализации различают диафизарные, эпифизарные, мета- физарные переломы.
4. По отношению линии перелома к продольной оси кости различают переломы поперечные, косые, винтообразные.
5. По положению костных отломков по отношению друг к другу различают переломы со смещением и без смещения отломков.
Уход за больными во многом определяет качество проводимого лечения, предупреждая возникновение осложнений в
области повреждения, а также осложнений, связанных с сопутствующей патологией.
Уход за больными начинается с приемного отделения, т.е. с приема и транспортировки больного в отделение. Санобработка бывает очень сложной, особенно при переломах позвоночника, бедра, открытых повреждениях. Вид санобработки (ванна, душ, обтирание, бритье) определяет после осмотра больного врач.
Категорически запрещается мыть больных с повреждением костей черепа, позвоночника и таза (производят лишь частичное обтирание открытых частей тела). Доставленного в приемное отделение больного раздевают (обнажают), начиная с неповрежденной конечности, на поврежденной конечности одежду разрезают по шву.
Транспортируют больного в зависимости от показаний:
1) в противошоковую палату; 2) рентгеновский кабинет; 3) ре- позиционную; 4) гипсовую; 5) перевязочную; 6) операционную. В зависимости от состояния больного он передвигается:
а) пешком в сопровождении медицинской сестры, б) на каталке сидя, в) на носилках. При повреждении костей черепа во время транспортировки под голову подкладывают подушку или фиксируют шиной Еланского.
Транспортировка травматологического больного в зависимости от места повреждения происходит следующим образом:
— при повреждении костей черепа — на каталке, в положении на спине;
— при повреждении позвоночника — в горизонтальном положении на животе (велика опасность смещения отломков позвонков, повреждения, разрыва вещества мозга, кровоизлияния в оболочки);
— при повреждении грудного и поясничного отделов позвоночника — в положении на животе (три санитара под наблюдением врача укладывают больного на щит, под голову и грудь подкладывают подушки);
— при переломах шейного отдела — в положении на спине, при этом голову несколько запрокидывают и фиксируют шиной Еланского;
— при повреждении костей таза — на спине с разведенными и полусогнутыми в коленях конечностями («положение лягушки»), под коленные суставы подкладывают валики из одеяла или подушки;
— при повреждении верхних конечностей больной может идти в сопровождении медицинской сестры;
— при закрытом повреждении ребер, грудины больного доставляют на кресле в положении сидя;
— при переломах нижних конечностей — лежа на каталке с матрацем.
Перекладывание больного с каталки на постель осуществляется с соблюдением следующих правил: каталка устанавливается параллельно кровати, один санитар удерживает голову и грудь, второй — поясницу и бедра, третий — голени.
В настоящее время выделяют 4 основных метода лечения переломов и вывихов:
• гипсовые повязки;
• постоянное вытяжение;
• очаговый накостный и внутрикостный остеосинтез;
• чрескожный компрессионно-дистракционный остеосинтез.
Гипсовая повязка. Используются следующие виды гипсовых повязок: глухая, окончатая, лонгетная, мостовидная, а также гипсовые корсеты. Одежда медицинского персонала при работе с гипсом состоит из шапочки, халата (рукава спущены), тонких резиновых перчаток, бахил, клеенчатого фартука и маски. Гипсовые повязки обычно накладывают непосредственно на хорошо освещенную кожу, защищая ватно-марлевыми подушками костные выступы, на которых от давления под повязкой могут образовываться пролежни.
Смочив наложенные повязки, тщательно обмывают теплой водой и протирают насухо кожу больного, испачканную гипсом.
При наложении гипсовой повязки всегда следует держать открытыми пальцы больного, чтобы по цвету кожи, температуре можно было судить о состоянии кровообращения конечности. Если спустя сутки отмечается бледность или синюшность пальцев, они утрачивают подвижность, значит, повязка наложена слишком туго, ее необходимо сменить. При гладком течении и правильно наложенной повязке вследствие уменьшения отека конечности со временем отмечается неплотное ее прилегание. При появлении подвижности в иммобилизованных суставах из-за опасности вторичного смещения отломков повязка также подлежит замене. Для этого медицинская сестра вместе с врачом или сама по его указанию разрезает гипс продольно специальными ножницами, ножом или иглой, отгибает обрезанные края в разные стороны, освобождая конечность, но не вынимает ее из гипса без врача, а только придает возвышенное положение. При разрезании повязки необходимо соблюдать осторожность, чтобы не поранить кожные покровы, особенно при значительном отеке конечности. После наложения гипсовой повязки больного перевозят в палату на жесткой каталке и укладывают на кровать со щитом, поверх которого кладут два матраца. Перекладывать больного необходимо втроем, следя за тем, чтобы гипсовая повязка не деформировалась и не сломалась.
Впоследствии осуществляются общий уход за кожей, обтирание и поворачивание больного, дыхательная гимнастика, массаж. Постель всегда должна быть чистой, простыни не должны иметь складок.
При переломах со значительным смещением отломков, когда не удается одномоментная репозиция, вместо гипсовой повязки обычно применяют метод вытяжения.
Скелетное вытяжение осуществляется введением специальной металлической спицы через надмыщелки бедра, бугристость большеберцовой кости или пяточную кость с последующим закреплением спицы в металлической дуге, за которую осуществляется тяга. Иногда применяют метод кожного вытяжения, используя для этого липкий пластырь или клеол. При вытяжении удается постепенно сопоставить отломки и постоянно удерживать их в правильном положении.
Скелетное вытяжение накладывают в операционной, соблюдая правила асептики. Для операции сестра готовит спицы из нержавеющей стали диаметром 0,3—1 мм, скобы (ЦИТО или Киршнера), набор гаечных ключей для закрепления спицы, грузы разной массы (от 0,5 до 5 кг), шины Белера, фиксаторы для предохранения спицы от соскальзывания, кусачки, бло- кодержатели, подставки.
Спица проводится дрелью через кость и закрепляется в скобе, шнур проводят через блоки, подвешивают груз (набор груза всегда индивидуальный).
Необходимо обращать серьезное внимание на соблюдение асептики как при наложении скелетного вытяжения, так и в дальнейшем, потому что инфицирование ранки в месте прохождения спицы может привести к тяжелым осложнениям (остеомиелит). Поэтому область введения спицы закрывается стерильной наклейкой со спиртом, которая меняется ежедневно, а кожа в этом месте обрабатывается спиртом и 5 % спиртовым раствором йода.
Лечение скелетным вытяжением проводится до образования первичной костной мозоли, после чего вытяжение заменяют гипсовой повязкой.
Предупреждение легочных осложнен и й. Воспаление легких (пневмония) является самым частым осложнением и самой частой причиной смерти при лечении переломов скелетным вытяжением, особенно в пожилом и старческом возрасте. Этому способствуют: переохлаждение при транспортировке больного, особенно на металлической каталке без матраца и одеяла; размещение пожилых больных и стариков у окон, в проходах (сквозняки); охлаждение ноги на стороне скелетного вытяжения, промежности и стопы здоровой ноги, если они недостаточно хорошо прикрыты; поднятие ножного конца кровати для целей противовытяжения (смещение кишечника и диафрагмы вызывает нарушение дыхания, ухудшает вентиляцию легких); стремление больного не кашлять и сохранять неподвижность в постели из-за болей в месте перелома (особенно при использовании жестких систем вытяжения); затруднение туалета ротовой полости (особенно в первые дни), возможность аутоинфекции; гиподинамия.
Для предупреждения пневмоний должны быть соблюдены следующие условия:
1) транспортировка на щите с матрацем, одеялом;
2) обеспечение в стационаре двумя одеялами: на здоровую ногу и туловище и на поврежденную ногу;
3) отказ от поднятия ножного конца кровати для противовытяжения;
4) установка у каждой кровати надкроватной рамы;
5) проведение дыхательной гимнастики и гимнастики брюшного пресса;
6) проведение туалета полости рта, употребление продуктов, усиливающих саливацию (лук, чеснок, клюква, лимон, яблоки);
7) назначение пожилым больным с 1-го дня лечения дыхательной гимнастики, инъекций раствора камфоры, отхаркивающих банок, горчичников;
8) чрескожная катетеризация трахеи при появлении признаков бронхиальной обструкции для стимуляции кашля и внутрибронхиального введения антибиотиков.
Уход за кожей пациента состоит в устранении давления на кожу; содержании кожи в чистоте; регулярном осмотре и протирании камфорным спиртом мест возможного образования пролежней.
Для уменьшения давления на крестцовую область больного нужно уложить на полужесткий или поролоновый матрац, под который следует поместить деревянный щит, так как мягкая кровать прогибается под больным и давление на крестцовую область увеличивается. Существуют специальные противопро- лежневые матрацы, изготовленные из прорезиненной ткани, они состоят из ряда воздушных камер, положение которых каждые 3 мин автоматически меняется за счет бесшумно работающего воздухонагнетательного устройства. Поочередный подъем одних секций матраца, опускание других регулярно меняют положение точек опоры тела, что предупреждает длительное давление на одно и то же место.
Чтобы уменьшить давление на крестцовую область, под больного подкладывают резиновый круг в наволочке таким образом, чтобы крестец находился над его отверстием. Круг должен быть надут слабо, чтобы он менял при движении больного форму и не оказывал длительного давления на одни и те же места. Долго его держать не рекомендуется, так как он сам по себе может быть причиной застоя крови, отека тканей и образования пролежней. Простыни не должны иметь рубцов и складок, для чего края натянутой поверх матраца простыни нужно подогнуть под него и приколоть к нижней поверхности английскими булавками или закрепить простыню в расправленном виде, привязав ее края тесемками к кровати. На простыне не должно быть крошек пищи, не только загрязняющих кожу, но и травмирующих ее. Рубашку также следует расправлять от рубцов и складок на спине, постель перестилать и приводить в порядок не менее двух раз в сутки.
Забота о чистоте кожи тяжелобольных — важный элемент профилактики пролежней. Необходимы регулярная (один раз в неделю) санитарная обработка больного со сменой постельного белья, ежедневное утреннее умывание и подмывание, уход за полостью рта, мытье рук перед приемом пищи, обмывание промежности после каждой дефекации.
Гораздо труднее осуществлять уход и содержать в чистоте кожу больного с недержанием мочи и самопроизвольной дефекацией. Моча и кал мацерируют кожу, способствуя образованию пролежней, инфицированию их, переходу сухого некроза во влажный. Для содержания кожи больного в чистоте и предохранения ее от мацерации рекомендуется матрац из трех частей, средняя часть которого имеет округлое отверстие, куда подставляется ведро или таз (эту часть матраца обшивают клеенкой). Применяют также резиновые судна для кратковременного пользования. Рекомендуется ежедневно освобождать кишечник при помощи клизм, производить катетеризацию мочевого пузыря, используя мочеприемник, с последующим уходом за постоянным катетером.
Таким больным назначают диету с ограничением приема поваренной соли (до 3—5 г/сут) и воды (до 600—800 мл/сут).
Наконец, самым легковыполнимым, а потому и популярным методом ухода за кожей является протирание крестца и других мест возможного образования пролежней камфорным спиртом, чистым винным спиртом или водой. Стерильный ком ваты или свернутую в несколько раз марлевую салфетку смачивают спиртом и растирают ими кожу спины и крестца (массаж, дубление и дезинфекция кожи). Одновременно с проведением процедуры медсестра должна осматривать всего больного. Если больной оказался мокрым, нужно тотчас же его обмыть, высушить насухо кожу, сменить белье и только после этого протереть спиртом.
Эффект наблюдается только при проведении всего комплекса мероприятий.
Оперативное лечение проводится при открытых переломах, при значительном расхождении отломков, при невозможности закрытым способом устранить смещение и удержать отломки. При переломах длинных трубчатых костей применяют внут- рикостную фиксацию металлическим стержнем, операция заключается в сопоставлении и соединении отломков кости (остеосинтез) различными металлическими конструкциями из нержавеющей стали, сплавов титана с ванадием и др.
Для накостного остеосинтеза используют пластины, гвозди, винты, после операции обычно накладывают легкую циркулярную гипсовую повязку или лонгету.
При использовании компрессионно-дистракционного метода необходимо соблюдение методов асептики и ухода за спицами и операционной раной. Большое преимущество этих методов заключается в том, что уже в самые ранние сроки можно активизировать больного, проводить местное лечение и лечебную физкультуру и выписать больного из стационара в более ранние сроки.
18.2.
- ПЕРЕЛОМЫ КОСТЕЙ ПРЕДПЛЕЧЬЯ ПЕРЕЛОМЫ ПРОКСИМАЛЬНЫХ ЭПИФИЗОВ
- Переломы костей предплечья (обеих костей)
- Переломы костей предплечья (обеих костей)
- 3.19. ПЕРЕЛОМЫ КОСТЕЙ
- Переломы костей черепа
- ПЕРЕЛОМЫ КОСТЕЙ СТОПЫ
- ДИАФИЗАРНЫЕ ПЕРЕЛОМЫ КОСТЕЙ ПРЕДПЛЕЧЬЯ
- Переломы костей черепа
- ПЕРЕЛОМЫ КОСТЕЙ
- ПЕРЕЛОМЫ КОСТЕЙ ТАЗА
- Переломы тазовых костей
- Переломы костей предплечья
- Переломы костей
- ПЕРЕЛОМЫ ПЯСТНЫХ КОСТЕЙ
