Транспортировка при переломе нижней челюсти

После оказания первой доврачебной помощи больные с повреждением челюстно-лицевой области должны быть срочно доставлены в медицинское учреждение для оказания врачебной помощи (целесообразнее всего в стоматологический стационар).
Большое значение для предупреждения различного рода осложнений имеет правильное положение пострадавшего во время транспортировки. Поэтому больные с переломами костей лицевого скелета, особенно верхней челюсти, должны быть транспортированы в положении лежа.
Во время перевозки больного скопившаяся у него во рту слюна, кровь могут быть аспирированы и вызвать асфиксию. Наиболее опасна угроза асфиксии для больных без сознания. Поэтому положение больного должно быть таким, при котором не создавались бы условия для затека слюны и крови в дыхательные пути. Для этого следует пострадавшего положить на живот вниз лицом, подложив под грудь сложенную одежду, а подо лбом создать более твердую опору. При таком положении возможность аспирации, а, следовательно, и асфиксии полностью исключена. При невозможности создания такого положения больного можно уложить на спину, но обязательно с повернутой набок головой. Во время перевозки таких пострадавших необходимо постоянное наблюдение медицинского персонала за состоянием и положением больных. При этом следует учитывать, что потеря сознания у них может произойти в процессе транспортировки. Для предупреждения асфиксии, как об этом указывалось выше, по показаниям следует фиксировать язык больного.
Хирургическая обработка ран челюстно-лицевой области.
Хирургическая обработка раны – хирургическая операция, направленная на создание благоприятных условий для заживления раны, на предупреждение и (или) борьбу с раневой инфекцией; включает удаление из раны нежизнеспособных и загрязненных тканей, окончательную остановку кровотечения, иссечение некротизированных краев и другие мероприятия. Различают следующие виды хирургической обработки:
Первичная хирургическая обработка раны (ПХО) – первая по счету обработка раны у данного больного.
Вторичная хирургическая обработка раны – обработка, проводимая по вторичным показаниям, т.е. по поводу последующих изменений, обусловленных развитием инфекции.
Ранняя ПХО раны – производится в первые 24 часа после ранения.
Отсроченная ПХО раны – первичная хирургическая обработка, проводимая на вторые сутки после ранения, т.е. через 24-48 часов.
Поздняя ПХО раны – проводится через 48 часов и более.
Первичную хирургическую обработку ран челюстно-лицевой области желательно проводить в специализированном лечебном учреждении, а при их отсутствии в общих хирургических отделениях, но с участием стоматолога-хирурга. Первичная хирургическая обработка ран лица оказывает большое, если не решающее, влияние на течение раневого процесса, на ход заживления раны и, в конечном счете, на успех лечения. Участие стоматолога-хирурга в этой операции является крайне желательным, потому что отдельные вопросы функционального и косметического характера могут быть лучше решены специалистом. Хирургическая обработка ран челюстно-лицевой области имеет свои особенности, которые в отдельных моментах значительно отличаются от общехирургических принципов. Обработке подвергаются все раны челюстно-лицевой области, за исключением только поверхностных ран типа ссадин.
Особенности хирургической обработки ран челюстно-лицевой области:
— должна быть проведена в полном объеме в наиболее ранние сроки;
— удалять следует лишь нежизнеспособные (некротизированные) ткани;
— проникающие в полость рта раны необходимо изолировать от ротовой полости с помощью наложения глухих швов на слизистую оболочку с последующим послойным ее ушиванием (мышцы, кожа);
— при ранении губ следует вначале сопоставить и сшить красную кайму (линию Купидона), а затем ушить рану;
— инородные тела, находящиеся в ране, подлежат обязательному удалению; исключением являются только инородные тела, которые находятся в труднодоступных местах, т.к. поиск их связан с дополнительной травмой;
— при ранении век или красной каймы губ, во избежание в дальнейшем натяжения по линии швов, в некоторых случаях, кожу и слизистую оболочку необходимо мобилизовать, чтобы предотвратить ретракцию тканей. Иногда требуется провести перемещение встречных треугольных лоскутов;
— при ранении паренхимы слюнных желез необходимо сшить ткань железы, а затем все последующие слои; при повреждении протока – сшить его или создать ложный проток;
— раны зашиваются глухим швом; дренируются раны только при их инфицировании;
— в случаях выраженного отека и широкого расхождения краев раны, для предупреждения прорезывания швов применяют П-образные швы (например: на марлевых валиках, отступя 1,0-1,5см от краев раны, либо пластиночный шов);
-при наличии больших сквозных дефектов мягких тканей в области щек, во избежание рубцовой контрактуры челюстей, хирургическую обработку заканчивают сшиванием кожи со слизистой оболочкой полости рта, что создает благоприятные условия для последующего пластического закрытия дефекта, а также предотвращает образование грубых рубцов и деформацию близлежащих тканей;
-с целью предупреждения расхождения линии швов не следует стремиться к раннему их снятию; швы на лице следует снимать на 6-7 сутки.
— если повреждена и кость, то обработку раны нужно начинать с кости, закрепления отломков нижней челюсти одним из существующих методов (остеосинтез, наложение аппарата, а иногда и пластика дефекта аутотрансплантатом: ребром, гребешком подвздошной кости, или консервированной лиофилизированной костью);
— если повреждены гайморова пазуха с верхней челюстью, то обработку раны начинают с ревизии пазухи, либо костной раны верхней челюсти, а затем ее закрывают мягкими тканями. Если сделать это невозможно, то пазуху, либо костную рану тампонируют йодоформенной турундой, далее послойно обрабатывают мягкие ткани.
Хирургическая обработка ран проводится после гигиенической обработки кожи вокруг раны (антисептическими средствами). Волосы вокруг раны, при необходимости, выбривают. Рану вновь обрабатывают антисептическими препаратами для удаления инородных тел и загрязнений. Делают местную анестезию и гемостаз. Иссекают нежизнеспособные ткани. Рану ушивают послойно, путем наложения первичного глухого шва. Линию швов обрабатывают раствором йода или бриллиантовой зелени. Накладывают асептическую повязку. Первую перевязку делают на следующие сутки после операции. При развитии воспалительного процесса в ране гнойники вскрывают и дренируют, назначают медикаментозное лечение (антибиотики и др.).
Заживление посттравматических ран может происходить как первичным, так и вторичным натяжением.
Заживление первичным натяжением — заживление раны путем соединения ее стенок свертком фибрина с образованием на поверхности струпа, под которым происходит быстрое замещение фибрина грануляционной тканью, с преобладанием соединительнотканных элементов с эндотелизацией фиброзных щелей, эпителизация и образование узкого линейного рубца.
Заживление вторичным натяжением — заживление раны путем образования грануляционной ткани с преобладанием клеточных элементов (может протекать с нагноением и без такового). В отличие от первичного прорастание сосудов происходит через механизм отпочковывания.
Лечение повреждений зубов и альвеолярных отростков.
При вывихе зубов необходимо принять меры для их сохранения. Если подвижность вывихнутого зуба достигает III степени при одновременном разрушении лунки, нужно удалять поврежденный зуб. Для сохранения вывихнутого зуба его укрепляют к неповрежденным соседним зубам с помощью проволочной лигатуры, шины из алюминиевой проволоки или при помощи стекловолоконной ленты. После приживления такого зуба необходимо провести электроодонтодиагностику и в случае некроза пульпы, удалить омертвевшую пульпу и запломбировать каналы корня. При полном вывихе, если с момента травмы прошло не более 2-х суток, а также при адекватном состоянии лунки зуба, возможна его реплантация с предварительной антисептической обработкой и пломбированием корневого канала.
Характер помощи при переломе зуба определяется, прежде всего, уровнем линии перелома. Если линия перелома проходит через коронку зуба, оставшаяся ее часть и корень в дальнейшем могут быть использованы в качестве опоры для установки коронки со штифтом, Такой остаток зуба депульпируют, и канал корня пломбируют. При отсутствии повреждения пульповой камеры – сошлифовывают острые края.
При глубоких переломах корней и продольном переломе их, как правило, удаляют. После удаления корней следует произвести щадящую альвеолэктомию с наложением швов, с целью обеспечить хорошие условия для заживления костной раны и последующего протезирования и имплантации.
В случае полного перелома альвеолярного отростка челюстей на уровне корней травмированных зубов приходится удалять отломанный участок кости вместе с зубами, так как его приживление, как правило, невозможно, особенно если перелом сочетается со значительным разрывом слизистой оболочки в области травмы. После удаления отломков альвеолярного отростка необходимо сгладить острые края кости и закрыть рану лоскутами слизистой оболочки с наложением глухих швов.
Если линия перелома альвеолярного отростка проходит значительно ниже верхушек корней зубов, чаще удается достигнуть приживления отломков кости путем их закрепления в правильном положении и наложении гладкой шины скобы на 3-4 недели.
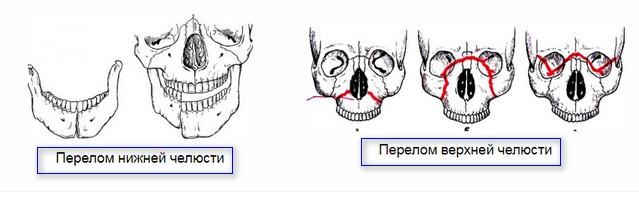
Лечение переломов нижней челюсти.
При переломах нижней челюсти наиболее важное значение в комплексном лечении пострадавших имеет своевременное вправление и надежное закрепление отломков челюсти.
Перед проведением лечебной иммобилизации при переломах нужно придерживаться следующей тактики по отношению к зубам, находящимся в зоне повреждения.
Удалению подлежат:
1.Раздробленные зубы, с переломами корней, с гангренозным распадом пульпы и периапикальными инфекционными очагами.
2.Вклинившиеся в щель перелома (полуретенированные, ретенированные) зубы, а также зубы, препятствующие сопоставлению отломков.
3. Резко подвижные и вывихнутые зубы.
4. Зубы, верхушки которых находятся в щели перелома, которые поддерживают воспалительный процесс в области линии перелома и при отсутствии в перспективе их дальнейшего эффективного терапевтического лечения.
Способы закрепления отломков нижней челюсти могут быть условно разделены на два основных вида — ортопедические (консервативные) и хирургические (оперативные).
Консервативный (ортопедический) метод иммобилизации осуществляется с помощью различных шин и ортопедических аппаратов. Еще в 1915г. С.С. Тигерштедтом была предложена система, шинирования с помощью назубных алюминиевых проволочных шин.
Назубные шины прикрепляются только к зубам, поэтому они могут быть применены при наличии достаточного количества опорных зубов на фрагментах челюсти.
В зависимости от характера линии перелома нижней челюсти и степени смещения отломков применяются разные виды проволочных шин:
1) гладкая шина-скоба накладывается при линейных переломах нижней челюсти без смещения и легко вправляемых переломах в пределах фронтальных зубов, переломах альвеолярных отростков (и наличии достаточного количества зубов фрагментах челюсти), вывихах зубов;
2) шина с распорочным изгибом накладывается при наличии дефекта костной ткани в области линии перелома или при прохождении линии перелома через беззубый участок челюсти;
3) шины с зацепными петлями накладываются на обе челюсти при переломах в пределах или вне зубного ряда, когда необходима иммобилизация фрагментов челюсти, либо же их репозиция, которые осуществляют при помощи межчелюстной резиновой тяги;
4) шины с наклонной плоскостью накладывают для предотвращения боковых смещений при переломах нижней челюсти в области ветви челюсти или шейки суставного отростка.
Срок иммобилизации с помощью шин от 4 до 8 недель в зависимости от характера перелома.
Хирургические методы лечения переломов нижней челюсти разделяются на остеосинтез с применением накостных и внутрикостных фиксирующих средств и скрепление отломков с помощью внеротовых фиксирующих аппаратов.
Остеосинтез при переломах нижней челюсти применяется в случаях невозможности репозиции ортопедическим путем.
1. Остеосинтез отломков нижней челюсти при помощи костного шва (стальной, титановой проволокой, полиамидной нитью) применяется при линейных, крупнооскольчатых переломах нижней челюсти, в области тела, угла, ветви и шейки суставного отростка; переломах беззубых челюстей. Противопоказанием является перелом подбородочного отдела нижней челюсти, т.к. при этих переломах благодаря сильной тяге мышц, прикрепляющихся к внутренней поверхности в области подбородка, костные швы быстро прорезываются, и происходит вторичное смещение отломков.
2. Остеосинтез отломков нижней челюсти металлическими титановыми пластинами и спицами показан при линейных переломах тела челюсти, в области угла, ветви и мыщелкового отростка, переломах беззубых челюстей.
3. Закрепление отломков нижней челюсти при помощи внеротовых аппаратов (В.Ф. Рудько и др.) показан при всех переломах тела нижней челюсти и при дефектах кости более 2 см (за исключением переломов ветви челюсти и суставного отростка). Сопоставление отломков нижней челюсти контролируется по прикусу – у больного должен быть восстановлен прикус.
Лечение переломов верхней челюсти.
Оказание лечебной помощи при переломах верхней челюсти зависит от типа перелома и характера смещения отломков. Как правило, при неогнестрельных переломах верхней челюсти применяют различные конструкции ортопедических приспособлений с фиксацией к своду черепа.
Если пострадавший находится в тяжелом состоянии, лечение следует начинать с осторожной ручной репозиции, эффективность которой проверяют по соотношению зубов верхней и нижней челюстей. У пострадавших, находящихся в тяжелом состоянии, следует использовать временную иммобилизацию.
Когда ручная репозиция отломков верхней челюсти не удается, к последней фиксируют шину с зацепными петлями и вытяжение осуществляют при помощи вытяжных дуг, укрепленных к головной шапочке и резиновыми петлями к шине (скелетное вытяжение при помощи эластической тяги).
В случае неудачи консервативного вправления костных фрагментов прибегают к открытой репозиции и остеосинтезу (оперативное вправление).
Ортопедические методы лечения переломов верхней челюсти
Проволочные шины с зацепными петлями и межчелюстной резиновой тягой в сочетании с пращевидной повязкой применяются при неполных переломах альвеолярного отростка и при одностороннем переломе верхней челюсти. При этом в качестве опоры может служить неповрежденная часть верхней челюсти с обязательной дополнительной фиксацией нижней челюсти пращевидной повязкой.
Витые проволочные шины применяются при двусторонних переломах верхней челюсти при условии достаточного количества зубов. Изготавливаются индивидуально из алюминиевой проволоки длиной 75-80 см. Метод основан на фиксации согнутой проволочной шины к зубам верхней челюсти при помощи лигатурной проволоки с выведением скрученных вдвое проволочных концов изо рта (в область углов кнаружи вдоль щек) и фиксация их к головной шапочке.
Стандартная шина Я.М. Збаржа применяется при переломах верхней челюсти с достаточным количеством устойчивых зубов и состоит из шины-дуги из нержавеющей стальной проволоки, которая фиксируется к зубам лигатурной проволокой. От шины-дуги отходят два проволочных стержня в виде «усов», изгибаются у углов рта и идут вдоль щек по направлению к мочкам ушей. Следующими компонентами являются головная повязка и стальные стержни, которые фиксируют внеротовые стержни к головной повязке с помощью зажимов-хомутиков. Метод осуществляет достаточную фиксацию, однако соединительные стержни не совсем удобны. В постели больной может лежать только на спине. Кроме того, применение аппарата невозможно в случаях перелома костей свода черепа или повреждения мягких тканей лобной, теменной или затылочной области, а также при необходимости оперативного вмешательства нейрохирурга.
Шины и аппараты, изготовленные в зубопротезной лаборатории из пластмассы и металла, причем метод основан на изготовлении индивидуальных шин из пластмассы или металла с внеротовыми стержнями по предварительным снятым оттискам зубов больного.
Источник
По данным статистики, на переломы нижней челюсти приходится 70-85% от всех повреждений лицевого скелета. Такие травмы не только вызывают нарушения жевания, глотания, речи, но и представляют собой серьезный косметический дефект. Чтобы избежать подобных последствий, при переломе челюсти нужно уметь правильно оказать первую помощь.

Причины переломов
Переломы челюсти можно разделить на 2 группы: травматические и патологические. Травматические повреждения связаны с воздействием на кость механической силы высокой интенсивности. Это возможно при:
- Прямом или боковом ударе в лицо;
- Сдавливании кости между тяжелыми предметами;
- Ранении из огнестрельного оружия;
- Падении с высоты;
- Автомобильной аварии;
- Производственном, спортивном травматизме.
Патологические переломы возникают на фоне изменений в костной ткани, которые повышают ее хрупкость. В таких условиях челюсть может сломаться даже под воздействием незначительного усилия. Патологические переломы формируются на фоне:
- Остеомиелита;
- Опухолей или метастазов в нижнюю челюсть;
- Туберкулеза кости;
- Остеопороза – снижения плотности костной ткани.
Одонтогенный остеомиелит
Это одна из наиболее частых причин патологических нижнечелюстных переломов. Одонтогенный остеомиелит – воспаление костной ткани, вызванное запущенным инфекционным процессом в полости зуба.
Если вовремя не вылечить кариес или пульпит, то воспалительные изменения распространяются на ткани десны, а затем на кость. Это вызывает отек, деформацию, болезненность в пораженной области. Нарушается местное кровоснабжение, участок кости отмирает и становится уязвимым для травматических повреждений. В таких случаях челюсть может сломаться даже при пережевывании твердой пищи.
Обратите внимание!
Переломы челюсти при одонтогенном остеомиелите особенно опасны инфекционными осложнениями. При открытых переломах бактерии и их токсины поступают в кровь, лимфу, разносятся по всему организму, формируют очаги отсева и вызывают сепсис – заражение крови.

Симптоматика перелома нижней челюсти
Признаки нижнечелюстного перелома возникают сразу после травмы и усиливаются со временем:
- Болезненность в поврежденной области, нарастающая при жевании, разговоре, нажатии на подбородок. Боли обычно очень интенсивные, возможно развитие болевого шока.
- Отек и покраснение кожи над местом перелома. Отечность постепенно увеличивается, может захватить половину лица.
- Визуальная деформация челюсти, связанная со смещением костных отломков. При этом нарушается подвижность нижней челюсти, страдает речь, изменяется прикус.
- Нарушение структуры зубного ряда – выпадение, вывих, деформация зубов из-за повреждения лунок.
- Подкожные и подслизистые кровоизлияния в зоне травмы, связанные с внутренним разрывом сосудов.
- Кровотечение из разрывов слизистой оболочки или кожи, характерное для открытого перелома. Капиллярное кровотечение обычно необильное, останавливается быстро без внешнего вмешательства. Истечение крови из вены более интенсивное, струйное, цвет крови темно-красный. При повреждении артерии ярко-алая кровь течет пульсирующей струей.
Первая помощь при подозрении на перелом челюсти
Оказание первой медицинской помощи при травме нижней челюсти проводится в несколько этапов. Их последовательность зависит от варианта перелома и общего состояния пострадавшего.
Вызывать скорую помощь или нет
Обращение за медицинской помощью при переломе челюсти необходимо в любом случае. «Скорую» нужно безотлагательно вызвать при:
- Непрекращающемся кровотечении;
- Признаках нарушения сознания;
- Прекращении самостоятельного дыхания и работы сердца;
- Наличии множественных сочетанных травм, например, в случае ДТП;
- Выраженном болевом синдроме, который не удается купировать своими силами.
Если же состояние пациента в целом удовлетворительное, то допустима самостоятельная его транспортировка в травматологическое отделение. Перед перевозкой пострадавшего нужно провести все неотложные манипуляции, которые стабилизируют его состояние и сделают транспортировку безопасной: зафиксировать челюсть, остановить кровотечение, обезболить.
Сердечно-легочная реанимация (СЛР) при необходимости
В первую очередь важно оценить наличие сознания, пульса, дыхания у пациента. Если дыхание и сердечная деятельность отсутствуют, то приступают к непрямому массажу сердца и искусственному дыханию. Сердечно-легочная реанимация на фоне перелома нижней челюсти проводится с учетом некоторых особенностей:
- Перед началом манипуляций нужно очистить ротовую полость от рвотных масс, крови, обломков зубов, костей, проверить, не запал ли язык. Эта процедура может быть затруднена из-за рефлекторного спазма жевательной мускулатуры – для открывания рта иногда приходится прикладывать значительные усилия.
- Для проведения искусственного дыхания «рот в рот» следует выдвинуть нижнюю челюсть немного вперед, но при ее повреждении это может быть опасно. Если вы видите, что кость сильно деформирована или выступает вперед сама по себе, то от ее выдвижения лучше воздержаться. При выраженной челюстной деформации целесообразно проводить искусственное дыхание «рот в нос».
- При сочетанных автодорожных повреждениях, огнестрельных ранениях, кататравмах нужно помнить о возможном переломе позвоночника, ребер, костей основания черепа. Поэтому укладывать пострадавшего на спину для проведения реанимационных мероприятий следует крайне осторожно. Старайтесь не запрокидывать голову пациента назад и надавливать на грудную клетку строго в нижней части грудины. Следите, чтобы она смещалась не глубже, чем на 5 см.
В остальном сердечно-легочная реанимация проводится по общим правилам: на каждые 30 нажатий на грудь делают 2 вдувания воздуха в рот или нос, пока не появятся сердцебиение и самостоятельное дыхание.
Совет!
Чтобы предотвратить западания языка, его можно закрепить с помощью нити. Для этого язык прокалывают иглой в 1,5-2,0 см от кончика и проводят через отверстие нить, которую фиксируют к одежде. При этом кончик языка должен упираться в зубы.

Как остановить кровотечение
Первая помощь при открытом переломе нижней челюсти включает остановку кровотечения. При венозном и капиллярном кровотечении достаточно наложения давящей повязки, если кровь вытекает снаружи, из раны на коже. Если кровит слизистая оболочка, то удобнее воспользоваться коллагеновой гемостатической губкой или ватно-марлевым тампоном, который следует плотно прижать к кровоточащему участку.
В случае артериального кровотечения нужно сдавить пальцами артерию выше уровня повреждения. Нижнечелюстную артерию прижимают к нижнему краю челюсти между ее средней и задней третями. Холод, приложенный к травмированному участку, также способствует остановке кровопотери.
Важно!
Перед наложением повязки нужно обработать рану раствором антисептика – перекисью водорода, мирамистином или хлоргексидином.
Как обезболить
Одним из самых значимых симптомов перелома лицевой части черепа является боль. Она очень интенсивная из-за того, что к надкостнице в этой области подходит большое количество чувствительных нервных волокон.
Чтобы избежать болевого шока, пострадавшему разрешается дать любой анальгетик – кеторол, дексалгин, напроксен. Так как глотать пациенту с травмой челюсти обычно трудно, то таблетки нужно растолочь и растворить в воде. Однако лучше всего ввести обезболивающее средство внутримышечно.
Как обездвижить и зафиксировать челюсти
Провести иммобилизацию нижней челюсти в полевых условиях достаточно сложно, так как нужные материалы не всегда есть под рукой.
Из длинной полоски ткани можно изготовить пращевидную повязку, сделав на ней продольные разрезы с двух сторон и оставив лишь небольшой «кармашек» в середине. В «кармашек» помещают подбородок, нижние завязки фиксируют на темени, верхние – на затылке.
Также для фиксации применяют линейку, которую вставляют между верхней и нижней челюстями и укрепляют повязками.
Важно!
Плотно фиксировать челюсти в сомкнутом состоянии у пациентов без сознания запрещено, так как они могут подавиться рвотными массами.
Видео – Наложение пращевидной повязки на подбородок
Хирургическое лечение переломов челюсти
В условиях хирургического стационара проводят оперативное лечение, выбор которого зависит от типа травмы, количества переломов и наличия смещений костных отломков.
Костный шов
Методика применяется при незначительном смещении отломков челюсти, если нет выраженного воспаления костной ткани и дефектов кости. В таком случае костные края сшивают с помощью плотных синтетических нитей либо проволоки, титановой или из нержавеющей стали.
Шов из проволоки обеспечивает более прочную фиксацию. При этом сохраняется подвижность в височно-нижнечелюстном суставе, что позволяют пациенту самостоятельно питаться, чистить зубы, внятно разговаривать.
Накостные металлические пластины
Металлические пластины накладывают с одной стороны челюсти и фиксируют к кости при помощи шурупов. Наложение пластин считается менее травматичным методом. Его используют, если нижняя челюсть сломана в нескольких местах, при огнестрельных ранениях, при повреждении участков челюсти, больше всего подверженных нагрузке.
Для фиксации отломков также применяют металлические скобы, спицы Киршнера и клей на основе резорциновых эпоксидных смол.
Закрытое сопоставление отломков
В некоторых случаях срастить перелом нижней челюсти удается без хирургического вмешательства. Закрытое сопоставление отломков подразумевает вправление перелома без операции и наложение за зубы изогнутой шины. Такая методика актуальна при неосложненных переломах, а также при наличии множества мелких осколков, скрепить которые хирургическим путем не представляется возможным.
Плюсами закрытого вмешательства считаются сокращение сроков заживления и отсутствие риска операционных осложнений, о которых всегда нужно помнить. Однако при наложении внешней шины страдают функциональные возможности нижний челюсти, за счет чего затрудняются прием пищи, речь, гигиенические процедуры.
Видео – Про перелом нижней челюсти
Сколько длится реабилитация
На продолжительность восстановительного периода влияют характер травмы, общее состояние пациента и выбранный метод лечения. На этапе реабилитации применяют следующие методики, ускоряющие регенерацию и восстановление функции нижней челюсти:
- Медикаментозная терапия включает назначение обезболивающих средств в первые дни после травмы, а также антибиотикотерапию. Антибактериальные препараты назначают при остеомиелите или другом воспалительном процессе в ротовой полости, а также с профилактической целью после открытого перелома и операции.
- Лечебная физкультура, направленная на разработку височно-нижнечелюстного сустава и восстановление функции жевательных мышц, становится возможной после снятия шины – примерно через месяц после перелома.
- Физиотерапевтические процедуры (электрофорез, УВЧ, магнитотерапия) назначают для ускорения заживления поврежденных тканей и срастания перелома.
- Диетотерапия подразумевает щадящий рацион на ранних стадиях лечения – употребление полужидкой, пюрированной пищи, а иногда и зондовое питание. Постепенно рацион расширяют, но следят за тем, чтобы больной получал все необходимые питательные вещества, витамины, минералы.
- Гигиена полости рта включает регулярную чистку зубов, перевязки, использование антисептических растворов.
Безусловно, перелом нижней челюсти всегда требует квалифицированного лечения, как и любая серьезная травма. Однако от того, верно ли была оказана первая доврачебная помощь, зависят величина кровопотери, вероятность развития инфекционных осложнений и даже объем хирургического вмешательства.
Источник
