Техника операций при переломах


Внутрисуставный перелом? Тогда Вам необходим остеосинтез!
Записаться на приём
Звоните! – (050) 645 93 19


Перелом – это нарушение целостности костной ткани, наступающее в результате механического воздействия, значительно превышающего предел прочности кости. Повреждение кости может быть полным и неполным, в виде трещины или надлома. По степени тяжести переломы подразделяются на простые и сложные. Внутрисуставные и околосуставные переломы относят к тяжёлым травмам. Чаще всего операции при переломах избежать невозможно. Остеосинтез является одним из методов лечения переломов в Николаеве. Его применяют как для лечения простых, так и сложных переломов.
Что такое остеосинтез? Его применение при лечении сложных переломов?
Остеосинтез – это хирургическая операция по соединению отломков кости с применением фиксирующих устройств, при помощи которых удаётся зафиксировать кость или сустав в неподвижном положении, что даёт возможность костной ткани правильно срастись.
При переломах с повреждением крупных кровеносных сосудов и при внутрисуставных переломах остеосинтез просто незаменим. Восстановление структуры кровеносных сосудов происходит только в том случае, если отломки кости неподвижны.
В качестве фиксирующих устройств применяют спицы, штифты, пластины, крепежные элементы, изготовленные из биологически пассивных материалов. Остеосинтез является основным методом лечения переломов в Николаеве со смещениями и вывихами и часто единственно осуществимым способом лечения внутрисуставных переломов.
Операции при переломах: первичный и отсроченный остеосинтез
Если операция при переломах по соединению отломков костей проводится сразу же после получения травмы, то такой остеосинтез называют первичным. Если же оперативное вмешательство проводится спустя некоторое время после получения травмы или же с целью исправления последствий неуспешного лечения наложением гипса или скелетным вытяжением, то такой остеосинтез называют отсроченным.
Проведение первичного остеосинтеза рекомендуется при винтообразных, оскольчатых, косых и двойных переломах. Эта процедура даёт возможность выполнить репозицию, обеспечивающую правильное и быстрое сращение костной ткани, нежели наложение гипса или скелетное вытяжение.
Внутрикостное введение штифта является стрессом для организма, поэтому при проведении такой операции необходимо учитывать физиологические показатели состояния больного. Первичный остеосинтез противопоказан пациентам в шоковом состоянии, с нестабильным артериальным давлением, с заболеваниями лёгких, сердца и нервной системы.
Лечение переломов: методы остеосинтеза и их краткая характеристика
По способу установки фиксирующих устройств выделяют:
- компрессионно-дистракционный наружный остеосинтез;
- погружной остеосинтез:
- накостный;
- внутрикостный;
- чрескостный.
При чрескостном компрессионно-дистракционном остеосинтезе зону перелома не обнажают и фиксацию отломков кости производят при помощи спиц и гвоздей.
При наружном остеосинтезе фиксирующие устройства располагают поверхностно по отношению к кости (аппарат Елизарова и др.)
При погружном остеосинтезе фиксация отломков происходит при помощи пластин, штифтов и других имплантов, введённых внутрь человеческого организма.
При ультразвуковом остеосинтезе для сращения костей используют биополимеры. Зачастую такую операцию проводят только тогда, когда применение других оперативных методов затруднено или малоэффективно.
Тактику проведения операции и необходимые для этого фиксаторы выбирает опытный врач-травматолог, учитывая тяжесть травмы и физическое состояние больного.
В каких случаях для лечения переломов необходим остеосинтез
- сложные околосуставные и внутрисуставные переломы;
- многооскольчатые переломы, при которых возникает опасность поражения прилегающих тканей;
- повреждение магистральных кровеносных сосудов при переломе;
- неправильно сросшиеся переломы;
- плоскостопие и деформация стоп.
Противопоказания к проведению операции при переломах – остеосинтеза
- большая область повреждения при открытых переломах;
- попадание инфекции в рану;
- тяжёлое физическое состояние больного;
- тяжелые заболевания нервной системы;
- лёгочно-сердечная недостаточность.
Лечение переломов методом остеосинтеза является наиболее эффективным способом восстановления опорно-двигательного аппарата, обеспечивающим правильное и быстрое сращение тканей.
Такие операции успешно проводятся травматологами-ортопедами в областном отделении травматологии и ортопедии городской больницы № 3 г.Николаева. Цена слишком индивидуальна, зависит от расходного материала и состояния больного. Также на нашем сайте Вы можете узнать как проходит и сколько стоит замена тазобедренного сустава.
Источник
Этапы и техника операции при переломе надколенника
а) Показания для операции при переломе надколенника:
— Абсолютные показания: любой поперечный перелом надколенника со смещением.
— Противопоказания: загрязненная или инфицированная рана. Переломы без смещения (обычно вертикальные). Сильно раздробленные переломы.
— Альтернативная операция: фиксация винтами.
б) Предоперационная подготовка. Подготовка пациента: возможна аспирация суставного выпота при консервативном лечении.
в) Специфические риски, информированное согласие пациента:
— Инфекция
— Несращение
— Послеоперационное кровотечение
— Остеоартроз
— Удаление фиксаторов
г) Обезболивание. Общее обезболивание (интубация), эпидуральная или спинальная анестезия.
д) Положение пациента. Лежа на спине.
е) Доступ. Поперечный разрез, латеральный парапателлярный разрез.
ж) Этапы операции:
— Разрез кожи
— Очистка места перелома
— Репозиция и удержание отломков
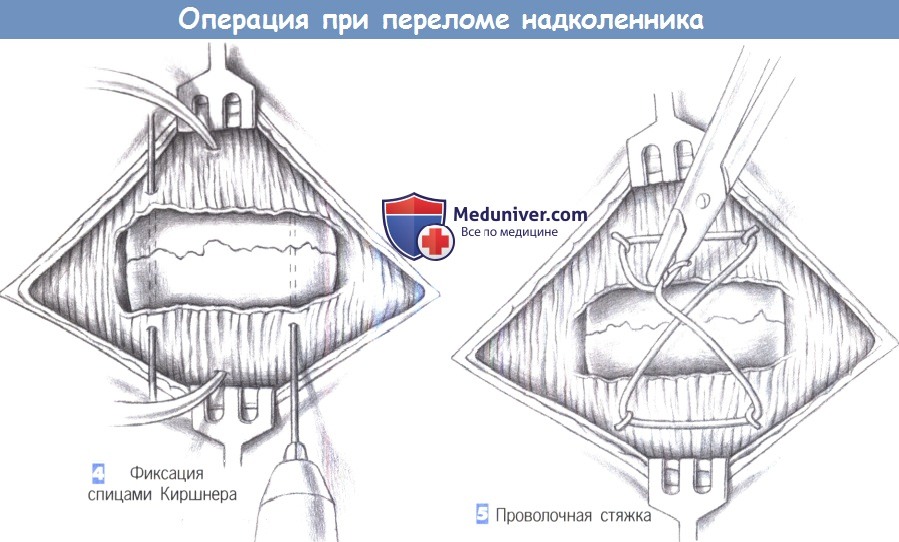
— Фиксация спицами Киршнера
— Проволочная стяжка
— Модификации
з) Анатомические особенности, серьезные риски, оперативные приемы:
— Обязательно восстановите конгруэнтность суставной поверхности надколенника.
— Удалите все нежизнеспособные фрагменты.
— Предпочтительно выполнить дополнительную резекцию поверхности сустава, чем оставить какое-либо несовпадение костных поверхностей.
— Перед репозицией эвакуируйте гематомы путем промывания и осмотрите суставные поверхности на предмет каких-либо вдавлений или трещин.
— Введите спицы Киршнера кпереди от средней линии.
и) Меры при специфических осложнениях:
— При оскольчатых переломах возможно использование нескольких стяжек и фиксация винтами.
— Гнойный артрит: введение проточно-промывного дренажа.
к) Послеоперационный уход после операции при переломе надколенника:
— Медицинский уход: удалите дренаж из сустава на 1-2-й день. Удалите фиксаторы через 1 год.
— Активизация: первоначально без перенесения веса на конечность.
— Физиотерапия: после удаления дренажей, немедленная физиотерапия, возможно использование тренажера для пассивных движений в течение первых 5-7 дней.
— Период нетрудоспособности: около 6 недель.
л) Этапы и техника операции при переломе надколенника:
1. Разрез кожи
2. Очистка места перелома
3. Репозиция и удержание отломков
4. Фиксация спицами Киршнера
5. Проволочная стяжка
6. Модификации
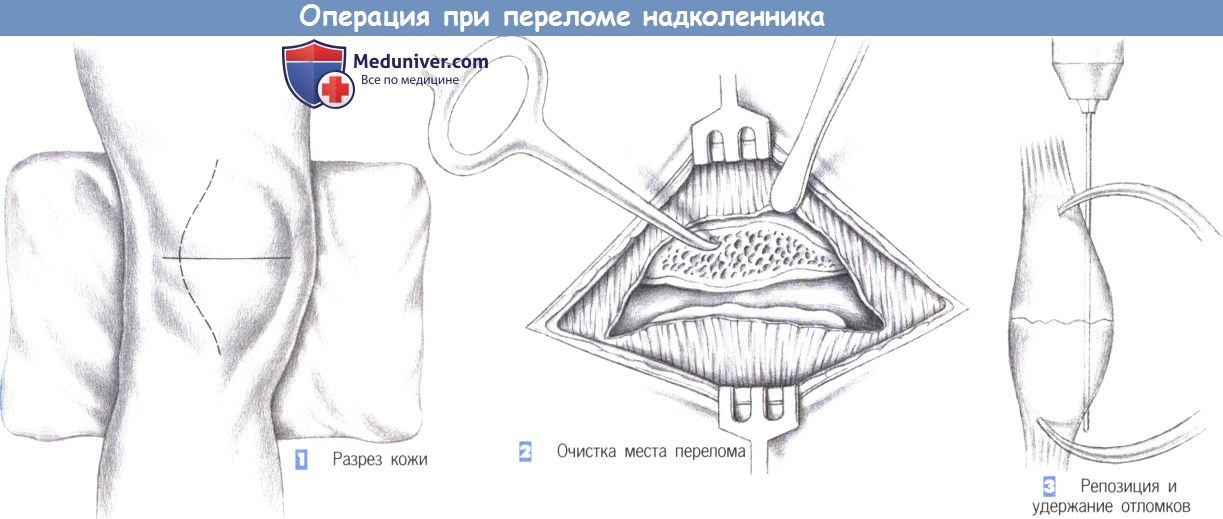
1. Разрез кожи. Классический доступ ведется через латеральный парапателлярный разрез, хотя результаты столь же хороши и при поперечном разрезе. Откидывание медиального кожно-подкожного лоскута с передней поверхности надколенника предоставляет доступ к месту перелома. Открытый коленный сустав тщательно промывается.
Части сухожильного растяжения разгибателя, кровяные сгустки и мелкие свободные фрагменты кости и хряща удаляются щипцами или вымываются из сустава. Периостальное покрытие сдвигается с краев излома на 2 мм для точной адаптации переднего кортикального слоя.
2. Очистка места перелома. После обнажения места перелома проксимальный конец приподнимается маленьким костным крючком, и суставная поверхность дополнительно очищается, а сустав осматривается. Остаточный налет и кровяные сгустки удаляются путем промывания. Весь сустав тщательно очищается.
3. Репозиция и удержание отломков. После репозиции костных фрагментов надколенник захватывается репозиционными щипцами, и его фрагменты плотно сжимаются вместе. Чтобы плотно охватить надколенник, щипцы должны быть наложены как можно дорзальнее.
4. Фиксация спицами Киршнера. Затем через надколенник на расстоянии 2-3 см друг от друга просверливаются проволочные спицы Киршнера толщиной 1,8-2,0 мм. Проволока должна находиться более в передней, чем в задней части надколенника, на 5 мм ниже кортикального слоя. После проведения и выравнивания проволочных спиц репозиция оценивается проведением пальца по суставной поверхности надколенника. В то же время проверяется правильность положения спиц в кости.
5. Проволочная стяжка. Краниальные и каудальные концы спиц сгибаются, чтобы создать безопасный захват для проволочной стяжки. Стяжка формируется из 1,2-1,4-мм проволоки, которая изгибается в виде восьмерки вокруг спиц Киршнера и затягивается путем скручивания концов. Следует соблюдаться осторожность, гарантирующую, что надколенник не был открыт с дорсальной стороны, что достигается правильным размещением проволоки Киршнера.
Проксимальные и дистальные концы проволоки Киршнера погружаются в ткани при помощи молотка и импактора. Дистальные концы необходимо сгибать как можно меньше, чтобы в дальнейшем облегчить их удаление в краниальном направлении. После достижения анатомической репозиции и фиксации перелома вводится внутрисуставной активный дренаж, суставная сумка ушивается, и сухожильные растяжения сопоставляются рассасывающимися швами.
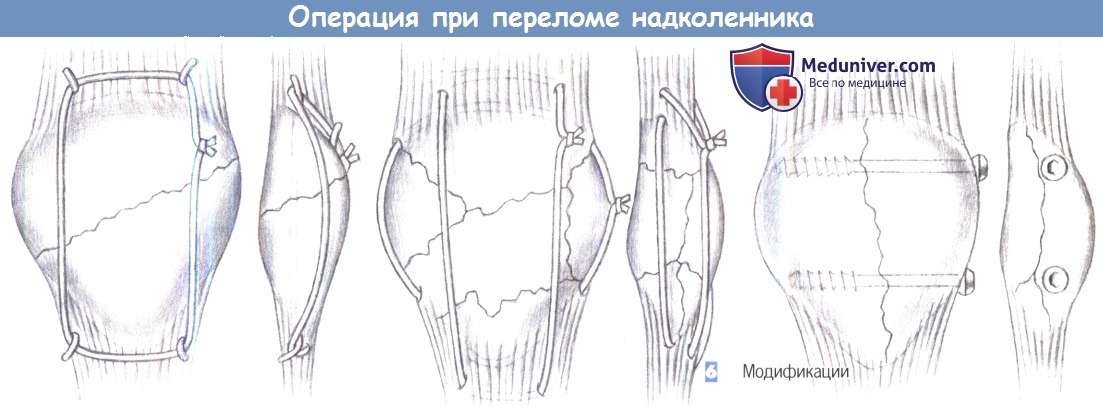
6. Модификации. При оскольчатых и косых переломах требуется модифицированная техника, которая может включать использование циркулярных проволочных серкляжей, поперечных винтов и множественных проволочных серкляжей или спиц Киршнера, введенных на расстоянии друг от друга.
— Также рекомендуем «Этапы и техника остеосинтеза большеберцовой кости штифтом»
Оглавление темы «Техника операций при травме»:
- Техника репозиции шейки бедра динамическим бедренным винтом
- Этапы и техника остеосинтеза диафиза бедра штифтом
- Этапы и техника протезирования головки бедренной кости
- Этапы и техника остеосинтеза диафиза бедра пластиной
- Этапы и техника операции при переломе надколенника
- Этапы и техника остеосинтеза большеберцовой кости штифтом
- Этапы и техника остеосинтеза при переломах костей голени
- Этапы и техника операции при переломе медиальной лодыжки
- Этапы и техника операции при переломе латеральной лодыжки
- Этапы и техника операции при разрыве малоберцовой связки
- Этапы и техника операции при разрыве ахиллова сухожилия
Источник
Техника операции остеосинтеза пластиной при дистальном переломе лучевой кости
а) Показания для операции остеосинтеза пластиной при дистальном переломе лучевой кости:
— Плановые: переломы при сгибании, переломы тыльного или ладонного суставного края.
— Противопоказания: открытые переломы с повреждением мягких тканей.
— Альтернативные процедуры: внешняя фиксация.
б) Предоперационная подготовка. Предоперационное обследование: исключите повреждение сосудов и нервов (особенно срединного нерва!).
в) Специфические риски, информированное согласие пациента:
— Инфекция
— Повреждение сосудов и нервов
— Возможен забор и использование губчатой кости
— Нарушение репозиции (менее 10% случаев)
— Сниженная амплитуда движений
— Удаление фиксатора
г) Обезболивание. Блокада плечевого сплетения, общее обезболивание.
д) Положение пациента. Лежа на спине, подлокотник, турникет, электронно-оптический усилитель изображения.
е) Оперативный доступ. Ладонный разрез, в локтевую сторону от сухожилия лучевого сгибателя запястья.
ж) Этапы операции:
— Место перелома
— Разрез кожи
— Доступ
— Пересечение квадратного пронатора
— Идентификация места перелома
— Контурирование Т-образной пластины
— Восстановление мышцы
з) Анатомические особенности, серьезные риски, оперативные приемы:
— Предупреждение: избегайте интенсивных и повторных репозиционных действий: рефлекторная симпатическая дистрофия (синдром Зудека).
— Отведите лучевую артерию и сопровождающие ее вены радиально, оставляя срединный нерв и сухожилия сгибателя на локтевой стороне.
— Полностью отделите квадратный пронатор от места его прикрепления на лучевой кости.
— Если срединный нерв сдавлен, возможно пересечение поперечной запястной связки.
и) Меры при специфических осложнениях. Заполните дефекты в области раздробления метафиза губчатой костью.
к) Послеоперационный уход после операции при дистальном переломе лучевой кости:
— Медицинский уход: удалите активный дренаж на 2-й день; удалите пластину через 6-9 месяцев.
— Физиотерапия: ранние упражнения на амплитуду движений, если фиксация перелома устойчива.
— Период нетрудоспособности: 2-8 недель, в зависимости от рода деятельности и стороны повреждения.
л) Этапы и техника операции остеосинтеза пластиной при дистальном переломе лучевой кости:
1. Место перелома
2. Разрез кожи
3. Доступ
4. Пересечение квадратного пронатора
5. Идентификация места перелома
6. Контурирование Т-образной пластины
7. Восстановление мышцы
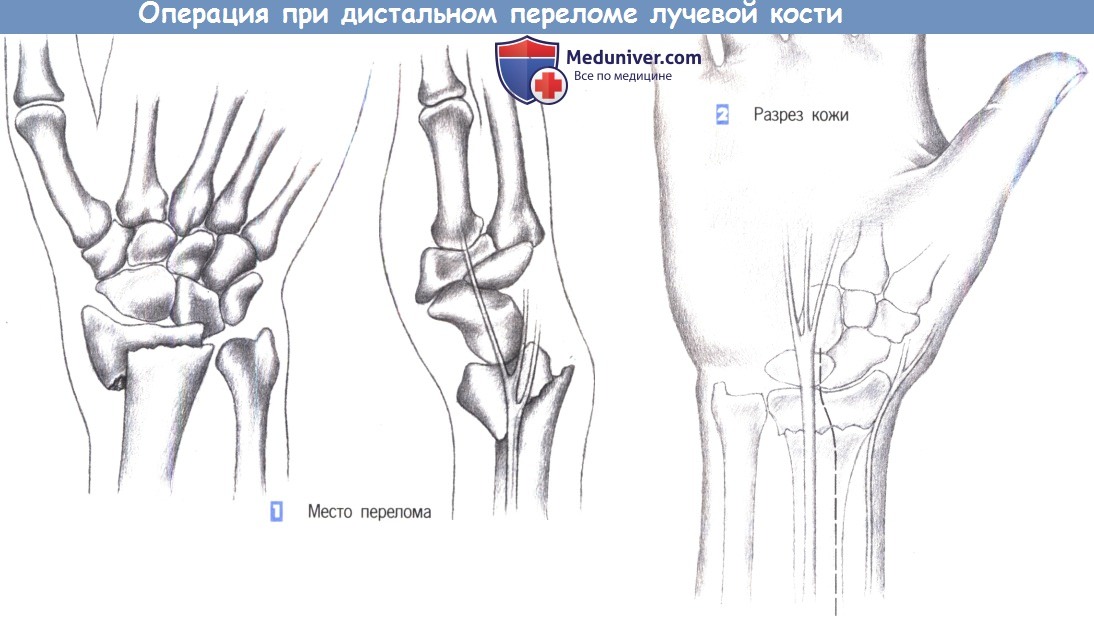
1. Место перелома. Показаниями к операции являются нестабильные переломы лучевой кости, возникающие обычно при избыточным сгибании. Близкое расположение поверхностной ветви лучевого нерва нередко приводит к нарушению чувствительности. Ладонный краевой перелом не поддается консервативному лечению. Эта ситуация — основное показание для фиксации перелома лучевой кости пластиной.
2. Разрез кожи. Разрез кожи для ладонного доступа должен быть ориентирован на ход срединного нерва, который находится в непосредственной близости от длинной ладонной мышцы, являющейся лучшей структурой для ориентации. Нерв проходит между длинной ладонной мышцей и лучевым сгибателем запястья. Разрез кожи немного отклоняется в лучевую сторону от пальпируемого сухожилия длинной ладонной мышцы и продолжается через более глубокие слои. Здесь необходимо избежать повреждения поверхностной ветви лучевого нерва.
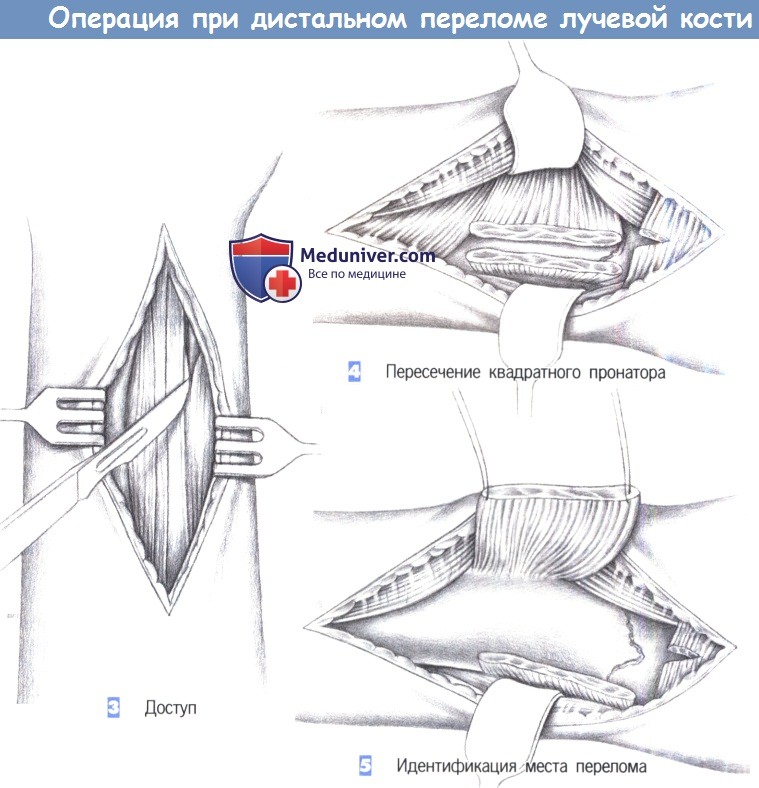
3. Доступ. Как только обнажается межмышечный промежуток, рекомендуется разработать слой между легко пальпируемым сухожилием лучевого сгибателя запястья с одной стороны и сухожилием длинной ладонной мышцы вместе со срединным нервом -другой. В зависимости от протяженности перелома разработка слоя может быть расширена до сухожильного растяжения сгибателя, чтобы полностью обнажить шиловидный отросток лучевой кости.
4. Пересечение квадратного пронатора. После обнаружения квадратный пронатор пересекается по лучевой кости. Срединный нерв и сгибатели пальцев отводятся тупым крючком в локтевую сторону, в то время как лучевая артерия и лучевой сгибатель запястья отводятся в лучевом направлении.
5. Идентификация места перелома. После полного отведения мышцы квадратного пронатора в глубине обнаруживается место перелома. С этой целью сухожильное растяжение сгибателя отделяется настолько дистально, насколько это возможно.
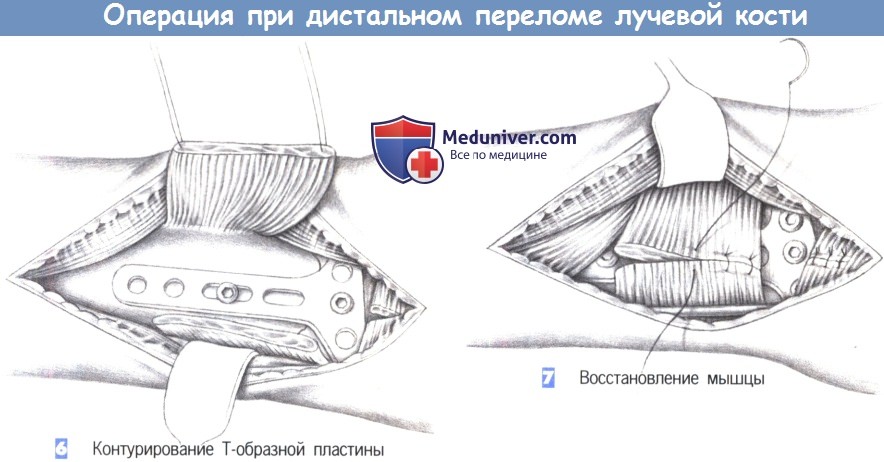
6. Контурирование Т-образной пластины. После обнажения перелома подгоняется Т-образная пластина небольшого размера. Пластина накладывается и устанавливается таким образом, чтобы удержать все фрагменты. После фиксации к шиловидному отростку лучевой кости положение пластины можно подправить с помощью овального отверстия и фиксировать ее в правильном положении остальными винтами.
7. Восстановление мышцы. После рентгенологического подтверждения положения пластины в двух плоскостях, квадратный пронатор восстанавливается отдельными швами (3-0 PGA). Затем устанавливается активный дренаж, и сухожилия возвращаются в их первоначальное положение. Это сопровождается восстановлением сухожильного растяжения сгибателя отдельными швами. Операция заканчивается подкожными и кожными швами, и наложением дорсальной шиной ниже локтя.
Видео урок нормальной анатомии лучевой кости
Другие видео уроки по данной теме находятся: Здесь
— Также рекомендуем «Этапы и техника операции остеосинтеза спицей дистального перелома лучевой кости»
Оглавление темы «Техника операций»:
- Техника операции при чрез- и надмыщелковом переломе плечевой кости
- Этапы и техника операции при переломе локтевого отростка локтевой кости
- Этапы и техника операции при переломе диафиза лучевой кости
- Этапы и техника операции остеосинтеза пластиной при дистальном переломе лучевой кости
- Этапы и техника операции остеосинтеза спицей дистального перелома лучевой кости
- Этапы и техника удаления ладонного апоневроза по Дюпюитрену (фасциоэктомии)
- Этапы и техника восстановления сухожилия сгибателей кисти
- Этапы и техника восстановления сухожилия разгибателей кисти
- Этапы и техника декомпрессии запястного канала при туннельном синдроме
- Этапы и техника наружной фиксации таза
Источник
содержание ..
1
2
3
4
5
6
7
8
9
10 ..
Показания и противопоказания.
По мнению многих хирургов и травматологов, лечение переломов костей
конечностей закрытыми методами (вытяжение и гипсовые повязки), обычно не
совсем удачно называемыми консервативными (мы будем и в дальнейшем
называть их закрытыми способами), дает хорошие и удовлетворительные
результаты. Поэтому при свежих переломах конечностей, как правило, не
требуется оперативного лечения. К такому выводу можно прийти лишь при
условии, что к хорошим и удовлетворительным результатам лечения будет
отнесено сращение отломков со смещением их и укорочением конечности до
1-2 см, небольшим искривлением физиологической оси поврежденной кости,
ограничением функции суставов вследствие подвывихов и т. п. Однако,
учитывая достижения медицины, за последние годы, при оценке того или
иного метода лечения переломов следует исходить из более высоких
требований.
Тщательный анализ результатов лечения переломов диафиза бедра, голени,
плеча, предплечья вытяжением и гипсовой повязкой заставляет дать более
низкую оценку этих способов. При этом следует принять во внимание не
только более высокие требования к анатомо-функциональным результатам
лечения, но также длительность постельного режима, сроков госпитализации
и нетрудоспособности. Опыт показывает, что при ряде переломов
оперативный (открытый) способ дает лучшие результаты, чем лечение
вытяжением и гипсовыми повязками.
Не подлежит сомнению, что оперативное лечение показано во всех случаях
интерпозиции (ущемление) между отломками мягких тканей. Вот почему очень
важно как можно раньше диагностировать это осложнение. Наиболее часто
интерпозиция мягких тканей между отломками наблюдается при переломах
диафиза длинных трубчатых костей. Следует иметь в виду, что в
большинстве случаев причиной неудавшегося вправления отломков диафиза
длинных трубчатых костей является ущемление между отломками мягких
тканей.
Ущемление распознается на основании отсутствия хруста при попытке
вправить отломки, иногда наличия втянутости мягких тканей на уровне
перелома; кроме того, повторные рентгенограммы, сделанные после ряда
попыток вправить отломки, показывают, что отломки не сопоставляются и
положение их не меняется. Последний факт должен заставить предположить
возможность ущемления мягких тканей между отломками или внедрения острых
концов их в мышцы.
При отрывных переломах с расхождением отломков – переломе коленной
чашки, локтевого отростка и др., — показана операция. Все невколоченные
переломы шейки бедра, если нет к этому противопоказаний, следует лечить
оперативным способом.
Срочное оперативное вмешательство показано в следующих случаях: когда
при вправлении отломков не удается устранить нарушение кровообращения в
конечности и резкие боли, вызванные давлением сместившихся отломков на
крупные сосуды и нервные стволы; когда само вправление сопряжено с
риском повредить сосудисто-нервный пучок; когда при вправлении может
произойти прорыв кожи изнутри, т. е. имеется опасность превращения
закрытого перелома в открытый. Срочная операция показана также, когда
возникает угроза развития ограниченного некроза кожи вследствие давления
изнутри сместившегося отломка, например при переломе диафиза голени,
переломовывихе таранной кости. Предупредить это осложнение может только
ранняя операция.
Несомненно, следует оперировать, если в ближайшие дни после травмы
выясняется, что вправление отломков одномоментным способом или
вытяжением не увенчалось успехом и сращение перелома в порочном
положении может привести к функциональным нарушениям. В равной степени
это относится к тем случаям, когда после репозиции в гипсовой повязке
произошло повторное смещение отломков. Операция показана также при
лечении переломов, когда для удержания вправленных отломков необходимо
иммобилизовать конечности на длительный срок в таком невыгодном
положении, которое в дальнейшем может привести к ограничению функции
суставов.
Таким образом, уже при этих общепринятых положениях значительная часть
переломов костей конечностей безусловно подлежит оперативному лечению.
Современные методы профилактики операционного шока и борьбы с ним,
обезболивания, предупреждения инфекции, предоперационной подготовки и
послеоперационного ведения больных, индивидуального подхода к больному с
учетом его физического и психического состояния, а также ряд других
моментов в значительной степени обезопасили оперативное лечение
переломов костей. Благодаря улучшению оперативной техники, высокой
подготовке хирургов, новым методам остеосинтеза, использованию
усовершенствованной аппаратуры и инструментария, фиксаторов из
нержавеющих металлов и сплавов, рентгенологическому контролю во время
операции, установлению правильных показаний и противопоказаний к ней,
ранним срокам вмешательства значительно улучшились
анатомо-функциональные результаты лечения многих переломов.
Исходя из этого, показания к оперативному лечению в настоящее время
значительно расширяют; в частности, операция производится при
поперечных, косых и винтообразных переломах диафиза бедра, голени,
плеча, некоторых видах переломов предплечья, ключицы, мыщелков плечевой
и большеберцовой костей, лодыжек и др.
Следует считать неправильным установление показаний к оперативному
лечению лишь после того, как были предприняты одна или несколько
неудачных попыток вправить отломки. Переломы костей, которые не
вправляются или трудно вправляются, нестабильны при отсутствии
противопоказаний со стороны общего состояния больного или местных
условий нужно лечить оперативным путем без всякой предварительной
попытки применить обычные закрытые приемы.
Во многих случаях оперативное лечение оказалось незаменимым и почти
полностью вытеснило другие методы. Однако из этого нельзя делать вывод,
что переломы не следует лечить вытяжением и гипсовой повязкой.
Оперативный и консервативный методы переломов дополняют друг друга; оба
метода имеют свои показания и противопоказания. Только правильное
применение их будет способствовать улучшению результатов лечения
переломов, и наоборот, слишком расширенное и необоснованное применение
того или иного метода без достаточного умения и оснащения может ухудшить
исход. Выбор метода должен основываться на оценке состояния больного и
учете возможного исхода в данном случае при том или ином способе
лечения.
Оперативное лечение противопоказано при плохом общем состоянии больного,
сердечно-сосудистой недостаточности и других тяжелых заболеваниях.
Инфицированные ссадины на коже, гнойники, а также недавно перенесенная
болезнь служат
противопоказанием к оперативному лечению. Следует отметить, что пожилой
возраст сам по себе, без учета состояния больного, не является
противопоказанием к операции. У детей показания к оперативному лечению
значительно уже, чем у взрослых, и оно применяется реже.
Сроки операции и предоперационная подготовка больного.
Наиболее подходящий срок для операции – 2-6-й день после травмы, когда
еще не успела развиться контрактура и вправить отломки во время операции
сравнительно легко. С. С. Гирголав (1936) считает, что в большинстве
случаев отсутствие возможности закрытой репозиции отломков можно
определить в течение недели. Именно в этот срок условия для операции
наиболее благоприятны.
До операции необходимо хорошо изучить рентгенограммы и наметить план. В
предоперационном периоде важно подготовить больного к операции, уделить
должное внимание его сердечно-сосудистой системе и нервно-психическому
состоянию.
Во избежание непредвиденных затруднений во время операции хирург обязан
подобрать инструменты и фиксаторы заранее.
Способы соединения отломков.
Оперативное вмешательство при переломах костей конечностей заключается в
открытом вправлении отломков с фиксацией их. Концы костных отломков
выделяют на небольшом протяжении поднадкостнично. После сопоставления
отломки соединяют с помощью металлических пластинок, гвоздей, стержней,
фиксирующих аппаратов, винтов, спиц, проволоки, металлических лент;
применяются также фиксаторы из пластмассы, костные ауто- и
аллотрансплантаты и др.
Фиксаторы должны быть изготовлены из биологически, химически и физически
инертной нержавеющей стали или другого неокисляющегося сплава –
виталлия, титана, инертной пластмассы и др.
Самодельные и непроверенные фиксаторы применять не следует. Гвоздь,
сделанный из стали или другого металла плохого качества, окисляется,
вызывает остеомиелит, может сломаться и привести к несращению.
Оперативное лечение переломов костей требует строгого соблюдения
асептики и хорошего владения костной хирургической техникой.
содержание ..
1
2
3
4
5
6
7
8
9
10 ..
Источник
