Свищ после перелома бедра
Свищ, или фистула – это полый канал, образовавшийся в тканях человеческого тела. Он появляется из-за гнойного расплавления тканей в результате воспалительного процесса. Изнутри свищ выстлан эпителиальной или грануляционной тканью, он может иметь одно, два или несколько отверстий.
К появлению свища приводит формирование абсцесса или флегмоны в тканях тела. Рано или поздно гной, образовавшийся в полости абсцесса или в подкожной жировой клетчатке, как в случае с флегмоной, выходит на поверхность тела. При появлении свища на ноге следует немедленно обратиться к хирургу или травматологу.
Содержание:
- Причины появления свища на ноге
- Симптомы свища на ноге
- Диагностика
- Лечение свища на ноге
Причины появления свища на ноге
В основе этой патологии во многих случаях лежит травма ноги в результате ожога, переохлаждения, ушиба, перелома костей, воздействия агрессивных химических соединений. Травма может распространяться на кости, надкостницу, мышцы, сухожилия, кожу ноги. Всего может быть поражено от нескольких миллиметров до десятков сантиметров тканей конечности.
В результате закрытого или открытого ушиба, перелома костей возникают гематомы, происходит инфицирование мягких тканей и костей ноги. Если в рану попал стафилококк, стрептококк или синегнойная палочка, начинается воспалительный процесс, образуется абсцесс или флегмона. Абсцесс – это полость, ограниченная капсулой, внутри которой находится гной. Флегмона – растекание гноя по большой площади тканей ноги с проникновением между мышцами и мышечными фасциями. Рано или поздно гной из абсцесса и флегмоны находит выход наружу.
Если пациент страдает от эндогенного или посттравматического остеомиелита, это состояние обязательно будет сопровождаться образованием свищей с выходом наружу серозной жидкости или гноя. Такие свищи склонны к временному самоизлечению, но впоследствии обязательно произойдет рецидив.
При средней и тяжелой формах сахарного диабета нарушено кровоснабжение тканей нижних конечностей, от чего страдают периферические сосуды. Нарушение микроциркуляции тканей приводит к формированию флегмоны, абсцессов и гангрены. Следствие этого становится образование свищей.
Еще одна причина появления свищевого канала – постоперационные осложнения в виде несостоятельности операционных швов, внедрения в операционную рану инфекции, нетипичная реакция организма на шовный материал (лигатуру), его отторжение.
Предрасполагающим фактором к появлению патологии является низкая иммунная реактивность организма вследствие преклонного возраста, чрезмерного физического или психического переутомления, длительного течения заболевания.
Симптомы свища на ноге
Проявления этой патологии делятся на общие и локальные.
Общие симптомы свища на ноге:
Слабость, повышенная утомляемость;
Потеря веса;
Повышение температуры в диапазоне от субфебрильной до очень высокой;
Нарушения сна;
Частые респираторные и кишечные инфекции длительного течения из-за ослабленного иммунитета;
При сахарном диабете – боли в мышцах ног, повышенное потоотделение.
Локальные симптомы:
Отверстие на коже конечности;
Гиперемия и болезненность тканей возле свища;
Выделение из отверстия гноя и сукровичной жидкости;
Дополнительная симптоматика в зависимости от вызвавшей свищ причины.
Диагностика
Уточнение диагноза при появлении свища на ноге не представляет трудностей. Обычно картина патологии становится ясна специалисту уже при визуальном осмотре.
Для определения направленности и величины свища на ноге применяются следующие методы исследования:
Зондирование свищевого канала;
УЗИ для определения локализации и величины абсцесса;
Рентгеновский снимок с введением в свищевой канал контрастного вещества (фистулография).
Для определения реакции организма врач может назначить проведение общего анализа крови и мочи, биохимического анализа крови. Если свищевой канал еще не нашел выхода, могут возникнуть трудности с его визуализацией, так как он заполнен гноем.
Лечение свища на ноге
Радикальный метод, позволяющий полностью избавиться от свища на ноге – оперативное вмешательство. Во время операции иссекается свищевой канал, устанавливается дренаж, обрабатывается очаг инфекции. Если причиной появления свища стало отторжение лигатуры, хирургическая нить извлекается из раны. При остеомиелите устанавливаются устройства для остеосинтеза, после травмы удаляются осколки костей, инородные тела.
Грануляционные свищи можно вылечить без хирургического вмешательства.
Для этого применяется комплекс мер консервативной терапии, часть которых используется и при лечении пациентов, перенесших операцию:
Дезинтоксикация организма;
Лечение основного заболевания, ставшего предпосылкой к появлению свища;
Витаминотерапия (витамины C, B, PP);
Укрепление иммунитета с помощью иммуномодуляторов;
Назначение рассасывающих средств (стекловидное тело, взвесь плаценты);
Воздействие лазером;
Применение антисептиков в форме мазей и присыпок;
Антибактериальная терапия для снижения интенсивности воспалительного процесса.
Предпосылками к использованию антибиотиков могут быть показатели анализов и такие симптомы, как покраснение кожи, высокая температура на протяжении нескольких дней, сильные боли. При назначении антибиотиков обязательно учитываются противопоказания и побочные действия препаратов.
Антибактериальные препараты для лечения свища на ноге:
Метронидазол – 0,25-0,5 г 3 раза в сутки;
Ципрофлоксацин – 0,125-0,25 г 3-4 раза в сутки;
Ванкомицин.
Тщательный гигиенический уход за свищом значительно снижает риск появления рецидивов. Обработка раны, своевременная перевязка современными материалами будут способствовать быстрому заживлению.
Чтобы свищ на ноге быстро зажил, нужно при первых же симптомах воспалительного процесса обращаться за медицинской помощью, своевременно лечить основное заболевание.
Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Наши авторы
Источник
Комплексная терапия, направленная на сохранение металлического фиксатора, не всегда заканчивается полной ликвидацией нагноения. Иногда удается только резко снизить интенсивность воспалительного процесса, ограничить его, уменьшить вирулентность микрофлоры. У таких больных остается вялофункционирующий свищ, который может периодически закрываться, а затем вновь открываться.
Больной К., 10 лет, в августе 1978 г. был сбит автомашиной: произошли открытый многооскольчатый перелом нижней трети правого бедра и эпифизеолиз. В г. Евпатории произведена первичная хирургическая обработка раны; рана ушита наглухо. Заживление произошло первичным натяжением. Через 1,5 мес после травмы оперирован в одной из подмосковных городских больниц: произведены открытая репозиция отломков и остеосинтез пластиной, укрепленной шурупами. Отломки дополнительно фиксировали двумя спицами. Рана нагноилась. Спицы были удалены. Развился эпифизарный остеомиелит.
Через 1,5 года после травмы госпитализирован в ЦИТО.
При поступлении общее состояние больного удовлетворительное. Гипсовая повязка снята. По передней поверхности области правого коленного сустава имеется грубый послеоперационный рубец. В среднем отделе рубца рана диаметром около 1 см и два свищевых хода. Мягкие ткани верхней трети бедра и в области коленного сустава отечны, болезненны, гиперемированы. Активные движения в коленном суставе резко ограничены и болезненны.
В посеве гноя из раны выявлен рост синегнойной палочки.
5/11 2009 г. под наркозом металлический фиксатор удален, произведена секвестрнекрэктомия. Отдельно лежащая металлическая шайба находилась вне зоны операции и специальные усилия для ее обнаружения не предпринимались. Произведены промывание раны, обработка раны ультразвуком, раствором препарата КФ. Учитывая характер инфекции (синегнойная палочка), а также состояние мягких тканей, решили рану не ушивать, а тампонировать по Микуличу. Рана выполнялась яркими, сочными грануляциями. Наложена гипсовая повязка.
28/11 2009 г. больной повторно оперирован — на небольшом ограниченном участке обнаружена непокрытая грануляционной тканью обнаженная кость. Этот участок кости дополнительно резецирован, рана припудрена порошкообразным ферментным препаратом КФ и на нее наложены вторичные швы.
Она зажила первичным натяжением, за исключением небольшого участка, на котором края кожи некротизировались; здесь рана зажила вторичным натяжением. Через 2 мес произошло костное сращение. После занятий лечебной гимнастикой амплитуда движений в коленном суставе 60°.
Через 2 года: здоров, признаков рецидива остеомиелитического процесса нет.
Больной Л., 30 лет, находясь в заграничной командировке, попал в автомобильную катастрофу и с закрытым переломом верхней трети правой бедренной кости, ушибом грудной клетки доставлен в госпиталь в г. Коломбо, где произведен остеосинтез бедренной кости гвоздем Кюнчера. Послеоперационный период осложнился нагноением и через месяц после операции больной был доставлен в ЦИТО.
При поступлении состояние больного удовлетворительное. В верхней трети бедра имеется послеоперационный рубец, в центре которого два функционирующих свища с гнойным отделяемым. В посеве его обнаружен рост стафилококка.
Больному произвели катетеризацию бедренной артерии и начали внутриартериальную антибиотикотерапию (цепорин по 500 мг 2 раза в день, карбенициллин по 500 мг 2 раза в день) и вливания диоксидина (всего 5 вливаний). Местно в свищи вводили протеолитический фермент папаин в смеси с фузидином. Через 10 дней свищи закрылись и больше не открывались. Внутриартериальную терапию продолжали 2 нед. Больной был выписан для амбулаторного лечения. Наступила консолидация перелома, и через год 2 мес интрамедуллярный штифт был удален.
Осмотр через 3 года: здоров.
Больной З., 44 лет, в сентябре 2009 г. был сбит автомашиной и доставлен с закрытым переломом средней трети левой бедренной кости в одну из больниц Московской области, где произведен интрамедуллярный остеосинтез. Послеоперационный период осложнился нагноением послеоперационной раны и образованием свища. Повторные курсы антибиотикотерапии не привели к ликвидации свища. Через 8 мес после перелома госпитализирован в ЦИТО.
При поступлении общее состояние больного удовлетворительное. Ходит при помощи двух костылей. Активные движения в коленном суставе в пределах 15—20°. По наружной поверхности бедра — свищ со значительным гнойным отделяемым. Подвижности отломков нет. На рентгенограмме и фистулограмме определяется перелом, сколоченный интрамедуллярным гвоздем. В области перелома — тени, подозрительные на мелкие секвестры. Контрастное вещество распространяется на область перелома.
Учитывая спокойное течение воспалительного процесса, отсутствие болей, а также тугоподвижность коленного сустава, решили больного не оперировать и интрамедуллярный штифт не удалять. Проведено лечение — в свищ введен ферментный препарат КФ. Больному разрешили ходить с опорой на оперированную ногу. Лечебная гимнастика привела к увеличению амплитуды движений в коленном суставе до 80°.
В течение года, свищ вяло функционировал и периодически закрывался. Наступила консолидация перелома, и больной был оперирован: произведены ревизия и иссечение свища, удалены мелкие секвестры из области перелома. Интрамедуллярный штифт также удален. В послеоперационном периоде проводили приточно-отсасывающее дренирование. Раны зажили первичным натяжением.

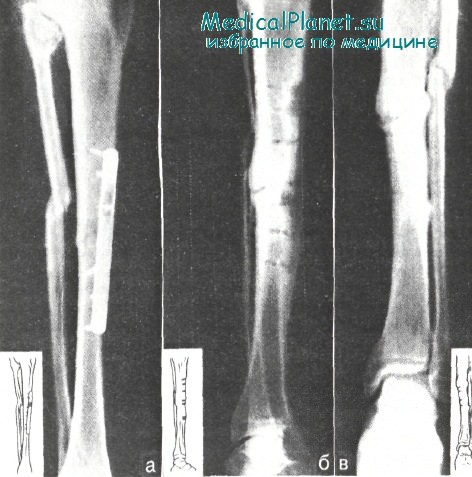
Больной А. Нагноение после остеосинтеза (а); после удаления металлического фиксатора и секвестрэктомии наступила консолидация перелома (б, в)
Больному А., 76 лет, в августе 1979 г. проведено лечение в гипсовой повязке по поводу открытого перелома левой голени IA типа. Произведена первичная хирургическая обработка раны, и она зажила первичным натяжением. Стояние отломков оказалось неудовлетворительным, и через 1,5 мес после травмы была сделана операция — остеосинтез титановой пластиной.
Послеоперационный период осложнился образованием гематомы и нагноением раны с последующим образованием нескольких свищей. Через 1,5 мес после операции больной госпитализирован в отделение раневой инфекции ЦИТО.
При поступлении общее его состояние удовлетворительное. Ось голени правильная. На передненаружной поверхности голени формирующийся послеоперационный рубец с несколькими активно функционирующими свищами. Кожа вокруг свищей мацерирована, воспалена. Проведено местное лечение антисептическими и ферментными препаратами. Свищи, кроме одного, закрылись. Больной выписан для амбулаторного лечения. Для проведения курсов местной терапии был повторно госпитализирован в ЦИТО. Свищ периодически закрывался, а затем вновь начинал функционировать. Через 1 год 8 мес клинически и рентгенологически диагностирована консолидация перелома.
Больному произведена операция — удалены шурупы и пластина, а также мелкие секвестры из области перелома. На рентгенограмме видна костная мозоль. Рана зажила первичным натяжением.
Больному изготовили тутор из синтетического материала «поливик» и разрешили ходить с опорой на оперированную ногу.
Итак, следует подчеркнуть, что раневая инфекция у больных, которым производили металлоостеосинтез, сама по себе не является показанием к удалению металлического фиксатора. В остром периоде развития нагноительного процесса у этих больных должна проводиться интенсивная комплексная терапия, направленная на ликвидацию или резкое ослабление этого процесса. В комплексе лечебных мероприятий по показаниям должно включаться оперативное вмешательство — вторичная хирургическая обработка раны.
Сохранять металлический фиксатор необходимо до наступления консолидации перелома — даже у тех больных, у которых полностью ликвидировать нагноение не удалось и сохранился вялофункционирующий свищ. Удалять металлический фиксатор в связи с нагноением до наступления консолидации перелома и переходить на другой метод лечения следует в тех случаях, когда металлоостеосинтез неполноценен (диаметр интрамедуллярного штифта меньше, чем костномозгового канала кости, и отломки кости подвижны; пластина плохо фиксирует фрагменты кости; произошел перелом фиксатора) или наблюдается бурное развитие нагноительного процесса с признаками генерализации, который не удается купировать консервативными методами.
— Читать далее «Лечение гнойных осложнений в области спиц компрессионно-дистракционных аппаратов Илизарова»
Оглавление темы «Гнойные осложнения в травматологии»:
- Течение и лечение гнойного раневого процесса при травме
- Пример лечения гнойных осложнений ран в травматологии
- Лечение ранений с обнаженной костью — принципы
- Отсроченная и вторичная хирургическая обработка костной раны — принципы
- Лечение ранений при внутрисуставных и метаэпифизарных переломах
- Течение и лечение гнойных осложнений остеосинтеза переломов костей
- Пример лечения гнойных осложнений остеосинтеза переломов костей
- Тактика лечения остеомиелита после остеосинтеза
- Тактика лечения свища после остеосинтеза перелома
- Лечение гнойных осложнений в области спиц компрессионно-дистракционных аппаратов Илизарова
Источник
Без преувеличения будет сказано, что эндопротезирование коленных и тазобедренных суставов произвело невероятный фурор в современной ортопедии и травматологии. Людям с тяжелыми суставными патологиями конечностей, чтобы, наконец, почувствовать себя физически полноценными и вернуться к активной жизни, стало доступным пройти замену больного биологического сустава искусственной копией здорового сочленения. Такая операция поставила на ноги и подарила безболезненную легкость движений миллионам людей, это доказанный факт.
Двухсторонняя операция.
Однако, по статистике, благополучный исход происходит у 95% пациентов. Остальные 5%, к сожалению, сталкиваются с различными видами осложнений. Да, даже столь высокие хирургические технологии не гарантируют на 100% отсутствие послеоперационных рисков. И одним из частых последствий является инфицирование тканей послеоперационной раны с образованием в пределах нее свищей. Внесем некоторую ясность в частоту появления свищевых ходов: из 300 пациентов, прошедших замену суставов, закономерно фиксируется 1-2 случая с подобной клинической картиной.
Имплант коленного сустава
Понятие и особенности
Послеоперационный свищ (фистула) – это одно из серьезных осложнений эндопротезирования суставов или любой другой операции, имеющее инфекционное происхождение. Данный вид осложнения представляет собой эпителиальный или грануляционный сквозной канал небольшого диаметра, связующий воспаленную внутритканную полость, где собирается патологический экссудат, с внешними покровами тела. Как правило, локализируется в послеоперационном рубце, может иметь трубчатое или губовидное строение. Фистула может образоваться одна, но случаются ситуации, когда формируются множественные очаги таких неблагополучных образований.
Зачаточное состояние.
Свищевому каналу свойственно открываться, источая наружу через своеобразное отверстие гнойный субстрат или серозную жидкость с примесями крови (при надавливании или самопроизвольно). Кроме того, его содержимое так же может истекать внутрь, собственно, в область эндопротеза. Поведение свища и его тяжесть последствий непредсказуемы. Он способен самостоятельно затягиваться, однако в дальнейшем может неоднократно открываться. Если своевременно не обратить внимания на проблему и в ближайший период не получить качественную квалифицированную медицинскую помощь, затянувшийся патогенез опасен генерализацией, углублением инфекции, сепсисом крови, летальным исходом.
Гнойные очаги.
Четких временных рамок появления свищевого образования не существует: ему характерно как появляться в ранние, промежуточные периоды, так и поздние, отдаленные. А это означает, что осложнение у кого-то возникает через несколько дней или недель после эндопротезирования колена, ТБС, а у кого-то – спустя месяцы и даже годы. Естественно, не беспричинно, его развитию способствуют определенные факторы, осветим их подробно дальше.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Почему открылся свищ – основные причины
Формирование и открытие свищевых каналов всегда провоцируется активным развитием бактериальной среды в прооперированных мягких тканях. Наиболее распространенным возбудителем данного патогенеза после протезирования тазобедренных и коленных суставов становится золотистый стафилококк, его обнаруживают в 60%-70% случаев. Примерно в 25% высеивают эпидермальный стафилококк. Совсем редко – определяется сочетание этих двух типов стафилококковой инфекции или других форм патогенов (синегнойной палочки, энтерококков, дифтероидов, анаэробов, грибов и др.).
На заселение и активизацию патогенных бактерий в раневой зоне могут оказывать влияние различные причины, перечислим наиболее частые из них (вероятность по убыванию):
- нарушение правил асептики и антисептики в момент или после снятия шовного материала с раны;
- неполноценное удаление нерассасывающихся капроновых нитей в ходе снятия швов (оставшиеся в подкожной клетчатке их фрагменты);
- ушивание мягких тканей после проведенного эндопротезирования изначально недостаточно стерильной нитью;
- специфический аутоиммунный ответ организма на наложенные на рану лигатуры или на установленный эндопротез, вызывающий местную воспалительную реакцию и отторжение нитей, имплантата;
- расхождение краев раны на любом из постхирургических этапов (это – открытые врата для свободного попадания инфекции);
- интраоперационное занесение инфекции в рану плохо обработанными хирургическими инструментами и материалами, либо сильная травматизация тканей в ходе оперативного процесса вследствие неаккуратной работы хирурга;
- хронически протекающий инфекционный процесс в активной фазе в любой части организма (мочеполовых органах, носоглотке, зубах и пр.), который с током крови заносится в область протезирования.
Обязательно стоит отметить и тех пациентов, которые попадают в группу риска к появлению гнойных свищей. У них риски самые высокие, даже без причастия указанных факторов-провокаторов, не говоря уже об их наличии. В эту группу входят люди с отягощающей сопутствующей патологией в анамнезе: ревматоидным артиритом, системной красной волчанкой, сахарным диабетом, ожирением, гемофилией, ВИЧ. Также определенную предрасположенность к функционирующим свищам имеют пожилые люди из-за ослабленного иммунного потенциала противостоянию инфекциям, а также недостаточной активации процессов тканевой репарации и регенерации.
Что делать, если свищ открылся и течет?
Если у человека после замены сустава искусственным эндопротезом спустя некоторое время появилась фистула и, тем более выделяемый из очага поражения экссудат, следует в наикратчайшие сроки обратиться к хирургу. Воспалительный процесс должен быть тщательно исследован на количество и качество отделяемого, глубину свища, инфекционный генез, наличие инородных тел, состояние протезного ложа, ориентацию и стабильность протеза. Только на основании всех этих диагностических данных специалистом разрабатывается оптимальная тактика лечения, которая предупредит распространение опасной инфекции по организму и принесет окончательное выздоровление.
До приема врача максимум, что можно рекомендовать в качестве первой помощи в домашних условиях, – проводить обработку места поражения перекисью водорода или раствором фурацилина. Указанные средства оказывают местное бактерицидное и противовоспалительное действие, что позволит несколько снизить прогрессирование воспалительно-инфекционного патогенеза. Проведение дома местных антибактериальных процедур осуществляется способом промывания раны с использованием одноразового шприца без иголки соответствующими антисептиками. Подобная тактика является временной поддерживающей мерой, она не решает проблему, о чем каждый должен четко осознавать.
После эндопротезирования коленного/тазобедренного сустава вариант полностью полагаться на себя (пытаться вылечить самому открытый свищ, ждать, когда он закроется и т. д.) более чем абсурден и обречен на провал. Акцентируем, этот вид осложнений нуждается сугубо во врачебной помощи и является абсолютным показанием к госпитализации больного в стационар. Других альтернатив не существует. На прогнозы прямо влияют сроки обращения пациента за специализированной помощью в клинику с момента появления первых симптомов свища.
Лечения свища
Как открытые, так и закрытые свищи нуждаются в профессиональном лечении. Обязательно перед лечением проводят фистулографию свищевых ходов, бактериологические посевы из биоптата, рентген протезированного сустава. Безоперационный подход против такой серьезной послеоперационной патологии в случае с эндопротезированием признан бесперспективным. Свищевые образования склонны многократно рецидивировать, поэтому от них нужно избавляться радикально, используя хирургический метод удаления. К сожалению, не всегда хирургия обходится лишь резекцией фистул, зачастую требуется снимать протезную конструкцию и заменять ее на новую.
По статистике, только у 20% пациентов клиническая картина позволяет специалистам принять решение ограничиться оперативным вмешательством исключительно в области воспаленного рубца, не трогая первично установленный имплантат. Когда это возможно?
- При незапущенном свище поверхностной локализации. Тогда он тотально резецируется, а вместе с ним извлекаются чужеродные элементы (в основном остатки лигатур) и корректно иссекаются нежизнеспособные ткани. После следует усиленная антибиотикотерапия, местные антисептические процедуры, перевязки. Антибиотики назначают в соответствии с полученными результатами бактериологического анализа раневого отделяемого, проведенного перед операцией.
- В единичных случаях, при сформировавшемся в самые ранние сроки (менее 21-30 суток) после первичного эндопротезирования свищевом канале, сообщающем эндопротез с внешней средой. При этом компоненты имплантата сохраняют абсолютную стабильность, в перипротезной области отсутствуют гнойные затеки. В этом случае выполняется иссечение свища с последующим раневым дебридментом и постановкой дренирующей промывной системы в протезированный коленный или тазобедренный сустав. После, с учетом идентифицированного инфекционного агента, назначается долгий курс антибиотиков и сеансы промывания раны антисептическими растворами.
Процесс установки временного спейсера в коленный сустав.
Преимущественная часть пациентов (80%), все же, нуждается в длительном поэтапном лечении, предполагающем реэндопротезирование коленного и тазобедренного сустава. Подобная тактика показана при глубоких и поздних свищах, свищевых абсцессах с внутренним (излитие гноя в сустав), внутренне-наружным (гной выходит и в сустав, и на поверхность раны) извержением, даже если имплантат стабилен. Также реимплантация будет назначена в связи с открытием фистул любой давности (в т. ч. раннего периода), если наряду с ними определяется нестабильность компонентов тазобедренного/коленного протеза. Традиционно применяемая стратегия объемного лечения («золотой стандарт») неблагонадежных свищей, открывшихся после протезирования суставов, складывается из мероприятий в следующей последовательности:
- доскональная визуализационная диагностика имплант-зоны, фистулография, идентификация возбудителя;
- фистулэктомия – полная резекция свищевого хода;
- суставной дебридмент и удаление эндопротеза;
- имплантация артикулирующего спейсера вместо коленного или тазобедренного протеза сроком приблизительно на 6 месяцев (используется цементный спейсер, импрегнированный антибиотиком, чаще гентамицином или ванкомицином);
- активная системная антибактериальная терапия, рекомендованная врачом – сначала в стационаре внутривенно, далее длительно (перорально или уколами) в амбулаторных/домашних условиях до реимплантации;
- примерно спустя полгода после установки спейсера, но исключительно при условии полной элиминации инфекции, выполняется повторное эндопротезирование.
Переимплантация со спейсера на нормальный эндопротез может быть проведена сугубо при удовлетворении трех диагностических критериев, которые фиксируются спустя 4 недели после окончания системной антибиотикотерапии. К этим критериям относят: культуральное (бактериологическое) исследование перипротезных тканей/жидкостей с результатом «отрицательно», С-реактивный белок в анализе крови не превышает 10 мг/л, СОЭ – менее 30 мм/ч.
Источник
