Срастающийся перелом большеберцовой кости
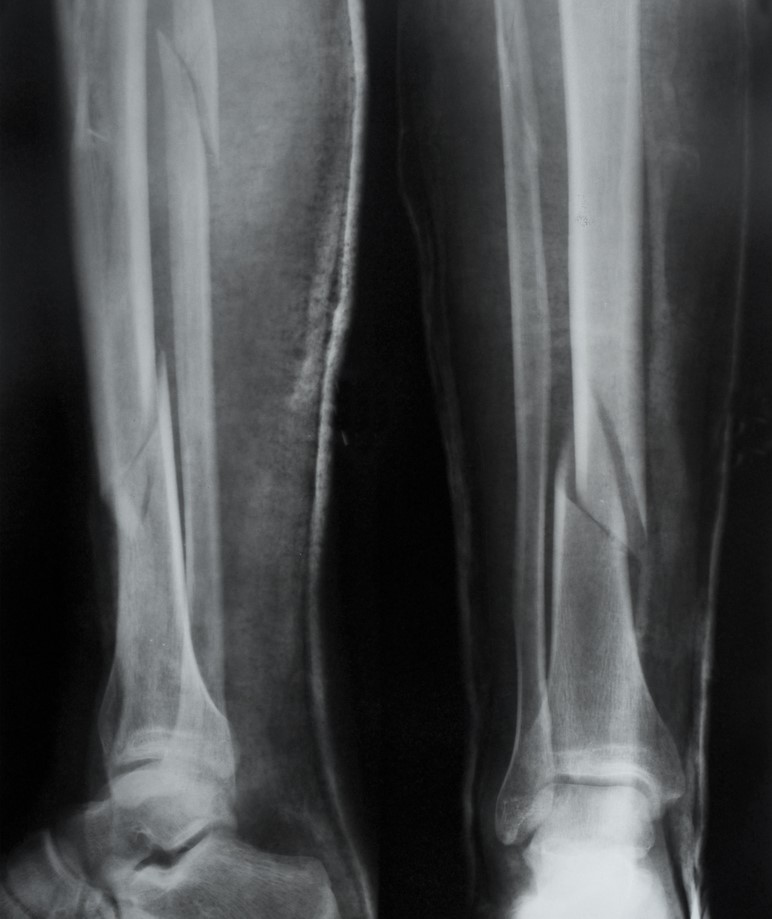
Переломы большеберцовой кости
Тибиальная, или большеберцовая кость – это длинная трубчатая кость, расположенная в нижней конечности между коленом и стопой. Переломы тибиальной кости достаточно распространенное явление, обычно возникающее в результате травмы или многократной сверхнагрузки на кость.
В некоторых случаях, единственным симптомом небольшого перелома является боль в области голени во время ходьбы. В более тяжелых случаях может отмечаться выпячивание отломка кости через кожу.
Сроки восстановления и заживления различаются в зависимости от типа и тяжести перелома большеберцовой кости. Лечение переломов должно осуществляться специалистами, а упражнения, выполняемые пациентом самостоятельно в домашних условиях, могут ускорить восстановление.
Что такое перелом большеберцовой кости?

Согласно данным Американской Академии Хирургов-ортопедов, большеберцовая кость наиболее часто подвергается переломам среди всех длинных костей тела человека. К переломам при этом также относят и трещины.
Большеберцовая кость – одна из костей наряду с малоберцовой костью, образующих скелет нижней конечности.
Большеберцовая кость играет ключевую роль в биомеханике движения тела, являясь:
- Наиболее крупной из двух костей нижней конечности
- Ответственной за удержание веса тела
- Необходимым элементом для правильной биомеханики движений в коленном и голеностопном суставах
Перелом большеберцовой кости часто возникает в сочетании с другими видами повреждений окружающих тканей: мышц и связок. Для уточнения диагноза всегда требуется осмотр врача.
Различные виды переломов большеберцовой кости
В зависимости от причины и обстоятельств травмы, тяжесть и тип полученного перелома могут различаться. Перелом может быть поперечным, что означает расположение линии перелома поперек длинной оси кости, или косым – в этом случае линия перелома будет проходить под углом.
Проксимальные переломы – те переломы, что затрагивают верхнюю часть большеберцовой кости. Переломы тела большеберцовой кости располагаются ниже.
Для большеберцовой кости характерны следующие виды переломов:
- Стабильный перелом. Стабильный перелом представляет из себя трещину в кости. При этом костные отломки сохраняют нормальное правильное положение. Этот тип перелома называется перелом без смещения.
- Перелом со смещением. В этом случае происходит сдвиг костных отломков относительно друг друга, кость более не представляет собой единое целое. В таких случаях часто требуется хирургическое вмешательство для корректировки взаиморасположения отломков.
- Переломы напряжения. Такой вид переломов часто возникают при повышенной нагрузке на кость. Перелом представляет собой маленькие, тонкие трещины в кости.
- Спиралевидный перелом. Такой вид переломов возникает, если причиной перелома является скручивающее движение.
- Оскольчатый перелом. При таком типе переломов осколков может быть три и больше.
При возникновении перелома кости, костные отломки могут либо оставаться под кожей, либо нарушать ее целостность и оказываться снаружи. Открытые переломы – те переломы, при которых видны концы отломков. При закрытых переломах кость не повреждает костные покровы, хотя повреждения внутренних тканей также могут иметь место.
Причины переломов большеберцовой кости
Длинные трубчатые кости в организме человека достаточно эластичны, однако существует множество ситуаций, при которых возможен их перелом. Таковыми являются:
- Травматические повреждения: повреждения при ДТП или при падениях
- Спортивные травмы, например, бег на длинные дистанции
- Повреждения при занятиях контактными видами спорта, например, американским футболом
- Остеопороз, делающий кости более хрупкими, чем обычно
Признаки перелома большеберцовой кости
- Локальная боль в одной (в случае единичного перелома) или нескольких (в случае множественного перелома) областях большеберцовой кости
- Отек нижней конечности
- Трудности при хождении, стоянии, подъеме веса или невозможность этих манипуляций
- Видимая деформация нижней конечности или неодинаковая длина ног
- Синяк или другое изменение окраски кожных покровов вокруг большеберцовой кости
- Изменения чувствительности в области стопы
- Выступание костных отломков через кожу с характерным их натяжением
Постановка диагноза
Для постановки диагноза доктор сначала проводит опрос пациента для уточнения истории болезни пациента и обстоятельств получения травмы. После этого будет проведен осмотр и другие диагностические тесты для оценки объема повреждения и наличия перелома как такового. Это важно для выбора наиболее оптимального способа лечения.
Диагностические тесты могут включать в себя:
- Рентгенологическое исследование
- Компьютерную томографию (КТ сканирование), дающую возможность получить трехмерное изображение кости
- Магнитно-резонансную томографию (МРТ) для получения детального изображения мышц, связок и костей в области повреждения. МРТ-сканирование часто применяется в тех случаях, когда других методов исследования оказалось недостаточно для постановки диагноза.
Продолжение: Лечение переломов большеберцовой кости
Источник
Íà Ñåííîé ïëîùàäè íåîæèäàííî íàøëèñü êóðñû ïîâàðîâ.
Ñ ïåðñïåêòèâîé ãàðàíòèðîâàííîãî òðóäîóñòðîéñòâà, äèïëîìîì óñòàíîâëåííîãî îáðàçöà, áåñïëàòíûì ïðîáíûì çàíÿòèåì è «âûñîêîïðîôåññèîíàëüíûì ïðåïîäàâàòåëüñêèì ñîñòàâîì».
ß êóïèëàñü íà äèïëîì óñòàíîâëåííîãî îáðàçöà è îòìåøàâ ñìåíó ìàéîíåçíûõ ñàëàòîâ ïîòÿíóëàñü íà áåñïëàòíîå ïðîáíîå çàíÿòèå.
Îêàçàëîñü, ÷òî â çäàíèè êóðñîâ ó÷àò âñåìó.
 äâóõ êëàññàõ îáó÷àëè ÿçûêàì (ïðè÷¸ì íå òîëüêî åâðîïåéñêèì), ãîòîâèëè ôèíàíñîâûõ ìåíåäæåðîâ, ìåð÷åíäàéçåðîâ, IT ñïåöèàëèñòîâ, âèçàæèñòîâ, ðàäèîâåäóùèõ, ëàíäøàôòíûõ äèçàéíåðîâ è ò.ä. Çäåñü æå ðàñïîëàãàëèñü øêîëû ñêîðî÷òåíèÿ, ðóêîäåëèÿ, îðàòîðñêîãî èññêóñòâà, ôîòîãðàôèè è ñòåíîãðàôèè.
È åù¸ ñîòíè ñïåöèàëüíîñòåé.
È âñå çà óìåðåííóþ ïëàòó, ïî èíäèâèäóàëüíîìó ãðàôèêó.
Äèïëîìû âûïèñûâàëè â îôèñå-çàêóòå êîðÿâûì ïî÷åðêîì äåâî÷êè-ñåêðåòàðÿ.
Íà ïðîáíîå çàíÿòèå ïî ïîâàðñêîìó èñêóññòâó ïðèøëè äâîå ïîòåíöèàëüíûõ ñëóøàòåëåé: ÿ è èñïóãàííûé ìàëü÷èê-óêðàèíåö. È áàáóëüêà-ïðåïîäàâàòåëü.
Ýòî íà íàøåì ðÿäó êëàññà.
Íà âòîðîì ðÿäó êëàññà ïðîèñòåêàëî äðóãîå ïðîáíîå çàíÿòèå ïî ïðîãðàììå ìàñòåð íîãòåâîãî ñåðâèñà (ýíåðãè÷íàÿ ò¸òêà ñ êðàñèâûìè íîãòÿìè îêó÷èâàëà òð¸õ ïðîâèíöèàëîê).
Íå ñìîòðÿ íà ðàçíèöó â ïðîãðàììàõ íàì ãîâîðèëè îäíî è òî æå: âàñ âñåìó íàó÷àò è äàäóò äèïëîì ñ âîäÿíûìè çíàêàìè êîòîðûé îòêðîåò äâåðè â ïðåêðàñíîå áóäóùåå.
Ãëàâíîå óïëàòèòü ïÿòíàäöàòü òûñÿ÷.
È êóðñû äàæå íå áóäóò òðåáîâàòü 100 % ïîñåùàåìîñòè.
Ïÿòíàäöàòü òûñÿ÷ çà êîðÿâûé ïî÷åðê äåâî÷êè-ñåêðåòàðÿ ÿ, ê ñîæàëåíèþ, íå ìîãëà ñåáå ïîçâîëèòü.
Íóæåí áûë äðóãîé ñïîñîá ïîëó÷èòü ïîâàðñêèå äîêóìåíòû, à êàêîé — íåèçâåñòíî.
Âðåìÿ äëÿ ïîèñêîâ ñïîñîáà ïîÿâèëîñü íåîæèäàííî è íåñêîëüêî òðàãè÷íî.
ß ïîïàëà â òåñòîìåñêó.
Åñëè òî÷íåå â òåñòîìåñ ïëàíåòàðíîãî òèïà. Áåç çàùèòíîé ðåøåòêè.
Êîíå÷íî, íå âñÿ.
Âñÿ â ïÿòèäåñÿòèëèòðîâóþ ÷àøó ÿ íå âëåçó.
Òîëüêî ëåâîé ðóêîé.
 ñàìîì-ñàìîì êîíöå ñìåíû â ïåêàðíå ïîäâàëü÷èêà ÿ íåëîâêî äîñòàâàëà èç âêëþ÷åííîé òåñòîìåñêè áóäóùèé áàãåò «Ñïîðòèâíûé».
(Òåõíèêà áåçîïàñíîñòè çäåñü áûëà ïîíÿòèåì ôàíòàñòè÷åñêèì).
È ìîþ ëåâóþ ðóêó âòÿíóëî êðþêîì, ÷óòü âûøå çàïÿñòüÿ.
Êîëëåêòèâ ïåêàðíè — òàäæèê Ôàðõàò, òàòàðêà Àìèíà èñïóãàëèñü. Ëåíèíãðàäêà Àë¸íà ñòàëà çâîíèòü óïðàâëÿþùåé.
Âûçâàòü ñêîðóþ áûëî íåëüçÿ ôèðìå ïðèøëîñü áû îáúÿñíÿòü ìî¸ íå ëåãàëüíîå ïðèñóòñòâèå íà ïðîèçâîäñòâå.
Ïîýòîìó îáîøëèñü ðàôèíèðîâàííûì ðàñòèòåëüíûì ìàñëîì.
Íèíà-óêðàèíêà (îáðàáîòàâøàÿ çà òðè ãîäà ìíîãî ïåêàðåí ôèîëåòîâîé âåòêè ìåòðî) äîãàäàëàñü ïîëèòü íà êðþê è ìîþ ðóêó ìàñëà.
Óæàñ ïðèäàë ñèëû è ÿ âûòÿíóëà ðóêó. Ìíå äàæå íå áûëî áîëüíî.
Áîëüíî ñòàëî òîëüêî äîìà.
Ïîêà ÿ îäåâàëàñü êàññèðøà èç ìàãàçèíà ïî ðàñïîðÿæåíèþ óïðàâëÿþùåé ïðèíåñëà îêîí÷àòåëüíûé ðàñ÷åò. È ñêàçàëà, ÷òî ðóêîâîäèòåëü áåñïîêîèòñÿ è æåëàåò ìíå ñêîðåéøåãî âûçäîðîâëåíèÿ.
 òðàâìó ó äîìà ÿ íå ïîøëà ñ áåëîðóññêèì ãðàæäàíñòâîì, áåç ïîëèñà.
Ñäåëàòü ðåíòãåí ðóêè ìíå íå äîâåëîñü.
Áûëî íå çà ÷òî; ìû ïðîñòî êóïèëè ëåêàðñòâ.
Âñå ëåêàðñòâà (êåòîðîë, áàðàëãèí â óêîëàõ, èíäîâàçèí è ò.ä) ìíå ïðîïèñàë èíòåðíåò è ìèëàÿ àïòåêàðøà èç «Àïòåêè Íåâèñ».
Òóãóþ ïîâÿçêó ëèõî íàêëàäûâàëà Àëèñà.
Ðàáîòàòü ÿ íå ìîãëà; çàòî âðåìåíè íà ðåøåíèå ïðîáëåì ñ äîêóìåíòàìè áûëî çàâàëèñü.
(Íà ïðèåçæèõ è áðîäÿ÷èõ ñîáàêàõ âñ¸ çàæèâàåò ñàìî.
Ëåâàÿ ðóêà ó ìåíÿ åñòü è òåïåðü, ïðàâäà, íåñêîëüêî äðóãîé ôîðìû ÷åì ïðàâàÿ. Ïàëüöû ãíóòñÿ, ïî÷òè âñå, íî — íå âñå â íóæíóþ ñòîðîíó).
Источник
