Спица при переломе лучевой кости
Техника операции остеосинтеза спицей дистального перелома лучевой кости
а) Показания для операции остеосинтеза спицами дистального перелома лучевой кости:
— Плановые: разгибательный перелом с дорсальным раздроблением и нестабильные одно — и двухфрагментные переломы, поддающиеся закрытой репозиции.
— Противопоказания: оскольчатые переломы, открытые переломы с повреждением мягких тканей, сгибательные переломы.
— Альтернативные операции: внешняя фиксация, фиксация пластиной, трансплантат из губчатой кости.
б) Предоперационная подготовка. Подготовка пациента: анатомическая репозиция путем тяги и противотяги в вертикальном направлении.
в) Специфические риски, информированное согласие пациента:
— Повреждение сосудов и нервов
— Инфекция
— Смещение
— Рефлекторная симпатическая дистрофия
— Сниженная амплитуда движений
— Удаление фиксаторов
г) Обезболивание. Местное обезболивание (+ анестетик в гематому).
д) Положение пациента. Лежа на спине, подлокотник, электронно-оптический усилитель изображения.
е) Оперативный доступ. Над шиловидным отростком лучевой кости.
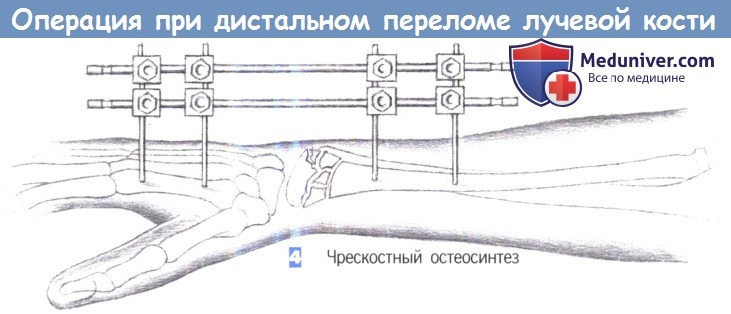
ж) Этапы операции:
— Репозиция
— Анатомия
— Установка спиц Киршнера
— Чрескостный остеосинтез
з) Анатомические особенности, серьезные риски, оперативные приемы:
— Критерии неустойчивости дистальных переломов лучевой кости: раздробление метафиза, смещение в лучелоктевом соединении, вывих локтевой кости, перелом дистального отдела лучевой кости.
— Предупреждение: избегайте интенсивных и повторных репозиционных действий: рефлекторная симпатическая дистрофия (синдром Зудека).
и) Меры при специфических осложнениях. Утрата репозиции после фиксации спицами Киршнера: внешний фиксатор или фиксация пластиной.
к) Послеоперационный уход после операции остеосинтеза спицами дистального перелома лучевой кости:
— Медицинский уход: иммобилизация в гипсовой повязке ниже локтя. Рентгенография сразу после операции и через 2 и 4 недели. Удаление спиц Киршнера через 5-6 недель.
— Физиотерапия: предлагается после удаления спиц Киршнера.
— Период нетрудоспособности: 3-6 недель, в зависимости от рода деятельности и стороны повреждения.
л) Этапы и техника операции остеосинтеза спицами дистального перелома лучевой кости:
1. Репозиция
2. Анатомия
3. Установка спиц Киршнера
4. Чрескостный остеосинтез
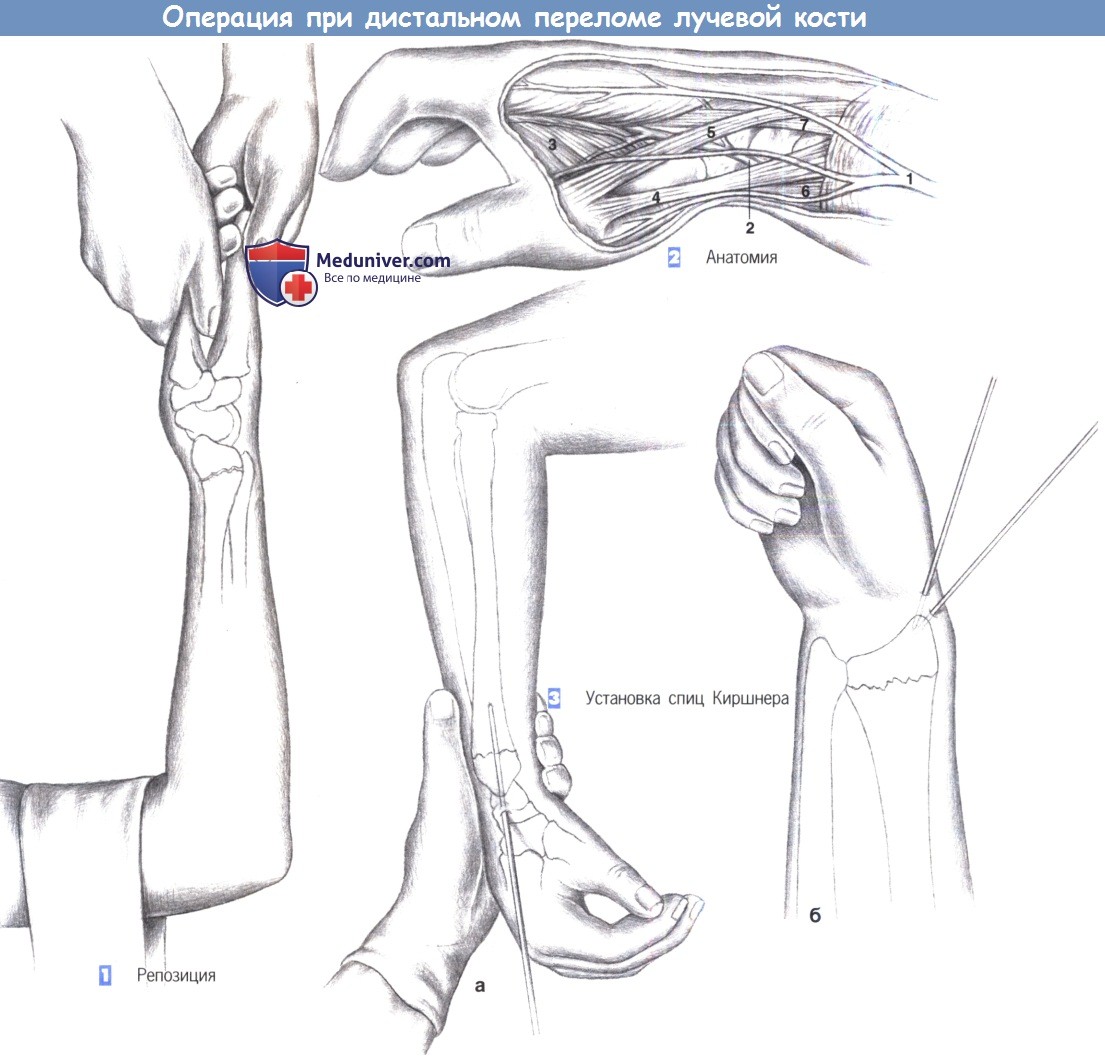
1. Репозиция. Репозиция достигается обычным образом путем продольного вытяжения за большой палец. Противотяга обеспечивается жестко фиксируемой вокруг плеча петлей. Репозиция может быть проведена под обезболиванием после введения анестетика в гематому.
Если перелом имеет переразгибание, то в качестве точки опоры для ладони должна использоваться рука ассистента или твердый край стола. Чтобы восстановить поверхность сустава, запястье должно быть сильно согнуто. Локтевой наклон поверхности лучевого сустава обеспечивается сильным вытяжением за большой палец. После правильного вправления перелома, подтвержденного рентгенологически, можно выполнить фиксацию спицами Киршнера.
2. Анатомия. Чтобы избежать повреждения сухожилий и сосудов, важно знать анатомию дорсальной поверхности предплечья. Необходимо предотвратить повреждение длинного разгибателя пальцев и лучевого сгибателя запястья. Между ними лежит легко пальпируемый шиловидный отросток лучевой кости.
1 — поверхностная ветвь лучевого нерва; 2 — лучевая артерия; 3 — приводящая мышца большого пальца кисти; 4 — короткий разгибатель пальцев; 5 — длинный разгибатель пальцев; 6 — лучевой сгибатель запястья; 7 -длинный лучевой разгибатель запястья.
3. Установка спиц Киршнера. Немного дистальнее хорошо пальпируемого шиловидного отростка лучевой кости выполняется разрез кожи, и под рентгенологическим контролем проводится 2-мм спица Киршнера (а). Спицы Киршнера вводятся чрескожно от лучевого шиловидного отростка косо в локтевом и проксимальном направлении, пока они не пройдут через обращенный в локтевую сторону кортикальный слой лучевой кости.
Спицы Киршнера просверливаются под острым углом друг к другу (б). Они должны пересечь место перелома перпендикулярно, в переднезадней проекции, и твердо зафиксировать обращенный в локтевую сторону кортикальный слой лучевой кости. После обрезания концов спиц Киршнера они погружаются в толщу тканей и перелом дополнительно иммобилизируется дорсальной гипсовой лонгетой. Кожные швы требуются только тогда, когда был выполнен длинный разрез.

4. Чрескостный остеосинтез. При мелкооскольчатых переломах дистальной части лучевой кости часто невозможно вылечить перелом непосредственно открытой репозицией и внутренней фиксацией. В этой ситуации лучше иммобилизировать лучевую кость, используя внешний чрескостный фиксатор.
С этой целью в проксимальную часть лучевой кости и во вторую пястную кость вворачивается по два винта Шанца. Затем дистальная часть лучевой кости может быть фиксирована плоским или V-образным фиксатором.
Видео урок нормальной анатомии лучевой кости
Другие видео уроки по данной теме находятся: Здесь
— Также рекомендуем «Этапы и техника удаления ладонного апоневроза по Дюпюитрену (фасциоэктомии)»
Оглавление темы «Техника операций»:
- Техника операции при чрез- и надмыщелковом переломе плечевой кости
- Этапы и техника операции при переломе локтевого отростка локтевой кости
- Этапы и техника операции при переломе диафиза лучевой кости
- Этапы и техника операции остеосинтеза пластиной при дистальном переломе лучевой кости
- Этапы и техника операции остеосинтеза спицей дистального перелома лучевой кости
- Этапы и техника удаления ладонного апоневроза по Дюпюитрену (фасциоэктомии)
- Этапы и техника восстановления сухожилия сгибателей кисти
- Этапы и техника восстановления сухожилия разгибателей кисти
- Этапы и техника декомпрессии запястного канала при туннельном синдроме
- Этапы и техника наружной фиксации таза
Источник
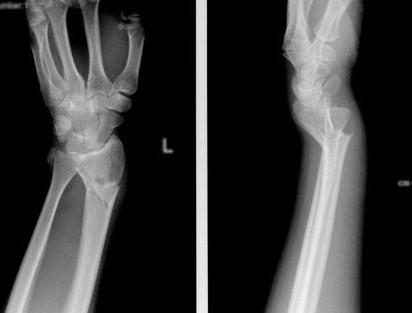
Перелом лучевой кости — это самый частый перелом у человека, составляющий 25% от всех переломов костей конечностей. Дистальный метаэпифиз – это нижний конец лучевой кости, расположенный рядом с кистью.
Перелом «луча в типичном месте» обычно возникает при прямом падении на вытянутую руку. Помимо резкой боли в руке, может появиться штыкообразная деформация, изменение положения кисти. В процесс перелома бывают вовлечены нервы и сосуды запястья, которые могут быть зажаты отломками, что проявляется онемением в пальцах, похолоданием кисти.
Для уточнения характера перелома и выбора дальнейшей тактики лечения используется рентгенография, в ряде случаев – компьютерная томография. Иногда требуется УЗИ кистевого (лучезапястного) сустава.
Поскольку лучевая кость примыкает к кисти, очень важно восстановить анатомию и объем движений в суставе, чтобы в дальнейшем избежать проблем с ним. Раньше такие переломы лечили только консервативно, в гипсовой повязке, но часто отломки смещались, кость срасталась неправильно, что в дальнейшем сказывалось на функции конечности — рука не сгибалась и/или не разгибалась до конца – формировалась тугоподвижность сустава (контрактура), оставался болевой синдром. К тому же длительное пребывание в гипсе отрицательно сказывалось на кожных покровах.
Длительность больничного листа при переломе дистального метаэпифиза лучевой кости зависит от рода деятельности пациента. К примеру, для офисных работников средний срок нетрудоспособности – 1,5 месяца. Для профессий, связанных с физической нагрузкой, срок нетрудоспособности может быть больше.
Консервативное лечение перелома лучевой кости (гипсовая или пластиковая повязка)
При переломах без смещения можно применять консервативное лечение – в гипсовой повязке или использовать пластиковый гипс, который более комфортен и не боится воды. Средний срок пребывания в гипсе – около 6 недель. Однако, данный метод лечения имеет свои недостатки — после консервативного лечения сустав требует разработки движений, реабилитации. При лечении перелома даже с небольшим смещением отломков, в гипсе может произойти вторичное смещение отломков из-за особенностей анатомии лучевой кости.
Оперативное лечение перелома лучевой кости (остеосинтез)
Практически все переломы лучевой кости со смещением требуют оперативного лечения – сопоставления и фиксирования отломков кости — остеосинтеза. Именно этот метод позволяет восстановить функцию кисти наиболее полноценно и добиться хороших функциональных результатов.
Лучевая кость первично срастается примерно за 6-8 недель, однако полная перестройка кости продолжается до 2 лет после перелома. Спустя этот срок пациент может начинать полноценно пользоваться рукой. Но разрабатывать руку с помощью определенных, рекомендованных врачом, упражнений, благодаря использованию фиксаторов можно уже в первые сутки после вмешательства. Легкие спортивные физические нагрузки можно начинать примерно спустя 3 месяца после операции.
В зависимости от типа перелома (оскольчатый, многооскольчатый, со значительным или незначительным смещением) можно выделить несколько возможных вариантов фиксации –пластиной, фиксированной винтами; аппаратом внешней фиксации; винтами или спицами.
В ряде случаев при выраженном отеке вначале на кисть накладывается аппарат внешней фиксации, а после спадения отека он заменяется на пластину (или другой фиксатор, в зависимости от типа перелома).
Остеосинтез лучевой кости пластиной
При значительном смещении отломков используется остеосинтез лучевой кости металлической пластиной, специально разработанной для данной области. После сопоставления отломков, пластина фиксируется винтами к поврежденной кости. После установки пластины, на кожу накладываются швы, также применяется гипсовая лонгета. После операции назначается лекарственная терапия: обезболивающие препараты, препараты кальция для стимуляции сращения кости, при необходимости – препараты местного действия для уменьшения отека. Средний срок пребывания в стационаре – 7 дней. Швы снимаются в спустя 2 недели, на контрольном приеме у травматолога, тогда же пациент отказывается и от гипсовой повязки. Рука находится в возвышенном положении на косыночной повязке. Необходимости в удалении пластины, как правило, нет.
Аппарат внешней фиксации
В некоторых случаях – в пожилом возрасте, при выраженном отеке кисти и лучезапястного сустава, делать доступ для установки пластины бывает нежелательно в силу различных факторов (отек, состояние кожи). В таких случаях устанавливают аппарат внешней фиксации – он фиксирует отломки с помощью спиц, которые проходят через кожу в кость. Аппарат выступает над кожей небольшим блоком (около 12 см длиной и 3 см высотой). Преимущество этого вида остеосинтеза в том, что нет необходимости делать большие разрезы кожи, однако за аппаратом нужно следить весь срок его ношения – делать перевязки, чтобы спицы не воспалились.
После операции рука 2 недели находится в гипсовой лонгете, затем пациент начинает разрабатывать лучезапястный сустав в аппарате, который этому не препятствует.
Аппарат внешней фиксации удаляется примерно через 6 недель, после проведения рентген-контроля, в условиях стационара. Перевязки необходимо проводить через день, в амбулаторном режиме. Рука носится в возвышенном положении на косыночной повязке.
Фиксация спицами или винтами
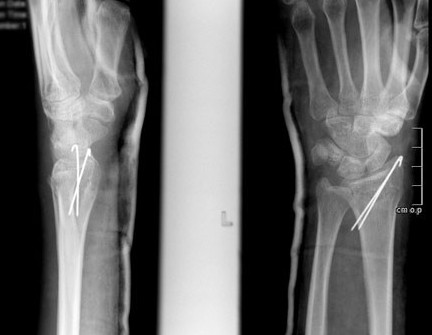
При незначительном смещении отломков лучевая кость фиксируется спицами или винтами через небольшие проколы кожи. По стандартному протоколу, на 2 недели накладывается гипсовая лонгета, затем пациент начинает разрабатывать руку. Спустя 6 недель спицы извлекаются.
В ряде случаев возможно применение саморассасывающихся имплантатов (винтов, спиц), удалять которые не нужно.
Застарелые, неправильно сросшиеся переломы лучевой кости
При застарелых неправильно сросшихся переломах, пациентов могут беспокоить болевые ощущения, присутствовать ограничения движения – тугоподвижность сустава, и другие неприятные последствия (онемение и отечность пальцев кисти). В подобных случаях рекомендовано оперативное лечение, чаще всего – с фиксацией пластиной. Кость разобщается, выставляется в правильное положение и фиксируется. Если есть зона дефекта кости – например, если кость срослась с укорочением, то он заполняется либо собственной костью человека: производится пересадка кости, которая берется, обычно, из гребня подвздошной (тазовой) кости, либо искусственной костью, которая примерно за 2 года перестраивается в собственную костную ткань.
Дальнейшее послеоперационное лечение при застарелых и неправильно сросшихся переломах лучевой кости аналогичны описанным ранее. Однако,может потребоваться более длительная реабилитация.
Анестезия при оперативном лечении перелома дистального метаэпифиза лучевой кости
Для проведения всех вышеописанных операций, как правило, используется проводниковая анестезия — раствор анестетика вводится в зону плечевого сплетения, где проходят нервы, которые отвечают за чувствительность и движения верхней конечности, и рука полностью немеет. Подобная анестезия достаточно легко переносится, длится 4-6 часов. Фактически это разновидность местной анестезии. Кроме того, делается премедикация – успокаивающий укол перед операцией, и во время операции человек спит своим сном. Возможно применение общей анестезии. Окончательный выбор метода анестезии определяется врачом-анестезиологом накануне операции при совместной беседе с пациентом.
Контакты: +7 (495) 155-19-61, e-mail: Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Источник
Перелом лучевой кости без смещения не требует операции. Целая локтевая кость выполняет опорную функцию, и при надежной фиксации с помощью лангета и соблюдении режима покоя конечности лучевая кость быстро срастается. Перелом со смещением требует особого подхода, методика лечения и время восстановления работоспособности во многом зависят от характера перелома.
Совмещение осколков при переломе лучевой кости со смещением
Симптоматика перелома лучевой кости со смещением в большинстве случаев не является ярко выраженной. Наличие отека характерно для различных травм, а подвижность кисти руки при таких переломах сохраняется, поэтому определить наличие перелома со смещением, а также степень «расхождения» костей можно только на основе рентгенологического исследования. Снимки выполняются в двух проекциях, что позволяет точно определить положение обломков кости.
Существуют случаи, когда при переломе со смещением кости части кости расходятся незначительно.
Такие переломы лучевой кости со смещением могут быть вылечены без оперативного вмешательства. Совмещение незначительно разошедшихся осколков должно выполняться только хирургом. После этой процедуры руку фиксируют, ограничивая подвижность, и тщательно контролируют срастание. Повторный рентген для определения правильности сопоставления осколков делается после исчезновения отека.
Когда перелом лучевой кости со смещением требует оперативного вмешательства?
Репозиция (совмещение) осколков кости может быть открытой или закрытой. Под термином «открытая репозиция» понимают проведение операции (чаще всего под местной анестезией), во время которого доступ к сломанной кости открывают путем надреза в наиболее удобном месте в зависимости от места перелома.
Если при переломе части кости значительно смещены относительно друг друга, необходимо хирургическое вмешательство, во время которого производится репозиция (сопоставление) осколков и их фиксация. Эти меры позволяют предотвратить неправильное срастание, которое исправимо, но требует оперативного вмешательства и приносит дополнительные страдания пациенту
Возможные осложнения перелома лучевой кости со смещением при правильном лечении
Реабилитационные мероприятия после срастания перелома лучевой кости со смещением.
Кроме совмещения костных осколков оперативное вмешательство требуется при переломах головки лучевой кости, при котором от кости откалывается небольшой осколок. В этом случае осколок удаляют, не приращивая.
В случаях сложных переломов головки или шейки лучевой кости со смещением во время операции осуществляется дополнительная фиксация соединения «головка-шейка» при помощи специальной спицы-тормоза, конец которой оставляется над кожей. Спицу удаляют примерно через две недели.
Возможные осложнения при правильном лечении перелома лучевой кости со смещением
Даже грамотное лечение переломов лучевой кости не является гарантией от возникновения осложнений. Так, при дефиците кальция и других микроэлементов в организме, может быть недостаточной интенсивность разрастания костных волокон. Отсутствие подвижности зафиксированной руки способна привести к вялости мышц, если до операции физическая подготовка пациента была недостаточной. Отек, остающийся некоторое время после снятия лангета или гипса, не относится к числу осложнений, это – нормальное явление, вызванное застойными процессами из-за неподвижности, которое довольно скоро проходит.
Диета при переломе лучевой кости со смещением
Для того чтобы на месте перелома как можно скорее образовалась соединительная костная мозоль, необходимо обеспечить организм кальцием, который содержится в твороге, сыре, молоке и многих других продуктах.

Усвоению кальция могут помешать чрезмерно жирная пища и щавелевая кислота, содержащаяся в шпинате, петрушке, щавеле и некоторых других видах зелени.
Некоторые продукты способны снабжать организм не только кальцием, но и другими необходимыми для восстановления костной ткани веществами (например, витаминами А, Е и D). При переломах рекомендуют включать в рацион:
- рыбные блюда,
- фрукты,
- орехи,
- тыквенные и кунжутные семечки,
- мед.
Исключить из меню, кроме указанных выше жирных блюд и зелени, содержащей щавелевую кислоту, необходимо:
- алкоголь,
- чай,
- кофе,
- газированные напитки.
Эти продукты способны замедлять процесс срастания кости.
Физическая активность в период реабилитации после перелома лучевой кости со смещением
В период срастания подвижность руки ограничена, однако после снятия лангета или гипса нельзя сразу же возвращаться к привычной активности. Место срастания в первые несколько недель еще слишком хрупко, а мышцы за время неподвижности отвыкли от нагрузки. Специальные тренировки помогут руке быстрее восстановить работоспособность без риска получения дополнительных травм.
Самые первые упражнения рекомендуется выполнять в теплой воде, воспользовавшись ванной или глубоким тазом так, чтобы в воду была погружена рука от кисти до локтя. Кистью руки выполняют плавные несложные движения «вверх-вниз», а также повороты при помощи запястного сустава.
«Водную гимнастику» можно применять в течение недели. Если эти упражнения не вызывают затруднений и болевых ощущений, переходят к упражнениям за столом.
- Положить руку от локтя до кисти на стол и выполнять сгибательные и разгибательные движения кистью.
- В том же положении поворачивать раскрытую ладонь, касаясь поверхности поочередно то одним, то другим ребром.
С течением времени рекомендуют переходить к упражнениям, тренирующим мелкую моторику (собирание спичек, детской мозаики, паззлов и пр.).
В качестве реабилитационных процедур медики часто назначают физиотерапию и массаж.
Источник