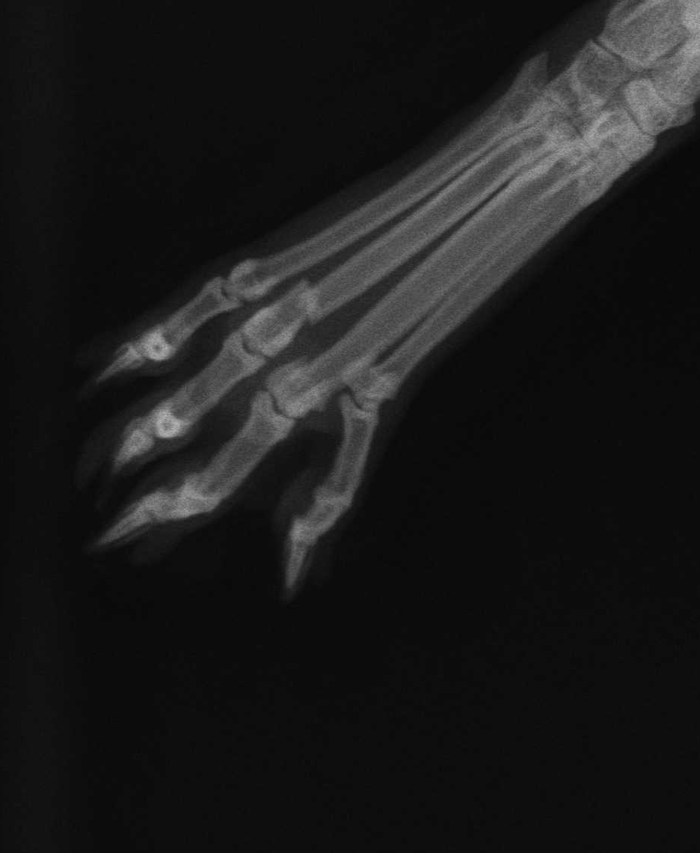
Снимок перелом лапы
Èñòîðèÿ 1. Ïðî ñòðàííûõ ëàáîðàíòîâ
Âðà÷è âñå âðåìÿ ïèøóò ïðî ñòðàííûõ ïàöèåíòîâ, íî èíîãäà è ñàìè âðà÷è, è äðóãîé ïåðñîíàë áûâàþò íå ìåíåå ñòðàííûìè.
Íàïðèìåð, ðàáîòàëà ó íàñ ëàáîðàíòêîé íåäîëãî æåíùèíà À, 45 ãîäêîâ, âðîäå âçðîñëàÿ, íî ñêàíäàëüíàÿ. Ãðóáèëà ïàöèåíòîì íàïðàâî è íàëåâî, ðóãàëàñü ñ àäìèíèñòðàòîðàìè è ò.ä. Ñòî ðàç ãîâîðèëè ýòî ÷àñòíàÿ êëèíèêà, òóò òàê íåëüçÿ (äà è âîîáùå íèãäå òàê íåëüçÿ), íî íåò, âñå áåç òîëêó. Êîðî÷å, ÷åðåç ïàðó ìåñÿöåâ åå ïîïðîñèëè. Óñòðîèëàñü â äðóãóþ êëèíèêó, áþäæåòíóþ. Òàì ðàáîòàåò çíàêîìàÿ ðåíòãåíîëîã, êîòîðàÿ ãîâîðèò, ÷òî òàì òîæå ñàìîå + åùå ÷óäèò: òî âûëüåò ðåàãåíòû äëÿ ïðîÿâêè ïëåíêè è æäåò, ïîêà ïðèäóò íîâûå. Òî ñêðóòèëà ñ àïïàðàòà êàêóþ-òî ãàéêó. Òî èìèòèðóåò ïî÷å÷íûå êîëèêè. È ýòî âñå â 45 ëåò! Êîðî÷å, íå ëþáèò ðàáîòàòü.
Åùå îäèí ïàðåíü åñòü, õîðîøî, ÷òî ïðèõîäÿùèé. Çàïàøèíà îò íåãî ñòîèò ëþòûé, êàê áóäòî íå ìîåòñÿ ñîâñåì. Íàìåêàëè, çàâ ñ íèì ãîâîðèë áåñïîëåçíî.
Íó è âèøåíêà íà òîðòå æåíùèíà ëåò 37, Ñ, ýòî êîíå÷íî óíèêóì. Âçÿëè åå êàê ñîâìåñòèòåëÿ, è òóò íà÷àëîñü. Ìîæíî ÿ ïîðàíüøå óéäó, à äàâàéòå ìíå ýòî ñäåëàåì, à äàâàéòå ìíå ýòî ñäåëàåì. Òî íà÷èíàåò ïðî ñâîèõ ìóæèêîâ ðàññêàçûâàòü, òî ñîáèðàåòñÿ áåðåìåíåòü, òî îò îäíîãî ê äðóãîìó óõîäèò, òî åé êîëëåêòîðû ïèøóò ÷òî óáüþò ðåáåíêà è ïîêàçûâàåò ñìñ-êè êîðî÷å, æåñòü. Òîæå íåäîëãî ïîðàáîòàëà, ïîïðîñèëè åå, óñòðîèëàñü â áþäæåòíóþ. ×åðåç íåäåëþ ïðèõîäèò ê íàì äåëàòü ðåíòãåí øåè. ×òî, ñïðàøèâàåì, ñëó÷èëîñü? Ïîäðàëàñü ñ äðóãèì ëàáîðàíòîì. Øòà??? Çà÷åì? Ìû ïîñïîðèëè ñ íèì ïðî äîçû, êîòîðûå èçëó÷àþò àïïàðàòû.  èòîãå, òîò ëàáîðàíò ðàññêàçàë, ÷òî îíè ïðîñòî ãîâîðèëè, îíà ïñèõàíóëà , óïàëà è áèëàñü ãîëîâîé îò ïîë, ïîòîì âûáåæàëà è ñòàëà âñåì ðàññêàçûâàòü, ÷òî îí åå äóøèë. Åùå ÷óòü ïîçæå âûÿñíèëàñü, ÷òî îíà óæå ëåò 15 ñîñòîèò íà ó÷åòå â ïñèõ äèñïàíñåðå, î ÷åì óìàë÷èâàëà ïðè òðóäîóñòðîéñòâå.
Èñòîðèÿ 2. Ïðîáëåìíûå ïåðåëîìû è ëþäè, íå çíàþùèå î ïåðåëîìàõ
Åñòü äâà òèïà ëþäåé ïåðâûå áåãóò ïî êàæäîìó ïîâîäó, âòîðûå — òåðïÿò äî ïîñëåäíåãî, ïîêà íå ñòàíåò ïëîõî. È òå, è äðóãèå äîñòàâëÿþò íåìàëî õëîïîò. Ïåðâûå ïîòîìó ÷òî êàæäûé äåíü ìû ïðîâîäèì êó÷ó èññëåäîâàíèé, êîòîðûå íå íóæíû êòî-òî ñòóêíóë ïàëåö, îí äàæå íå ïîñèíåë, íî íóæíî èäòè â òðàâìó è äåëàòü ðåíòãåí. Êòî-òî çàïíóëñÿ îá êîòà, êòî-òî ùåëêàë ïàëåö è «îí ùåëêíóë êàê-òî íå òàê êàê îáû÷íî, è ÿ î÷åíü ïåðåæèâàþ». Êîðî÷å, ñëó÷àè ðàçíûå.
Åùå èíòåðåñíåå âòîðûå. Òåðïÿò, òåðïÿò, ïîòîì ïðèõîäÿò ñ ïîëóñðîñøèìèñÿ ïåðåëîìàìè è îïóõøèìè êîíå÷íîñòÿìè.  ïðèìåðó, â àâãóñòå áûëà æåíùèíà, êîòîðàÿ â èþíå ñëîìàëà 2 ïëþñíåâóþ êîñòü íà ïðàâîé ñòîïå, íî íå çíàëà îá ýòîì. Îïèñûâàåò òðàâìó òàê: ñòóêíóëà, ïàðó äíåé ïîáîëåëà, ïîòîì íå áîëèò. Ïîåõàëà îãîðîä òÿïàòü îïÿòü áîëèò. Äîìà ñèæó íå áîëèò. Äåëàåì åé ñíèìîê, òàì òàêàÿ êàðòèíà (ñíèìîê ïîëäíÿ èñêàë ïî ðàçíûì òåãàì â àðõèâå):
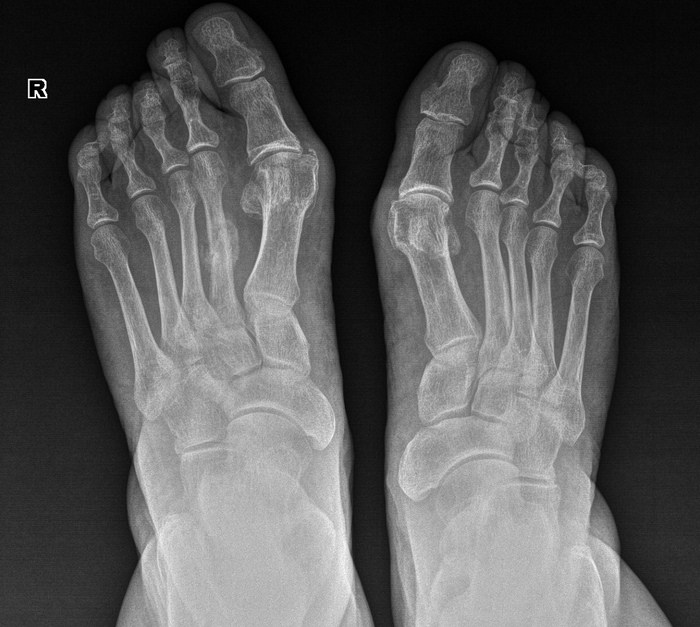
È â êîñûõ ïðîåêöèÿõ (ñêðèí ÷òîá ðÿäîì áûëè):
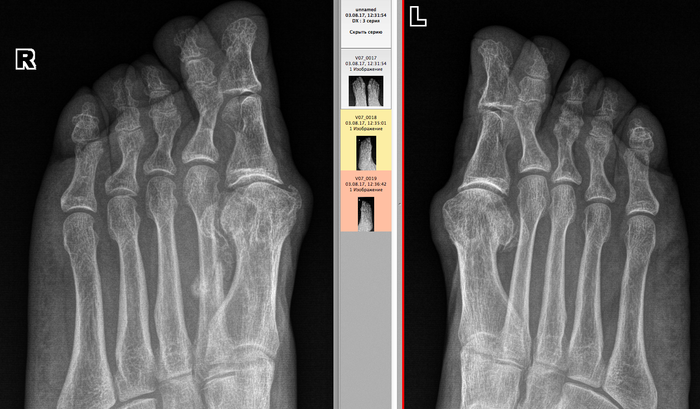
Âîò ýòîò êðóãëûé êîñòíûé íàðîñò ýòî ïåðèîñòàëüíàÿ ìîçîëü, ò.å. êîñòíàÿ òêàíü, êîòîðàÿ íàðàñòàåò âîêðóã ïåðåëîìà, ÷òîáû îí ñðîññÿ. Ïðè ãèïñîâîé èììîáèëèçàöèè îòëîìêè âñå âðåìÿ â îäíîì ïîëîæåíèè, êîñòíàÿ ìîçîëü î÷åíü ìàëåíüêàÿ, îáû÷íî ýíäîñòàëüíàÿ (âíóòðåííÿÿ), à çäåñü îíà îãðîìíàÿ. À âñå ïîòîìó, ÷òî êàê òîëüêî îíà íà÷èíàåò ñðàñòàòüñÿ, æåíùèíà äâèãàåò íîãîé, õîäèò, îòëîìêè äâèæóòñÿ îòíîñèòåëüíî äðóã äðóãà, è ðàñõîäÿòñÿ îïÿòü. Ìîçîëü ðàçðàñòàåòñÿ øèðå, ÷òîáû ïåðåëîì âñå-òàêè ñðîññÿ. Ïîýòîìó ìîçîëü òàêàÿ áîëüøàÿ è åñòü, ÷òî äâà ìåñÿöà ñðàñòèñü íå ìîæåò áåç ãèïñà.  ãèïñå áû ñðîñëîñü çà 3-4 íåäåëè, à òóò äàæå ïî èñòå÷åíèè 2 ìåñÿöåâ ïî÷òè âèäíà ëèíèÿ ïåðåëîìà. Íàëîæèëè ãèïñ è îòïðàâèëè.
Èñòîðèÿ 3. Ïîäðîáíåå ïðî òðåùèíû (êîòîðûõ íå áûâàåò)
Ìíîãèå ñïðàøèâàþò ïðî òðåùèíû, ïîýòîìó ðåøèë íàïèñàòü ïîäðîáíåå, ÷òîáû ðàç è íàâñåãäà ðàññòàâèòü âñå òî÷êè.  êîììåíòàõ óæå ïèñàëè, è ÿ ïîâòîðþ ñìåøíóþ ôðàçó, êîòîðóþ íàì ãîâîðèëè â óíèâåðñèòåòå «òðåùèíû áûâàþò â àíàëüíîì îòâåðñòèè, à â òðàâìàòîëîãèè ëèáî åñòü ïåðåëîì, ëèáî íåò ïåðåëîìà». Òðàâìàòîëîãè âîîáùå áåñÿòñÿ îò ñëîâà òðåùèíà.
 îáùåì, åñëè ïåðåëîì åñòü, òî îí åñòü. Ïóñòü îí âûãëÿäèò êàê òðåùèíà äëÿ îáûâàòåëÿ, ïóñòü íå âèäíî ñòóïåíüêè, ñìåùåíèÿ, à âèäíî òîëüêî ëèíèþ âñå ðàâíî íóæíî ïèñàòü â çàêëþ÷åíèå ïåðëîì òàì-òî è òàì-òî, òîãî-òî è òîãî-òî.
Èñòîðèÿ 4. Êàê ÿ àññèñòèðîâàë ãèíåêîëîãó
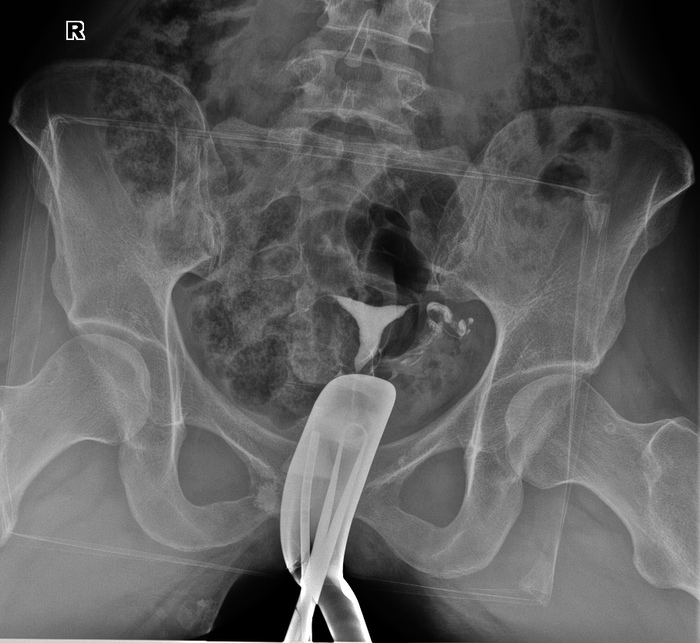
Ìåñÿöà ïîëòîðà íàçàä äåæóðþ ÿ â âîñêðåñåíüå. Ïðèõîäÿò íà èññëåäîâàíèå ãèíåêîëîã ñ ïàöèåíòêîé, êîòîðîé íåîáõîäèìî âûïîëíèòü ãèñòåðîñàëüïèíãîãðàôèþ ïîñìîòðåòü ïðîõîäèìîñòü ìàòî÷íûõ òðóá. Äëÿ ýòîãî âî âëàãàëèùå ââîäèòñÿ ñïåöèàëüíàÿ òðóáêà ñ íàêîíå÷íèêîì, ïî òðóáêå áîëüøèì øïðèöåì âëèâàåòñÿ êîíòðàñòíîå âåùåñòâî, êîòîðàÿ ïðîõîäèò ÷åðåç ìàòêó è ìàòî÷íûå òðóáû è äåëàåò èõ âèäèìûìè.
Êàê íàçëî, ìåäñåñòðà, êîòîðàÿ äîëæíà àññèñòèðîâàòü ïðè òàêèõ èññëåäîâàíèÿõ, êóäà-òî îòîøëà. Ãèíåêîëîã, õîðîøàÿ æåíùèíà ëåò 35, ãîâîðèò, ìîë, íè÷åãî ñòðàøíîãî, âàì òîëüêî ñíÿòü. Ñèæó â ñâîåé êàìîðêå, æäó êîãäà ñêàæåò äåëàòü ñíèìîê. Ñëûøó, çîâåò ìåíÿ. Ãîâîðèò, ïîìîãèòå äîêòîð, íå ìîãó ñïðàâèòüñÿ, ïîäåðæèòå èíñòðóìåíò. È äàåò ìíå â ðóêó äâå êàêèå-òî øòóêè, êîòîðûå íàõîäÿòñÿ âíóòðè ïàöèåíòêè óæå. ß âçÿë, îíà ãîâîðèò òÿíè â ðàçíûå ñòîðîíû ùàñ, ÿ áóäó â ìàòêó âñòàâëÿòü íàêîíå÷íèê. Ãîâîðèò, ïðîöåäóðà ýëåìåíòàðíàÿ, íî è-çà òîãî, ÷òî äåâóøêà-ïàöèåíòêà íå ðîæàâøàÿ åùå, è ñòîë ïðîñòî ïðÿìîé, à íå óäîáíîå ãèíåêîëîãè÷åñêîå êðåñëî, òî îäíà ñïðàâèòñÿ íå ìîæåò.
Íó îê, âçÿë, òÿíó â ñòîðîíû. Îíà ãîâîðèò òÿíè ñèëüíåå. Îê, òÿíó ñèëüíåå ñî ñëîâàìè «ÿ áîþñü ÷òî ïàöèåíòêå áóäåò áîëüíî», ãîâîðèò íå ïåðåæèâàé, ïî äðóãîìó íèêàê. Ïîñëå òðåòüåãî ðàçà «òÿíè ñèëüíåå» ÿ íàêîíåö-òî ðàñòÿíóë äî íóæíîãî óðîâíÿ è îíà ïîñòàâèëà íàêîíå÷íèê â ìàòêó. Ñäåëàëè èññëåäîâàíèå, âñå õîðîøî. Ãèíåêîëîã òàêàÿ íà ïðîùàíèå íó, ñ ïî÷èíîì âàñ, äîêòîð))
Êîìó èíòåðåñíî, ñíèìîê ïðè ãèñòåðîñàëüïèíãîãðàôèè. Êñòàòè, ñíèìîê òîé ñàìîé äåâóøêè. Óæå íåñêîëüêî ëåò íå ìîæåò çàáåðåìåíåòü, áûëà âíåìàòî÷íàÿ, ïðàâàÿ ìàòî÷íàÿ òðóáà óäàëåíà è íà åå ìåñòå êóëüòÿ. Ïðîõîäèìîñòü ëåâîé ìàòî÷íîé òðóáû ñîõðàíåíà.

Èñòîðèÿ 5. Ñíèìêè ðåäêèõ áîëåçíåé — Áîëåçíü Ýðåíôðèäà. Äðóãîå íàçâàíèå — ìíîæåñòâåííûå êîñòíî-õðÿùåâûå ýêçîñòîçû.
Íàñëåäñòâåííàÿ áîëåçíü, õàðàêòåðèçóþùàÿñÿ îáðàçîâàíèåì ìíîæåñòâåííûõ êîñòíî-õðÿùåâûõ ýêçîñòîçîâ, ñîïðîâîæäàþùèìñÿ íàðóøåíèåì ðîñòà êîñòåé è èõ äåôîðìàöèåé. Íå òî, ÷òîáû ñîâñåì óæ ðåäêîå, íî ìíå çà ãîä ðàáîòû ïîïàëîñü 1 ðàç. Äëÿ ñðàâíåíèÿ, êàê âûãëÿäÿò êîëåííûå ñóñòàâû â íîðìå:
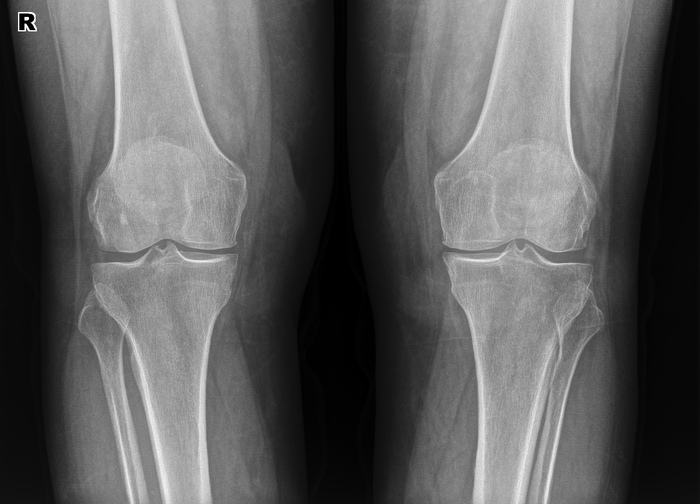
À òàê îíè âûãëÿäÿò ïðè ìíîæåñòâåííûõ ýêçîñòîçàõ:
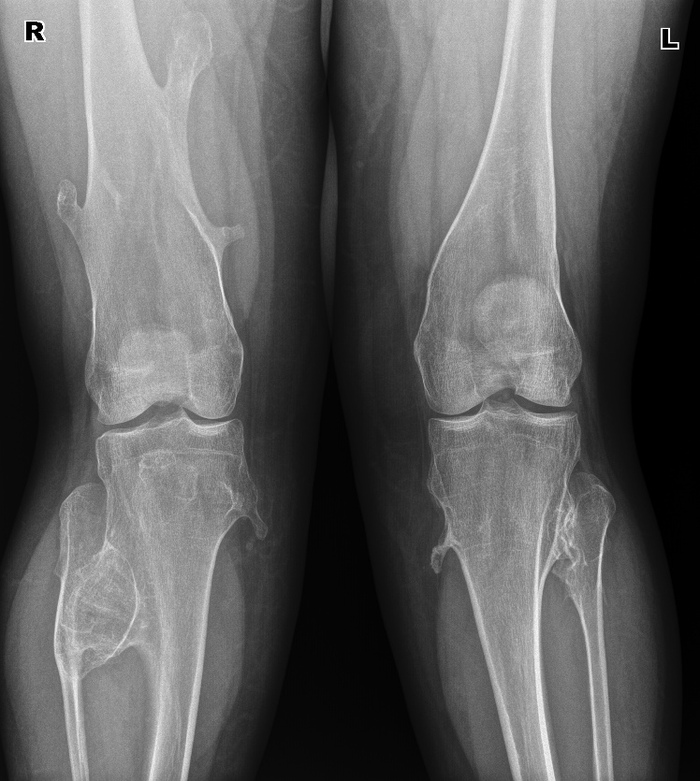
Äåâóøêà, 28ëåò, ïî æåíñêîé ëèíèè òàêæå áûëî ó ìàìû è áàáóøêè, èíîãäà ïîáàëèâàþò, íî íå ìåøàþò æèòü è ðîæàòü äåòåé. Èíîãäà èõ óáèðàþò îïåðàòèâíûì ïóòåì, åñëè ñèëüíî áîëÿò èëè ìåøàþò. Çäåñü ïðîñòî õîäèò ðàç â íåñêîëüêî ëåò íà îáñëåäîâàíèå è âñå.
Çàñèì ïîçâîëüòå îòêëàíÿòüñÿ. Åñëè åñòü âîïðîñû ãîòîâ îòâåòèòü.
 ñëåäóþùèé ðàç íîâàÿ ïîðöèÿ èñòîðèé:
— Ñðàâíåíèå Ôëþîðîãðàôèè è Ðåíòãåíà íà êîíêðåòíîì ïðèìåðå.
— Êàìíè â ïî÷êàõ
— Îáåçûñòâèâøàÿñÿ ãåìàòîìà
— Ìåòàñòàçû ðàêà áåäðåííîé êîñòè â ëåãêèõ
— Áîíóñ ðåíòãåíîãðàôè÷åñêèå ñíèìêè ðàçíûõ ïðåäìåòîâ (ïðåäëàãàéòå âàðèàíòû èç òåõ, ÷òî åñòü ó êàæäîãî ÷åëîâåêà ïîä ðóêîé).
Источник
Áåç ðåéòèíãà. Ïðîøó ñîâåòà è ðàññêàçûâàþ êàê ìîæåò áûòü åñëè âåðèòü âðà÷àì.
Íåñêîëüêî äíåé íàçàä ïðîñíóëèñü è îáíàðóæèëè ÷òî êîòà äîìà íåò. ÊÀÊ? Ïåðåâåðíóëè âñþ êâàðòèðó, ìûñëü î òîì ÷òî îí ìîãó óïàñòü ñ îêíà ìîçã íèêàê íå ïðèíèìàë, íà ìèíóòî÷êó 6 ýòàæ è àñôàëüò âíèçó. Êîãäà âñå «òàéíûå» êîøà÷üè ìåñòà áûëè â äåñÿòûé ðàç ïðîâåðåíû, ñàìè ñîáîé â ñîòîé ðàç îáðóãàíû çà îòêðûòîå íà íî÷ü îêíî èç çà ëåòíåé æàðû, ïîøëè èñêàòü íà óëèöå.
Ïàíèêà, êîì â ãîðëå, ìûñëè ïóòàþòñÿ… è íàäåæäà ÷òî êîòû âûæèâàþò â áîëüøèíñòâå òàêèõ ñëó÷àÿõ, âîïðîñ ñòîèò î ñåðü¸çíîñòè ïîëó÷åííûõ òðàâì è áûñòðîì ïîèñêå êîòà äëÿ îïåðàòèâíîé ìåäèöèíñêîé ïîìîùè.
Êîíå÷íî æå íå áûëî åãî âíèçó. Îáûñêàëè âñå, ïîñìîòðåëè ïîä âñåìè ìàøèíàìè, ïîøëè â áëèæàéøèå êóñòû ÷åðåç äîðîãó, ñîñåäíèå ïîäúåçäû, íèãäå íåò.
Ìû ðàçäåëèëèñü, ÿ ïîåõàë ïå÷àòàòü îáúÿâëåíèå î ðîçûñêå è âîçíàãðàæäåíèè, ãîòîâû áûëè îòäàòü ñõîäó äåñÿòêó çà äîñòîâåðíóþ èíôîðìàöèþ. Ñòîèëî ìíå òîëüêî çàêîí÷èòü êàðòèíêó îáúÿâëåíèÿ è ïóñòü íà ïå÷àòü 50 ýêçåìïëÿðîâ, êàê êîò íàø¸ëñÿ. Ìîÿ äåâóøêà ïîçâîíèëà è ñêàçàëà ÷òî îí â ãàçåëè ñèäèò íà çàùèòå ïîä äâèãàòåëåì, ïðÿì ïîä îêíîì ïî÷òè, â ñóìàòîõå åãî ïðîñòî íå çàìåòèëè, äà è âîîáùå åãî íåâîçìîæíî çàìåòèòü â òàêîì ìåñòå. Íà ïðîñâåò ïîä ãàçåëüþ ÷èñòî, à åñëè çà êîëåñî ïîñìîòðåòü òî âèäíû äâà óõà è äâà ãëàçà. Âûòàùèëè ñ òðóäîì, æèâîé, â øîêå, ãëàçà áîëüøèå, âèäíûõ òðàâì íåò, î êàêîå ýòî îáëåã÷åíèå. Íî ýòî äàëåêî íå êîíåö.

Ïîåõàëè ñðàçó â êëèíèêó äåëàòü ðåíòãåí, áëàãî ãîðîä Óôà íå áîëüøîé è òàêèå ìåñòà ê 30 ãîäàì óæå çíàåøü. Îêàçàëîñü îòäåëàëñÿ èñïóãîì è ñëîìàë ïàëü÷èê íà çàäíåé ïðàâîé ëàïå. Âðà÷ ãîâîðèò ÷òî ýòî ïîâåçëî, äàæå ãèïñ íå íóæåí. Íî ñåãîäíÿ õèðóðãà íåò ÷òîá òî÷íî ñêàçàë. Ïîåõàëè â äðóãóþ âåòåðèíàðíóþ, ïî ñòàðîé ïàìÿòè, åñòü ó íàñ ïðè Àãðàðíîì óíèâåðñèòåòå âåòåðèíàðíàÿ êëèíèêà, êîíñóëüòàöèîííî-äèàãíîñòè÷åñêèé öåíòð âåòåðèíàðíîé ìåäèöèíû, âðîäå òàì äîëæíû áûòü ëó÷øèå èç ëó÷øèõ. Ðàíüøå ñ äðóãèìè æèâîòíûìè âñå íàøå ñåìåéñòâî õîäèëî òóäà ê îäíîìó î÷åíü õîðîøåìó âðà÷ó Àíñàðó Ðàäèêîâè÷ó, îí ìíîãî ðàç ïðîÿâëÿë ñâîé ïðîôåññèîíàëèçì è ïîìîãàë. Íî ýòî áûë äðóãîé ñëó÷àé.
Íàø âðà÷ óæå êàê ïîë ãîäà áûë íà áîëüíè÷íîì êàê îêàçàëîñü. À íà ìåñòå çàòî áûëè äðóãèå. Íà âõîäå ñòîÿëè êóðèëè äâîå, ìîëîäîé âðà÷ ïîòÿãèâàë ñèãàðåòêó íà êðûëüöå è êàäðèë êàêóþ òî áëîíäèíêó. Êîãäà çàøëè óâèäåëè ñèäÿùóþ íà äèâàí÷èêå æåíùèíó â áåëîì õàëàòå ñ íîãàìè íà æóðíàëüíîì ñòîëèêå, â ïûïûõàõ äàæå íå îáðàòèë íà ýòî âíèìàíèå, è äàæå íà âûõëîï êîòîðûé ø¸ë îò íåå èç-çà â÷åðàøíåãî çàñòîëüÿ.Ìû äîñòàëè êîòà èç êîðçèíû, ñ áîëüøîé íàäåæäîé æäàëè ñîâåòîâ è óñïîêàèâàþùèõ ðå÷åé. ×òîæ. Ìû èõ ïîëó÷èëè. Ïîñìîòðåâ ñíèìêè îíè â îäèí ãîëîñ ñêàçàëè ÷òî ýòî ïóñòÿê è çàæèâ¸ò çà òðè íåäåëè. Íî! Íóæíà æ¸ñòêàÿ ïåðåâÿçêà. Íå ãèïñà, íå ñïèöû, íèêàêîãî âìåøàòåëüñòâà âîîáùå, ùàñ çàìîòàåì ãîðüêèì ýëàñòè÷íûì áèíòîì ÷òîá íå ñîðâàë çóáêàìè è âêîëèì îáåçáîëèâàþùåå, àíòèáèîòèê è ïðîòèâîâèðóñíîå. Âðà÷ â òàêîé ñèòóàöèè êàê ñïàñèòåëü. Õî÷åòñÿ äîâåðèòñÿ è äåëàòü òàê êàê ãîâîðèò, ÷òîáû âñå áûëî õîðîøî. Òåì áîëåå ïðîãíîç áëàãîïðèÿòíûé. Ñåðãåé, âðà÷ ñ êðûëüöà íà÷àë áèíòîâàòü ëàïó, ñìîòðÿ íà áëîíäèíêó à íå êîòà, çàìîòàë òàê òóãî, ÷òî îíà òî÷íî íèêóäà íå äåëàñü áû. Áëîíäèíêà áûëà â âîñòîðãå. Îïÿòü æå ÿ íå îáðàòèë âíèìàíèÿ ÷òî îíà íå âðà÷ è íå â õàëàòå, à ïðîñòî òóñóåòñÿ òàì, âèäèìî èç çà Ñåðãåÿ. Ìû óñïîêîèëèñü. Ïåðåâÿçêà, óêîëû, ñíèìêè, ïîèñêè, âñå ýòî êàê ïðîñíóëèñü ñðàçó è äî îáåäà. Ôóõ.

Äîìîé ïðèøëè óæå â õîðîøåì ðàñïîëîæåíèè äóõà, âñå êðîìå êîòà, îí âñå åù¸ ïðèáûâàë â øîêå. È âîíÿëî îò íåãî òî ëè ñîáàêîé, òî ëè ãàçåëüþ, òî ëè åù¸ ÷åì òî, íî âîíÿëî. Äà áîã ñ íåé ñ âîíüþ, æèâîé, ðîäíåíüêèé, ïàëü÷èê òîëüêî ñëîìàë.
Ïðîø¸ë äåíü. Ïîõðàìûâàÿ îí íà÷àë ïåðåäâèãàòüñÿ è äàæå ïîêóøàë. Ýòî õîðîøèé çíàê. Ïîïèë. Ýòî òîæå õîðîøèé çíàê. Îáîäðàííûé íîñ. Äàæå íå çàìåòèëè ñïåðâà. Åðóíäà, çàæèâ¸ò êàê íà ñîáàêå. Íî ëàïêà. Îíà ñòàëà õîëîäíîé. Íàâåðíîå òàê íàäî. Çàìîòàíà æå. Ó ëþäåé â ãèïñå òîæå ÷àñòî ðóêà õîëîäíåå. Íó ïðàâäà. ×òî ìîæåò ïîéòè íå òàê. Ðåíòãåí ïîêàçàë ÷òî ïåðåëîì íå ñåðüåçíûé. Âðà÷è â õîðîøåé êëèíèêå ñêàçàëè òî æå ñàìîå. Ïåðåâÿçêà åñòü, àíòèáèîòèê ñäåëàëè.
Íà âòîðîé äåíü îíà ñòàëà åù¸ õîëîäíåé. Ìû ïîåõàëè â äðóãóþ êëèíèêó. Òàì ðàçìîòàëè áèíò. Óæå äîìà ëàïà âçäóëàñü. Ñèëüíî. Áûë ñèëüíåéøèé îòåê. Ëàïà óâåëè÷èëàñü âäâîå. ×òî ïðîèñõîäèò? Çâîíèì â êëèíèêó ãäå ïåðåìàòûâàëè, íàì äàþò íîìåð «ëó÷øåãî õèðóðãà ïî êîñòÿì» Ãèìðàíîâà. Êàê ïîçæå îêàçàëîñü ýòî ïðîñòî èõ íà÷àëüíèê, íî ñèäèò â äðóãîì ìåñòå. Äîãîâîðèëèñü î òîì ÷òî ïðèåäåì çàâòðà. Óæå ê íî÷è êîò ïðîêóñèë îò¸êøóþ ëàïó è îíà çàëèëà âñå âîêðóã êîòà. Íî ðàçìåð ëàïû ïðèø¸ë â íîðìó. Íà ñëåäóùèé äåíü íà ïðèåìå ó Ãèìðàíîâà ñíîâà óñëûøàëè ÷òî âñå õîðîøî è âñå çàæèâ¸ò ñàìî, âîò âàì óêîëü÷èê àíòèáèîòèêà è áîëüøå íè÷åãî äåëàòü íå íàäî. Ñêàçàòü ÷òî óñïîêîèëèñü, íå ñîâñåì. Áûëî íå ïîíÿòíî. Ëàïà âûãëÿäåëà ïëîõî.
https://vetcl1-ufa.ru/represent/_represent_contacts/ (Ãèìðàíîâ Âàëèÿí Âàëèóëëîâè÷, ä-ð âåò.íàóê, ïðîôåññîð,)
Ïðîø¸ë äåíü. Ïîäóøå÷êè íà÷àëè ïðåâðàùàòüñÿ â êàìóøêè. Äà êàê òàê òî. Ïîåõàëè ñíîâà â òó êëèíèêó ãäå ðàçìîòàëè ëàïó. Äîâåðèÿ äðóãèì íåò. È íåóòåøèòåëüíûé ïðîãíîç: âîçìîæíîå îòìèðàíèå â ðåçóëüòàòå ïåðåêðûòîãî êðîâîòîêà â òå÷åíèè ïåðâûõ äâóõ äíåé. Íà óêîëû â ëàïêó óæå íå ðåàãèðóåò. Èíòåðíåò. Êóäà åù¸. Ïðî÷ëè ÷òî íàøëè, çâîíèëè åù¸ êóäà òî, ñïðàøèâàëè. ×òî äåëàòü?
Åù¸ äåíü. Ëàïêà ïðîñòî ñîõíåò. Ïîäóøå÷êè ñòàëè êàìóøêàìè. Êàê òàê áûñòðî òî? ÊÀÊ? Ïî÷åìó íå çàæèâàåò? Âûæèòü ïîñëå ïàäåíèÿ ñ øåñòîãî ýòàæà è ïîòåðÿòü êîí÷èê ëàïêè èç çà âðà÷åáíîé îøèáêè? Áðåä æå.
Êîãäà íà ñëåäóùèé äåíü åãî âûòîøíèëî, ïîåõàëè â õèðóðãèþ. Âåðäèêò — ãëóáîêàÿ àìïóòàöèÿ. Ýòî çíà÷èò ïî áåäðî. Íåêðîç. Áëÿòü. Íåò ñëîâ. Ñíîâà êîì â ãîðëå. Ñíîâà ìûñëè ïóòàþòñÿ. Õîòåòüñÿ ñòåðåòü â ïîðîøîê Ñåðãåÿ. Õîòåòüñÿ ðàññêàçàòü âñåì. À ñìûñë. Ñìûñë òàêîé ÷òî ëþäè íå äîëæíû ñëåïî äîâåðÿòü âðà÷àì, íè ïðè ëå÷åíèè ñåáÿ, íè ïðè ëå÷åíèè æèâîòíûõ. Ïðîêîíñóëüòèðîâàëèñü áû ó òð¸õ ðàçíûõ ñïåöèàëèñòîâ â ïåðâûé äåíü, âîçìîæíî âñå îáîøëîñü áû êàê ãîâîðèëè íàì. À òåïåðü? Òåïåðü èñêàòü ïðîòåç. 3D ïðèíòåð? Ãîòîâûå ðåøåíèÿ? Èëè âñå òàêè ìîæíî âêîëîòü âîëøåáíûå âèòàìèíû è ëàïêà ñíîâà ïåðåñòàíåò áûòü ñóõîé è îòìèðàþùåé? Íåò òàêèõ âèòàìèíîâ.

Íà çàâòðà íàçíà÷èëè ïðåäîïåðàöèîííûå ïðîöåäóðû. Âîò òàê èç çà òîãî ÷òî Ñåðãåé õîòåë çàêàäðèòü áëîíäèíêó, åãî íàïàðíèöà â÷åðà ïåðåáóõàëà, íàø ÷ëåí ñåìüè çàâòðà îñòàíåòñÿ áåç çàäíåé ëàïû. Ýòî ãðóñòíî. Íî ïðîùàòü íèêîãî íå ñîáèðàþñü.  òîì ÷èñëå è ñåáÿ, çà îòêðûòîå îêíî.
Åñëè ó êîãî òî åñòü îïûò ñ ïðîòåçàìè äëÿ æèâîòíûõ, áóäó ïðèçíàòåëåí çà ñîâåòû. À åñëè êòî çíàåò êàêàÿ ìåðà îòâåòñòâåííîñòè çà òàêóþ íåïðîôåññèîíàëüíîñòü, ïîäñêàæèòå êàê óáåðå÷ü ñëåäóþùèõ ïàöèåíòîâ ýòîé êëèíèêè.
Источник
Наложение гипсовой повязки ― основной метод лечения травм, при которых происходит повреждение костей, суставов, прилежащих тканей: переломов, вывихов, разрывов связок.
При переломах период восстановления может длиться месяцами, в течение которых пациент вынужден носить гипс. Обычно лечащий врач, хотя бы один раз за это время, даёт направление на повторный рентген, а у пациента из-за этого возникает ряд вопросов.
Можно ли делать рентген через гипс
Рентгенография – аппаратная методика диагностики, основанная на пропускании рентгеновских лучей сквозь человеческое тело. Итоговая картинка отображается на фотоплёнке или цифровой матрице.
В ситуациях, когда гипс снимать нельзя, а получить информацию о состоянии костей или суставов необходимо, делают рентгенографию поражённой области. Несмотря на то, что гипсовая повязка ― это дополнительный барьер, она проходима для рентгеновских лучей. Кости видны через гипс, потому что их плотность выше, чем плотность пропитанных гипсовым раствором бинтов. Качество такого снимка зависит от профессионализма и опыта работников рентгенологического отделения.

Правильно подобранные режимы и проекции позволят врачу не только увидеть на рентгене кость, но и оценить её форму, размеры, структуру костной ткани, положение костей и костных отломков при переломах или вывихах.
Как проходит процедура
Только лечащий врач (хирург или травматолог) решает, в каких ситуациях делать рентген, и даёт соответствующее направление.
Процедура производства снимка называется рентгенографией. Рентгенография через гипс имеет ряд особенностей:
- из-за слоя гипса доза рентгеновского излучения должна быть немного выше по сравнению с обычной;
- повреждённой части тела трудно придать нужное положение (сделать правильную укладку), ведь её подвижность резко ограничена гипсом.
Чтобы врач получил всю интересующую его информацию, приходится делать больше снимков, меняя положение пациента или рентгеновской камеры. Такая рентгенография называется полипозиционной.
Оптимальные дозы излучения, правильное положение пациента и количество необходимых снимков определяют лечащий врач, врач-рентгенолог и рентгенлаборант, выполняющий процедуру.
В каких случаях делают рентген через гипс
Рентгенография поражённой области тела ― это стандартное диагностическое исследование при травмах. Впервые пациента направляют на рентген сразу после обращения за медицинской помощью, ещё до наложения гипса. Это позволяет увидеть перелом или вывих, оценить сложность и тяжесть травмы и выбрать эффективную тактику лечения.
После восстановления формы кости или сустава в зоне повреждения (репозиции) их фиксируют гипсовой повязкой и повторяют рентген через наложенный гипс ― врач должен убедиться в правильном положении костей и костных отломков. Гипс придётся носить несколько недель. Если в этот период не появится никаких тревожных симптомов, можно будет обойтись без повторных снимков.

Иногда в ходе лечения возникают проблемы. Поэтому, если у пострадавшего появляются или усиливаются жалобы, а у доктора есть подозрение, что не всё идёт хорошо, он обязательно направит пациента на контрольное рентгенологическое исследование через гипс, чтобы разобраться с диагнозом.
Рентгенографический мониторинг показан, если для фиксации сломанных костей или суставов применялись спицы, внутренние металлоконструкции, аппарат Иллизарова и другие.
Как часто необходимо повторять обследование
Как часто делать повторные снимки, определяет врач, руководствуясь результатами осмотра и жалобами пациента. Решение принимается индивидуально в каждом конкретном случае.
Контрольную рентгенографию в период ношения гипса назначают по определённым показаниям.
- Тяжёлые травмы ― множественные и оскольчатые переломы, внутрисуставные, со смещением, расположенные рядом с сосудистыми и нервными стволами, открытые переломы. Для отслеживания сращивания костных структур контрольные снимки придётся делать не менее 2-3 раз в разных проекциях.
- Подозрение на возникновение осложнений ― смещение отломков, ухудшение состояния сосудов или нервов в месте перелома, неправильное сращение кости, присоединение инфекции и другие. Мониторинг процесса заживления должен осуществляться до образования костной мозоли.
- Возраст и общее состояние здоровья пациента ― чем старше пациент, тем более хрупкие у него кости, поэтому восстановление повреждённых тканей длится дольше, а при хронических заболеваниях сердца, сосудов, нервной системы возрастает опасность осложнений.
- Повторные травмы ― в гипсе человек становится неловким и неповоротливым, иногда ему приходится учиться пользоваться костылями. В такой ситуации есть опасность падения и получения повторной травмы.
- Нарушения режима лечения ― некоторые пациенты самовольно снимают гипс раньше положенного времени, что может привести к повторным переломам, смещениям отломков и деформации конечности.
Лечащий врач назначает повторный рентген только при необходимости и в интересах своего пациента, с целью восстановления его здоровья. Иногда такая диагностика необходима для контроля эффективности лечения. Если в положенный срок костная мозоль не сформировалась, или сращение происходит медленнее, чем должно, пациенту может быть показана медикаментозная поддержка. Рекомендованы препараты кальция, протеогликаны (специфические компоненты хряща), витамины группы D. Важно уделять достаточное внимание правильному питанию.
Как выглядит перелом на рентгене
На традиционных рентгенограммах ткани человека выглядят особенным образом ― чем плотнее ткань в реальности, тем светлее она на снимке. Кости выглядят светлыми на фоне тёмных мягких тканей.
Есть два главных рентгенологических признака перелома костей, на основании которых врач делает заключение.
- Наличие линии перелома.
При переломе кости в её структуре появляется «разрыв», который на рентгене выглядит тёмной полоской на белом фоне костной ткани и называется линией перелома. Она может располагаться вдоль длинника или поперёк, иметь сложную траекторию. Если при повреждении кость сохранила форму, линию перелома увидеть непросто, это по силам только врачу, хорошо знающему анатомию костей. Более отчётливо линия просматривается на крупных костях, а на мелких (на фалангах пальцев стопы или ладони, пятке) выглядит как тонкая белая полоска на светлом фоне.

- Нарушение формы кости при смещении отломков.
Когда при переломе происходит смещение отломков, рентгенологическая картина перелома настолько очевидна, что не вызывает сомнений и не требует дополнительных исследований для установления диагноза.
Как выглядит трещина
Неполные переломы костей называют трещинами. Трещины чаще бывают у детей и молодых пациентов, у которых кости крепкие и эластичные. Хрупкие кости в пожилом возрасте обычно ломаются полностью.
При трещине линия перелома видна только на участке кости. Она постепенно сужается и теряется в толще неповреждённой костной ткани. Обнаружить трещину трудно, для этого нужны современная аппаратура, хорошее качество снимка, лупа и грамотный специалист.

Какие переломы можно увидеть на рентгене
Легче всего найти на снимках переломы крупных трубчатых костей (бедренной, плечевой, костей голени и предплечья) со смещением отломков. Такой перелом может быть хорошо виден даже непрофессионалу.
Труднее распознать перелом без смещения отломков, когда рентгенологу для заключения требуется найти линию перелома. Бывает, что для подтверждения такой травмы рентгенографию приходится повторять через 7-8 дней после травмы, когда за счёт определённых физиологических процессов линия перелома немного расширяется и становится лучше видна.
Ещё сложнее определить вколоченный перелом, когда из-за чрезмерного сдавления отломки при переломе не расходятся, а наоборот ― проникают друг в друга. Например, при прыжке с высоты часто происходит вколоченный перелом пяточной кости. Сразу после травмы такая линия перелома будет выглядеть на плёнке неровной полоской, ещё более светлой, чем окружающая кость. Рассмотреть её на рентгене легче через несколько дней после травмы.
Чем мельче и тоньше кость, тем сложнее увидеть перелом. Неопытному специалисту бывает трудно распознать на рентгене переломы пальцев или других мелких костей при травме руки. Несвоевременное лечение таких травм может привести к нарушению работы отдельных пальцев или кисти в целом. В подобных ситуациях просто необходимы повторная и сравнительная рентгенографии (когда на снимках сравнивают изображения травмированной и здоровой конечностей).
Хирургу или травматологу не всегда требуется рентгенологическое подтверждение перелома для того, чтобы наложить гипс. Врач может поставить правильный диагноз на основании жалоб пациента, грамотно проведённого осмотра и личного профессионального опыта.
Контрольный рентген после снятия гипса
Когда гипс снят, начинается период реабилитации повреждённой части тела. Ведь во время нахождения в гипсе мышцы и связки не работают и ослабляются. Чтобы восстановить их функцию, потребуется время.
Если перелом был несложный, во время ношения гипса не возникало осложнений, а после его снятия врач при осмотре не увидел тревожных симптомов, то снимок делать необязательно. Но при любых сомнениях доктор даст направление на контрольную рентгенографию.
Делать или нет контрольный снимок после снятия гипса, решает только лечащий врач, учитывая большое количество различных факторов и всегда действуя в интересах выздоровления своего пациента.

Источник
