Смертность от перелома
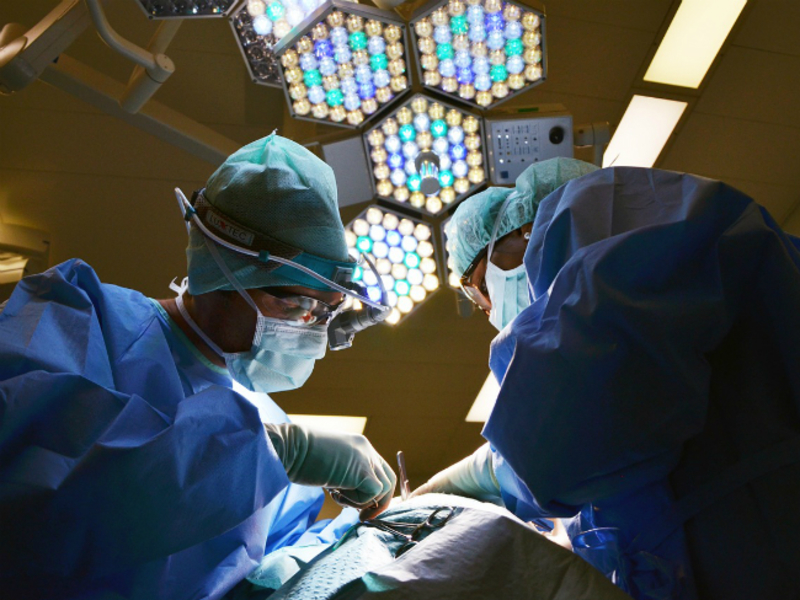
Перелом проксимального отдела бедра — на сегодня самая распространенная травма у людей старше 60 лет, отмечает главный гериатр Минздрава РФ Ольга Ткачева. Частые головокружения, неустойчивость походки, нарушение зрения, слуха, когнитивный дефицит, сахарный диабет и различные неврологические заболевания, которые прогрессируют с возрастом, усугубляются остеопорозом, связанным со старением костной ткани. Комбинация этих факторов приводит к печальным последствиям.
Каждый год больше 125 тысяч пожилых людей ломают шейку бедра. И почти 40% из них умирают в первый год после перелома, рассказал исполняющий обязанности директора Национального медицинского исследовательского центра травматологии и ортопедии имени Приорова Николай Загородний в ходе Евразийского ортопедического форума (ЕОФ-2019). Показатели смертности от таких переломов уже практически сравнялись со смертностью от инфаркта: 46 тысяч против 49 тысяч.
Почему так происходит? Из 125 тысяч пациентов с переломом шейки бедра меньше половины — 55 тысяч — получают стационарное лечение. Из них только 32 тысячи оперируют, остальных лечат консервативно. При этом вообще не поступают в больницы 70 тысяч человек.
По словам Загороднего, на одном из ортопедических форумов звучали страшные цифры: в Санкт-Петербурге без хирургического вмешательства остаются 86% таких пациентов. Большинство из этих людей просто погибают в течение первого года после падения. Для сравнения, за рубежом оперируют 90% таких больных.
Почему это важно? Если вовремя не прооперировать, в 23% случаев у пациентов развиваются болезни легких, в 18% случаев — тромбозы. При этом хирургическое вмешательство позволяет сократить эти цифры до 9% и 1% соответственно.
«Ожидание операции в течение трех и более суток чревато порой необратимыми последствиями. За это время состояние пациента ухудшается, возникают серьезные противопоказания для хирургического вмешательства с высоким риском послеоперационной летальности», — рассказал «Росбалту» главный врач ФГБУ «Федеральный центр травматологии, ортопедии и эндопротезирования» Смоленска, главный внештатный специалист травматолог-ортопед Минздрава РФ по ЦФО Анатолий Овсянкин.
«Мы давно определили „золотые часы“ для лечения инфаркта, инсульта. То же самое нужно сделать в отношении переломов шейки бедра», — считает он.
Необходимость операции лучше всего показывает статистика: в результате консервативного лечения в первый год после падения умирают 48% пожилых людей, после оперативного вмешательства — 23%. То есть, экстренная операция позволяет сократить смертность вдвое.
Пожилые люди, которые не умирают без операции, чаще всего теряют независимость. «Треть больных не могут обслужить себя без посторонней помощи, и кто-то из трудоспособных родственников вынужден бросить работу, чтобы ухаживать за ними», — отметил Загородний. При этом после операции таких пациентов остается только 1,6%.
«Нужно не отмахиваться от них, оперировать, пока у них не обострились хронические заболевания», — считает он.
Что мешает это делать сейчас? Да ничего. И деньги, и технические возможности у больниц есть, отметил Овсянкин. Опыт Ярославской области это доказывает. Без какой-то команды сверху, без дополнительного финансирования в регионе выстроили систему помощи, которая в течение 48 часов позволяет прооперировать практически всех пожилых пациентов с переломом шейки бедра.
Работать над этим начали еще в 2010 году. «Мы посмотрели международные клинические рекомендации и воспользовались ими. В них говорилось: главное — сделать операцию в первые 48 часов. Мы обучили врачей, взяли в отделение гериатра и инструктора ЛФК, который мог бы быстро поставить людей на ноги», — рассказал заведующий травматологическим отделением Клинической больницы скорой медицинской помощи имени Соловьева в Ярославле Михаил Белов.
Сейчас пациентов с переломом шейки бедра из всех районных больниц везут в один травматологический центр. Скорость госпитализации из любой точки области — 24 часа. В центре круглосуточно работают лаборатории. Многие базовые исследования (например, общий анализ крови) делают буквально за секунды. В первые двое суток там оперируют 88,5% больных с переломом шейки бедра.
Теперь ярославский опыт, тоже по собственной инициативе, перенимают травматологи-ортопеды Красноярского края. Регион стал первым и пока единственным, где «золотой стандарт» — 48 часов — зафиксировали в протоколах оказания медицинской помощи.
Но на федеральном уровне сроки хирургического вмешательства нигде не прописаны. Вот и получается, что возможности проводить такие операции быстро вроде бы есть, но больницы почему-то в этом не заинтересованы. И нередко родственники пожилых людей с такими переломами слышат, что можно сделать операцию сейчас, но за деньги, или за счет ОМС, но через два месяца.
При этом, как рассказал «Росбалту» Овсянкин, никакой гигантской очереди на эти операции в стране нет. Белов объясняет: «Медучреждениям гораздо выгоднее оказывать эту помощь по хозрасчету, потому что больной заплатит больше, чем фонд ОМС». «По сути — это медицинское преступление. В этом случае нужно обращаться в страховую компанию, потому что пациент имеет полное право получить эту помощь», — подчеркнул он.
Конечно, пока не будут приняты национальные клинические рекомендации, обязать больницы делать операцию в первые двое суток невозможно. Но привлечь к ответственности за неоказание помощи — вполне, считает собеседник «Росбалта». «Если будет судебное разбирательство, эксперт, оценив качество оказания помощи, напишет заключение, что помощь оказана некачественно», — заметил он.
Важно учитывать и финансовую сторону вопроса. По словам Ткачевой, каждый год в России около 1,3 млрд рублей тратится на технические средства реабилитации, еще 1,1 млрд — на обеспечение социального ухода за пациентами и 2,7 млрд — на лечение осложнений, возникающих при переломе бедра. И это если не считать финансовые потери родственников, которые вынуждены тратиться на сиделок или ухаживать за больным самостоятельно, переходя на неполную занятость или вообще теряя работу.
«Очень обидно, когда нам удается снизить риск инфарктов, инсультов, а человек теряет качество жизни из-за перелома или даже гибнет в течение первого года после травмы», — отмечает Ткачева.
Сейчас, по словам главного гериатра РФ, Минздрав России планирует внедрить по всей стране единый стандарт оказания экстренной хирургической помощи пожилым пациентам с переломом бедра. Один из пунктов этого плана связан с маршрутизацией больных для своевременного оперативного вмешательства.
«Никто не сомневается, что если у пациента есть дырка в желудке, нужно срочно оперировать. С переломом шейки бедра должно быть так же», — считает главный травматолог-ортопед Москвы Вадим Дубров.
Анна Семенец
Источник
Áîëüíèöà ñêîðîé ìåäèöèíñêîé ïîìîùè â Óëàí-Óäý îïóáëèêîâàëà ðàññêàç îäíîãî èç ñâîèõ ïàöèåíòîâ. Îí îïèñàë ñâî¸ ïðåáûâàíèå â ÁÑÌÏ ïîñëå òÿæ¸ëîãî ïåðåëîìà íîãè, ïóáëèêóåì âîñïîìèíàíèÿ ïîëíîñòüþ:
Èñïûòàíî íà ñåáå. Êàê ÿ ëåæàë â áîëüíèöå
Æèçíü ïîëíà íåîæèäàííîñòåé. Ñ÷àñòëèâûõ è âåñ¸ëûõ, òðàãè÷åñêèõ è ãðóñòíûõ, âñÿêèõ. Òàê è ÿ îêàçàëñÿ îäíàæäû âäðóã íà áîëüíè÷íîé êîéêå. Ýòî áûëî ïîòðÿñåíèå, ïåðåâåðíóâøåå ìîþ æèçíü.
Îäíàæäû â âûõîäíîé ÿ ñìîòðåë ïî òåëåêàíàëó «Òàéíû Ãàëàêòèêè» ïåðåäà÷ó î òåîðèè õàîñà. Íî íàäî áûëî åõàòü íà òðàäèöèîííóþ âîñêðåñíóþ ïðîãóëêó ñ ñåìü¸é, è ÿ ñ ñîæàëåíèåì âûêëþ÷èë òåëåâèçîð. Ïî÷åìó-òî ïîåõàëè íà êàòîê, õîòÿ äî÷ü ïðåäëàãàëà ïðîñòî ïðîãóëÿòüñÿ ïî óëèöå. Áûë ïðåêðàñíûé ñîëíå÷íûé äåíü ñåðåäèíû ôåâðàëÿ. Ìû êàòàëèñü, äåëàëè ñåëôè è âäðóã, íà ñêîðîñòè, íà ïîâîðîòå ÿ óïàë íà áåäðî. Ïðîíçèëà îñòðàÿ áîëü, è ÿ íå ìîã øåâåëüíóòüñÿ, íîãà íå ðàáîòàëà! Áûëî ñòðàííî è íåïðèâû÷íî îêàçàòüñÿ â îäíî÷àñüå â òàêîì áåñïîìîùíîì ñîñòîÿíèè. Ïîäîøëè æåíà è äî÷ü, îñåâøèì ãîëîñîì ãîâîðþ: «Âûçûâàéòå ñêîðóþ».
Îíà ïðèåõàëà ìèíóò ÷åðåç ñîðîê.  áîëüíèöå ñäåëàëè ðåíòãåí è äèàãíîñòèðîâàëè ïåðåëîì íîãè. Íà÷àëèñü ïðîöåäóðû, óêîëû, ñâåðëåíèå ãîëåíè è ê íîãå ïîäâåñèëè âíóøèòåëüíûé ãðóç, íà âûòÿæêó. Ïîòîì ìåíÿ âûêàòèëè â êîðèäîð. Ìèìî íîñèëñÿ ïåðñîíàë è ïàöèåíòû. Ïîäîøëà íåçíàêîìàÿ äåâóøêà (îíà óõàæèâàëà çà ìàìîé), îäåëà ìíå ò¸ïëûå íîñêè è äàëà êðóæêó äëÿ ïèòüÿ. Ñïàñèáî, äîáðûé àíãåë, äàæå íå çíàþ, êàê òåáÿ çîâóò! Òàê ÿ ïðîâ¸ë ïåðâóþ íî÷ü íà êàòàëêå â êîðèäîðå, â ÷óæèõ íîñêàõ è ãîëûøîì ïîä ïðîñòûíåé
Ñíà÷àëà ÿ íå çàäóìûâàëñÿ, ñëó÷èëîñü òàê ñëó÷èëîñü, ÷òî òåïåðü ïîäåëàåøü? Íî íà îáõîäå âðà÷ ãîâîðèò: «À ýòî òîò, êîòîðûé ñ êàòêà?» Çâîíÿò ðîäñòâåííèêè, äðóçüÿ, êîëëåãè: «À êàê? Ïî÷åìó?» Îäíà ãîâîðèò: «Òû íèêîìó íå ãîâîðè, ÷òî íà êîíüêàõ êàòàëñÿ. Íåóäîáíî». Äðóãàÿ: «Ìîëîäåö! Òåáå ïîä øåñòüäåñÿò, à âñ¸ íà êîíüêàõ áåãàåøü. Ýòî æå êàê-òî õàðàêòåðèçóåò òåáÿ!» È âïðàâäó, õîäüáà, áàññåéí è áàíÿ — ýòî íåïðåìåííûå ñîñòàâëÿþùèå ìîåé æèçíè. Íó, äóìàþ, âîò è äîáåãàëñÿ.
À êàê ó ìîèõ òîâàðèùåé ïî íåñ÷àñòüþ?  òðàâìàòîëîãèè çàðàç ëåæèò ÷åëîâåê 80, è êàæäûé äåíü ñîñòàâ îáíîâëÿåòñÿ. Ëåæàò «ïàðàøþòèñòû», òå, êòî óïàë ñ êðûøè èëè áàëêîíà. «Äðà÷óíû» — áàíàëüíûå äðàêè. Ê «äðà÷óíàì» æå ìîæíî îòíåñòè ïàöèåíòîâ ñ êîëîòî-ðåçàíûìè ðàíàìè èç îòäåëåíèÿ õèðóðãèè. «Ýêñòðåìàëû» ôèçêóëüòóðíèêè, ëþáèòåëè îñòðûõ îùóùåíèé è ïðîôè ñïîðòà. Ñåáÿ ÿ ïðè÷èñëèë ê ýòîé êàòåãîðèè.
À ñàìàÿ ìíîãî÷èñëåííàÿ ãðóïïà — ýòî «óïàë, î÷íóëñÿ, ãèïñ».  îñíîâíîì, æåíùèíû çà 70: «Íàãíóëàñü ê ïëèíòóñó è óïàëà ». Ñ íèìè âñ¸ ïîíÿòíî, ñ âîçðàñòîì êîñòè ñòàíîâÿòñÿ õðóïêèìè è ëîìêèìè. Ïëþñ ìîëîä¸æü, ñëó÷àéíî ïîñêîëüçíóâøàÿñÿ ãäå-íèáóäü íà òðîòóàðå. Îáùåå êîëè÷åñòâî òðàâì íå çàâèñèò îò âðåìåíè ãîäà. È íèêòî èç êîëëåã íå ñêàçàë, ÷òî ó íåãî íà ðîäó íàïèñàíî êîñòè ëîìàòü, ñîñåäêà ñãëàçèëà èëè ïðåäêè íà íåáåñàõ îáèäåëèñü.
Ãëàâíàÿ âèíîâíèöà íàøèõ íåñ÷àñòèé — ýòî ãðàâèòàöèÿ, è íèêàêîé ìèñòèêè. Ëþáîé îáúåêò òÿíåòñÿ ê çåìëå è, â êîíöå êîíöîâ, ïàäàåò. Âî-âòîðûõ, âñå ñëîæíûå ñèñòåìû ñòðåìÿòñÿ ê ñìåðòè è ðàçðóøåíèþ. Ýòî ýíòðîïèÿ, êîãäà ëþáîé ïîðÿäîê ñòðåìèòñÿ ê áåñïîðÿäêó, åñëè, êîíå÷íî, èñêóññòâåííî íå ïîääåðæèâàòü åãî. Âîò òàê íåäîñìîòðåííûé ìíîé õàîñ ïî òåëåâèçîðó íàñòèã ìåíÿ íà êàòêå.
Òðåòüÿ ôóíäàìåíòàëüíàÿ ïðè÷èíà — ýòî ýôôåêò áàáî÷êè (âçìàõ ìîòûëüêà â Áðàçèëèè ìîæåò âûçâàòü áóðþ â Ìîñêâå).  ëþáóþ ñåêóíäó ñ òîáîé ìîæåò ïðîèçîéòè âñ¸ ÷òî óãîäíî, è ïî ñîâåðøåííî íåçàâèñÿùèì îò òåáÿ ïðè÷èíàì. Êàêîé-òî ÷óâàê â Óõàíè ñúåë ëåòó÷óþ ìûøü, à òû ñåë íà êàðàíòèí.
Âî âðåìÿ îïåðàöèé îáåçáîëèâàíèå (àíåñòåçèÿ èëè íàðêîç) äåéñòâóåò íå âñåãäà (ñëó÷àé ñ ñîñåäîì ïî ïàëàòå). Íî îáû÷íî áîëü ïðèõîäèò ïîñëå îêîí÷àíèÿ äåéñòâèÿ íàðêîçà è â çàâèñèìîñòè îò áîëåâîãî ïîðîãà ÷åëîâåêà.
Óêîë ïðîìåäîëà äåéñòâóåò ÷àñà äâà, à åãî íàçíà÷åíèå ñòðîãî íîðìèðîâàíî. Ýòî óæàñíîå ñîñòîÿíèå íàäî ïåðåòåðïåòü
Íàêîíåö ñòèõàþò êðèêè æåíùèíû ñ ïåðåðåçàííûìè ïîåçäîì íîãàìè. Ïåðåñòàë ñòîíàòü ñîñåä, èñêàëå÷åííûé òîëïîé îòìîðîçêîâ. Íàñòóïàåò ãëóáîêàÿ íî÷ü è òèøèíà. Ñêîðåå áû ïðîâàëèòüñÿ â ñïàñèòåëüíûé ñîí. Íî âíîâü ðàçäà¸òñÿ ãðîõîò, è ïî êîðèäîðó, ñëîâíî âñàäíèê àïîêàëèïñèñà, ïóëåé ïðîíîñèòñÿ ìåäáðàò ñ ïóñòîé êàòàëêîé. ×òî ýòî, ïðåäâåñòíèê ñìåðòè èëè ñïàñåíèÿ?  òàêèå ìèíóòû òîëüêî îáðàùåíèå ê âûñøèì ñèëàì äàþò îáëåã÷åíèå è ïîêîé.
Ñî ìíîé ëåæàëè õðèñòèàíå, áóääèñòû, øàìàíèñòû è ìóñóëüìàíèí. Îíè ìîëèëèñü ñâîèì áîãàì. Åñëè ÷åëîâåê íå çàíèìàåòñÿ äóõîâíîé ïðàêòèêîé, òî îáúåêò îáðàùåíèÿ òðóäíî âèçóàëèçèðîâàòü. Âåäü ëó÷øå îáðàòèòüñÿ íå ê êîìó- òî àáñòðàêòíîìó, à ê òîìó, ñ êåì ó òåáÿ åñòü íåçðèìàÿ ñâÿçü, è êòî äåéñòâèòåëüíî ïîìîæåò òåáå. Ìàòåðèàëèñòàì òðóäíåå, íî îíè ñèëüíåå, îíè âåðÿò òîëüêî â ñåáÿ.
Ê óòðó áîëü îòïóñòèëà, êàê îòïóñêàåò è ïðîõîäèò âñ¸ íà ýòîì ñâåòå.
Äëÿ ïàöèåíòà ãëàâíûé ÷åëîâåê — ýòî åãî ëå÷àùèé âðà÷ (äèàãíîñòèêà, îïåðèðîâàíèå, íàçíà÷åíèÿ, âûïèñêà). Âðà÷ — ýòî áîæåñòâî, íî áîëüíèöà äåðæèòñÿ óñèëèÿìè ìåäñåñò¸ð è ñàíèòàðîê. Îäíàæäû óâèäåë, êàê îíè äðóæíî ðàçäåâàëè, îäåâàëè è óêëàäûâàëè áåñïîìîùíîãî ñòàðèêà (ñïóñêàëñÿ èç îêíà ïî âåð¸âêå èç ïðîñòûíåé è óïàë).
Ñêîëüêî áû ìóæ÷èíû íå õîðîõîðèëèñü, íî ìû â ðóêàõ æåíùèí ñ èõ «ìÿãêîé ñèëîé». Ðîæäàåìñÿ ãîëûìè è áåñïîìîùíûìè ó íèõ íà ðóêàõ, è òàêèìè æå çà÷àñòóþ óìèðàåì ó íèõ íà ðóêàõ
Ñêîëüêî êèëîìåòðîâ îíè ïðîõîäÿò çà ñìåíó? Ïîêàçàíèÿ øàãîìåðîâ íà ñìàðòôîíàõ ðàçíèëèñü, íî â ñðåäíåì âûõîäèëî îêîëî 10-15 êì. Ïðè ýòîì äåâóøêè ñîâåðøàþò ìàññó ðàçíîîáðàçíûõ îïåðàöèé. Áûâàëî, ñïðîñèò òàêàÿ ìèëàÿ ñåñòðè÷êà â îáòÿãèâàþùåì õàëàòèêå: «À âàì ïîñòàâèòü îáåçáîëèâàþùèé?» — «Ñïàñèáî. Ìíå äîñòàòî÷íî îäíîãî âàøåãî ïîÿâëåíèÿ ». Ñèìïàòè÷íûé ìåäïåðñîíàë — ýòî ñàìîå ïðèÿòíîå ñðåäñòâî èñöåëåíèÿ.
Áîëüíè÷íàÿ ïàëàòà — ýòî ãàëåðåÿ íåïîâòîðèìûõ îáðàçîâ. Âîò ìèíè-ïîðòðåòû îáèòàòåëåé òîëüêî îäíîé ïàðàëëåëüíîé êîéêè çà 33 äíÿ ìîåãî ïðåáûâàíèÿ. Ïðåïîäàâàòåëü Äàðèæàïîâè÷ áûë ìîåãî ïîêîëåíèÿ, çíàë ïîëðåñïóáëèêè, è íàì áûëî î ÷¸ì ïîãîâîðèòü. Ïîñëå íåãî ë¸ã êèðãèç Æîîëìàðò. Îí óãîùàë íàñ âêóñíåéøèì ïëîâîì, ëåï¸øêàìè, ðàññêàçûâàë ïðî êîííûå èãðû, ñâîþ ðîäèíó è õàäæ â Ìåêêó.
Ïîñëå íåãî ïîëîæèëè ˸õó Ç. Îí áûë ðàçðèñîâàí ñ ãîëîâû äî ïÿò, èìåë òðè õîäêè, â ñîâîêóïíîñòè ëåò 15. Ñëóøàë øàíñîí, ÷èôèðèë, êîðèäîð íàçûâàë ïî-òþðåìíîìó ïðîäîëîì, êîéêó øêîíêîé, à âûïèñêó «äàëè ëûæè». Åìó íå ìîãëè ïîñòàâèòü óêîë, âåíû áûëè «áåçíàä¸æíûå», êàê ó íàðêîìàíà ñî ñòàæåì. Âûïèñàëè ðàíüøå ñðîêà, ñïàëèëè ñ ñèãàðåòîé. Çàáàâíî, íî ìåñòî ˸õè çàíÿë åãî àíòèïîä, ñîòðóäíèê ÔÑÈÍ. Òîæå ðàññêàçûâàë íåìàëî èíòåðåñíîãî ïðî ëàãåðíûå äåëà è íðàâû.
Ëåæàòü, íàïðèìåð, â ãàñòðîýíòåðîëîãèè ãîðàçäî ëåã÷å, ÷åì â òðàâìàòîëîãèè. Òàì âñå õîäÿ÷èå. Çäåñü æå ìíîãèå ëåæàò íà ñïèíå 24 ÷àñà â ñóòêè, à åñòåñòâåííûå îòïðàâëåíèÿ âñ¸ ïîä ñåáÿ. Ïîýòîìó áåç õîäÿ÷èõ íèêàê: ïðîâåòðèòü, ÷àé âñêèïÿòèòü, ìîáèëüíèê çàðÿäèòü, ê õîëîäèëüíèêó ñõîäèòü è ïðî÷åå. Áûë ó íàñ âñåãäà âåñ¸ëûé è ë¸ãêèé íà ïîäú¸ì äåä Ìàòâåè÷. Ïîìîãàë âñåìó îòäåëåíèþ è ñ¸ñòðàì. Íàñòîÿùèé âîëîíò¸ð-äîáðîâîëåö.
Ìíå ïîâåçëî ñî ñòàðûì çíàêîìûì, ëåãåíäàðíûì îïåðîì èç 90-õ Äèìîé Äàáàæàëñàíîâûì. Îí íà êðåñëå-êàòàëêå ïðèêàòûâàë èç äðóãîé ïàëàòû è ìàññàæèðîâàë ìíå ñïèíó. Ïðè âûïèñêå Äèìà ïîäàðèë îòäåëåíèþ íîâûé òåëåâèçîð.
Áåç âçàèìîïîìîùè è ïîääåðæêè â áîëüíèöå íå îáîéòèñü. Ìû âìåñòå óìèíàëè ïðèíåñ¸ííîå ñàëî, áóóçû è ïëîâ. Ñëàëè ïðîäóêòû ñèðîòå èç äðóãîé ïàëàòû. Æåëàëè óäà÷è ïåðåä îïåðàöèåé, ðàäîâàëèñü ïîáåäàì äðóã äðóãà (âñòàë íà êîñòûëè èëè â ïåðâûé ðàç ñàì ïîø¸ë â òóàëåò), à ïîñëå âûïèñêè ñîçâàíèâàåìñÿ, ñïðàâëÿÿñü î çäîðîâüå.
Íî, ãëàâíîå, îãðîìíîå ñïàñèáî íàøèì âðà÷àì, ìåäñ¸ñòðàì è ñàíèòàðêàì îòäåëåíèÿ òðàâìàòîëîãèè ÁÑÌÏ çà ïðîôåññèîíàëèçì è ÷åëîâå÷íîñòü.
Ïîëíàÿ âåðñèÿ:
https://m.baikal-daily.ru/news/16/394676/
Источник
Будьте осторожны: чтобы сломалась кость, вашему пожилому родителю вовсе не обязательно выходить на улицу в гололед или страдать головокружениями! Зачастую достаточно всего лишь неудобно поставить ногу при ходьбе, стукнуться о твердый предмет, повесить на руку сумку с продуктами или даже просто сильно чихнуть. И если костная ткань поражена остеопорозом, в месте более сильного давления произойдет перелом.
Ниже мы рассмотрим все симптомы остеопороза, начиная от самых ранних «звоночков». Так вы сможете, сразу же обратившись к ортопеду-травматологу, максимально уберечь родного человека от переломов шейки бедра и позвоночника, которые являются основными причинами инвалидности.
Содержание
Что такое остеопороз
Остеопорозом называется хроническое обменное заболевание костей, при котором нарушается внутреннее строение костной ткани, в результате чего происходит снижение ее плотности и увеличение ее хрупкости. При этом страдает не одна определенная кость, а вся костная ткань у данного человека.
В возрасте старше 45 лет чаще болеют женщины: на 1 больного мужчину приходится 2-4 дамы. Связано это с тем, что в этот период (а это климакс) у женщин резко изменяется гормональный баланс — в крови уменьшается количество эстрогена, который был тесно связан с поддержанием кости в норме. У мужчин же таких изменений со стороны именно этого гормона не происходит, а мужские гормоны не так сильно влияют на костную ткань. К 75 годам соотношение заболевших мужчин и женщин становится равным 1:1. Это обусловлено ухудшением работы уже не репродуктивных эндокринных желез. В этом возрасте остеопороз отмечается уже почти у 99% людей.
В основе патологии – преобладание процессов разрушения кости над ее отстройкой. Чтобы было понятнее, к чему это приводит, рассмотрим вкратце строение кости.
Как устроена кость
Основной структурой кости является остеон. Это — костные пластинки, которые расположены по кругу, с местом в центре, где проходят сосуды и нервы. Остеоны лежат в специальном порядке: их больше там, где нагрузка, приходящаяся на кость, максимальна. В зависимости от кости, это может наблюдаться по длиннику кости, может — в поперечном, а может и в радиальном направлении. Между остеонами находятся прослойки из костных пластинок.
Множество остеонов складываются в перекладины – трабекулы. Эти структуры могут лежать:
- плотно. Это – компактное вещество, находится в средних участках костей;
- с большими промежутками между ними. Это – губчатое вещество, расположено в тех участках костей, которые образуют суставы.
Трабекулы в губчатом веществе располагаются строго по линиям действующих на кости сил сжатия и растяжения.
Костную ткань синтезируют клетки-остеобласты и остеоциты, лежащие между трабекулами. Есть там и клетки, которые ее разрушают – остеокласты. Эти 2 процесса почти никогда не бывают сбалансированы 1:1:
- до 25 лет сильнее работают клетки, синтезирующие кость. За счет этого ребенок растет;
- с 25 до 35-40 лет баланс между синтезом и разрушением близок к 1:1;
- с 35-40 лет процессы разрушения начинают преобладать, но еще не сильно (масса кости теряется на 0,3-0,5% в год);
- в 40-60 лет женщины теряют 2-5% массы каждой кости в год; у мужчин этот процесс начинается позже, с 60 лет.
Почему возникает остеопороз
Остеопороз может быть как самостоятельной болезнью, так и симптомом других заболеваний. Он развивается, если процесс разрушения кости приводит к потере более, чем 2-5% костной массы в год. Тогда остеобласты не успевают восполнить потери, и в костях образуются поры и ломаются горизонтальные связи – кость становится ломкой и хрупкой. Это и есть «остеопороз», который переводится как «процесс образования пор в кости».
За процессы образования и разрушения костной ткани ответственны те гормоны, которые влияют на баланс кальция. Это гормон паращитовидных, щитовидной, поджелудочной желез, надпочечников, яичников и яичек. Остеопороз возникает, когда происходит одно из трех событий:
- или изменяется баланс гормонов, воздействующих на баланс кальция;
- или снижается поступление с пищей или всасывание кальция;
- или в организме появляется вещество, которое блокирует действие кальция. В основном, это соли алюминия, которые «мешают» кальцию «закрепиться» в костях. Поступает это вещество из алюминиевой посуды, а также из препаратов, снижающих кислотность («Альмагель», «Маалокс»).
Чем опасен остеопороз
По последним данным Всемирной организации здравоохранения, каждый 4-5 костный перелом возникает вследствие остеопороза: только в нашей стране каждую минуту происходит 17 подобных нарушений целостности со стороны берцовых костей и 5 компрессионных переломов позвонков. К возрасту «за 65» почти 90% пожилых леди отмечали хоть один перелом, связанный с остеопорозом.
Сейчас это заболевание распространяется по миру наподобие эпидемии: только в развитых странах уже зарегистрировано около 75 миллионов больных, и их число растет. Эпизоды временной нетрудоспособности больных остеопорозом происходят чаще и длятся дольше, чем даже при сахарном диабете или раке груди. Они и уменьшают продолжительность жизни человека на 10-16 лет.
Опасен остеопороз своими последствиями, основным из которых являются переломы костей. Только в 2000 году и исключительно в Европе было зарегистрировано более 3,5 миллионов подобных повреждений, каждый год их число увеличивается на 500 тысяч. К 2050 году, при росте числа сидячих профессий и отмечающейся тенденции к старению населения, прогнозируется, что ежегодно переломы, происходящие вследствие остеопороза, будут происходить у 1 миллиона человек.
23,5% всех нарушений целостности костей вследствие остеопороза приходится на перелом шейки бедра. Это повреждение является наиболее инвалидизирующим. Если у молодых людей кость имеет все шансы срастись, то у пожилого человека, особенно страдающего атеросклерозом сосудов и сахарным диабетом, без эндопротезирования тазобедренного сустава патологию не вылечить. А длительный вынужденный постельный режим, который при этом возникает, зачастую (особенно без должного ухода) приводит к развитию:
- пролежней – отмерших мягких тканей: кожи, подкожной клетчатки, иногда – и мышц, которые зачастую инфицируются;
- застойной пневмонии – воспаления в той области легких, куда поступало недостаточное количество (вследствие лежачего малоподвижного положения) крови и воздуха;
- тромбоэмболий – состояний, когда образовавшийся тромб (обычно в венах ног) отделяется от стенки сосуда и с током крови попадает в другой сосуд (артериальный), который имеет такой же диаметр, как и сам сгусток. В результате артерия не пропускает кровь дальше тромба, и та часть органа, которая получала отсюда питание, гибнет;
- заражения крови вследствие пролежней или пневмонии, которое приводит к печеночной, почечной, дыхательной, сердечной или комплексной (она называется полиорганной) недостаточности.
Подобные осложнения могут возникать не только при переломе шейки бедренной кости, но и при нарушении целостности других костей. А пневмонии, тромбоэмболии легочных и мозговых сосудов, а также полиорганная недостаточность являются основными причинами летальности от осложнений остеопороза.
Смертность от последствий остеопоротических переломов очень высока. В странах Европы она стоит на втором месте после летальности от рака легких.
У кого нужно особо отслеживать признаки заболевания
Симптомы остеопороза нужно особо отслеживать, если Ваш пожилой родитель имеет хрупкое телосложение, худощав (женщина весит меньше 56 кг, а мужчина – менее 70 кг) и/или имеет высокий рост (женщина – выше 170 см, мужчина – выше 183 см), а также если у других старших родственников отмечались переломы различных костей.
Не менее важна ежегодная диагностика остеопороза, если у пожилого человека, независимо от роста и веса, имеется хотя бы одно из указанных заболеваний или состояний:
- заболевания околощитовидных или щитовидной желез;
- болезни надпочечников;
- сахарный диабет;
- болезнь Крона (болезнь кишечника);
- остеохондроз;
- хронический колит;
- болезнь Бехтерева;
- ревматоидный артрит;
- вредные привычки;
- рано наступившая менопауза;
- поздно начавшиеся менструации;
- недостаток кальция в пище;
- вынужденная пересадка одного из органов;
- хроническая почечная недостаточность;
- системные заболевания соединительной ткани;
- большое количество беременностей (даже если не все они заканчивались родами);
- прием препаратов: алюминия, кроворазжижающих, противоопухолевых, противосудорожных, гормонов-глюкокортикоидов, тетрациклина;
- малоподвижный образ жизни или длительный постельный режим в результате какой-то болезни.
Симптомы остеопороза
Вначале процессы медленного разрушения кости человек не ощущает: остеокласты разрушают саму костную ткань, не травмируют нервные окончания и не вызывают «обрушивание» костных балок на сосуды, проходящие в кости. Поэтому первые симптомы, на которые нужно обратить внимание – это признаки нарушения кальциевого баланса. Это сочетание:
- учащения сердцебиения выше 80 ударов в минуту при нормальном самочувствии;
- раннего поседения;
- усиленного образования налета на зубах;
- шаткость зубов;
- судороги в икроножных мышцах по ночам;
- деформация ногтей.
Когда масса костной ткани уменьшается на 10%, начинают появляться первые переломы. Обычно они появляются под влиянием минимальной травмы: слабого удара, неудачного поворота, вынужденного прыжка, когда человек не заметил ступеньку и с усилием приземлился на ноги. Такие переломы локализуются в грудном или поясничном отделе позвоночника, и, пока их 1 или 2 несвязанных между собой, к появлению каких-то заметных симптомов не приводят.
Когда трещины образуются в нескольких соседних позвонках, появляется боль в спине. Она:
- имеет острый характер;
- слабее утром, а к вечеру нарастает;
- усиливается в дождливую и грозовую погоду;
- распространяется по межреберным промежуткам до передней стенки живота;
- не дает долго сидеть или стоять, заставляя менять положение;
- при кашле, резком повороте тела, чихании, поднятии тяжести в спине возникает прострел;
- длится несколько дней, после этого принимает тупой характер, а потом исчезает.
Тупая боль в спине появляется приступообразно. В основном, ее провоцируют травмы или физическая активность. Между приступами может пройти 1-2 месяца, но межприступный период может длиться и годы.
Постепенно теряется подвижность спины: становится трудно сгибаться, поворачиваться, а потом даже вставать и садиться. Формируется нарушение осанки: это может быть сколиоз, когда одно плечо становится заметно ниже другого, но может развиваться и «горб аристократки», когда заметна выраженная сутулость в грудном отделе позвоночника. Связано это с тем, что в результате пористости позвонков они «проседают» в передних отделах.
Следующим симптомом остеопороза позвоночника является уменьшение роста человека, что можно заметить по одежде: за несколько лет теряется 3-5 и более сантиметров роста. Можно также заметить появление складок кожи по бокам живота или, если подкожная клетчатка на животе хорошо выражена, то заметно, что жировая складка идет не четко горизонтально, а под углом.
Очень редко остеопоротические переломы позвоночника ведут к сдавливанию корешков спинного мозга, проходящих в позвоночных отверстиях. Тогда возникают тянущие боли и ощущение «мурашек» в одной ноге, нарушается ее чувствительность.
Остеопороз приводит к нарушениям целостности не только позвонков – пострадать может любая из трубчатых костей. Наиболее часто переломы происходят в лучевой кости предплечья и шейке бедренной кости – как осложнение остеопороза суставных поверхностей этих костей. Еще до нарушения целостности этих костей болезнь можно заподозрить по таким симптомам, как:
- хруст в суставе;
- отечность и деформация сустава;
- плохая подвижность с утра, которая в течение дня проходит.
Перелом возникает после незначительной травмы, которую человек даже не всегда фиксирует сознанием. При нарушении целостности шейки бедра вдруг возникают сильные боли в паху, появляется неудобство при попытках встать на больную ногу, которая становится на несколько сантиметров короче.
Перелом лучевой кости сопровождается появлением боли в лучезапястном суставе, нарушением движения кистью. Он тоже возникает как будто спонтанно, после незаметной травмы.
К счастью, переломы костей и инвалидность можно предотвратить. Для этого нужно ежегодно проходить обследование – денситометрию. Эта безболезненная процедура определяет плотность костной ткани, и дает основание к назначению лечения, укрепляющего кости. Каким методом – ультразвуковым, томографическим или рентгенологическим – ее лучше всего проводить именно в Вашем случае, скажет врач травматолог-ортопед.
Источник
