Шунты переломы
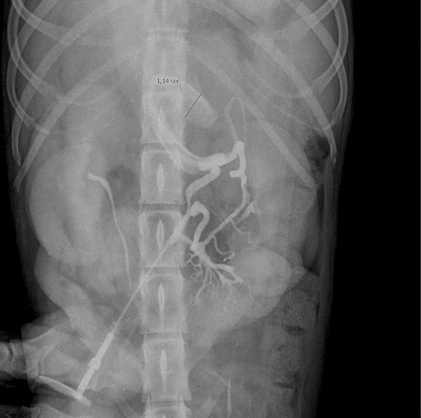
Портосистемные шунты
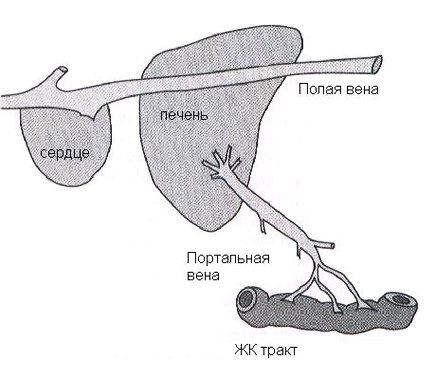 Рис.1. Схема нормального портального кровотока.
Рис.1. Схема нормального портального кровотока.
Портосистемные (портокавальные) шунты — это неправильные сосудистые соединения между печеночной портальной веной (кровеносным сосудом, который соединяет желудочно-кишечный тракт с печенью) и системным кровообращением (Рис.2, 2а). Такие аномальные анастомозы направляют кровь от желудочно-кишечного тракта в системный кровоток, минуя печень и тем самым ограничивая жизненно важные функции печени в метаболизме и детоксикации продуктов обмена, а также барьерные функции защиты от кишечных болезнетворных микроорганизмов. В значительной степени такие нарушения подвергают организм влиянию токсичных продуктов пищеварения и проявляются симптомами печеночной недостаточности.
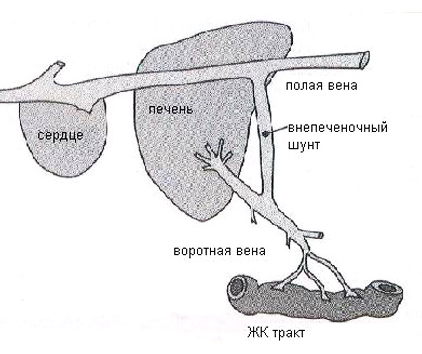
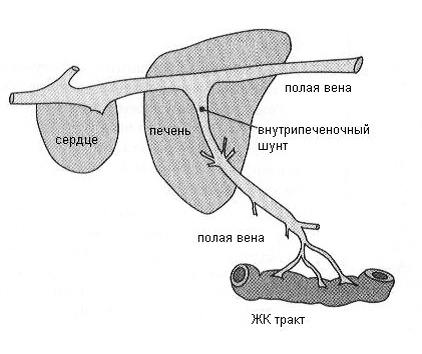 Рис.2, 2а. Схемы патологического портального кровотока
Рис.2, 2а. Схемы патологического портального кровотока
Портосистемные шунты могут быть как врожденными, так и приобретенными, т. е. образованными вследствие какой-то болезни, полученной в течение жизни. Врожденные шунты более распространены и составляют приблизительно 75 % всех случаев. Классифицируются шунты согласно их местоположению как внепеченочные или внутрипеченочные.
До настоящего времени, определено шесть главных типов врожденных шунтов:
- Шунт ductus venosus — сосуд, соединяющий пупочную вену с каудальной полой веной у плода. Ductus venosus является эмбриональным венозным сосудом, выходящим из пупочной вены, который пересекает печень, впадает в печеночную вену и затем — в каудальную полую вену.
- Портокавальный шунт — дренаж портальной вены в каудальную полую вену.
- Портально-непарный шунт — дренаж портальной вены в непарную вену.
- Соединение портальной вены и каудальной полой вены с непарной веной в сегмент полой вены преренально.
- Атрезия портальной вены (гипоплазия) с развитием множественных коллатеральных портосистемных анастомзов (ранее названный портальный фиброз).
- Гепатопортальная микроваскулярная дисплазия.
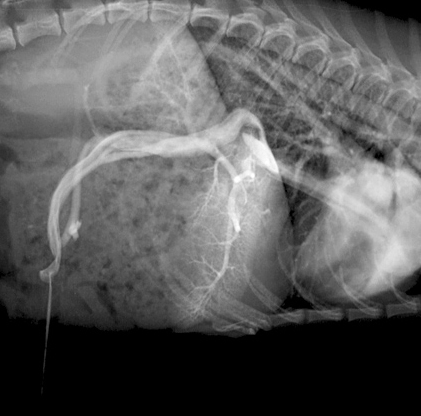
 Слева — Шунт ductus venosus — сосуд, соединяющий пупочную вену с каудальной полой веной у плода.
Слева — Шунт ductus venosus — сосуд, соединяющий пупочную вену с каудальной полой веной у плода.
Справа — Гепатопортальная микроваскулярная дисплазия.
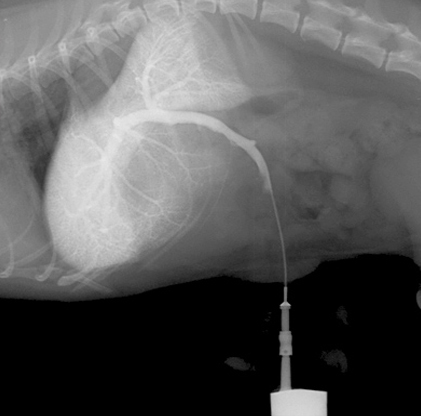
 Портокавальный шунт — дренаж портальной вены в каудальную полую вену.
Портокавальный шунт — дренаж портальной вены в каудальную полую вену.
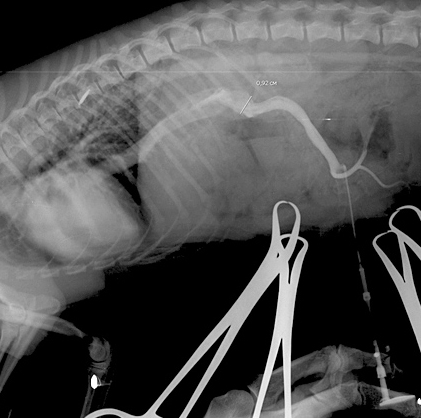
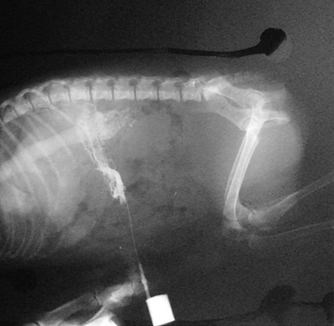 Слева — Соединение портальной вены и каудальной полой вены с непарной веной в сегмент полой вены преренально.
Слева — Соединение портальной вены и каудальной полой вены с непарной веной в сегмент полой вены преренально.
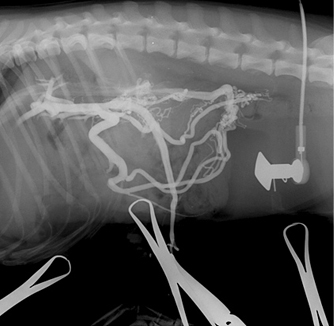
Справа — Атрезия портальной вены (гипоплазия) с развитием множественных коллатеральных портосистемных анастомозов.
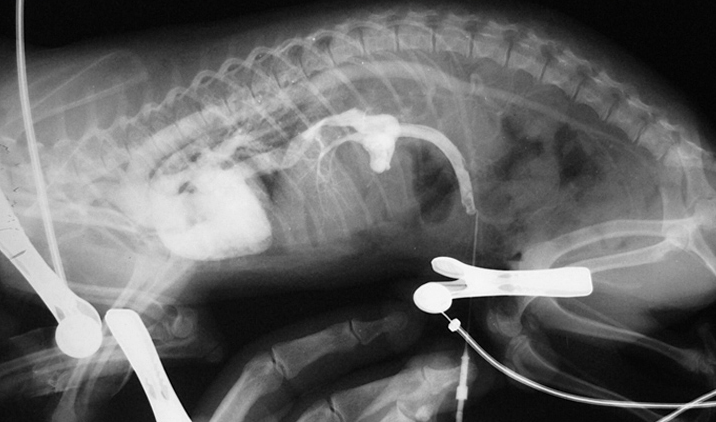 Слева — Атрезия портальной вены (гипоплазия) с развитием множественных коллатеральных портосистемных анастомозов.
Слева — Атрезия портальной вены (гипоплазия) с развитием множественных коллатеральных портосистемных анастомозов.
Справа — Частичное заполнение сосудов печени. Собака породы йоркширский терьер.
Врожденные шунты чаще встречаются у чистопородных собак. Большая предрасположенность отдельных пород к этой патологии предполагает ее генетическую обусловленность.
Внепеченочные шунты составляют до 90 % всех случаев, они характерны для маленьких пород собак и кошек.
Внутрипеченочные шунты распространены у собак крупных пород и не превышают 25 % случаев.
Микроваскулярная дисплазия сосудов печени представляет собой особую форму внутрипеченочных шунтов, при которой не возникают крупные сосудистые анастомозы.
Приобретенные портокавальные шунты образуются как вторичное осложнение при патологиях, приводящих к длительному повышению портального давления. Хроническая портальная гипертензия способствует открытию атрофированных эмбриональных сосудистых сетей или образованию новых соединений. Чаще всего такие шунты встречаются у взрослых собак с циррозом, новообразованиями или воспалительными заболеваниями печени. В отличие от врожденных шунтов, при приобретенных обычно образуются множественные анастомозы.
Важным вопросом для заводчиков является вопрос генетической обусловленности данного заболевания.
На сегодняшний день у большинства пород собак генетической обусловленности не выявлено. Портосистемные шунты считают врожденными и чаще всего встречаются у миттельшнауцеров, йоркширских терьеров, ирландских волкодавов, керн терьеров, мальтийских болонок, золотистых ретриверов, лабрадоров и ирландских сеттеров. Единичные типичные внепеченочные шунты встречаются у мелких и карликовых пород, тогда как единичные внутрипеченочные шунты встречаются у собак крупных пород. У кошек почти всегда встречаются внепеченочные шунты, но при этом встречаемость у кошек значительно меньше, чем у собак.( Susan Mitchell2/19/2009,)
Хотя большинство исследователей полагают, что эти аномалии не являются наследственными, обследование щенков ирландских волкодавов выявило, что приблизительно у 3 % из них есть портосистемные шунты (Meyer et al 1995, Ubbink et al 1998, Kerr & van Doorn 1999).
Различные наблюдения показали, что есть генетическое основание к портосистемным шунтам у ирландских волкодавов, однако тип наследования еще не определен. Выявлено, что образование шунтов не связано с полом животного, поскольку оба пола поражаются одинаково (Meyer et al 1995, Ubbink et al 1998, White et al 1998, Tobias 2003, von Burgistein 2007, van Steenbeek et al 2009).
Еще одной породой, у которой выявлено генетическое основание появления портосистемных шунтов, является йоркширский терьер. По данным, представленным Robert M. Hardy, существует генетическое влияния на образование портосистемных шунтов у мальтийских болонок из Австралии, керн терьеров из США и ирландских волкодавов. Значительные различия в виде шунтов предполагают наличие повреждающего фактора, который может вызвать порок развития эмбриональной сосудистой сети. Но это предположение до сих пор еще не доказано (Robert M. Hardy).
Серьезность клинических симптомов зависит от объема шунтируемой крови и местоположения сосуда шунтирования. Кровь от желудка, поджелудочной железы и двенадцатиперстной кишки, селезеночной области являются самой важной для обеспечения нормального питания печени. Инсулин играет особенно важную гепатотрофическую роль, хотя другие непанкреатические факторы также необходимы.
Таким образом, клинические симптомы и печеночная атрофия являются самыми тяжелыми у животных с гастродуоденально-панкреатическим венозным шунтированием. Во многих случаях клинические симптомы проявляются эпизодически; присутствуя в течение нескольких часов или от одних до двух суток, затем животное возвращается к «нормальному» состоянию. Ухудшение состояния после приема пищи встречается в 25 % случаев. Желудочно-кишечные симптомы присутствуют в 75 % случаев с портосистемными шунтами. Эти симптомы обычно носят не слишком выраженный характер. Из видимых симптомов — это анорексия, рвота, гиперсаливация, понос, извращенный аппетит и иногда полифагия; не очень выраженные — полидипсия и полиурия, редкий асцит, большая чувствительность к анестезирующим средствам и отсутствие толерантности к транквилизаторам. У восемнадцати собак из двадцати (которым применялись средства для наркоза) процесс восстановления после использования наркотических препаратов был более длительным (Robert M. Hardy).
Одним из основных биохимических показателей является уровень желчных кислот. По концентрации сывороточных желчных кислот нельзя дифференцировать болезни печени, однако, если их концентрация после приема корма сильно возрастает (более 150 ммол/л), можно предполагать наличие цирроза или другое портосистемное шунтирование.
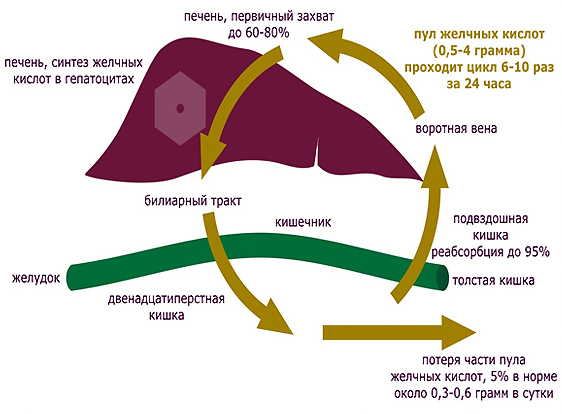
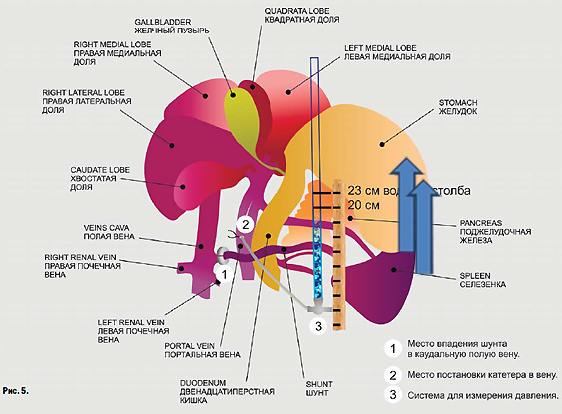 Схема измерения портального давления у собак. При повышении давления выше 20 см водного столба будет развиваться асцит.
Схема измерения портального давления у собак. При повышении давления выше 20 см водного столба будет развиваться асцит.
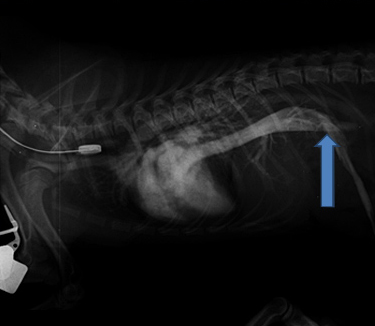
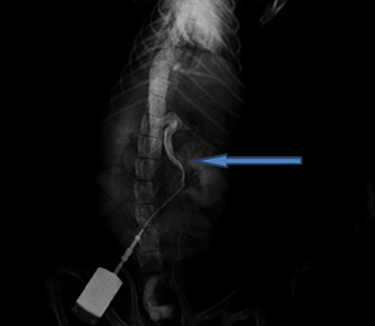 Пример диагностики и лечения шунта. Собака породы йоркширский терьер.
Пример диагностики и лечения шунта. Собака породы йоркширский терьер.
Видео — Операция (Портосистемные шунты)
Литература
- Susan Mitchell, DVM Diplomate ACVSPosted 8/13/2004 Reviewed and updated 2/19/2009 by Holly S. Mullen, DVM, Diplomate ACVS(https://www.acvs.org)
- Robert M. Hardy, DVM, MS, DACVIM Professor Department of Small Animal Clinical Sciences College of Veterinary MedicineUniversity of Minnesota St. Paul, MN 55108
- Bell JS (2007) Exploring the Mysteries of Liver Shunts. Tufts’ Canine and Feline Breeding and Genetics Conference September 13-14th Strubridge, Massachusetts accessed 22.8.2011
- Bell JS (2010) Genetic Testing and Genetic Counseling in Pet and Breeding Dogs. 35th World Small Animal Veterinary Association World Congress Proceedings. 2-5th June 2010, Geneva, Switzerland. accessed 22.8.2011
- Von Burgistein SRU (2007) Lifespan and Causes of Death in the Irish Wolfhound: Medical, Genetical and Ethical Aspects Inaugural-Dissertation Zur Erlangung der Doktorwürde der Vetsuisse-Fakultät der Universität Bern accessed 22.8.2011
- Center SA (1990) Liver function tests in the diagnosis of portosystemic vascular anomalies. Seminars in Veterinary Medicine and Surgery 5: 94-99
- Center SA (2006) Hepatic Vascular Disorders in Small Breed Dogs World Small Animal Veterinary Association World Congress Proceedings accessed 22.8.2011
- D’Anjou M-A, Penninck, Cornejo L and Pibarot P (2004) Ultrasonographic diagnosis of portosystemic shunting in dogs and cats. Veterinary Radiology and Ultrasound 45: 424–437
- Gerritzen-Bruning M, van den Ingh T and Rothuizen J (2006) Diagnostic value of fasting plasma ammonia and bile acid concentrations in the identification of portosystemic shunting in dogs. Journal of Veterinary Internal Medicine 20: 13-19
- Hall E, Murphy K and Darke P (2003) Congenital Vascular Anomalies. In: Notes on Canine Internal Medicine 3rd edition. Blackwell Publishing, Oxford. pp 274
- Harvey J and Erb HN (1998) Complete Ligation of Extrahepatic Congenital Portosystemic Shunts in Nonencephalopathic Dogs. Veterinary Surgery 27: 413–416
- Hunt TG (2004) Effect of breed on anatomy of portosystemic shunts resulting from congenital diseases in dogs and cats: a review of 242 cases. Australian Veterinary Journal 82: 746–749
- Kerr MG and van Doorn T (1999) Mass screening of Irish wolfhound puppies for portosystemic shunts by the dynamic bile acid test. Veterinary Record 144: 693-696
- Kummeling A, Van Sluijs FJ and Rothuizen J (2004) Prognostic Implications of the Degree of Shunt Narrowing and of the Portal Vein Diameter in Dogs with Congenital Portosystemic Shunts. Veterinary Surgery 33: 17–24
- Lamb CR (1996) Ultrasonographic diagnosis of congenital portosystemic shunts in dogs: results of a prospective study.Veterinary Radiology and Ultrasound 37: 281–288
- Lawrence D, Bellah JR and Diaz R (1992) Results of surgical management of portosystemic shunts in dogs: 20 cases (1985-1990). Journal of the American Veterinary Medical Association 201: 1750-3
- Lee KCL, Lipscomb VJ, Lamb CR, Gregory SP, Guitian J and Brockman DJ (2006) Association of portovenographic findings with outcome in dogs receiving surgical treatment for single congenital portosystemic shunts: 45 cases (2000–2004).Journal of the American Veterinary Medical Association 229: 1122-1129
- Mehl ML, Kyles AE, Hardie EM, Kass PH, Adin CA, Flynn A, De Cock H and Gregory CR (2005) Evaluation of ameroid ring constrictors for treatment for single extrahepatic portosystemic shunts in dogs: 168 cases (1995-2001). Journal of the American Veterinary Medical Association 226: 2020-2030
- Meyer HP, Rothuizen J, Ubbink GJ and van den Ingh TS (1995) Increasing incidence of hereditary intrahepatic portosystemic shunts in Irish wolfhounds in The Netherlands (1984 to 1992). Veterinary Record 136: 13-6
- Meyer HP, Rothuizen J, Tiemessen I, van denBrom WE and van den Ingh TSGAM (1996) Transient metabolic hyperammonaemia in young Irish wolfhounds. Veterinary Record 138: 105-107
- Rothuizen J, Biewenga WJ and Mol JA (1995) Chronic glucocorticoid excess and impaired osmoregulation of vasopressin release in dogs with hepatic encephalopathy. Domestic Animal Endocrinology 12: 13-14
- Ruland K, Fischer A and Hartmann K (2010) Sensitivity and specificity of fasting ammonia and serum bile acids in the diagnosis of portosystemic shunts in dogs and cats. Veterinary Clinical Pathology 39: 57-64
- Swalec KM (1993) Portosystemic shunts. In: Disease Mechanisms in Small Animal Surgery 2nd edition. Edited by MJ Bojrab. Lea and Febiger, Philadelphia pp 298
- Tobias KM (2002) Portosystemic Shunts: Diagnosis and Medical Management. Western Veterinary Conference accessed 22.8.2011
- Tobias KM (2003) Determination of inheritance of single congenital portosystemic shunts in Yorkshire terriers. Journal of the American Animal Hospital Association 39: 385-389
- Tobias KM and Rohrbach BW (2003) Association of breed with the diagnosis of congenital portosystemic shunts in dogs: 2,400 cases (1980-2002). Journal of the American Animal Hospital Association 223: 1636-1639
- Ubbink GJ, van de Broek J, Meyer HP and Rothuizen J (1998) Prediction of inherited portosystemic shunts in Irish Wolfhounds on the basis of pedigree analysis. American Journal of Veterinary Research 59: 1553-6
- Van Steenbeek F, Leegwater P, Van Sluijs F, Heuven H and Rothuizen J (2009) Evidence of Inheritance of Intrahepatic Portosystemic Shunts in Irish Wolfhounds. Journal of Veterinary Internal Medicine 23: 950–952
- Vogt JC, Krahwinkel DJ Jr, Bright RM, Daniel GB, Toal RL and Rohrbach B (1996) Gradual occlusion of extrahepatic portosystemic shunts in dogs and cats using the ameroid constrictor. Veterinary Surgery 25: 495-502
- Wess G, Unterer S, Haller M, Hasler A, Reusch C and Glaus T (2003) Recurrent fever as the only or predominant clinical sign in four dogs and one cat with congenital portosystemic vascular anomalies. Schweizer Archiv für Tierheilkunde 145:363-368
- White RN, Burton CA and McEvoy FJ (1998) Surgical treatment of intrahepatic portosystemic shunts in 45 dogs. Veterinary Record 142: 358-365
- Winkler JT, Bohling MW, Tillson M, Wright JC and Ballagas AJ (2003) Portosystemic Shunts: Diagnosis, Prognosis, and Treatment of 64 Cases (1993–2001). Journal of the American Animal Hospital Association 39: 169-185
Источник
Шинирование челюсти – это ее фиксация в неподвижном состоянии. К такой мере прибегают ортопеды при переломах кости, что гарантирует правильное срастание и ускоряет процесс реабилитации. Лечение пациентов с такой травмой вызывает сложности. Методика шинирования позволяет добиться абсолютной иммобилизации, сводит риск осложнений к минимуму.
Виды шинирования челюсти
Вид шинирования определяет врач в индивидуальном порядке, в зависимости от сложности перелома.

На выбор метода влияют такие факторы:
- смещение отломков;
- дробление кости;
- степень повреждения зубов и мягких тканей;
- местно локализации перелома;
- возможность реконструкции костных отломков или остеосинтез (внедрение искусственных фиксаторов).
Как проходит наложение шины при переломе челюсти
Все манипуляции по установке фиксирующей конструкции проводят под местным обезболиванием.
Одностороннее шинирование
Эффективным способом шинирования при переломе нижней челюсти является односторонняя фиксация. Для создания неподвижности используют конструкции из изогнутых проволок. Их закрепляют у основания коронки жевательных зубов для фиксации челюсти в анатомически правильном положении.
Способ частично сохраняет физиологическую подвижность, которая необходима для жевания. Это щадящий метод лечения, который не доставляет пациентам сильного дискомфорта.
Двухстороннее шинирование
Шина устанавливается на верхнюю и нижнюю челюсть. Для репозиции костных фрагментов используют гладкие скобы или шины с распорочным изгибом. Конструкция крепится с помощью зацепных петель и имеет межчелюстные тяги.
Такие иммобилизационные средства готовят для каждого пациента отдельно. При правильном изготовлении шина должна:
- проходить по линии шеек зубов;
- прикасаться к каждому зубу;
- в точности повторять кривизну прикуса;
- не должна травмировать десневые сосочки;
- не должна пружинить.
При двустороннем шинировании также применяют шину Васильева – лента с зацепными петлями из нержавеющей стали.
Двухчелюстное шинирование
Для одновременной фиксации обеих челюстей используют парные элементы – конструкции с крючками и резиновыми кольцами для плотного прижатия костей, стягивания.
С целью лечения переломов со смещением пациентам устанавливают конструкции с распорками. Они предотвращают деформацию зубного ряда и самой челюсти. Эластичные лигатуры безопасные, надежные и простые в наложении на травмированные участки.
Показания к двусторонней иммобилизации
- полный разлом верхней челюсти;
- множественные переломы;
- риск внутричерепных осложнений.
Перед шинированием
Перед лечебной иммобилизацией проводят тщательную диагностику, выявляют степень разрушения челюсти, целостность зубов.
Случаи, при которых зубы могут удалить:
- выраженное расшатывание зуба с надломом корневой зоны;
- повреждение с последующим гнойным воспалением;
- зуб, не подлежащий эстетическому восстановлению;
- вколачивание в челюсть;
- если зубы мешают установке шин.
Если есть возможность сохранить свои зубы, пациентам проводят процедуру шунтирования челюсти. Зубной ряд фиксируют с помощью приспособлений, позволяющих надолго сохранить их неподвижность. Если зубные корни отходят от лунок, не прилегают плотно к мягким тканям – это прямое показание к шунтированию.
Используемые материалы
В большинстве случаев применяют лигатурную проволоку из нержавеющей стали, меди. Это доступный и недорогой способ восстановления целостности костей.
Если отломки смещены, используют средства для остеосинтеза – мини-пластины, шурупы, винты, скобы со специально заданными свойствами. При оскольчатых переломах нижней челюсти применяют быстротвердеющие пластмассы.
Как проходит лечение
Шинирование челюстей при переломах – это начальный этап продолжительного лечения и реабилитации. Сложность наложения фиксаторов зависит от выбранной конструкции.
При неосложненных переломах на челюсть накладывают шину, закрепляют ее на жевательных зубах. Если происходит иммобилизация двух челюстей, их соединяют резиновыми лигатурами, что обеспечивает неподвижность.
Алгоритм наложения шины Тигерштедта (назубная):
- Подкожно ввести атропин, это снизит выработку слюны во время проведения манипуляции.
- Провести местную анестезию
- Шину изгибать постепенно, слева направо (некоторые врачи изгиб начинают с места перелома).
- Во время изгибания шину держат правой рукой с помощью специальных крампонных щипцов, левой рукой задают нужную форму.
- После примерки на зубах, дальнейшее формирование шины производится не во рту.
- Готовая шина должна прилегать к каждому зубу и располагаться в нижней половине коронки.
- Конструкцию фиксируют лигатурной проволокой (закручивают по часовой стрелке).
Остеосинтез – хирургический метод лечения переломов. Он проводится открытым и закрытым способом. Бывает очаговый (фиксатор пересекает щель разлома) и внеочаговый (фиксаторы крепятся над переломом) остеосинтез.
Сколько ходить с шинами при переломе челюсти
 Процесс сращения костей — длительный. С учетом трудностей создания абсолютной неподвижности, больших рисков повторного смещения костных отломков больные вынуждены носить конструкцию во рту несколько месяцев.
Процесс сращения костей — длительный. С учетом трудностей создания абсолютной неподвижности, больших рисков повторного смещения костных отломков больные вынуждены носить конструкцию во рту несколько месяцев.
При частичном переломе или трещине иммобилизация может длиться 1,5-2 месяц при условии строгого соблюдения режима и выполнении всех рекомендаций врача. Восстановление после осложненных травм длится от 6 месяцев до года. Все это время больной вынужден носить фиксаторы.
Длительное обездвиживание также показано при массивном повреждении зубов. Возвращение зубного ряда в нормальное состояние занимает не менее 12 месяцев. При уменьшении этого срока сохраняется подвижность корневой зоны.
Когда снимают шины
Показание к снятию шин – рентгенологический снимок, подтверждающий полное сращение костей, образование костной мозоли. Перед тем, как снять шину, лечащий врач также учитывает вероятность развития посттравматических осложнений – вторичное смещение отломков, ложный сустав, деформация челюстей.
После оценки всех факторов, результатов анализов, доктор принимает решение, когда снимут шины.
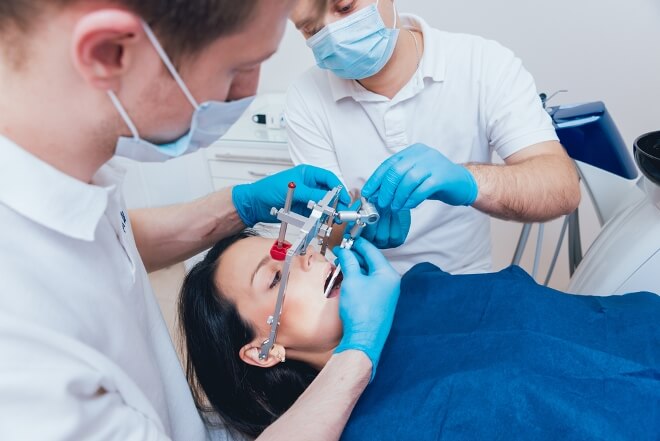
Как снимают шины после перелома челюсти
После продолжительного ношения конструкции во рту у пациентов может возникнуть вопрос, больно ли снимать шину с челюсти. У специалистов эта манипуляция не вызывает сложности.
Затруднения могут возникнуть при развитии контрактур (ограничение движений в нижнечелюстном суставе). При необходимости открыть рот возникают болевые ощущения разной интенсивности. Это неизбежные последствия при длительной неподвижности сустава.
Некоторые люди испытывают только дискомфорт. Это зависит от того, сколько они ходили с конструкцией в ротовой полости, болевого порога нервной системы.
После снятия шин в обязательном порядке проводят профессиональную гигиеническую чистку (санацию) ротовой полости. При обнаружении хронических очагов инфекции (кариес) пациент проходит стоматологическое лечение.
Восстановительный период
Период восстановления функциональности челюстей зависит от таких факторов:
- степень тяжести, вид перелома;
- продолжительность лечения;
- отсутствие или наличие осложнений;
- возраст пациента;
- наличие сопутствующих внутренних болезней.
Возвращение полноценного функционирования сустава не всегда возможно. Здесь на первый план выходит ответственность и исполнительность самого пациента. Чтобы вернуть здоровую работу челюсти, необходимо строго соблюдать все прописанные рекомендации. Длительная, скрупулезная реабилитация – залог нормальной деятельности челюстных суставов.
Реабилитационные мероприятия:
- ЛФК для разработки суставов. Все упражнения выполняются с полной амплитудой даже при болевых ощущениях;
- регулярные курсы лечебного массажа;
- физиотерапевтические процедуры – аппликации парафина, грязелечение, ультразвук, электрофорез с кальцием, УФ-облучение в зимнее время;
- щадящая пища.
Правильное питание после шинирования
После снятия шин важно правильно питаться в домашних условиях. Принимаемая пища должна быть мягкой, перетертой, вареной или запеченной, не требующей активного пережевывания.
После длительного нахождения фиксаторов во рту у пациентов часто развивается чувствительность зубной эмали. Поэтому не рекомендуют употреблять горячую, холодную, кислую, соленую, острую пищу.
На фоне жидких блюд постепенно вводится пюреобразная еда. Можно употреблять запеченные овощи, фрукты, рыбу. Первое время исключить мясо, включая нежные сорта птицы. Отварное мясо можно измельчать блендером и употреблять в составе супов, в качестве пюре.
Чтобы человек получал необходимое количество полезных нутриентов, в рацион вводят белковые коктейли, творог, муссы из каш, пудинги с грибами, яйцами, рисом, сыром, молотыми орехами.
Рекомендации по питанию:
- первое время используйте трубочку для употребления пищи;
- обогатите рацион кальцием;
- обеспечьте высокую калорийность приготовленных блюд;
- восполняйте потребность организма в полезных веществах с помощью витаминных комплексов в виде растворимых шипучих таблеток Омега-3 в жидкой форме.
Шинирование челюстей при переломах – единственный эффективный способ лечения травмы. Методику используют во всех передовых отечественных и зарубежных клиниках. Обездвижение создает дискомфорт на протяжении всей терапии и сопряжено с посттравматическими осложнениями. При качественном лечении и правильной реабилитации человек со сломанной челюстью полностью восстанавливается и возвращается к нормальной деятельности.
Источник
