Сестринский процесс при переломе нижней челюсти
Уход за больными челюстно-лицевой хирургии.В полости рта у человека всегда имеется большое количество патогенных микроорганизмов. Особенно разнообразна и вирулентна микрофлора при наличии зубов с гангренозно распавшейся пульпой и при воспалительно-деструктивном патологическом процессе в периодонте. Повреждения челюстно-лицевой области, особенно раны, проникающие в полость рта, переломы челюстей с повреждением слизистой, в первые же часы после травмы инфицируются патогенной микрофлорой, что способствует развитию в них гнойного и гнилостного процессов. Соответствующим уходом за пациентом можно предупредить развитие таких осложнений и улучшить условия для заживления раны. Правильно организованный уход за полостью рта в общем комплексе лечебных мероприятий имеет существенное значение. При переломах челюстей, прежде всего огнестрельных, из-за болезненности и отечности тканей больной не может самостоятельно очистить полость рта, такие пациенты чаще не в состоянии пережевывать пищу. Пищевые остатки, сгустки крови, частицы омертвевших тканей задерживаются в полости рта, в межзубных промезкутках, особенно если наложены назубные проволочные шины и т. п., и создают благоприятные условия для бурного размножения гнилостных и гнойных микроорганизмов. Поэтому основой специального ухода за пациентом является тщательное очищение полости рта от остатков пищи, густой слизи, сгустков крови, что лучше всего достигается промыванием (инстилляциями) полости рта обильной струей жидкости-антисептика из резинового баллона или ирригационной кружки (рис. 35). Для промывания применяют теплый (37— 38 °С) 1 % раствор калия перманганата или фураци-лина в разведении 1:5000. Остатки пищи, задерживаемые между лигатурами и резиновыми кольцами и не смытые струей жидкости, удаляют деревянной палочкой с ватным шариком на конце, смоченным 3 % раствором водорода пероксида. Наиболее плотно фиксированные на шинах и зубах остатки пищи извлекают из щелей между шиной и зубами зубоврачебным пинцетом. Одночелюстные шины можно очистить зубной щеткой, если эта процедура не вызывает боли, после чего вновь проводят орошение полости рта раствором антисептика. Такую очистку шин необходимо выполнять после каждого приема пищи, не менее 5—6 раз в день. Ходячие больные после обучения сами промывают полость рта. При плохом уходе за полостью рта появляется гнилостный запах. Для ходячих пациентов в палате или в специальной комнате подвешивают ирригационную кружку, в случае большого количества пациентов выделяют ирригационную комнату, в которой кружку заменяет металлический бак вместимостью 20—30 л, имеющий у дна один или несколько кранов. На краны надевают резиновые дренажные трубки с зажимами, и каждый пациент, присоединив к трубке индивидуальный стерильный наконечник, самостоятельно орошает полость рта над раковиной.
Днем наконечники хранятся в банках с дезинфицирующим раствором около кровати пациента, ночью дежурный персонал промывает наконечники, стерилизует их кипячением, а утром вновь раздает пациентам. Перед промыванием полости рта на пациента надевают клеенчатый фартук. У пациентов с повреждениями челюстей и особенно слизистой полости рта отмечается повышенное выделение слюны. Для уменьшения саливации им дают ежедневно по 1—2 таблетки аэрона или по 5—8 капель настойки белладонны 2—3 раза в сутки, или вводят под кожу 0,5—1 мл 1 % раствора атропина сульфата. Самым эффективным средством в борьбе с гнилостным запахом является тщательный уход за полостью рта. Для предупреждения мацерации кожи при постоянном вытекании слюны и орошающей жидкости кожу на подбородке и шее смазывают 10 % раствором медного купороса и покрывают тонким слоем вазелина или цинковой мазью. У пациентов с повреждением челюстно-лицевой области, как правило, нарушаются условия естественного приема пищи. В таких случаях используют поильники. Современный фарфоровый поильник напоминает обычный чайник для заварки чая, только внутри его нет решетки у розкка и он не имеет крышки. Перед кормлением на рожок поильника надевают резиновую трубку длиной 20—25 см. Для питания пациентов с переломами челюстей, если у них нет заболеваний желудочно-кишечного тракта и других органов и систем, требующих специальной диеты, могут применяться все продукты, но они должны быть подвергнуты специальной механической обработке. Для питания больных с челюстно-лицевыми повреждениями применяются две диеты. Первая предназначена для пациентов, которые могут питаться только через поильник или зонд. Это так называемая «зондовая» (жидкая) диета. Для приготовления блюд второй диеты продукты после термической обработки пропускают только через мясорубку, после чего их разводят до кашицеобразной консистенции. Эту пищу (мягкая диета) больные могут принимать без трубки. Большое значение имеет температура подаваемой пищи, оптимальной принято считать температуру 40—50 °С. При кормлении больного через поильник пища должна поступать в полость рта небольшими порциями, по 5—10 мл Если больной может сидеть, то его удобнее кормить в сидячем положении. Тяжелобольных кормят в положении лежа на спине со слегка приподнятой головой. При повреждениях, сопровождающихся большими сквозными дефектами тканей щек, губ и челюстей, конец резиновой трубки доводят до корня языка. Если применено межчелюстное скрепление отломков челюстей, трубку вводят до середины языка через имеющиеся дефекты в зубном ряду или в позадимолярное пространство. Если у пациента не повреждены губы и щеки, он может активно «подсасывать» пищу из поильника. Через несколько суток больные могут уже питаться самостоятельно с помощью поильника. После окончания кормления пациент орошает полость рта большим количеством кипяченой воды или раствором фурацилина (1:5000). Через 2—3 недели, в зависимости от процесса заживления раны, пациента переводят на вторую диету, а еще через 2—3 недели — на общую. — Также рекомендуем «Одонтогенные кисты. Признаки и лечение одонтогенных кист.» Оглавление темы «Заболевания полости рта.»: |
Источник
Клинические симптомы переломов делятся на абсолютные и относительные.
К абсолютным относятся:
— патологическая подвижность (подвижность вне зоны сустава);
— крепитация костных отломков, определяющаяся при пальпации;
— деформация по оси конечности;
— усиление боли при осевой нагрузке.
К относительным относятся:
— боль;
— гематома в месте перелома;
— отек мягких тканей;
— вынужденное положение конечности;
— нарушение функции конечности (отсутствие активных движений. пассивные ограничены).
Сбор информации при переломах.
При опросе пациента медсестре необходимо выяснить обстоятельства, место, время возникновения и характер травмы. Основной жалобой является боль различной степени в месте перелома. При осмотре медсестра обращает внимание на деформацию конечности, ее вынужденное положение, наличие отека и гематомы в месте перелома. Нагрузка вдоль оси поврежденной конечности вызывает резкое усиление боли в области перелома. Кроме того наблюдается укорочение конечности (возможно ее удлинение). При пальпации обнаруживается нарушение правильного расположения костных выступов, так называемых анатомических ориентиров кости. При около- или внутрисуставных переломах наблюдается сглаживание контуров сустава, увеличение объема сустава из-за скопления крови в его полости (гемартроз). В суставе активные движения могут отсутствовать или же быть резко ограниченными из-за боли. При попытке пассивных движений возникает усиление боли, так возможны патологические движения не характерные данному суставу. При открытых переломах имеется рана, из которой истекает кровь. Пальпация выявляет болезненность, крепитацию костных отломков, патологическую подвижность, нарушение функции конечности. Перелом может осложняться травматическим шоком, кровопотерей, повреждением внутренних органов.
Проблемы пациентов:
— боль;
— нарушение двигательной активности;
— невозможность осуществлять самоуход в полном объеме:
— страх, тревога из-за травмы;
— слабость при кровотечении;
риск инфицирования при открытом переломе.
Неотложная помощь при переломе:
1. Остановка кровотечения (если это открытый перелом).
2. Обезболивание (введение анальгетиков, новокаиновые блокады).
3. Холод на место перелома.
4. Обработка краев раны, наложение асептической повязки.
5. Транспортная иммобилизация (наложение шин).
6. Госпитализация в травматологическое отделение в положении лежа на носилках.
В стационаре для уточнения диагноза проводится рентгенологическое обследование поврежденной конечности.
Лечение. Ведущей задачей лечения перелома костей является сращение отломков и восстановление нарушенной функции. Для осуществления данной задачи нужно сопоставить отломки (репозиция), обеспечить хорошую фиксацию, но при этом движения в соседних суставах и функция мышц не должны пострадать.
При выполнении репозиции (вправлении) отломков необходимо добиться полного обезболивания (провести местную анестезию или наркоз), так как боль, возникающая при смещении вызовет рефлекторное сокращение мышц, что удержит отломки в смешенном состоянии и будет препятствовать их вправлению. Существуют два способа репозиции закрытый способ (закрытая репозиция) и оперативный (открытая репозиция). При выполнении закрытой репозиции используют различные ручные манипуляции (ручная репозиция), а также специальные аппараты (аппаратная репозиция), производящие растягивание по длине или оказывающие непосредственное давление на отломки. При открытой репозиции вправление осуществляют специальными инструментами через операционный разрез в области перелома. Для фиксации отломков кости используют гипсовые повязки, скелетное вытяжение или остеосинтез.
Сестринские вмешательства при переломах:
Наблюдение за состоянием пациента:
— подготовка к диагностическим и лечебным процедурам;
— контроль за пульсом, АД, температурой тела; контроль состояния гипсовых и мягких повязок;
следить за состоянием кровообращения в поврежденной конечности (при тугой повязке у больного появляется боль в конечности, увеличивается отек, цианоз и онемение пальцев; в этих случаях повязку необходимо переменить);
— следить за положением конечности на лечебной шине при проведении скелетного вытяжения;
— надо следить, чтобы конечность не упиралась в спинку кровати. а груз не опускался на пол. Медсестра должна постоянно следить за положением пациента, так как неправильное положение может привести к неправильному сращению перелома или параличу конечности. Перестилать постель и подавать судно нужно очень осторожно, чтобы не вызвать смешение отломков;
-проводить обработку кожи вокруг спиц и место введения спиц (профилактика остеомиелита). Места введения спицы обрабатываются спиртовыми антисептическими растворами, спицы протирают спиртом, вокруг спицы в местах введения кладут салфетки, смоченные спиртом.
2. Профилактика пролежней:
— своевременная смена постельного и нательного белья; устранение складок на постели;
— смена положения в постели;
— протирание кожи камфорным спиртом;
— использование противопролежневых матрасов.
3. Профилактика пневмонии:
— дыхательная гимнастика.
4. Снижение болевых ощущений:
— введение анальгетиков по назначению врача;
— холод:
— изменение положения тела.
5. Помощь в проведении гигиенических мероприятий.
6. Помощь в восстановлении двигательной функции: лечебная физкультура (ЛФК). При длительном лежании наблюдается атрофия мышц. С целью профилактики необходимо проводить лечебную физкультуру с первых дней после травмы. Активные движения поврежденной конечности предупреждают атрофию мышц, остеопороз костей, улучшают кровообращение, ускоряют процесс костеобразования;
— массаж;
— физиотерапия.
7. Психологическая работа с пациентом и его родственниками.
Осложнения переломов:
Ранние:
1. Травматический шок.
2. Острая кровопотеря.
3. Повреждение внутренних органов.
4. Жировая эмболия.
5. Инфицирование.
Поздние.
1. Посттравматический остеомиелит.
2. Образование ложного сустава.
3. Контрактура сустава.
4. Анкилоз сустава.
5. Неправильное срастание перелома.
6. Пролежни.
7. Атрофия мышц.
8. Нарушения кровообращения и иннервации.
Источник

БИБЛИОТЕКА
МАНИПУЛЯЦИИ
ЗАБОЛЕВАНИЯ
БАЗОВЫЕ ВОПРОСЫ
КУРОРТОЛОГИЯ
ССЫЛКИ
О САЙТЕ
Категория: Сестринское дело в хирургии/Хирургические заболевания и повреждения головы
Переломы верхней челюсти
Различают три типа переломов верхней челюсти:
- линия перелома проходит горизонтально на границе альвеолярного отростка и тела челюсти;
- перелом в месте соединения челюсти с лобной и скуловой костями;
- перелом через скуловую дугу, глазницу и корень носа.
Клиническая картина
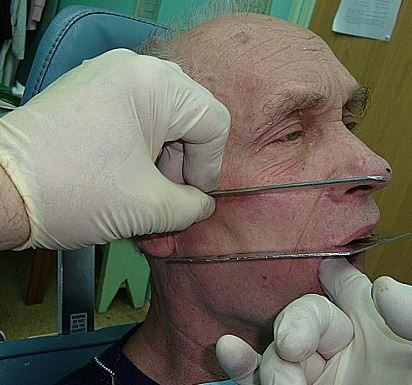
Клиника зависит от типа смещения костных отломков. Почти всегда оторванная часть челюсти опускается, при этом лицо пациента удлиняется, глаза западают. При переломах второго и третьего типов отмечается движение верхней половины лица при смыкании челюстей, симптом «очков» — кровоизлияния в веки, кровотечение из носа. Нарушается смыкание зубов. При пальпации крепитация и подвижность костных отломков. Могут быть симптомы сотрясения головного мозга.
Переломы нижней челюсти
Могут быть открытыми и закрытыми, полными и неполными, одиночными, двойными и множественными, линейными, зигзагообразными и оскольчатыми, прямыми и непрямыми, с дефектом и без дефекта кости. При осмотре при переломах со смещением отмечаются деформация нижней челюсти, нарушение прикуса, затруднение при открывании рта, сильная боль в месте переломе при глотании и попытке жевать. При переломах без смещения при пальпации чёткая локальная болезненность, отёк, асимметрия лица, боль при жевании. Уточняют диагноз с помощью рентгенографии.
Первая помощь, транспортировка, лечение и уход за пациентами с переломами челюстей
Кровотечение останавливают путём наложения давящей повязки. Если пациент без сознания, необходимо для профилактики асфиксии очистить полость рта от слизи, крови, костных отломков, выбитых зубов.
Язык обёртывают салфеткой и подтягивают вперёд для предупреждения западения.
Для иммобилизации верхней челюсти можно положить в рот палочку или дощечку и фиксировать её концы к голове бинтами, если нет специальной шины-ложки или шины-дощечки. Нижнюю челюсть можно зафиксировать пращевидной повязкой.
При переломах обеих челюстей фиксируют обычно нижнюю челюсть. Пациенту вводят обезболивающие и сердечно-сосудистые средства.
При удовлетворительном состоянии пациента транспортируют в полусидячем положении. При отсутствии сознания пациента укладывают на носилки вниз лицом, положив под грудь и голову скатанное одеяло или одежду. Во время транспортировки наблюдают за дыханием пациента.
Лечение пациентов проводят в отделении или палатах челюстно-лицевой хирургии. Такие пациенты после операции нуждаются в специальном уходе. Так как челюсти у них обычно фиксированы специальными лечебными проволочными шинами, на первый план выступают проблемы жевания и глотания пищи, ухода за полостью рта.
Пациентов кормят жидкой, протёртой, кашицеобразной пищей через резиновую трубку, надетую на носик поильника. Трубка по спинке языка подводится по корню языка к зеву. Периодически сжимая трубку, регулируют поступление пищи, следя за тем, чтобы пациент не захлебнулся.
Пациентов, находящихся в тяжёлом состоянии, кормят через зонд, введённый через носовой ход в верхний отдел пищевода. Полость рта должна промываться до и поле приёма пищи слабыми растворами антисептиков.
См. хирургические заболевания и повреждения головы
Саенко И. А.
Источники:
- Барыкина Н. В. Сестренское дело в хирургии: учеб. пособие/Н. В. Барыкина, В. Г. Зарянская.- Изд. 14-е. — Ростов н/Д: Феникс, 2013.
- Барыкина Н. В. Хирургия/Н. В. Барыкина.- Ростов н/Д: Феникс, 2007.
Источник
Общий уход. При повреждениях челюстно-лицевой области большое значение имеет не только своевременное проведение лечебных манипуляций, но и общий уход за пострадавшим.
При неогнестрельных и особенно при огнестрельных переломах верхней челюсти необходимо следить за состоянием носового дыхания, характером выделений из носовых ходов, освобождать носовую полость от кровяных сгустков и корок. В носовые ходы надо вводить 3—5% раствор протаргола, эмульсию стрептоцида (на вазелиновом или растительном масле).
В первые дни пострадавший должен находиться в постели в полусидячем положении; при этом устраняются застойные явления в легких и, кроме того, уменьшается опасность попадания в дыхательные пути (аспирации) содержимого полости рта (слюны, слизи, остатков пищи, гнойного и гнилостного отделяемого ран) и возникновения воспалительных легочных осложнений. Пострадавшего с более тяжелыми повреждениями, если позволяет его состояние, следует периодически переворачивать с боку на бок, что также уменьшает застойные явления в легких.
Если нарушена целость стенок ротовой полости, что сопровождается постоянным вытеканием изо рта слюны и пищи, грудь пострадавшего необходимо закрывать клеенчатым нагрудником или же подвязывать под подбородок клеенчатый или резиновый мешок-слюноприемник. Таким больным для уменьшения слюноотделения назначают три раза в день по 5—8 капель настойки белладонны (T-rae Belladon-пае). Некоторые авторы (Д. А. Энтин) рекомендовали применять для уменьшения слюноотделения аэрон. Аэрон дают два раза в день по одной таблетке (каждая таблетка аэрона содержит 0,0004 г камфарнокислого гиосдиамина и 0,0001 г скополамина), растворяя их предварительно в воде.
Уход за полостью рта. При ряде повреждений челюстей и мягких тканей челюстно-лицевой области в значительной степени страдает жевательная функция, а часто и подвижность языка, вследствие чего нарушается самоочищение полости рта. В результате этого в отдельных участках рта скапливаются гнойные выделения из ран, задерживаются остатки пищи. Все это приводит к сильному загрязнению полости рта и служит одной из причин возникновения воспалительных осложнений.
Назначение полосканий рта в таких случаях нецелесообразно, так как необходимые для очистки рта энергичные движения мягких тканей губ и щек невозможны. Поэтому при повреждениях челюстей и прилежащих мягких тканей следует регулярно производить промывания рта из кружки Эсмарха. Можно пользоваться также для этой цели большим шприцем или резиновым баллоном, но такое промывание дает меньший эффект. Обычно для промывания применяют слабый теплый раствор марганцовокислого калия 1 : 1000—1 : 2000 (один кристаллик на стакан воды). Этот раствор обладает известным дезодорирующим действием и устраняет на некоторое время неприятный запах изо рта.
Иногда для более энергичного смывания слизи со слизистой оболочки полости рта прибегают к теплым щелочным промываниям (1—2% раствор двууглекислой соды или раствор нашатырного спирта 1:400—1:600). Перед промыванием рта снимают повязку, закрывающую рану, и подвязывают больному на шею большой клеенчатый передник. Если больной может сидеть, он наклоняет голову вперед и промывание делают над большим тазом или ведром. Голову лежачего больного поворачивают набок, подставляя под нижний угол рта лоток. Кружку Эсмарха поднимают над головой больного приблизительно на высоту 1 м. Отодвигают шпателем губы и щеки, вводят в рот надетый на конец резиновой трубки наконечник (стерилизованный) и струей жидкости промывают преддверие, а затем и полость рта (рис. 319).

Чтобы больной не захлебнулся, промывания необходимо делать с перерывами. С этой же целью следует рекомендовать больному во время промывания рта производить выдох. По окончании выдоха промывание прерывают.
При наличии межчелюстного скрепления и, следовательно, неподвижности нижней челюсти полость рта промывают через дефекты зубного ряда или же направляют струю жидкости в полость рта через промежуток позади последних больших коренных зубов, вводя наконечник глубоко в преддверие полости рта попеременно справа и слева. Одновременно промывают струей жидкости сообщающиеся с полостью рта раны мягких тканей.
Больным с проникающими ранениями промывание рта и смену повязок производят 2—3 раза в день по указанию врача. Более частое промывание и необходимая при этом смена повязки слишком утомляют больного. При проникающих ранениях содержимое рта постоянно вытекает из раны, поэтому необходимо следить за состоянием кожи в окружности ранения. Если под влиянием постоянного смачивания появляется раздражение кожи, окружность раны следует смазать цинковой мазью (Ung. Zinci oxydati) или 10% раствором медного купороса (Sol. Cupri sulfurici 10%), а затем покрыть слоем вазелина.
После промывания рта удаляют пинцетом оставшиеся кусочки пищи, отторгающиеся участки тканей и костные осколки. При наличии шин проверяют состояние лигатур, прикрепляющих шину к зубам, правильность ее положения (хорошо ли прилегает к зубам, не сместилась ли на слизистую оболочку десны). Если имеется межчелюстное скрепление, контролируют состояние резиновых колечек. В случае необходимости подтягивают или сменяют лопнувшие лигатуры, заменяют резиновые колечки.
Питание. Питание больных с повреждением челюстно-лицевой области имеет свои особенности. Ввиду нарушения у таких больных функции жевания, а иногда и глотания они должны получать пищу в измельченном, кашицеобразном, а иногда и в полужидком виде.
Для введения полужидкой пищи пользуются поильником, на носик которого надевают дренажную трубку длиной 20—25 см. Конец резиновой трубки вводят в полость рта. При межчелюстном скреплении трубку проводят через дефект зубного ряда, а при наличии всех зубов ее продвигают в преддверие полости рта за последний большой коренной зуб. Приподнимая поильник и несколько наклоняя его, вливают в полость рта небольшими порциями полужидкую пищу (рис. 320).

В первые дни, чтобы больной, не приучившийся пользоваться поильником, не захлебнулся, следует периодически сжимать пальцами резиновую трубку, надетую на носик поильника. Таким путем можно обеспечить поступление в рот количества пищи, необходимого для глотка. В дальнейшем больные сами сжимают пальцами трубку, регулируя поступление пищи.
Некоторые больные вводят в рот измельченную или кашицеобразную пищу с помощью чайной ложки и засасывают ее через промежутки в зубном ряду.
При обширных повреждениях челюстно-лицевой области или присоединяющихся воспалительных процессах, обусловливающих невозможность глотания пищи, приходится в течение некоторого времени вводить пищу с помощью зонда через рот, а иногда через носовые ходы или же через прямую кишку. Следует, однако, подчеркнуть необходимость быстрого перехода на питание с помощью поильника, что значительно улучшает состояние пострадавшего, угнетенного невозможностью приема пищи обычным путем. Кроме того, это облегчает уход за больными.
В тех случаях, когда больной не может глотать, пищу вводят при помощи нетолстого желудочного зонда или резинового катетера с достаточным просветом, надетого на воронку. Зонд вводят в верхнюю треть пищевода на глубину около 25 см от уровня передних зубов или же носового отверстия. Необходимо проверять, не попал ли конец зонда в гортань и трахею. С этой целью вливают через воронку небольшое количество жидкости (не более 2—3 столовых ложек); если жидкость проходит свободно и не появляется кашель, значит зонд введен правильно. Тогда постепенно вливают в воронку жидкую пищу, которую получают больные, питающиеся е помощью поильника.
Кормление через зонд проводится 3—4 раза в день.
Через прямую кишку хорошо всасываются вода и некоторые вещества — ряд солей (хлористый натрий, хлористый кальций), углеводы (сахар, глюкоза), алкоголь. Жиры и белки, даже содержащиеся в молоке и яйцах, всасываются плохо и в небольших количествах. Следовательно, питание через прямую кишку не может быть полноценным. Поэтому введение жидкости и питательных веществ таким путем -следует рассматривать лишь как вспомогательный и временный способ питания больного.
Соли и углеводы следует вводить в изотоническом растворе (хлористый натрий — в виде 0,85—0,9% раствора, глюкозу — в 5,4% растворе, тростниковый сахар — в 8,5% растворе).
Кишечник перед введением питательной или капельной клизмы должен быть очищен. Поэтому за час до питательной клизмы делают очистительную клизму. Питательную клизму вводят подогретой до температуры тела; количество вводимой жидкости колеблется от 300 до 400 мл. При пользовании капельной клизмой (60—90 капель в минуту) количество жидкости, вводимой за один прием, можно довести до 1—1,5 л.
Источник
