Рисунок перелома костей стопы

- 31 Июля, 2019
- Ортопедия и травматология
- Бондарь Федор
Как определить перелом или ушиб стопы? Симптомы ведь у них похожие. А еще это наиболее часто встречаемые травмы в медицине, которые подстерегают людей любого возраста. У этих травм могут быть самые разнообразные причины, которые возникают не только в условиях ежедневного быта, но также и при очень интенсивных занятиях спортом, полученные на производстве или при больших ДТП.
Чтобы устранить неприятные последствия, каждый человек должен точно диагностировать у себя эти повреждения и различать ушиб стопы от возможного ее перелома, поскольку в определенных случаях именно перелом костей стопы могут путать с сильным ушибом, и наоборот.
Очень важно понимать, что от точной установки диагноза будет полностью зависеть подбор оптимального способа экстренного оказания медицинской помощи пострадавшему, а также эффективность лечения травмы, поскольку эти методы могут существенно различаться.
Так как отличить перелом и ушиб стопы (код по МКБ-10 у последнего — S90.3)? Читайте об этом дальше.
Общие симптомы
Следует знать, как отличить ушиб стопы и перелом. Ведь симптомы похожие. Главными признаками травмирования стопы являются выраженная синюшность и гематома, которая, впрочем, через несколько дней может «расползаться» достаточно далеко и высоко от места повреждения. Также у пациента может появиться отек и, конечно же, сильная боль.
При ушибе движение стопой на некоторое время может быть ограничено. Примечательно то, что такое состояние может провоцировать отекание окружающих стопу тканей, а не повреждение стопы изнутри. Если целостность костей стопы нарушается, она практически перестает двигаться – любое изменение положения будет вызывать боль, которая также может переходить на другие участки тела в результате нервной иннервации.
Даже при отсутствии ходьбы боль в стопе сохраняется — изнутри на мягкие ткани давят чрезмерно отечные поверхности, а также сместившиеся осколки кости. Происходит рефлекторное сокращение мышц, они пытаются перейти в нужное положение, но от этого снова нарастает болезненность.
Характерным симптомом имеющегося перелома считают очень выраженную гематому – вследствие нарушения целостности костей происходит повреждение всех сосудов, может отмечаться внутреннее кровоизлияние. При определенных типах переломов стопы гематома проявится только спустя 1-2 суток после повреждения, поскольку кость окружает плотный слой мышц.
Визуально проще выявить перелом стопы у человека: нога может выглядеть неестественно, ее можно сгибать в местах без суставов. При ощупывании места перелома доктор может прощупать обломки кости и даже услышать характерный хруст.
Все открытые раны при их наличии нужно тщательно обработать, дабы снизить риск возникновения инфекционного поражения. Если у человека нет прививки от столбняка, обязательно нужно провести экстренную профилактику — обработать раны специальными антисептическими составами, а также ввести противостолбнячный анатоксин.

Ушиб стопы
Ушиб стопы, код по МКБ-10 — S90.3, является не осложненным повреждением мышц, подкожной клетчатки, а также кожи, без нарушенной целостности. Главным симптомом ушиба называют сильную боль в области ноги, которое возникает практически сразу.
Синюшность кожи может также проявляться после ушиба или когда пройдет некоторое время. Результатом ушиба может быть небольшая гематома или опухлость. Боль через несколько часов становится более выраженной, она приобретает резкость и остроту, после чего может становиться тупой, ноющей.
Если полностью исключается риск перелома, боль спустя несколько суток утихает. Но важно помнить, что при усиленной боли необходимо срочно проконсультироваться с доктором. В первые сутки после ушиба в области стопы припухлость может несколько увеличиваться.
Как снять отек?
Чтобы отечность уменьшилась, нужно быстрее после момента травмирования приложить к поврежденной стопе холодные продукты или лед, а также сдавливающую повязку. Это позволит устранить воспаление, тем самым ускорив процесс выздоровления.
Появление гематомы
Гематома является следствием кровоизлияния в мягких тканях стопы. На ее размеры и оттенок будет, в первую очередь, влиять сила, с которой был нанесен удар. При затрагивании подкожной жировой клетчатки синяк обычно проявляется непосредственно спустя 1-3 дня после ушиба. Если повреждение будет очень глубоким, гематома может никак не проявлять себя.
Также доктора отмечают, что гематома будет постепенно менять свой оттенок: свежая имеет яркий красный оттенок, но немного позже она может приобрести багровый цвет. На 4-5 день гематома имеет темный синий цвет, а после этого – слегка желтоватый.

Тепло в ноге
Дополнительным признаком является ощущение жара в стопе в месте ушиба. Жар можно объяснить гипертермией, поскольку к травмированной стопе кровь приливает более усиленно.
Локализация
Обычно ушиб стопы (опухоль — первый его симптом) различается по определенному участку. К примеру, в большинстве случаев страдает область пальцев, а пятки и подошвы повреждаются гораздо реже. Особенно это происходит, если у больного не отмечается смещение вколоченных, поднадкостничных и неполных отломков костей.
Основная сложность диагностирования ушиба в том, что вышеописанные признаки могут говорить о закрытом переломе без выявленного смещения. В такой ситуации без томографии или выполненной рентгеноскопии установить достоверный диагноз невозможно.
Если отек начал развиваться, то это, скорее всего, происходит вследствие чрезмерного скопления в тканях конечности жидкости и их деформации. Обычно отечность спадает через несколько дней, а также после снятия ранее наложенной давящей повязки.
Стоит подробнее узнать о том, как отличить ушиб от перелома ноги.

Перелом стопы
Такое явление называют нарушением целостности надкостницы или мягких тканей стопы, которое бывает закрытым (со смещением или без смещения фрагментов кости), открытым (с поврежденной кожей), поперечно-зубчатым, незавершенным, винтообразным зависимо от линии повреждения, краевым, патологическим или имеющим вид «кленовой ветки».
Признаки
Признаки, указывающие на перелом кости в стопе, могут отличаться, учитывая пострадавшую ее часть:
- При повреждении пятки главным симптомом будет появление отека и возникающие немного позже гематомы, находящиеся ниже уровня лодыжки. Происходит быстрое разрастание припухлости, очертания пятки расплываются, и при прикосновении к ней у человека отмечается боль, он практически не может ходить.
- При наличии осколков, которые сместились, боль может перейти также в область икры. Если произошел компрессионный перелом, может отекать свод стопы, причем она может значительно увеличится сравнительно со второй стопой.
- Если перелом случился в таранной кости, пациента может беспокоить боль, появляется повышенная отечность. Эти признаки будут усиливаться при прощупывании. Также может произойти кровоизлияние в сустав. Становится затруднительно шевелить ногой, причем контуры сустава обычно нарушаются. Только по этой симптоматике диагностировать перелом таранной кости сложно, а максимально дифференцировать его можно растяжением связок в стопе. Чтобы установить правильный диагноз, нужно отследить наличие двух характерных симптомов: локализация отека изнутри голени, который доходит практически до средней части голеностопного сустава, и второй симптом — повышенное кровоизлияние.
- При переломе в шейке кости может образовываться шишка, кожа приобретает синюшность и сильно натягивается, дискомфорт локализуется спереди. При травмировании заднего отростка болезненные ощущения беспокоят в основном в пятке.
- При переломе в плюсневой кости стопы главным признаком является отек, располагающийся около подошвы. Иногда он переходит на наружную часть поврежденной ноги. Плюсневая кость стопы в большинстве случаев деформируется, и при попытке хоть немного пройтись, у пациента отмечается боль.
- При повреждении фаланг пальцев у пострадавшего отмечаются признаки, характерные для несложных переломов. Двигать пальцами на конечности довольно болезненно, стать на ногу можно, но человек чувствует значительный дискомфорт и отмечает отечность. Нередко к перелому фаланг на стопах добавляется гематома на ногтях.
При переломе даже спустя несколько часов боль не будет стихать, становясь более выраженной и сильной. Если у больного был диагностирован вколоченный перелом, без задействования мягких тканей, гематомы определены не будут.
При смещении отломков костей стопы распознать именно перелом будет намного легче: стопа может деформироваться, укорачиваться или удлиняться сравнительно с неповрежденной ногой.
«Прилипшая пятка»
У взрослого симптом перелома стопы ноги может возникать как «прилипшая пятка»: человеку сложно оторвать ногу самостоятельно из лежачего положения. Может даже ощущаться при ощупывании хруст отломков. Также такое состояние наблюдается при отсутствии процесса ущемления мышц, находящихся между отломками.
Если у больного был выявлен закрытый перелом стопы, доктора могут отмечать патологическую подвижность стопы вне сустава. Крайне нежелательно самостоятельно проверять возможность подвижности стопы у пострадавшего, поскольку это сможет еще больше навредить сосудам и нервным окончаниям, а также сместить отломки.
Открытый перелом
Еще один вариант, как отличить ушиб стопы и перелом открытого вида, – дальше. Открытый перелом с нарушением целостности кожи в стопе несложно выявить, причем это сможет сделать любой человек, просто ощупав стопу. В открытой ране могут быть видны кости, отмечается нарастание отека, и стопа может кровоточить.
Бывают случаи, когда боль при переломе в стопе может вовсе не ощущаться. В особенности это отмечается при чрезмерной выработке адреналина. Отекание может практически мгновенно появиться или же нарастать определенное время. На продолжительность проявления гематомы также будет влиять объем имеющейся мышечной ткани, окружающей повреждение.
Как отличить ушиб стопы и перелом еще?
Только опытный доктор сможет выявить имеющийся характер повреждения, при необходимости применяя дополнительные диагностические методы: например, компьютерную томографию и рентгенографию. Поэтому при минимальном подозрении на перелом не рекомендуется как-либо нагружать и двигать ушибленную стопу.

При ушибе стопы нужно наложить фиксирующую повязку или шину, чтобы зафиксировать травмированную стопу. Дабы способствовать сокращению сосудов, к ушибу следует приложить холод и принять обезболивающую терапию.
При открытом переломе нужно наложить на стопу стерильную повязку. Если случай особо тяжелый, доктор может назначить накладывание тепла на стопу. Также следует быстрее поехать в больницу, где врач выполнит необходимые исследования и назначит правильное лечение, в зависимости от того, что случилось со стопой: ушиб или перелом.
Источник
Стопа – дистальная часть нижней конечности человека, выполняющая опорную функцию при передвижении. Верхняя часть стопы, которую человек видит при взгляде под ноги, называется тыльной. Нижняя часть, соприкасающаяся с горизонтальной опорой – ступней (подошвой).

Специфичная анатомия стопы обусловлена филогенетическим развитием эволюционных адаптивных механизмов, связанных с прямохождением.
Стопа как часть скелета человека
Человек является единственным биологическим видом, имеющим сложное сводчатое устройство стопы.
Также приспособлением к прямохождению являются такие особенности стопы, как:
- более короткие и массивные кости пальцев, вынужденных выдерживать постоянную нагрузку;
- длинная вытянутая предпальцевая часть;
- значительно меньшая гибкость и подвижность суставов по сравнению с кистью;
- большая плотность костной ткани, плотная кожа и жировая прослойка для предохранения костей и суставов от травм;
- обилие и большая плотность нервных окончаний, позволяющих реагировать на информацию об окружающей среде и целесообразным образом корректировать характер движения.
Физиологические особенности и функции стопы
Физиология и неумеренная нагрузка на ступни является причиной артроза: это цена, которую человек вынужден платить за выгоды, приносимые прямохождением. Закономерно, что чаще всего артрозом страдают люди, имеющие излишний вес и профессию, сопряженную с необходимостью долго находиться на ногах и при этом мало ходить.
Составные элементы анатомии стопы – это костная структура (опорный каркас), соединительные элементы — суставы и связки, и мускулатура, обеспечивающая подвижность стопы.
Стопа млекопитающих и человека в сравнении
Возникновение структурно-функционального нарушения в какой-либо группе элементов негативно отражается и на остальных.
Главными функциями стопы являются:
- опора во время передвижения;
- нивелирование толчков тела при беге, физической работе и упражнениях (обеспечивается сводом), что оберегает кости и висцеральные органы от травматизации при движении;
- помощь в регулировке поз и положения частей тела при прямохождении.

Нагрузка на свод стопы человека
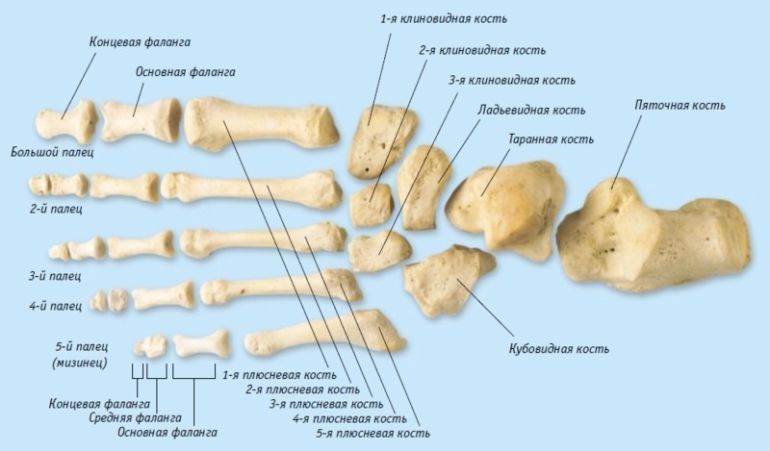
Кости стопы человека
Стопа интегрирует в себе следующие отделы:
- предплюсну (задней части, соединенной с голенью), предплюсна состоит из 5 костей;
- плюсну (средней части, формирующей упругий свод), включает 5 костей;
- фаланги пальцев, включают 14 костей.
Таким образом, стопу образовывают 26 костей, и у каждой косточки есть свое название.
У большинства людей также есть 2 маленькие сесамовидные косточки. В редких случаях стопа включает 1-2 добавочные, анатомически не предусмотренные кости, нередко доставляющие своим обладателям проблемы со здоровьем стопы.
[adinserter block=»1″]
[adinserter block=»9″]
Предплюсневые кости
Таранная кость является самой высоко расположенной костью стопы и ее верхняя сторона формирует голеностопный сустав:
- Кость не имеет прикрепленных сухожилий и мускулов.
- Имеет 5 суставных поверхностей, на которых располагается слой гиалинового хряща.
- Также у пятки много суставных поверхностей (6 штук), на нее завязаны множественные связки, с ослаблением которых зачастую связано формирование плоскостопия.
- К выпуклой задней части крепится ахиллово сухожилие.

Таранная кость стопы
Ладьевидная кость формирует внутреннюю часть стопы, пальпируя сустав, врач определяет степень плоскостопия:
- Участвует в образовании анатомического свода.
- Соединена суставом с таранной.
- К ней спереди крепятся три клиновидные кости.
- У клиновидных костей с проксимальных концов есть суставные поверхности для связи с первыми тремя плюсневыми костями.
Кубовидная кость включена в верхнюю предплюсневую часть внутренней стороны.

Ладьевидная кость стопы
Плюсневые или метатарзальные кости
Несмотря на то, что эти пять трубчатых костей отличаются по диаметру и длине (самая толстая и короткая – первая кость, самая вытянутая – вторая), строение у них идентичное.
Они включают в себя:
- голову;
- тело;
- основание.
Тела этих костей имеют вид пирамиды с тремя ребрами, а головки имеют скругленные передние концы. Суставные поверхности на головках метатарзальных костей связаны с нижними фалангами пальцев, а на основаниях костей – с передними предплюсневыми косточками.

Плюсневые кости стопы
Фаланги пальцев
По аналогии с кистью, большие пальцы стоп имеют только проксимальную (нижнюю) и дистальную (верхнюю) фаланги, а остальные пальцы – по три фаланги (промежуточная, проксимальная и дистальная), соединяющиеся подвижными суставами. Это в целом мелкие и тонкие трубчатые кости.
Иногда две фаланги мизинцев стопы срастаются (что не является патологией).
Фаланги стоп заметно короче и толще, чем у кистей. Это связано с тем, что от стопы не требуется гибкость и развитость мелкой моторики, как от пальцев рук, зато требуется прочность и способность выдерживать длительные нагрузки.
Фаланги пальцев
Как и плюсневые кости, кости фаланг пальцев стопы защищены достаточно скудным количеством мягких тканей, поэтому они легко пальпируются, особенно у сухощавых жилистых людей.
[adinserter block=»6″]
[adinserter block=»10″]
Сесамовидные кости стопы
Две такие кости находятся в толще сухожилий больших пальцев в районе соединения плюсневых костей с проксимальными фалангами больших пальцев. Они влияют на выраженность свода плюсны.
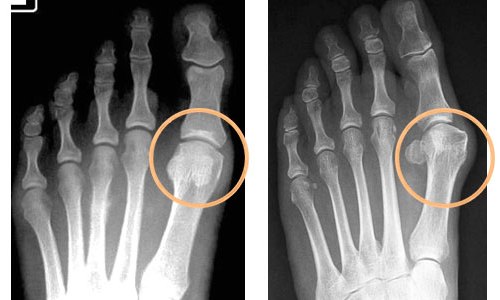
При рентгенографии стопы они выглядят на снимке как крупицы постороннего вещества в толще связок. Иногда эти кости имеют раздвоенную форму (это бывает как данностью от рождения, так и последствием травмы).
Сесамовидные кости
Добавочные или сверхкомплектные кости
Наиболее часто встречается внешняя большеберцовая кость (12 % популяции, у женщин почти вдвое чаще), которая соединена с ладьевидной хрящом или связками. Ее размеры вариабельны; у людей с крупной костью она сильно выпирает вниз, что влечет за собой постоянное натирание этого участка обувью. Порой ее обнаруживают и у профессиональных спортсменов.
Тем, у кого обнаружили внешнюю большеберцовую кость, рекомендуется носить супинаторы или специальные стельки (при крупной кости – также ортопедическую обувь). Лечение последствий, которые причинила кость, определяется частным случаем клинической картины.
У 7% популяции — треугольная кость. При рентгене ее можно спутать с переломом. Неровная линия границы и четко сфокусированная боль свидетельствует о переломе, гладкая ровная линия границы – о присутствии треугольной кости.

Схема костей стопы с подписями
Особенности суставов, связок и хрящей
За подвижность стопы ответственны комплексы суставов — межпредплюсневые, предплюсне-плюсневые, плюсне-фаланговые и межфаланговые.
Межпредплюсневые суставы
Они реализуют связь между костями предплюсны.
Голеностопный сустав является наивысшей точкой стопы:
- Сформирован суставными поверхностями таранной кости и вилообразно впаянных в нее костей голени.
- Этот сустав ответствен за возможность оттягивать стопу вниз либо, наоборот, вертикально вверх.
- Одной из черт того сустава является то, что детям и подросткам легче дается движение вверх, а людям в возрасте после завершения формирования скелета – вниз.
- Угол возможной подвижности сустава может составлять до 90 градусов.

Голеностопный сустав
Подтаранный сустав имеет форму цилиндра, образован задними частями таранной кости и пяточной, присутствуют короткие связки.
Синхронно с ним работает шарообразный таранно-пяточно-ладьевидный сустав. Ось, сформированная этой парой суставов, служит центром супинации и пронации стопы.
[adinserter block=»2″]
Предплюсне-плюсневые суставы
Суставы этой группы связывают части предплюсны друг с другом и с косточками плюсны. Большинство из них обладает плоскими суставными поверхностями и весьма малой подвижностью.
Помимо суставов, за устойчивость этой части стопы отвечают многочисленные связки, большинство из которых крепится к пяточной и наружной частям стопы. Самая большая из них соединяет пяточную кость с проксимальными частям всех предплюсневых костей (кроме тех, что связаны с большими пальцами).

Предплюсне-плюсневые суставы стопы
Межплюсневые суставы
Они обладают плоской формой поверхностей и связывают боковые стороны плюсневых костей.
В качестве соединения им служат связки:
- подошвенные;
- межкостные;
- тыльные.
Плюснефаланговые суставы
Сформированы задними частям проксимальных фаланг и скругленными головками метатарзальных косточек. Несмотря на округлые формы, у этих суставов довольно малая подвижность (но все же превосходящая предплюсне-плюсневые).
У людей старшего возраста весьма нередок деформирующий остеоартроз, который обычно проявляет себя как болезненная шишка с внутренней боковой стороны от проксимальной фаланги большого пальца (таким образом, поражен плюснефаланговый сустав).

Плюсне-фаланговые суставы стопы
При воспалении суставов (артрит), помимо видимых признаков отека в пораженном суставе, проявляются также повышением температуры тела (как общей, так в области пораженного сустава) и очень острыми болями, перетягивающими все внимание пациента на себя, особенно при повышении нагрузки на стопу. Боль может даже мешать заснуть.
Межфаланговые суставы
Они соединяют фаланги пальцев, обладают довольно высокой подвижностью, но уступающей аналогичным суставам пальцев кистей. Они ответственны за возможность сгибания и разгибания пальцев.
Мышцы и нервы стопы
Мышечная система стопы включает в себя мышцы подошвенной поверхности и тыльной поверхности. Мышцы, которые соединяют стопу с голенью, квалифицируются как мышцы голени.
Подошвенные мышцы делятся на несколько групп:
- В наружную группу входят две мышцы, обеспечивающие сгибание и отведение мизинца (они крепятся к его нижней фаланге).
- Во внутреннюю – три мышцы, ответственные за движение большого пальца (сгибание, оттопыривание и приведение). Они соединяют нижнюю фалангу пальца с костями предплюсны и плюсны.
- В среднюю группу входят несколько мышц, чьей функцией являются сгибание, оттопыривание и приведение пальцев. Подошвенные мышцы, ответственные за сгибание пальцев, называются короткими сгибателями. Подошвенные мышцы намного сильнее и выносливее тыльных, так как на них ложится также большая нагрузка по поддержанию свода.

Мышц стопы
Тыльная поверхность включает две мышцы, которые называются короткими разгибателям:
- Одна из них сопряжена с большим пальцем, вторая – с остальными.
- Когда при передвижении нога направляется вперед, работают короткие разгибатели.
- Одним концом они крепятся к нижним фалангам пальцев, другим – к пяточной кости.
[adinserter block=»8″]
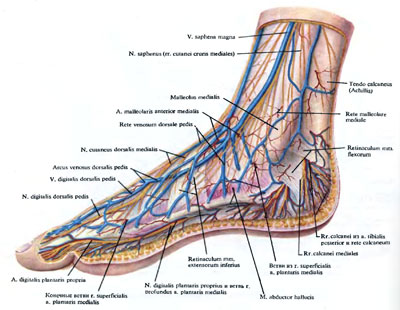
Физиология кровеносной системы
Медиальная подошвенная артерия делится на две борозды: одна из которых снабжает кровью сгибатель пальцев, а другая – мышцу, отводящую большой палец в сторону. Более широкая и разветвленная латеральная подошвенная артерия питает множество мышц стопы.
Тыльная артерия разделяется на две ветки – одна направляется между большим указательным пальцами, другая – вглубь к подошве, сливаясь с подошвенной дугой.
Вены и артерии стопы
Плюсневые артерии делятся на 4 подошвенные (продолжаются подошвенными пальцевыми, тянущимися к боковым сторонам пальцев) и 4 тыльные.
Вены стопы делятся на:
- глубокие;
- тыльные;
- перфорантные.
Строение голени
Анатомия голени включает в себя две трубчатые берцовые кости – большую и малую.
Тело большой берцовой кости сформировано в виде трехгранной призмы, а ее нижний эпифиз покрыт хрящом и образует суставное соединение с таранной костью стопы. Верхний же эпифиз разветвлен на два мыщелка чашеобразной формы, образующих соединения с мыщелками бедра.
Тело малой берцовой кости тоже имеет вытянутую трехгранную форму, но значительно более тонкую. Ее верхний диафиз крепится к большой берцовой кости.

Строение костей голени
Болезни стопы
Артроз или деформирующий остеоартроз
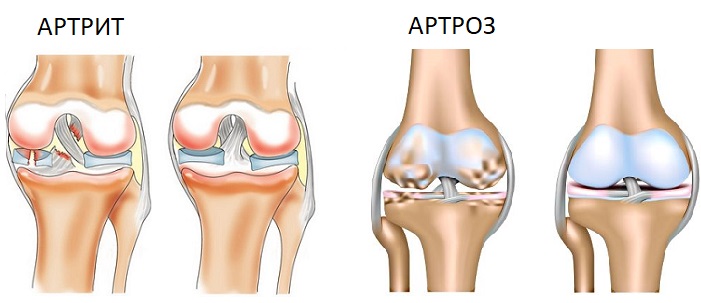
Артроз — это дегенеративное заболевание суставов, при котором дефицит питания суставных хрящей провоцирует деформацию костей и воспалительный процесс в оболочке хряща. Основным медикаментозным средством лечения являются нестероидные противовоспалительные препараты.
Медикаменты целесообразно сочетать с леченой физкультурой и физиотерапевтическими процедурами. В любом случае лечение назначается после проведения рентгенографии стопы.

Артрозы и артриты
Артрит или воспаление суставов
Артрит — характеризуется воспалительным процессом в хрящевой ткани суставов в сочетании с отечностью. Заболевание может иметь разные причины, но чаще всего они либо связаны с болезнями обмена веществ (подагра, диабет), либо имеют инфекционную природу.
Медикаментозное воздействие при артрите направлено на ликвидацию воспаления и включает:
- антибиотики;
- хондропротекторы;
- и нестероидные противовоспалительные препараты.
Для успешного лечения пациент должен следить за своим рационом, исключив из него продукты с высоким содержанием мочевой кислоты, а также жирное и соленое.
Деформация стопы
Существуют разные виды деформации стопы:
Плоскостопие
- Косолапость обычно имеет причину в недостаточном тонусе мышц стопы или неправильной постановке ног при научении ходьбе, но бывает также врожденной.
- Полая стопа – последствие паралича, характеризующееся гипертрофией продольного свода и визуальным укорочением стопы. Лечение – специальная гимнастика и ортопедические вкладыши.
- Плоскостопие – расширение плюсны и уплощение свода. Возникает при повышенной нагрузке в сочетании с недостаточной упругостью мышц свода. Сопровождается увеличением поперечного расстояния между костями плюсны.
- Конская стопа – последствие паралича трехглавой мышцы голени, характеризующееся расположением стопы под тупым углом к голени. При этом состоянии нарушается регулировочная функция стопы.
- Пяточная стопа – в противоположность конской, стопа образует острый угол с голенью. Состояние бывает как врожденным, так и последствием паралича. В первом случае ее причиной является нарушение положения плода в чреве. Такие стопы корректируются гипсовыми повязками.
Наросты и другие образования на костях стопы:
- Наросты на костях (экзостоз) – патология неясного генеза, возникновение выроста на нижней части пятки. Сначала он состоит только из хряща, со временем вокруг хряща откладываются твердые соли кальция.
- Остеофиты костей – шипообразные выросты на костях. Чаще всего встречаются остеофиты пяточной кости, развивающиеся параллельно воспалительному процессу в ахилловом сухожилии. Вероятно, в возникновении патологии участвует наследственный фактор (частая встречаемость у прямых родственников).

Костные наросты на костях стопы
Травмы стопы
Перелом костей стопы
В отношении симптомов перелома нужно сказать, что из-за большого числа костей в стопе и большой дифференциации функциональной нагрузи, симптомы проявляют себя вариативно в зависимости от анатомии повреждения.
Но есть и универсальные проявления:
- смещение положения стопы (видна внутренняя поверхность при обзоре сверху + смещение в горизонтальной плоскости);
- боль (характер вариабелен в зависимости от характера повреждения);
- прилив крови к стопе и отек стопы.

Травма голеностопного сустава
Чаще всего жертвами переломов становятся плюсневые кости (в силу их особенностей – трубчатая структура, тонкость, а также необходимость поддерживать упругий свод, с чем бывают проблемы при слабо натренированных вялых мышцах стопы).
О повреждении мелких костей предплюсны пациент порой может не подозревать (не всегда присутствуют явные боли и нарушение формы стопы).
Наиболее долго (3-6 месяцев) срастаются переломы таранной кости в силу слаборазвитого кровотока в этой зоне и того, что на эту кость приходится наибольший процент веса тела. Быстрее всего (месяц-полтора) срастаются пальцевые фаланги.
В соответствии с МКБ-10, переломы стопы классифицируются на:
- перелом большого пальца (закрытый и открытый);
- перелом другого пальца (закрытый и открытый);
- неуточненный перелом (закрытый и открытый);
- множественные повреждения стопы (закрытые и открытые).
При обнаружении подозрения на перелом необходимо вызвав бригаду скорой помощи, при наличии возможности приложить к месту повреждения холодны предмет (например, еду из морозильника), обернутый в два слоя полотенца.
Перелом со смещением
Его признаками являются:
- стреляющее боли на месте деформации;
- отечность всей конечности, а не только места поражения;
- изменение формы.
Закрытый перелом стопы
Чаще всего поражает плюсневые кости (механическое сдавливание сверху) и пятки (обеих ног вместе) при неудачном приземлении. Реже поражает таранные кости в сочетании с голенью. Часто бывает оскольчатым, может сопровождаться смещением.
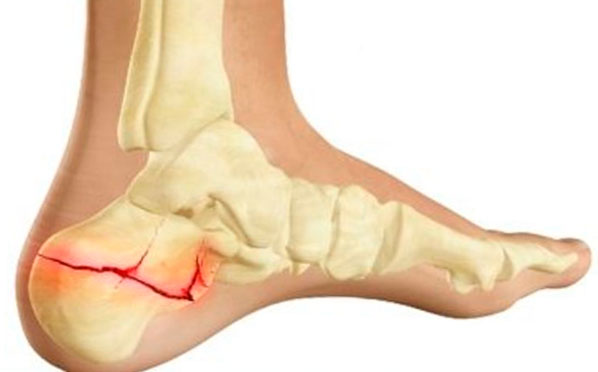
Перелом пяточной кости
Перелом Джонса
Затрагивает внешние плюсневые кости. Из-за скупого притока крови около 20% случаев перелома Джонса не срастаются (и в целом этот тип травмы характеризуется медленным срастанием).
К группам риска относятся люди, профессионально занимающиеся танцами, и женщины, много ходящие на высоких каблуках. При отсутствии смещения поврежденная конечность подвергается бинтованию на срок до 3-4 недель; при чувствительном смещении в ход идет оперативное вмешательство.

Перелом мизинца ноги
Стрессовый перелом
Возникает при регулярных чрезмерных физических нагрузках на неподготовленные ступни. Отличается от других переломов простотой обнаружения при пальпировании и усилением болевых ощущений при нагрузке на ногу.
Переломы костей стопы у детей
Чаще всего кости стопы у детей ломаются вследствие прыжка с приземлением на выпрямляемые ноги. Ввиду большей эластичности детских костей частота их переломов ниже, чем у взрослых. Обычно повреждаются кости фаланг либо пяток. Лечение традиционное и включает в себя сочетание гипса и физиотерапевтических процедур.

Врач-ревматолог с многолетним стажем и автор сайта nehrusti.com. Более 20 лет помогает людям эффективно бороться с различными заболеваниями суставов.
Источник
