Рентгеновский снимок стопы перелом

Стопа содержит 26 костей, многие из которых подвержены травмам. Мизинец на ноге можно сломать, ударив им по твердой поверхности, пяточная кость может сломаться, если прыгнуть с большой высоты и приземлиться на стопы, а при растяжении связок могут сломаться другие кости. Хотя детям свойственно ломать кости чаще, чем взрослым, их стопы гораздо более гибкие, чем у взрослых, поэтому и восстанавливаются они после перелома стопы гораздо быстрее.
Симптомы перелома стопы
1
Во время ходьбы обратите внимание, не испытываете ли вы сильную боль. Основной симптом сломанной стопы — это невыносимая боль при любом давлении на стопу или при попытке ходьбы.[1]
- Если вы сломали палец на ноге, вы сможете ходить, не испытывая при этом особой боли. Перелом самой стопы вызывает чрезмерную боль при ходьбе. Обувь может уменьшить выраженность боли от перелома из-за того, что она поддерживает стопу; если вы допускаете возможность перелома, лучше всего снять обувь и проверить ногу.
2
Попробуйте снять носки и обувь. Так вам будет проще определить, нет ли перелома, так как вы сможете сравнить стопы друг с другом.[2]
- Если у вас не получается снять обувь и носки даже при посторонней помощи, обратитесь в ближайший травмпункт или вызовите скорую помощь. В этом случае стопа наверняка сломана, и вам требуется немедленная медицинская помощь. Чтобы отек не ухудшил ситуацию, обувь и носок нужно разрезать и снять.
3
Сравните стопы и обратите внимание на синяки, отеки и раны. Проверьте, нет ли отека на травмированной стопе, а также на пальцах этой стопы. Также можно сравнить травмированную ногу со здоровой и оценить, нет ли покраснения и воспаления, а также кровоподтеков темно-фиолетового или зеленого цвета. Вы можете заметить и открытые раны.[3]
4
Определите, сломана ли стопа или это просто вывих. Вы также можете попытаться определить, вывихнута стопа или сломана. Вывих — это растяжение или разрыв связок (ткани, которая соединяет кости). Перелом — это частичное или полное нарушение целостности кости.[4]
- Проверьте, не выступают ли сквозь кожу кости, а также не деформирована ли стопа и нет ли неестественных изгибов. Если вы видите выступающую кость или если стопа деформирована, у вас наверняка перелом.[5]
5
Отправляйтесь в ближайший травмпункт. Если вы предполагаете перелом, вам нужно немедленно ехать в ближайший травмпункт. Если вас некому туда отвезти, вызывайте скорую помощь. Если у вас сломана стопа, садиться за руль нельзя.[6] Любой перелом кости может стать причиной шока, поэтому садиться за руль опасно.
- Если кто-то может отвезти вас в травмпункт, вам необходимо зафиксировать стопу в неподвижном положении, чтобы во время поездки она не двигалась. Возьмите подушку и подложите ее под стопу. Закрепите ее скотчем или привяжите ее к ноге так, чтобы стопа держалась вертикально. Во время поездки постарайтесь держать ногу в приподнятом положении; по возможности сядьте на заднее сиденье.
Медицинская помощь
1
Покажите стопу врачу. Врач будет нажимать на разные участки стопы, чтобы определить, есть ли перелом. Если во время такого обследования в стопе возникнут болевые ощущения, вероятно, она сломана.[7]
- Если стопа сломана, скорее всего, вы почувствуете боль, когда врач нажмет на основание мизинца на ноге и в середине стопы. У вас также не получится сделать более четырех шагов без посторонней помощи или без значительных болевых ощущений.
2
Сделайте рентген стопы. Если врач подозревает перелом, он отправит вас на рентгеновский снимок стопы.
- Тем не менее даже на рентгеновском снимке может быть трудно определить перелом, так как отек может помешать увидеть мелкие кости в стопе. При помощи рентгеновского снимка врач, скорее всего, сможет определить, какие именно кости в вашей стопе сломаны, и какое лечение назначить.
3
Обсудите с врачом разные варианты лечения. Варианты лечения перелома стопы будут зависеть от того, какие именно кости сломаны.
- Если у вас перелом или трещина пяточной кости, возможно, вам потребуется операция. Оперативное вмешательство может понадобиться и при переломе таранной кости, которая соединяет стопу и голень. Но при переломе любого пальца на стопе операция вряд ли понадобится.
Уход за стопой в домашних условиях
1
Как можно меньше нагружайте ногу. После получения врачебной помощи важнее всего по возможности избегать нагрузки на стопу. Для ходьбы используйте костыли и опирайтесь своим весом на руки, плечи и костыли, а не на сломанную стопу.
- Если у вас сломан палец на ноге, вам могут привязать этот палец к соседним, чтобы ограничить движение. Опираться на него также нельзя, а на полное заживление уйдет от шести до восьми недель.
2
Держите ногу в приподнятом положении и прикладывайте к ней лед, чтобы уменьшить отек. Когда вы сидите, кладите стопу на диванную подушку или высокий стул, чтобы она оказалась выше уровня тела. Это поможет снять отек.
- Прикладывание льда также позволит уменьшить отек, особенно если нога не в гипсе, а в бандаже. Прикладывайте лед на 10 минут за раз, повторяя процедуру каждый час в первые 10–12 часов после травмы.
3
Принимайте болеутоляющие средства, назначенные врачом. Врач должен посоветовать вам обезболивающие препараты, которые помогут снять боль. Принимайте их только в соответствии с рекомендациями врача или согласно аннотации.
4
Запишитесь к врачу на повторный прием. Большинство переломов стопы заживают от шести до восьми недель. Вам нужно повторно показаться специалисту, как только вы сможете ходить и опирать вес своего тела на ногу. Возможно, врач посоветует вам носить жесткую обувь на плоской подошве, чтобы стопа заживала правильно.
Об этой статье
Эту страницу просматривали 18 317 раз.
Была ли эта статья полезной?
Источник
Как по снимку определить перелом
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Перед описанием рентгеновских критериев, как определить перелом по снимку, следует выделить обширность повреждения, определить объем травматизации, выявить отломки. Чаще всего у людей возникают травмы верхних или нижних конечностей. Первым диагностическим исследованием, выполняемым в таком случае, является рентгенография.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Травматолог после проведения исследования хочет получить исчерпывающий ответ относительно тактики ведения пациента. При переломе требуется сопоставление отломков или наложение гипса. При растяжении связок, ушибах мягких тканей для терапии достаточно эластической повязки. Сроки больничного листа при второй нозологии меньше.
Очень долго заживают переломы пяточной кости. Для восстановления тканей необходимо не менее 6 месяцев. Сроки объясняются постоянной нагрузкой на стопу при ходьбе, растяжение костей сильным подошвенным апоневрозом.
Определить перелом пяточной кости по снимку не всегда возможно. Пяточная кость – это крепкая массивная структура. При неполном переломе линия просветления четко не прослеживается. Нет существенного смещения отломков, которое позволило бы достоверно установить диагноз. При расхождении между рентгенологическими данными и объективным состоянием травматологи назначают дополнительное обследование – компьютерную томографию. Поперечные срезы помогают визуализировать структуру кости, четко выявлять даже мелкие трещины.
Диагностическую ценность при анализе рентгенограмм кисти играет своевременная верификация перелома ладьевидной кости. Образование небольшое, располагается среди костей запястья. При отсутствии расхождения отломков образуется тонкая линия затемнения, которую неопытный рентгенолог может не заметить.
При неправильном срастании в ладьевидной кости часто формируется ложный сустав. Если человек пытается поднять тяжелый предмет рукой, у него возникает резкая болезненность в области запястья, при которой нельзя совершить полноценный захват рукой.
На практике часто встречаются случаи, когда специалисты ожидать качественного заживления ладьевидной кости, но на прохождении 3-4 месяцев восстановления не происходит. Из-за попадания крови, мягких тканей, инородных тел между костными фрагментами формируется ложный сустав. При патологии требуется хирургическая операция для удаления объектов, мешающих срастанию.
При исследования описанных нозологических форм обязательно сделать снимки в двух проекциях – прямая и боковая. Компьютерная томография назначается при наличии сомнений в реальном состоянии у пациента после травматического воздействия и заключением рентгенографии.
Как выглядит перелом на рентгене?
Очертания перелома на рентгенографическом снимке зависят от того, какой конкретно вид перелома произошел. Возьмем несколько примеров.
Если произошел открытый перелом голеностопа или бедра, то на снимке будет виднеться расхождения двух фрагментов кости с проникновением через кожные покровы одного из них.
Другой пример: оскольчатый перелом пальца или кисти руки. В этом случае на снимке будет видно множество мелких костных фрагментов вокруг очага травмы. При этом на фоне осколков могут виднеться затемнения (свидетельствующие об остром воспалительном процессе).
При переломах ноги или предплечья/лучевой кости (независимо от вида травмы) нередко возникают внутренние кровотечения, которые видны на снимке как затемненные пятна. При переломе носа можно увидеть (помимо повреждения костной части) смещение и даже разрыв хрящевой части.
Если сломана челюсть – в месте травмы на снимке будет виднеться продольная или поперечная черная линия (это и есть сам перелом). Если сломана ключица (плечо), то на снимке будет видно разъединение на две части (или более, зависит от тяжести травмы) продолговатой кости.
Если пациент сломал ребра – на снимках будут видны классические переломы реберных костей в одном или нескольких местах (зависит от тяжести травмы). Как правило, переломы ребер на снимках выглядят наиболее понятно (даже для пациента), в отличие от перелома ладьевидной кости или запястья (где много косточек).
к меню ↑
Как выглядит трещина на рентгене?
Самостоятельно пациент трещину на рентгенографическом снимке не заметит (на большинстве костей), если только она не слишком большая. Выглядит она нечетко (из-за сливания с фоном) и в большинстве случаев имеет небольшие размеры (длину и толщину). Если речь идет только о хорошо заметных трещинах: выглядят они как беловатые или, напротив, темноватые линии (полосы) на белом фоне здоровой (неповрежденной) костной ткани.
Понять, что у вас трещина лодыжки или большеберцовой кости – намного легче: такие трещины обычно видно хорошо. Иначе обстоят дела с трещинами в небольших костях (к примеру, мизинца или пяточной кости), где она может быть отображаться короткой беловатой линией.
Например, трещина плохо определяется на ребрах из-за сливания с общим фоном. На пятках они тоже плохо заметны, так как там тоже однотипный фон (много сравнительно мелких косточек). Зато они хорошо видны даже неподготовленному человеку на большеберцовых, лучевых и тазовых костях.
Мелкие трещинки могут быть настолько плохо различимы, что их может не заметить даже врач. Поэтому если при осмотре снимка у пациента не выявлено трещины, но остаются подозрения, желательно обратиться за консультацией к другому специалисту.
к меню ↑
Контрольный рентген после перелома (видео)
к меню ↑
Какие переломы можно увидеть на рентгене?
Если говорить в общих чертах, то рентгенография позволяет обнаружить трещины или переломы в любых костных тканях. Другое дело, что не всегда они хорошо различимы, и для ясности в таких случаях проводится дополнительная компьютерная или магнитно-резонансная томография.
Рентгенография позволяет выявить переломы на следующих костях:
- Нижние и верхние конечности, включая стопы, лодыжки, лучевые кости, пальцы рук и ног.
- Спина: позвоночник, лопатки, ключицы, крестцовый отдел, копчик.
- Тазобедренные кости.
- Грудная клетка: ребра, средостение.
- Череп, включая челюсти, носовые решетчатые кости и даже мелкие косточки ушей (но для этого лучше проводить компьютерную томографию).
Если на рентгенографии видны лишь косвенные признаки повреждения, то показано проведение компьютерной томографии. Если имеется угроза повреждения мягких тканей, сосудов или нервных узлов – дополнительно может проводиться магнитно-резонансная томография (она как раз специализируется на мягких тканях).
Пытаться самостоятельно (без врача) разобрать на снимке характер повреждения – не стоит: без медицинского образования точного состояния кости определить не получится.
к меню ↑
Что может выявить рентгенография
Принято считать, что рентгеновское исследование оказывает более вредное воздействие на организм, чем ультразвуковая диагностика. Это действительно так. В ряде случаев врачи назначают УЗИ с профилактической целью — для оценки размеров, формы и функционирования определенных органов, для выявления ранних стадий некоторых заболеваний, а также для получения картины состояния здоровья беременной женщины и растущего в ее утробе малыша.
Рентгенография не может часто применяться даже для того, чтобы наблюдать за развитием тяжелых патологий. Беременным женщинам она и вовсе противопоказана, так как может нанести непоправимый вред плоду. Медицинские специалисты не рекомендуют пациентам выполнять в профилактических целях рентгеновский снимок колена, направление на такое исследование вправе дать только врач. Связано это с тем, что суставная ткань во время анализа получает суточную дозу излучения. Она и может негативно отразиться на нормальном функционировании конечностей.
Необходимо безотлагательно пройти диагностику при помощи рентгеновских лучей, если в области коленного сустава появились:
- боли;
- припухлость:
- отечность:
- покраснение;
- повышенная температура,
- суставные деформации;
- признаки смещения костей.
Рентгенография коленного сустава способна выявить наличие жидкости в суставных тканях, она также качественно диагностирует состояние хрящей. Необходимо знать: если на снимке между костями (там, где должны находиться суставы) не видно ничего, это означает, что суставные ткани находятся в норме и в них нет никаких патологических изменений и опасных для здоровья деструктивных процессов; когда же в области коленного сустава есть отеки или жидкость, они станут видны на снимке, сделанном посредством рентгенографии коленного сустава. Но точно определить плотность кости с применением такой диагностики не удастся, однако рентген покажет форму, строение костей и поможет определить прогрессирующие в них патологии. Рентгенография коленного участка способна найти и нарушения костной ткани.
Если костная ткань на том или ином участке организма начала разрушаться и утончаться, рентген обнаружит это отклонение, поэтому данный метод исследования применяют как один из эффективных способов выявления остеопороза.
Значение бронхографии при рентгенологическом исследовании
Рентгенологическое исследование при бронхите – это вспомогательный метод диагностики. С его помощью можно выявить или исключить обструкцию, очаговую пневмонию, а также диагностировать серьёзные болезни, такие как туберкулёз или рак лёгких, которые очень часто скрываются за симптомами воспаления бронхов. Рентген-излучение не отображает ткань и состояние этих разветвлений дыхательного горла. Оно позволяет зафиксировать только некоторые отклонения от нормы. Подтвердить заболевание бронхитом в таких случаях доктор может только путём исключения видимых патологий легких. Если их нет, значит, это – симптомы и проявления бронхита.
На рентгеновском снимке изображение здоровых тканей лёгких имеет однородный светлый оттенок. Наличие патологических процессов, выражающихся в нетипичных тенях, может говорить о начинающемся отёке лёгких и серьёзном воспалении.
Флюорография при бронхите не является эффективной, так как её результаты не могут показать полную картину болезни. По ней можно только определить состояние тканей, которые поражены фиброзом или чужеродными агентами. Если рассматривать с точки зрения безопасности для организма, то флюорографическое исследование является более приоритетным, чем рентген. Однако недостаточность информативности о течении заболевания делает её бесполезной на фоне рентгена грудной клетки.
Рентгенологические исследования в стоматологической практике
Рентгенологические методы исследования, благодаря своей информативности и достоверности, занимают ведущие позиции в диагностике заболеваний челюстно-лицевой области. Рентгенография нашла широкое применение в терапевтической и ортопедической стоматологии, челюстно-лицевой хирургии, диагностике травматических и воспалительных поражений зуба, кист, опухолей и других патологий.
В зависимости от используемой аппаратуры и цели исследования современная рентген-диагностика имеет такие разновидности:
- прицельная рентгенография – рентгеновский снимок одного или нескольких зубов;
- ортопантомограмма – панорамный обзорный круговой снимок, на котором представлена челюсть целиком;
- компьютерная томография – 3D-снимок зубов верхней и нижней челюсти
Преимущества рентгенологических методов диагностики
Рентген-диагностика относится к самым современным методам исследования. Рентгенография предоставляет стоматологу возможность оценить состояние зубов, место расположения патологии, объем костной ткани. Получение картины зубного ряда дает возможность выбора наиболее правильной тактики лечения для достижения лучшего и долговременного результата.
В стоматологической практике используется аппаратура, имеющая низкую степень облучения. Поэтому эти методы диагностики считаются безопасными и не имеющими противопоказаний даже при беременности.
Рентгенологические методы исследования позволяют определить состояние зуба, не вскрывая его, узнать количество корневых каналов для правильной обработки и последующей герметизации. Незаменимой является информация, полученная в ходе рентген-диагностики при имплантации зубов: оценка объема и структуры костной ткани необходима для точной установки имплантата и его долгой службы. Рентгенография зубов не предполагает предварительной подготовки пациента, а процесс занимает всего несколько минут.
Ñåãîäíÿ â ñðåäñòâàõ ìàññîâîé èíôîðìàöèè äîñòàòî÷íî ÷àñòî âñïëûâàþò âîïðîñû î áûòîâîé ðàäèàöèè, çàäàâàåìûå ëþáîïûòíûìè îáûâàòåëÿìè. Êàê ïðàâèëî, âñå îíè òîíóò ïîä âîëíîé ñêó÷íîâàòûõ ýêñïåðòíûõ ìíåíèé è íóäíîâàòûõ ïðîôåññèîíàëüíûõ îáçîðîâ, íî èíîãäà íà ñâåò âûõîäÿò è ëþáîïûòíûå äåòàëè. Åñëè, íàïðèìåð, òî, ÷òî äåëàòü ôëþîðîãðàôèþ ðàç â ïîëãîäà ýòî îê, âàì ñêàæåò ëþáàÿ áàáóøêà â î÷åðåäè, òî ÷òî íàñ÷¸ò ÊÒ èëè ìàììîãðàôèè? Ñåãîäíÿ è òî è äðóãîå äàâíî âîøëî â øèðîêîå ïðèìåíåíèå, à âðåìÿ îáëó÷åíèÿ òàì â ðàçû áîëüøå. Ïîä àïïàðàòîì ÊÒ ìîæíî ïðîâåñòè è ïÿòü ìèíóò, è äåñÿòü. Ýòî âîîáùå îïàñíî èëè íåò? À ÷òî íàñ÷¸ò äîñìîòðà ñóìîê è áàãàæà? Íó ëàäíî, âû ñàìè íà ëåíòó íå çàëåçàåòå, íî îïåðàòîð ñèäèò çà ìîíèòîðîì ðÿäîì ñ ýòîé øòóêîé êàæäûé äåíü — îí êàê âîîáùå, æèòü áóäåò? Êàê óñòðîåíà ðåíòãåíîãðàôèÿ è ÷òî èçìåíèëîñü ñî âðåìåí Êîíðàäà Âèëüãåëüìà Ðåíòãåíà, ðàçáèðàåòñÿ âàø ScientaeVulgaris.
Âèäèìàÿ óãðîçà.
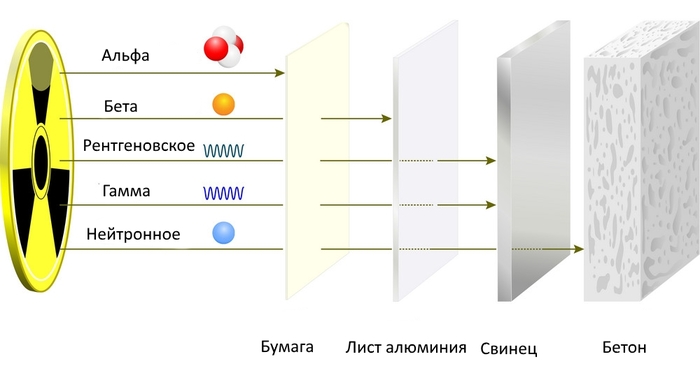
Ðåíòãåíîâñêîå èçëó÷åíèå íå ÿâëÿåòñÿ ÷åì-òî íåîáû÷íûì, è åãî ìîæíî êðàòêî îáúÿñíèòü ïàðîé çíàêîìûõ ñðàâíåíèé. Íàïðèìåð, îíî ïîõîæå íà ñâåò. À ñâåòó ïðèñóù êîðïóñêóëÿðíî-âîëíîâîé äóàëèçì — ýòî êîãäà ôîòîíû âåäóò ñåáÿ è êàê ÷àñòèöû, è êàê âîëíû. Èç âñåõ âèäîâ ýëåêòðîìàãíèòíûõ âîëí ìû âèäèì òîëüêî åãî, ñâåò, ïðè÷¸ì óçêîãî äèàïàçîíà. Íî ïî÷åìó ýòîò òèï èçëó÷åíèÿ ìû âèäèì, à äðóãèå íåò? Âñÿ ðàçíèöà â ÷àñòîòå è ÷àñòèöàõ. Ïîìèìî âîëí ðåíòãåíîâñêîå èçëó÷åíèå ìîæíî è íóæíî ñðàâíèòü èìåííî ñ ïîòîêàìè ÷àñòèö. À îíè áûâàþò ñàìûå ðàçíûå. ×àñòèöû ñ íèçêîé ýíåðãèåé íå ïðîíèêàþò ãëóáîêî, è îò, íàïðèìåð, àëüôà-÷àñòèö ìîæíî çàùèòèòüñÿ ëèñòêîì áóìàãè, à âîò ãàììà-÷àñòèöû ïðîéäóò ÷åðåç âàñ ëåãêî è íåïðèíóæäåííî âìåñòå ñ áóìàæíîé îáåðòêîé è àëþìèíèåâîé øàïî÷êîé. ÓÔ-èçëó÷åíèå îáëàäàåò íèçêîé ïðîíèêàþùåé ñïîñîáíîñòüþ, íî õîðîøî ïðîíèêàåò ñêâîçü âîäó è ñòåíêè êëåòîê, ãäå ïîãëîùàåòñÿ èõ âíóòðåííèìè ñòðóêòóðàìè íà ìîëåêóëÿðíîì óðîâíå. Ðåíòãåíîâñêîå èçëó÷åíèå íàõîäèòñÿ ãäå-òî ìåæäó óëüòðàôèîëåòîì è ãàììà-èçëó÷åíèåì. Ïðîíèêàòü ÷åðåç âàñ îíî ìîæåò, è òîëñòûå äæèíñû ïîâåðõ áåëüÿ ñ íà÷åñîì èì íå ïîìåõà. Íî ïëîòíûå ñòðóêòóðû, âðîäå æåëåçîáåòîííûõ ñòåí è óòîëùåííîãî êîðïóñà èì íå ïðîéòè.
Îñîáåííîñòü äëèòåëüíîãî âîçäåéñòâèÿ òàêîãî èçëó÷åíèÿ è ðàäèàöèè â öåëîì â òîì, ÷òî ïîâðåæäàþòñÿ íå òêàíè íåïîñðåäñòâåííî, à öåïî÷êè ÄÍÊ. Âàøè êëåòêè âîññòàíàâëèâàþò áîëüøóþ ÷àñòü ïîâðåæäåíèé, íî èíîãäà, åñëè ïîâðåæäåíèé ñëèøêîì ìíîãî, îíè âûïîëíÿþò ñâîþ ðàáîòó íå òàê íåýôôåêòèâíî, îñòàâëÿÿ íåáîëüøèå ó÷àñòêè «íåïðàâèëüíîãî ðåìîíòà». Ðåçóëüòàòîì ÿâëÿþòñÿ ìóòàöèè ÄÍÊ, êîòîðûå ìîãóò âûçâàòü ñìåðòü êëåòîê èëè ðîñò íåïðàâèëüíî îòðåìîíòèðîâàííûõ, âûçûâàÿ ðàê ñïóñòÿ ãîäû. Èíòåíñèâíûå äîçû ðàäèàöèè â ïåðâóþ î÷åðåäü âûâîäÿò èç ñòðîÿ òå êëåòêè, ãäå ÷àùå âñåãî è áûñòðåå âñåãî ïðîèñõîäèò äåëåíèå. Äëÿ ÷åëîâå÷åñêîé òóøêè ýòî ïðîöåññ êðîâåòâîðåíèÿ, ïîýòîìó ðàäèàöèÿ îïàñíåå âñåãî äëÿ êëåòîê êðîâè è ñïèííîãî ìîçãà.  íèõ îáëó÷åíèå áüåò ïî ñàìîìó áîëüíîìó — ÄÍÊ â ïðîöåññå ñáîðêè. À ñáîðêà êëåòîê êðîâè èäåò ïîñòîÿííî. Íîâûå êëåòêè íå óñïåâàþò ñôîðìèðîâàòüñÿ â çäîðîâûå è õîòÿ áû íà÷àòü ðåìîíò. Èç-çà ýòîãî, êñòàòè, òàðàêàíû õîðîøî ïåðåíîñÿò ðàäèàöèþ — ó âçðîñëûõ îñîáåé ïî÷òè ïîëíîñòüþ îòñóòñòâóåò ïðîèçâîäñòâî íîâûõ êëåòîê. Îíè ñòàòè÷íû, à ïîòîìó ïðè âûñîêèõ äîçàõ îáëó÷åíèÿ ñòðàäàþò òîëüêî ðàáîòîñïîñîáíûå ñôîðìèðîâàííûå êëåòêè, êîòîðûå â ñîñòîÿíèè âîññòàíîâèòñÿ.
Ðàäèàöèÿ ïîâñþäó.
Íà ñàìîì äåëå, ìû ïîñòîÿííî ïîäâåðãàåìñÿ âîçäåéñòâèþ ìàëûõ äîç èîíèçèðóþùåãî èçëó÷åíèÿ îò ïðèðîäíûõ èñòî÷íèêîâ, â ÷àñòíîñòè, îò êîñìè÷åñêîãî èçëó÷åíèÿ, ãëàâíûì îáðàçîì îò ñîëíöà è ðàäîíà — ðàäèîàêòèâíîãî ãàçà, êîòîðûé îáðàçóåòñÿ â ðåçóëüòàòå åñòåñòâåííîãî ðàñïàäà óðàíà. Äîáàâëÿåò îãîíüêó è íàëè÷èå íà íàøåé ïëàíåòå äîëãîæèâóùèõ ðàäèîíóêëèäîâ, ðàäèîàêòèâíàÿ òðîèöà: ðàäèé-226, òîðèé-232 è êàëèé-40. Èíîãäà ê íèì äîáàâëÿåòñÿ öåçèé-137. Âñ¸ ýòî åñòü, â ïðèíöèïå, âîêðóã íàñ, è îò ýòîãî íèêóäà íå äåòüñÿ. Ñêîëüêî èç ýòîãî òàê íàçûâàåìîãî ôîíîâîãî èçëó÷åíèÿ âû èñïûòûâàåòå, çàâèñèò îò ìíîãèõ ôàêòîðîâ, âêëþ÷àÿ âûñîòó ìåñòíîñòè, â êîòîðîé âû æèâåòå, è äîìàøíþþ âåíòèëÿöèþ. ×åì áîëüøå ïûëè, òåì áîëüøå âàø êâàðòèðíûé ôîí. Îäèí ýíòóçèàñò íàóêè, íàïðèìåð, âïîëíå íàó÷íûì ýêñïåðèìåíòîì äîêàçàë, ÷òî ñîáðàòü ðàäèàöèþ â ìàñòåðñêîé èëè ïîäâàëå çàâîäà ìîæíî îáû÷íûì ïûëåñîñîì.  îáùåì, ôîí åñòü âñåãäà.  ñðåäíåì, ó÷åíûå ãîâîðÿò, ýòî îêîëî 3 ìèëëèçèâåðò (ìÇâ) â ãîä.
Êàêèå òàêèå çèâåðòû? Îáû÷íî ïðè ñëîâå ðàäèàöèÿ áîëüøèíñòâî âñïîìèíàþò êëàññè÷åñêèé ñ÷¸ò÷èê Ãåéãåðà ñ åãî ôèðìåííûì òðåñêîì. Íî ñ÷¸ò÷èêè Ãåéãåðà îïðåäåëÿþò òîëüêî èíòåíñèâíîñòü èçëó÷åíèÿ. Åñëè òî÷íåå, îí ñ÷èòàåò êîëè÷åñòâî ïîïàâøèõ â íåãî èîíèçèðóþùèõ ÷àñòèö. Äîñòàòî÷íî îäíèì ãëàçêîì âçãëÿíóòü íà åãî óñòðîéñòâî, ÷òîáû ïîíÿòü, ÷òî îí îñîáî íè÷åãî íå èçìåðÿåò. Ñ÷¸ò÷èê Ãåéãåðà — ýòî ñòåêëÿííàÿ òðóáêà ñ àíîäîì è êàòîäîì, íà êîòîðûå ïîäà¸òñÿ íàïðÿæåíèå. Åñëè â òðóáó âëåòàåò çàðÿæåííàÿ ÷àñòèöà, îíà èîíèçèðóåò àòîìû íàõîäÿùåãîñÿ â íåé èíåðòíîãî ãàçà, è â íåé ïðîñêàêèâàåò èñêðà. Ðàçðÿä âûâåäåí ê äèíàìèêó, è âû ñëûøèòå õàðàêòåðíîå òûð. Åñëè âû, ñîáèðàÿ ãðèáû, íàøëè çàáðîøåííóþ óðàíîâóþ øàõòó, òî ÷àñòèö â òðóáó âëåòàåò áîëüøå, è òûð-òûð-òûð íà÷èíàåò ñëèâàåòñÿ â ìîíîòîííûé ãóë. Íî êàêèå ÷àñòèöû âàñ àòàêóþò, êóäà ëåòÿò, êàê ñèëüíî øìÿêíóòñÿ, è ÷òî ñ âàìè ïðè âñòðå÷å ñäåëàþò — ÷¸ðò åãî çíàåò.
Èçìåðèòü ñðàçó âëèÿíèå êîíêðåòíîãî èçëó÷åíèÿ íà òêàíè è çäîðîâüå ÷åëîâåêà ñëîæíåå. Âîò òóò è ïîÿâëÿþòñÿ çèâåðò (Çâ) è ìèëëèçèâåðò (ìÇâ). Îíè ó÷èòûâàþò áèîëîãè÷åñêèé ýôôåêò èçëó÷åíèÿ, êîòîðûé çàâèñèò îò òèïà èçëó÷åíèÿ è óÿçâèìîñòè ïîñòðàäàâøåãî. Èíà÷å ãîâîðÿ, èõ íàçûâàþò «ýêâèâàëåíòíîé äîçîé». Ýòî êàê ïîïàñòü ïîä äîæäü: ñ÷¸ò÷èê Ãåéãåðà áû òóïî ñ÷èòàë êàïëè, ãîâîðÿ ñêîëüêî ðåíòãåí â ÷àñ ìèìî âàñ ïðîëåòèò, à çèâåðòû áû ãîâîðèëè, êàê áûñòðî íàìîêíóò ÷àñòè âàøåãî òåëà, ó÷èòûâàÿ èõ îáúåì è ïëîòíîñòü.
Çèâåðò, ñ òî÷êè çðåíèÿ ôèçèêè, ýòî êîëè÷åñòâî ýíåðãèè, ïîãëîùåííîå êèëîãðàììîì áèîëîãè÷åñêîé òêàíè, ðàâíîå ïî âîçäåéñòâèþ ïîãëîùåííîé äîçå ãàììà-èçëó÷åíèÿ â 1 Ãðåé. À îäèí Ãðåé — ýòî îäèí Äæîóëü ýíåðãèè â ðàñ÷¸òå íà îäèí êèëîãðàìì ìàññû. Òî åñòü, ýòî êàê ðàç è åñòü ñàìîå âàæíîå — êàêàÿ ýíåðãèÿ íà âàñ âîçäåéñòâóåò. Êàêèå èìåííî ÷àñòèöû, êóäà, êàê è ñ êàêîé ñèëîé ëåòÿò.
Âîçäåéñòâèå èîíèçèðóþùåãî èçëó÷åíèÿ îò åñòåñòâåííûõ èëè ôîíîâûõ èñòî÷íèêîâ íå èçìåíÿåòñÿ ïðèìåðíî ñ 1980 ãîäà, íî îáùàÿ äîçà îáëó÷åíèÿ çà ïîñëåäíèå 30 ëåò íà äóøó íàñåëåíèÿ ïî÷òè óäâîèëîñü, è ýêñïåðòû ñ÷èòàþò, ÷òî îñíîâíîé ïðè÷èíîé ÿâëÿåòñÿ áîëåå øèðîêîå èñïîëüçîâàíèå ìåäèöèíñêîãî îáîðóäîâàíèÿ è íàøà ñòðàñòü ê âèçóàëèçàöèè îðãàíèçìà. Äîëÿ îáùåãî îáëó÷åíèÿ îò ìåäèöèíñêèõ èñòî÷íèêîâ âûðîñëà ñ íà÷àëà 1980-õ ãîäîâ äî 2010 ãã. ïî÷òè â 4 ðàçà. Ñîãëàñíî îò÷åòó, îïóáëèêîâàííîìó â ìàðòå 2009 ãîäà Íàöèîíàëüíûì ñîâåòîì ïî ðàäèàöèîííîé çàùèòå è èçìåðåíèÿì â ÑØÀ, íà îäíî òîëüêî ÊÒ ïðèõîäèòñÿ 24% âñåãî îáëó÷åíèÿ. Òàê ÷òî ñî âðåì¸í ñòàðîé äîáðîé ôëþîðîãðàôèè ðàç â ãîä âñ¸ ñèëüíî ïîìåíÿëîñü. Íî êàê ïîëó÷èëîñü, ÷òî ìû äîáðîâîëüíî ñòàëè ïîäâåðãàòü ñåáÿ âîçäåéñòâèþ èîíèçèðóþùåãî èçëó÷åíèÿ, åñëè îíî ìîæåò íàñ óáèòü? Êòî ýòî ïðèäóìàë è çà÷åì?
Ôèçèêà òåëåâèçîðà.
 ñåðåäèíå 19 âåêà îïûòû ñ ýëåêòðè÷åñòâîì áûëè ó ó÷¸íûõ â ìîäå. Íå çàíèìàëèñü èìè òîëüêî ðàäèêàëüíûå îòùåïåíöû íàóêè, âñå îñòàëüíûå ïûòàëèñü ïðèìåíèòü íîâóþ ýíåðãèþ âåçäå — îò ãàëüâàíèçìà â áèîëîãèè äî ïñèõèàòðèè è õèìèè. Âîñêðåøàëè ì¸ðòâûõ, ëå÷èëè æèâûõ, òâîðèëè íåïîòðåáíîå.  1854 ãîäó íà÷àëèñü ýêñïåðèìåíòû ñ âûñîêèì íàïðÿæåíèåì â ðàçðåæåííîì âîçäóõå. Äîâîëüíî áûñòðî óäàëîñü çàìåòèòü, ÷òî èñêðû ïðîáåãàþò çàìåòíî áîëüøåå ðàññòîÿíèå, åñëè äàòü èì âîçìîæíîñòü äåëàòü ýòî â âàêóóìå, à íå â îáû÷íûõ óñëîâèÿõ.
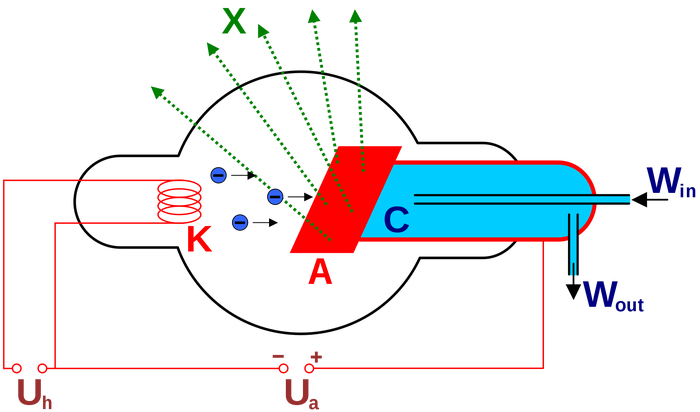
Ðàáîòàåò ýòî ïî÷òè êàê ñ÷¸ò÷èê Ãåéãåðà — ýòî òîæå òðóáêà ñ êàòîäîì. Êàòîä ñîçäàåò ïîòîê ýëåêòðîíîâ, êîòîðûå èñõîäÿò ñ åãî íàãðåòîé ïîâåðõíîñòè âñëåäñòâèå òåðìîýëåêòðîííîé ýìèññèè. Ýòî òàêîé ýôôåêò, êîãäà ãîðÿ÷èé ìåòàëë íà÷èíàåò îòäàâàòü ýëåêòðîíû, èñïóñêàÿ èõ ïîòîêîì â ñòîðîíó àíîäà. Òàêîé ïîòîê íàçâàëè êàòîäíûå ëó÷è. Ýòîò ýôôåêò âïîñëåäñòâèè ëÿæåò â îñíîâó âñåãî ýëåêòðîííî ëó÷åâîãî — îò êèíåñêîïîâ äî äèîäîâ è òðèîäîâ.
Êàê ýòî âûÿñíèëè? Ñìîòðåëè íà èñêðû â âàêóóìå. È ïûòàëèñü ïðèäóìàòü, ÷òî ìîæíî ñ íèìè èíòåðåñíîãî ñäåëàòü. Âî-ïåðâûõ, ïîä äåéñòâèåì ìàãíèòà èëè ýëåêòðè÷åñêîãî ïîëÿ êàòîäíûå ëó÷è îòêëîíÿþòñÿ. Âî-âòîðûõ, åñëè ðÿäîì íàõîäÿòñÿ ëþìèíîôîðíûå ìèíåðàëû, îíè âäðóã íà÷èíàþò ñâåòèòüñÿ.

Âñå äåëî â òîì, ÷òî èç-çà áîëüøîé ðàçíîñòè ïîòåíöèàëîâ ìåæäó êàòîäîì è àíîäîì (äåñÿòêè ñîòíè êèëîâîëüò), ïîòîê ýëåêòðîíîâ óñêîðÿåòñÿ è ïðèîáðåòàåò áîëüøóþ ýíåðãèþ. Ïîëó÷åííûé óñêîðåííûé ïó÷îê ýëåêòðîíîâ ïîïàäàåò íà ïîëîæèòåëüíî çàðÿæåííûé àíîä. Äîñòèãàÿ àíîäà, ýëåêòðîíû èñïûòûâàþò ðåçêîå òîðìîæåíèå, ìîìåíòàëüíî òåðÿÿ áîëüøóþ ÷àñòü ïðèîáðåòåííîé ýíåðãèè. Ïðè ýòîì, òàê êàê îíè ðàçîãíàëèñü, à çàòåì âðåçàëèñü â ñòåíó, â ðàçíûå ñòîðîíû îòëåòàþò ðàçíûå îøì¸òêè è âîçíèêàåò òîðìîçíîå èçëó÷åíèå ðåíòãåíîâñêîãî äèàïàçîíà.
×òîáû èç ýòîé øòóêîâèíû ñäåëàòü, íàïðèìåð, êèíåñêîï ïðèäåòñÿ äîáàâèòü ìîäóëÿòîð — ñòàêàí, êîòîðûé íàêðîåò êàòîä è íà÷íåò ôîðìèðîâàòü èç ïîòîêà ýëåêòðîíîâ, ëåòÿùèõ âî âñå ñòîðîíû, ïó÷îê (íåñóùàÿ äèàôðàãìà) — à òàêæå óñêîðÿþùèé ýëåêòðîä (÷òîáû åù¸ áûñòðåé ëåòåëè) è ïàðó ëèíç. À äàëüøå, ðåãóëèðóÿ ñêîðîñòü è èíòåíñèâíîñòü ïîòîêà, ìîæíî çàñòàâèòü ñâåòèòüñÿ âñ¸ â òîì ïîðÿäêå, â êàêîì âàì íóæíî, ÷òîáû ïîñìîòðåòü Âåëèêèé äèêòàòîð ñ íåñðàâíåííûì ×àðëè ×àïëèíîì.
Ïÿòíèöà, âå÷åð, ëàáîðàòîðèÿ.
×óäåñíûì ïÿòíè÷íûì âå÷åðîì íåêòî Êîíðàä Âèëüãåëüì, ôèçèê è ó÷åíûé, çàäåðæàëñÿ íà ðàáîòå. Áûëî ýòî 8 íîÿáðÿ 1895 ãîäà. Êîíðàä áûë îäíèì èç òåõ ó÷åíûõ, êîòîðûå çàâîðîæåííî èçó÷àëè ýëåêòðè÷åñòâî â öåëîì è ýëåêòðè÷åñòâî â âàêóóìå â ÷àñòíîñòè. Òîêè êàòîäíûõ òðóáîê, êàê ñêàçàë áû ñàì Êîíðàä. Ðàáîòàë îí â ñîáñòâåííîé ëàáîðàòîðèè ïðè ïîääåðæêå íåñêîëüêèõ íàíÿòûõ àññèñòåíòîâ.  ñôåðó èíòåðåñîâ ó÷åíîãî âõîäèëè íå òîëüêî òðóáêè, íî è ðàçíûå òèïû èçëó÷åíèÿ, â òîì ÷èñëå óëüòðàôèîëåòîâîå è èîíèçèðóþùåå. Íó è ÷òî — ñêàæåòå âû. À âîò ÷òî. Èìåííî íàëè÷èå ðÿäîì ñ ó÷¸íûì êëî÷êà áóìàãè, íà êîòîðûé áûë íàìàçàí ïëàòèíîöèàíèñòûé áàðèé äëÿ èçó÷åíèÿ óëüòðàôèîëåòà è èîíèçàöèè, ñûãðàëî îäíó èíòåðåñíóþ øóòêó. Ñîâåðøåííî ñëó÷àéíî Êîíðàä çàìåòèë, ÷òî áàðèåâûé ýêðàí ðÿäîì ñ âêëþ÷åííîé êàòîäíîé òðóáêîé ñâåòèòñÿ æåëòîâàòî-çåë¸íûì öâåòîì, êàê åñëè áû íà íåãî ïîïàäàë óëüòðàôèîëåò.

Ó÷¸íûé âûêëþ÷èë òîê — ñâå÷åíèå òóò æå ïðåêðàòèëîñü. Ó÷¸íûé âêëþ÷èë òîê. Ýêðàí, ðàñïîëîæåííûé íà ðàññòîÿíèè îò òðóáêè è íèêàê ñ íåé íå ñâÿçàííûé, çàñâåòèëñÿ ñíîâà. Êîíðàä ïîä¸ðãàë ðóáèëüíèê åù¸ ïàðó ðàç, ïðåæäå ÷åì îêîí÷àòåëüíî ïðèøåë ê âûâîäó, ÷òî èç òðóáêè èñõîäèò íåèçâåñòíîå èçëó÷åíèå. Èçëó÷åíèå ó÷¸íûé ðåøèë íàçâàòü ëó÷àìè Èêñ. Íî â èñòîðèþ îíè âîéäóò èñêëþ÷èòåëüíî ïîä åãî ôàìèëèåé. Ýêñïåðèìåíòû Ðåíòãåíà ïîêàçàëè, ÷òî èêñ-ëó÷è âîçíèêàþò â ìåñòå ñòîëêíîâåíèÿ êàòîäíûõ ëó÷åé ñ ïðåãðàäîé âíóòðè êàòîäíîé òðóáêè (òî ñàìîå òîðìîçíîå èçëó÷åíèå óñêîðåííûõ ýëåêòðîíîâ). Ó÷¸íûé ðåøèë óñîâåðøåíñòâîâàòü êîíñòðóêöèþ òàê, ÷òîáû ëó÷è ñâåòèëè ñèëüíåå. Îí ñäåëàë òðóáêó ñïåöèàëüíîé êîíñòðóêöèè: àíîä áûë ïëîñêèì, ÷òî îáåñïå÷èâàëî áîëåå ðåçêîå òîðìîæåíèå ýëåêòðîíîâ è áîëåå èíòåíñèâíîå èçëó÷åíèå.
Ñëåäóþùèå ïàðó íåäåëü Êîíðàä ïûòàëñÿ ñâåòèòü íåâèäèìûìè ëó÷àìè íà âñ¸, ÷òî ñìîã íàéòè â îêðóãå. Ïîìèìî ïëàòèíîöèàíèñòîãî áàðèÿ îíî çàñòàâèëî ôëóîðåñöèðîâàòü êàëüöèò è óðàíîâîå ñòåêëî. Èçëó÷åíèå íå îòêëîíÿëîñü ìàãíèòíûì ïîëåì è ìîãëî ñâåòèòü ñêâîçü ðàçíûå âåùè. Ïðîçðà÷íîñòü âåùåñòâ ïî îòíîøåíèþ ê ëó÷àì ìåíÿëàñü íå òîëüêî â çàâèñèìîñòè îò òîëùèíû, íî è îò ìàòåðèàëà. Îäíîðîäíûå êíèãè çàêðûâàëè ôëóîðåñöåíòíûé ýêðàí, â òî âðåìÿ êàê íåîäíîðîäíûå ïðåäìåòû äàâàëè ðàçíîîáðàçíûå òåíè â çàâèñèìîñòè îò ñîñòàâà. Ïîïûòêè óâèäåòü ñàìè ëó÷è íè â òåìíîòå, íè ñ ðàçíûìè êðèñòàëëàìè ðåçóëüòàòîâ íå äàëè. Íî âîò ïîïûòêè ñôîòîãðàôèðîâàòü èõ îòêðûëè åù¸ îäèí íþàíñ. Ëó÷è, òàê æå êàê è ñîëíå÷íûé ñâåò, ìîãëè çàñâå÷èâàòü ñíèìêè. Êîíðàä Ðåíòãåí ñîîáùèë î ñâîåì îòêðûòèè ìèðó â äåêàáðå 1895 ãîäà, îñòîðîæíî ïðåäïîëîæèâ, ÷òî ýòè ëó÷è åñòü ñóòü ïðîäîëüíûõ êîëåáàíèé ýôèðà, êîòîðûé ïî òîãäàøíèì ìåðêàì ÿâëÿëñÿ ñîñòàâëÿþùåé âñåãî íåèçâåñòíîãî è íåâèäèìîãî.
Ïåðâûå îïûòû.
Òî÷íûé ìîìåíò, êîãäà ëþáîïûòñòâî òîëêíóëî ó÷¸íîãî íà îáëó÷åíèå ñîáñòâåííûõ êîíå÷íîñòåé, íåèçâåñòåí, íî ýôôåêò áûñòðî ðàçîøåëñÿ ïî ìèðó. Ëó÷è, íàïðàâëåííûå íà êîíå÷íîñòü, êîãäà çà íåé ñòîèò ôëóîðåñöèðóþùàÿ ïàíåëü, ïîêàçûâàþò âíóòðåííþþ ñòðóêòóðó ðóêè ñîãëàñíî åå ïëîòíîñòè. Ïåðâûå ôëþîðîñêîïû áûëè íå î÷åíü óäîáíûìè. ×òîáû ïî íàñòîÿùåìó ÷òî-òî ðàçãëÿäåòü, íóæíî áûëî äåëàòü ýòî â ïîëíîé òåìíîòå. Òàê ÷òî òàêèå ôîòîãðàôèè, ñêîðåå, ïîñòàíîâî÷íûå ñöåíû äëÿ íàó÷íûõ ñòàòåé è íåáëàãîäàðíûõ ïîòîìêîâ.  íàñòîÿùåé èíñòðóêöèè ê ïåðâûì ôëþîðîñêîïàì âîîáùå ñîâåòîâàëè äîêòîðó ïðîâåñòè 10-15 ìèíóò â ïîëíîé òåìíîòå, ïðåæäå ÷åì ïûòàòüñÿ ðàññìîòðåòü ñëàáûå îòñâåòû íà ýêðàíå. Îò÷åãî æå ñðàçó íå ñòàëè ôîòîãðàôèðîâàòü? Ôîòîãðàôèè áûëè äåëîì óæàñíî äîðîãèì è ðåäêèì, è òðàòèòü åäèíè÷íûå ýêçåìïëÿðû ïëàñòèíîê íà ïåðåëîìû è ôîòî êîñòåé áûëî íå ðàöèîíàëüíî. À ÷òî íàñ÷åò ðàäèàöèè? Íó å¸ òîãäà, ñ÷èòàéòå, ÷òî íå áûëî. 23 ìàðòà 1896 ãîäà Àíðè Áåêêåðåëü ïðîäåìîíñòðèðîâàë òàêîé æå çàñâåò ôîòîãðàôèè, òîëüêî íå ëó÷àìè, à óðàíîì. È ýòî áûë îäèí èç ïåðâîîòêðûâàòåëåé ðàäèîàêòèâíîñòè, çà êîòîðûì íîãà â íîãó øëè Ìàðèÿ è Ïüåð Êþðè. Òàê ÷òî äî ìîìåíòà, êîãäà ÷åëîâå÷åñòâî ïîéìåò, ÷òî ðåíòãåíîâñêóþ òðóáêó ëó÷øå âêëþ÷åííîé â ðóêàõ íå äåðæàòü, åù¸ ëåò äåñÿòü.
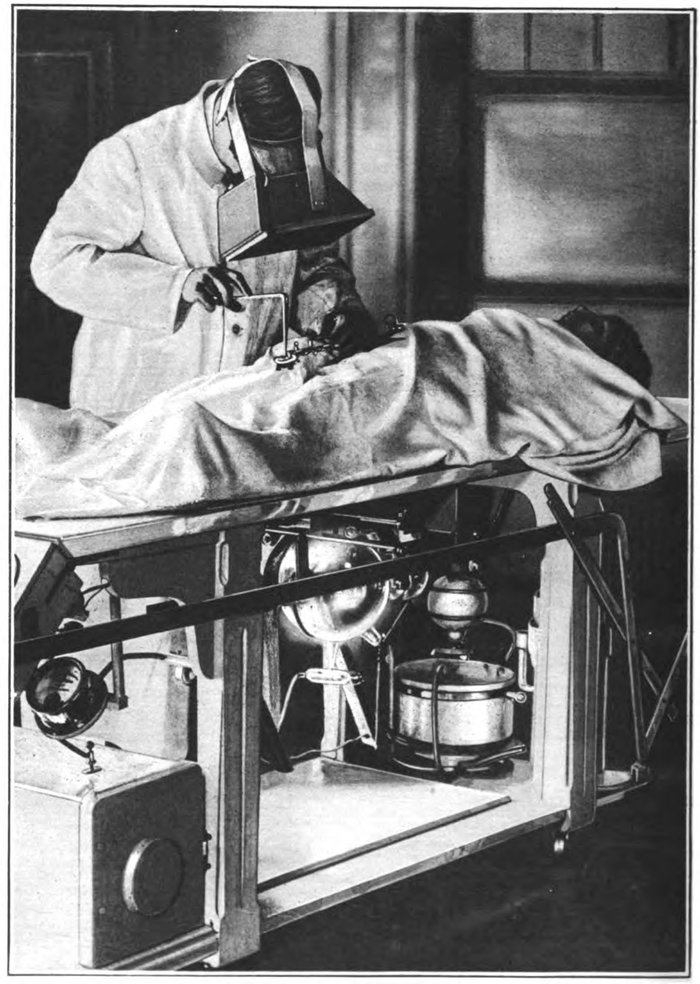
Ïåðâûå ôëþîðîñêîïû íàïîìèíàëè ñîâðåìåííûå î÷êè äîïîëíåííîé ðåàëüíîñòè.  êîìíàòå âêëþ÷àëè ìîùíûé èñòî÷íèê ðåíòãåíîâñêîãî èçëó÷åíèÿ, ïàöèåíò ïîäíîñèë ê íåìó áîëüíóþ êîíå÷íîñòü, à äîêòîð â ñâåòîíåïðîíèöàåìîì øëåìå, âíóòðè êîòîðîãî áûëà êàðòîíêà ñ íàíåñåííûì íà íå¸ ðàñòâîðîì, ïûòàëñÿ ðàçãëÿäåòü, ÷òî ó áîëüíîãî ïîøëî íå òàê. Ïîëó÷àåìîå òàêèì îáðàçîì ðåíòãåíîñêîïè÷åñêîå èçîáðàæåíèå áûëî äîâîëüíî òóñêëûì.  äîïîëíåíèå êî âñåìó, ïîñòîÿííîå íàõîæäåíèå ðåíòãåíîëîãà ïåðåä ýêðàíîì íå äîáàâëÿëî åìó çäîðîâüÿ.

Â
