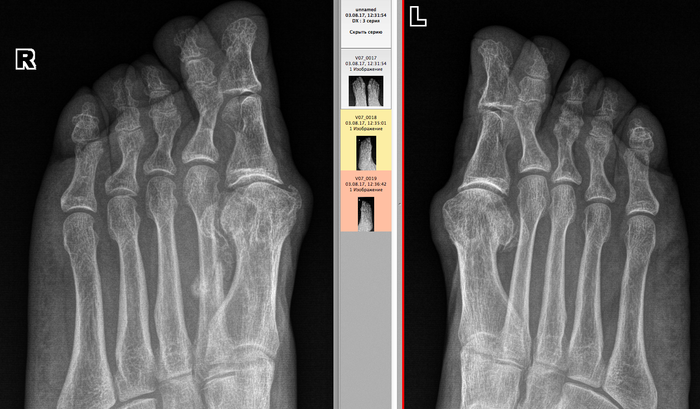
Рентгеновские снимки переломов пальцев стопы
.png)
Èñòîðèÿ 1. Ïðî ñòðàííûõ ëàáîðàíòîâ
Âðà÷è âñå âðåìÿ ïèøóò ïðî ñòðàííûõ ïàöèåíòîâ, íî èíîãäà è ñàìè âðà÷è, è äðóãîé ïåðñîíàë áûâàþò íå ìåíåå ñòðàííûìè.
Íàïðèìåð, ðàáîòàëà ó íàñ ëàáîðàíòêîé íåäîëãî æåíùèíà À, 45 ãîäêîâ, âðîäå âçðîñëàÿ, íî ñêàíäàëüíàÿ. Ãðóáèëà ïàöèåíòîì íàïðàâî è íàëåâî, ðóãàëàñü ñ àäìèíèñòðàòîðàìè è ò.ä. Ñòî ðàç ãîâîðèëè ýòî ÷àñòíàÿ êëèíèêà, òóò òàê íåëüçÿ (äà è âîîáùå íèãäå òàê íåëüçÿ), íî íåò, âñå áåç òîëêó. Êîðî÷å, ÷åðåç ïàðó ìåñÿöåâ åå ïîïðîñèëè. Óñòðîèëàñü â äðóãóþ êëèíèêó, áþäæåòíóþ. Òàì ðàáîòàåò çíàêîìàÿ ðåíòãåíîëîã, êîòîðàÿ ãîâîðèò, ÷òî òàì òîæå ñàìîå + åùå ÷óäèò: òî âûëüåò ðåàãåíòû äëÿ ïðîÿâêè ïëåíêè è æäåò, ïîêà ïðèäóò íîâûå. Òî ñêðóòèëà ñ àïïàðàòà êàêóþ-òî ãàéêó. Òî èìèòèðóåò ïî÷å÷íûå êîëèêè. È ýòî âñå â 45 ëåò! Êîðî÷å, íå ëþáèò ðàáîòàòü.
Åùå îäèí ïàðåíü åñòü, õîðîøî, ÷òî ïðèõîäÿùèé. Çàïàøèíà îò íåãî ñòîèò ëþòûé, êàê áóäòî íå ìîåòñÿ ñîâñåì. Íàìåêàëè, çàâ ñ íèì ãîâîðèë áåñïîëåçíî.
Íó è âèøåíêà íà òîðòå æåíùèíà ëåò 37, Ñ, ýòî êîíå÷íî óíèêóì. Âçÿëè åå êàê ñîâìåñòèòåëÿ, è òóò íà÷àëîñü. Ìîæíî ÿ ïîðàíüøå óéäó, à äàâàéòå ìíå ýòî ñäåëàåì, à äàâàéòå ìíå ýòî ñäåëàåì. Òî íà÷èíàåò ïðî ñâîèõ ìóæèêîâ ðàññêàçûâàòü, òî ñîáèðàåòñÿ áåðåìåíåòü, òî îò îäíîãî ê äðóãîìó óõîäèò, òî åé êîëëåêòîðû ïèøóò ÷òî óáüþò ðåáåíêà è ïîêàçûâàåò ñìñ-êè êîðî÷å, æåñòü. Òîæå íåäîëãî ïîðàáîòàëà, ïîïðîñèëè åå, óñòðîèëàñü â áþäæåòíóþ. ×åðåç íåäåëþ ïðèõîäèò ê íàì äåëàòü ðåíòãåí øåè. ×òî, ñïðàøèâàåì, ñëó÷èëîñü? Ïîäðàëàñü ñ äðóãèì ëàáîðàíòîì. Øòà??? Çà÷åì? Ìû ïîñïîðèëè ñ íèì ïðî äîçû, êîòîðûå èçëó÷àþò àïïàðàòû.  èòîãå, òîò ëàáîðàíò ðàññêàçàë, ÷òî îíè ïðîñòî ãîâîðèëè, îíà ïñèõàíóëà , óïàëà è áèëàñü ãîëîâîé îò ïîë, ïîòîì âûáåæàëà è ñòàëà âñåì ðàññêàçûâàòü, ÷òî îí åå äóøèë. Åùå ÷óòü ïîçæå âûÿñíèëàñü, ÷òî îíà óæå ëåò 15 ñîñòîèò íà ó÷åòå â ïñèõ äèñïàíñåðå, î ÷åì óìàë÷èâàëà ïðè òðóäîóñòðîéñòâå.
Èñòîðèÿ 2. Ïðîáëåìíûå ïåðåëîìû è ëþäè, íå çíàþùèå î ïåðåëîìàõ
Åñòü äâà òèïà ëþäåé ïåðâûå áåãóò ïî êàæäîìó ïîâîäó, âòîðûå — òåðïÿò äî ïîñëåäíåãî, ïîêà íå ñòàíåò ïëîõî. È òå, è äðóãèå äîñòàâëÿþò íåìàëî õëîïîò. Ïåðâûå ïîòîìó ÷òî êàæäûé äåíü ìû ïðîâîäèì êó÷ó èññëåäîâàíèé, êîòîðûå íå íóæíû êòî-òî ñòóêíóë ïàëåö, îí äàæå íå ïîñèíåë, íî íóæíî èäòè â òðàâìó è äåëàòü ðåíòãåí. Êòî-òî çàïíóëñÿ îá êîòà, êòî-òî ùåëêàë ïàëåö è «îí ùåëêíóë êàê-òî íå òàê êàê îáû÷íî, è ÿ î÷åíü ïåðåæèâàþ». Êîðî÷å, ñëó÷àè ðàçíûå.
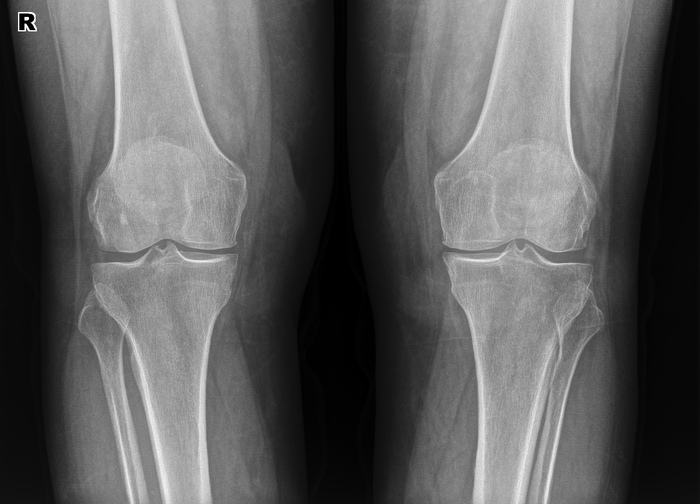
Åùå èíòåðåñíåå âòîðûå. Òåðïÿò, òåðïÿò, ïîòîì ïðèõîäÿò ñ ïîëóñðîñøèìèñÿ ïåðåëîìàìè è îïóõøèìè êîíå÷íîñòÿìè.  ïðèìåðó, â àâãóñòå áûëà æåíùèíà, êîòîðàÿ â èþíå ñëîìàëà 2 ïëþñíåâóþ êîñòü íà ïðàâîé ñòîïå, íî íå çíàëà îá ýòîì. Îïèñûâàåò òðàâìó òàê: ñòóêíóëà, ïàðó äíåé ïîáîëåëà, ïîòîì íå áîëèò. Ïîåõàëà îãîðîä òÿïàòü îïÿòü áîëèò. Äîìà ñèæó íå áîëèò. Äåëàåì åé ñíèìîê, òàì òàêàÿ êàðòèíà (ñíèìîê ïîëäíÿ èñêàë ïî ðàçíûì òåãàì â àðõèâå):
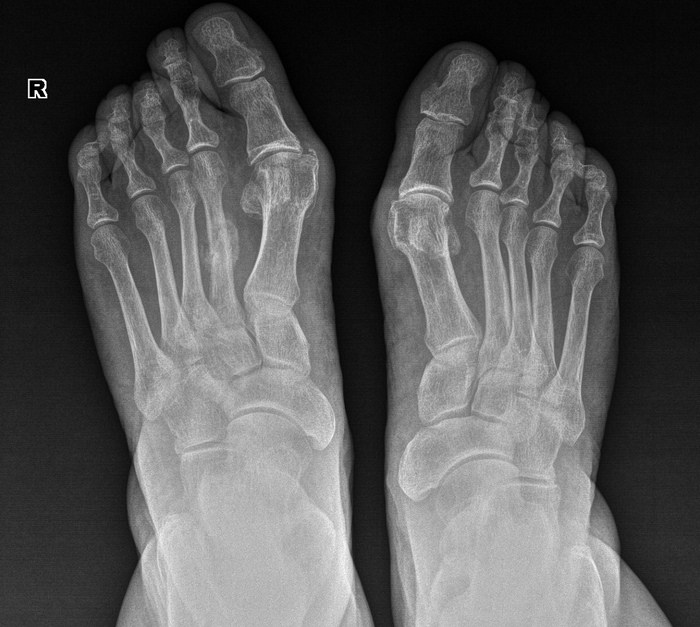
È â êîñûõ ïðîåêöèÿõ (ñêðèí ÷òîá ðÿäîì áûëè):
Âîò ýòîò êðóãëûé êîñòíûé íàðîñò ýòî ïåðèîñòàëüíàÿ ìîçîëü, ò.å. êîñòíàÿ òêàíü, êîòîðàÿ íàðàñòàåò âîêðóã ïåðåëîìà, ÷òîáû îí ñðîññÿ. Ïðè ãèïñîâîé èììîáèëèçàöèè îòëîìêè âñå âðåìÿ â îäíîì ïîëîæåíèè, êîñòíàÿ ìîçîëü î÷åíü ìàëåíüêàÿ, îáû÷íî ýíäîñòàëüíàÿ (âíóòðåííÿÿ), à çäåñü îíà îãðîìíàÿ. À âñå ïîòîìó, ÷òî êàê òîëüêî îíà íà÷èíàåò ñðàñòàòüñÿ, æåíùèíà äâèãàåò íîãîé, õîäèò, îòëîìêè äâèæóòñÿ îòíîñèòåëüíî äðóã äðóãà, è ðàñõîäÿòñÿ îïÿòü. Ìîçîëü ðàçðàñòàåòñÿ øèðå, ÷òîáû ïåðåëîì âñå-òàêè ñðîññÿ. Ïîýòîìó ìîçîëü òàêàÿ áîëüøàÿ è åñòü, ÷òî äâà ìåñÿöà ñðàñòèñü íå ìîæåò áåç ãèïñà.  ãèïñå áû ñðîñëîñü çà 3-4 íåäåëè, à òóò äàæå ïî èñòå÷åíèè 2 ìåñÿöåâ ïî÷òè âèäíà ëèíèÿ ïåðåëîìà. Íàëîæèëè ãèïñ è îòïðàâèëè.
Èñòîðèÿ 3. Ïîäðîáíåå ïðî òðåùèíû (êîòîðûõ íå áûâàåò)
Ìíîãèå ñïðàøèâàþò ïðî òðåùèíû, ïîýòîìó ðåøèë íàïèñàòü ïîäðîáíåå, ÷òîáû ðàç è íàâñåãäà ðàññòàâèòü âñå òî÷êè.  êîììåíòàõ óæå ïèñàëè, è ÿ ïîâòîðþ ñìåøíóþ ôðàçó, êîòîðóþ íàì ãîâîðèëè â óíèâåðñèòåòå «òðåùèíû áûâàþò â àíàëüíîì îòâåðñòèè, à â òðàâìàòîëîãèè ëèáî åñòü ïåðåëîì, ëèáî íåò ïåðåëîìà». Òðàâìàòîëîãè âîîáùå áåñÿòñÿ îò ñëîâà òðåùèíà.
 îáùåì, åñëè ïåðåëîì åñòü, òî îí åñòü. Ïóñòü îí âûãëÿäèò êàê òðåùèíà äëÿ îáûâàòåëÿ, ïóñòü íå âèäíî ñòóïåíüêè, ñìåùåíèÿ, à âèäíî òîëüêî ëèíèþ âñå ðàâíî íóæíî ïèñàòü â çàêëþ÷åíèå ïåðëîì òàì-òî è òàì-òî, òîãî-òî è òîãî-òî.
Èñòîðèÿ 4. Êàê ÿ àññèñòèðîâàë ãèíåêîëîãó
Ìåñÿöà ïîëòîðà íàçàä äåæóðþ ÿ â âîñêðåñåíüå. Ïðèõîäÿò íà èññëåäîâàíèå ãèíåêîëîã ñ ïàöèåíòêîé, êîòîðîé íåîáõîäèìî âûïîëíèòü ãèñòåðîñàëüïèíãîãðàôèþ ïîñìîòðåòü ïðîõîäèìîñòü ìàòî÷íûõ òðóá. Äëÿ ýòîãî âî âëàãàëèùå ââîäèòñÿ ñïåöèàëüíàÿ òðóáêà ñ íàêîíå÷íèêîì, ïî òðóáêå áîëüøèì øïðèöåì âëèâàåòñÿ êîíòðàñòíîå âåùåñòâî, êîòîðàÿ ïðîõîäèò ÷åðåç ìàòêó è ìàòî÷íûå òðóáû è äåëàåò èõ âèäèìûìè.
Êàê íàçëî, ìåäñåñòðà, êîòîðàÿ äîëæíà àññèñòèðîâàòü ïðè òàêèõ èññëåäîâàíèÿõ, êóäà-òî îòîøëà. Ãèíåêîëîã, õîðîøàÿ æåíùèíà ëåò 35, ãîâîðèò, ìîë, íè÷åãî ñòðàøíîãî, âàì òîëüêî ñíÿòü. Ñèæó â ñâîåé êàìîðêå, æäó êîãäà ñêàæåò äåëàòü ñíèìîê. Ñëûøó, çîâåò ìåíÿ. Ãîâîðèò, ïîìîãèòå äîêòîð, íå ìîãó ñïðàâèòüñÿ, ïîäåðæèòå èíñòðóìåíò. È äàåò ìíå â ðóêó äâå êàêèå-òî øòóêè, êîòîðûå íàõîäÿòñÿ âíóòðè ïàöèåíòêè óæå. ß âçÿë, îíà ãîâîðèò òÿíè â ðàçíûå ñòîðîíû ùàñ, ÿ áóäó â ìàòêó âñòàâëÿòü íàêîíå÷íèê. Ãîâîðèò, ïðîöåäóðà ýëåìåíòàðíàÿ, íî è-çà òîãî, ÷òî äåâóøêà-ïàöèåíòêà íå ðîæàâøàÿ åùå, è ñòîë ïðîñòî ïðÿìîé, à íå óäîáíîå ãèíåêîëîãè÷åñêîå êðåñëî, òî îäíà ñïðàâèòñÿ íå ìîæåò.
Íó îê, âçÿë, òÿíó â ñòîðîíû. Îíà ãîâîðèò òÿíè ñèëüíåå. Îê, òÿíó ñèëüíåå ñî ñëîâàìè «ÿ áîþñü ÷òî ïàöèåíòêå áóäåò áîëüíî», ãîâîðèò íå ïåðåæèâàé, ïî äðóãîìó íèêàê. Ïîñëå òðåòüåãî ðàçà «òÿíè ñèëüíåå» ÿ íàêîíåö-òî ðàñòÿíóë äî íóæíîãî óðîâíÿ è îíà ïîñòàâèëà íàêîíå÷íèê â ìàòêó. Ñäåëàëè èññëåäîâàíèå, âñå õîðîøî. Ãèíåêîëîã òàêàÿ íà ïðîùàíèå íó, ñ ïî÷èíîì âàñ, äîêòîð))
Êîìó èíòåðåñíî, ñíèìîê ïðè ãèñòåðîñàëüïèíãîãðàôèè. Êñòàòè, ñíèìîê òîé ñàìîé äåâóøêè. Óæå íåñêîëüêî ëåò íå ìîæåò çàáåðåìåíåòü, áûëà âíåìàòî÷íàÿ, ïðàâàÿ ìàòî÷íàÿ òðóáà óäàëåíà è íà åå ìåñòå êóëüòÿ. Ïðîõîäèìîñòü ëåâîé ìàòî÷íîé òðóáû ñîõðàíåíà.
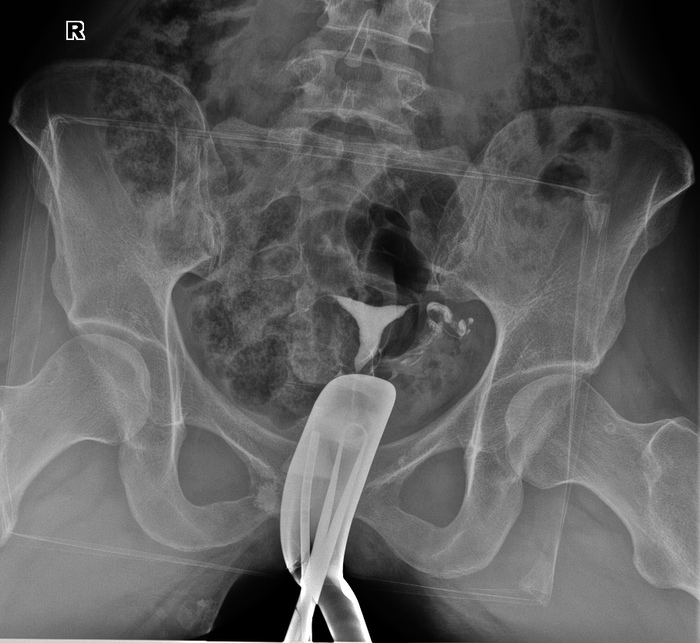
Èñòîðèÿ 5. Ñíèìêè ðåäêèõ áîëåçíåé — Áîëåçíü Ýðåíôðèäà. Äðóãîå íàçâàíèå — ìíîæåñòâåííûå êîñòíî-õðÿùåâûå ýêçîñòîçû.
Íàñëåäñòâåííàÿ áîëåçíü, õàðàêòåðèçóþùàÿñÿ îáðàçîâàíèåì ìíîæåñòâåííûõ êîñòíî-õðÿùåâûõ ýêçîñòîçîâ, ñîïðîâîæäàþùèìñÿ íàðóøåíèåì ðîñòà êîñòåé è èõ äåôîðìàöèåé. Íå òî, ÷òîáû ñîâñåì óæ ðåäêîå, íî ìíå çà ãîä ðàáîòû ïîïàëîñü 1 ðàç. Äëÿ ñðàâíåíèÿ, êàê âûãëÿäÿò êîëåííûå ñóñòàâû â íîðìå:
À òàê îíè âûãëÿäÿò ïðè ìíîæåñòâåííûõ ýêçîñòîçàõ:
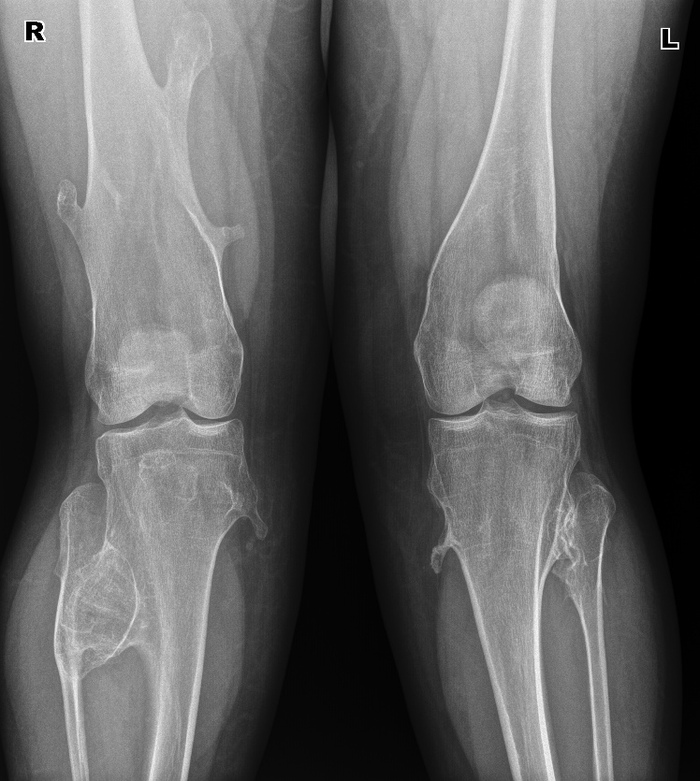
Äåâóøêà, 28ëåò, ïî æåíñêîé ëèíèè òàêæå áûëî ó ìàìû è áàáóøêè, èíîãäà ïîáàëèâàþò, íî íå ìåøàþò æèòü è ðîæàòü äåòåé. Èíîãäà èõ óáèðàþò îïåðàòèâíûì ïóòåì, åñëè ñèëüíî áîëÿò èëè ìåøàþò. Çäåñü ïðîñòî õîäèò ðàç â íåñêîëüêî ëåò íà îáñëåäîâàíèå è âñå.
Çàñèì ïîçâîëüòå îòêëàíÿòüñÿ. Åñëè åñòü âîïðîñû ãîòîâ îòâåòèòü.
 ñëåäóþùèé ðàç íîâàÿ ïîðöèÿ èñòîðèé:
— Ñðàâíåíèå Ôëþîðîãðàôèè è Ðåíòãåíà íà êîíêðåòíîì ïðèìåðå.
— Êàìíè â ïî÷êàõ
— Îáåçûñòâèâøàÿñÿ ãåìàòîìà
— Ìåòàñòàçû ðàêà áåäðåííîé êîñòè â ëåãêèõ
— Áîíóñ ðåíòãåíîãðàôè÷åñêèå ñíèìêè ðàçíûõ ïðåäìåòîâ (ïðåäëàãàéòå âàðèàíòû èç òåõ, ÷òî åñòü ó êàæäîãî ÷åëîâåêà ïîä ðóêîé).
Источник
 30.12.2019
30.12.2019
Атлас укладок при рентгенологических исследованиях (Кишковский А.Н.) — Глава 5 Часть 9
Показанием к назначению снимков стопы обычно являются все случаи заболеваний костей и суставов стопы и различные
случаи травмы.
УКЛАДКИ ДЛЯ РЕНТГЕНОГРАФИИ СТОПЫ
СНИМКИ СТОПЫ В ПРЯМОЙ ПРОЕКЦИИ
Назначение снимка. Показанием к назначению снимков стопы обычно являются все случаи заболеваний костей и суставов стопы и различные случаи травмы.
Укладка больного для выполнения снимков.
При рентгенографии сто-пы в прямой проекции почти всегда используют прямую подошвенную проекцию. При этой укладке больной лежит на спине. Обе ноги согнуты в коленных и тазобедренных суставах. Исследуемую стопу подошвенной
поверхностью помещают на кассету размером 18 х 24 см, расположенную в продольном положении на столе. Пучок рентгеновского излучения направляют отвесно на основания II — III плюсневых костей, уровень которых соответствует уровню легко прощупываемой бугристости V плюсневой кости (рис. 441).
.png)
Этот же снимок может быть выполнен в положении больного сидя либо на столе, либо около стола для рентгенографии.
Исследуемую стопу помещают на подставку. Положение кассеты и центрация пучка рентгеновского излучения такие же.
При рентгенографии стопы в прямой тыльной проекции больной находится в положении на животе. Исследуемая конечность согнута в коленном суставе. Кассета расположена на высокой подставке, соответствующей высоте голени.
Стопа примыкает к кассете тыльной поверхностью. Пучок рентгеновского излучения направляют отвесно на подошвенную поверхность в центр предплюсны (рис. 442).
.png)
Информативность снимков.
Суставы предплюсны выявляются не достаточно отчетливо (рис. 443).
СНИМКИ СТОПЫ В БОКОВОЙ ПРОЕКЦИИ
Назначение снимка то же, что и снимка в прямой проекции. Снимок стопы в боковой проекции в вертикальном положении больного с упором на исследуемую конечность производят с целью выявления плоскостопия.
Укладки больного для выполнения снимков. Больной лежит на боку.
Исследуемая конечность слегка согнута в коленном суставе, латеральной поверхностью прилежит к кассете. Противоположная конечность согнута в коленном и тазобедренном суставах, отведена вперед. Кассету размером 18 х 24 см располагают на столе таким образом, чтобы стопа была уложена либо по длиннику ее, либо по диагонали. Подошвенная поверхность стопы перпендикулярна плоскости кассеты. Пучок рентгеновского излучения направляют отвесно на медиальный край стопы соответственно уровню оснований плюсневых костей (рис. 444).
.png)
.png)
При выполнении снимка с целью изучения функционального состояния свода стопы для выявления плоскостопия больной стоит на невысокой подставке, перенеся основной упор на исследуемую конечность. Кассету размером 18 х 24 см помещают вертикально на длинное ребро у внутренней поверхности стопы. Пучок рентгеновского излучения направляют в горизонтальной плоскости соответственно проекции клиновидно-ладьевидного сустава, который находится на уровне прощупываемой под кожей
бугристости ладьевидной кости (рис. 445, а). Для того чтобы изображение нижнего края пяточной кости проецировалось несколько отступя от края пленки, в подставке, на которой стоит больной, должна быть прорезь, в которую погружают длинное ребро кассеты на глубину 3—4 см (рис.445, б).
Информативность снимка. На снимке стопы в боковой проекции хорошо видны кости предплюсны: пяточная, таранная, ладьевидная, кубовидная и клиновидная. Кости плюсны проекционно наслаиваются друг на друга. Из всех костей наиболее отчетливо видна V плюсневая кость (рис. 446). На снимках стопы могут быть выявлены различные травматические, воспалительные и опухолевые поражения костей.
Изменения мягких тканей особенно наглядно видны на электро-рентгенограммах (рис. 447, а, б).
СНИМКИ СТОПЫ В КОСЫХ ПРОЕКЦИЯХ
Назначение снимка. Снимок стопы в косой проекции применяют главным образом для выявления переднего отдела стопы — предплюсны и фаланг, состояние которых не может быть детально изучено на снимке стопы в боковой проекции из-за проекционного суммирования изображения.
Укладка больного для выполнения снимка. При рентгенографии стопы в косой проекции чаще всего применяют косую внутреннюю подошвенную проекцию. При этом больной лежит на «здоровом» боку. Исследуемая стопа медиальной поверхностью прилежит к кассете. Подошвенная поверхность располагается к плоскости кассеты под углом 35 — 45°.
Кассета размером 18X24 см находится в плоскости стола.
Пучок рентгеновского излучения следует центрировать отвесно на тыльную поверхность стопы соответственно основанию плюсневых костей (рис. 448).
Иногда прибегают к укладке стопы в косой наружной подошвенной проекции.
Исходное положение стопы такое же, как для снимка в прямой проекции, а затем приподнимают внутренний край стопы на 35—40°.
Информативность .снимков. На снимках видны кости предплюсны: таранная, ладьевидная, кубовидная и клиновидные, суставные щели между ними. Раздельно отображаются все кости плюсны и фаланг, видны их переднебоковые и зад небоковые поверхности. Прослеживаются рентгеновские суставные щели плюснефаланговых и межфаланговых суставов (рис. 449)..png)
В этом случае снимки стоп в косых проекциях по сравнению с другими снимками являются наиболее информативными для выявления переломов плюсневых костей и фаланг (рис. 450, а, б).
.png)
СНИМКИ ПЯТОЧНОЙ КОСТИ
Назначение снимков — изучение формы и структуры пяточной кости при различных заболеваниях и травме
Укладки больного для выполнения снимков. Рентгенографию пяточной кости осуществляют в боковой и аксиальной проекциях.
Для изучения пяточной кости в боковой проекции чаще всего используют рентгенограмму стопы в боковой проекции, но иногда при той же укладке больного производят прицельный снимок пяточной кости, соответствующим образом диафрагмируя пучок рентгеновского излучения и направляя его в проекцию центра пяточной кости (рис, 451).
Укладку для выполнения снимка пяточной кости в аксиальной проекции производят следующим образом. Больной лежит на спине, обе ноги вытянуты. Стопа исследуемой конечности находится в положении максимального тыльного сгибания (рис. 452, а). Иногда ее оттягивают в тыльном направлении с помощью бинта, перекинутого через стопу, который удерживает сам больной.
Кассета размером 13X18 см лежит на столе в продольном положении. Стопа прилежит к ней задней поверхностью пятки.
Центральный пучок рентгеновского излучения скашивают в краниальном направлении под углом 35—45° к вертикали и направляют на пяточный бугор.
Снимок в этой же проекции может быть выполнен и при вертикальном положении больного. Больной упирается подошвой снимаемой конечности в поверхность кассеты, отставляя ногу назад таким образом, чтобы голень находилась под углом около 45° к плоскости кассеты. Для фиксации тела больному следует опереться на спинку поставленного пред ним стула.
Пучок рентгеновского излучения направляют под углом 20° к вертикали на задневерхний отдел бугра пяточной кости (рис. 452, б)..png)
Информативность снимков. На рентгенограммах пяточной кости в боковой проекции выявляются структура и контуры пяточной и таранной костей (рис. 453)..png)
На снимке в аксиальной проекции хорошо видны пяточный бугор, его медиальная и латеральная поверхности (рис. 454). Снимки информативны для выявления различных патологических изменений, переломов, пяточной шпоры (рис. 455), изменений структуры кости, в частности после травмы (рис. 456) и др.
.png)
СНИМКИ ПАЛЬЦЕВ СТОПЫ
Назначение снимков. Снимки пальцев стопы чаще всего выполняют при травмах.
Укладки больного для выполнения снимков. Пальцы стопы хорошо видны на рентгенограммах стопы в прямой и косой проекциях. При необходимости в этих же проекциях выполняют прицельные снимки пальцев, соответствующим образом суживая пучок рентгеновского излучения и центрируя его на область пальцев (рис. 457, а).
В отдельных случаях прибегают к рентгенографии пальцев в боковой проекции, подкладывая под исследуемый палец завернутую в светонепроницаемую бумагу рентгеновскую пленку р а з м е р о м 4 x 5 см. При этом в случаях рентгенографии I и V пальцев стопу укладывают соответственно на латеральную и медиальную поверхности и отвесно на исследуемый палец центрируют пучок рентгеновского излучения. При рентгенографии I I , I I I , и IV пальцев вышерасположенные пальцы оттягивают бинтом книзу или кверху таким образом, чтобы их изображение проекционно не наслаивалось на изображение фаланг исследуемого пальца (рис. 457, б).
На рентгенограмме пальцев стопы в прямой проекции хорошо видны фаланги, частично — плюсневые кости, межфаланговые и плюснефаланговые суставы (рис. 458).
.png)
Теги: стопа
234567
Начало активности (дата): 30.12.2019 18:33:00
234567
Кем создан (ID): 989
234567
Ключевые слова:
стопа, рентгенограмма, кости предплюсны, плюсневые кости, фаланги
12354567899
Источник
Стопы — часть нашего тела, которая чаще других соприкасается с твёрдой поверхностью. Не удивительно, что перелом мизинца на ноге — распространённая травма. Она составляет до 5% от общего числа переломов. Эта достаточно тяжёлая травма часто недооценивается. Так происходит потому, что в данной ситуации отсутствует интенсивный болевой синдром. Не чувствуя сильной боли, пострадавшие не обращаются к врачу, полагая, что сломанный мизинец срастётся сам. Однако нет никакой гарантии, что он срастётся правильно, не вызывая осложнений.
Причины
Причины травматизации мизинца — неконтролируемое соприкосновение его с твёрдым предметом. Сломанный в результате травмы мизинец на ноге обычно является следствием своих маленьких размеров и хрупкости кости, его образующей. Поэтому необходимо соблюдать осторожность при ходьбе и движении ногами, так как легче предупредить травмоопасную ситуацию, чем долго лечить её возможные последствия.
Стоимость рентгена ноги
Стоимость диагностики невелика, зависит от размера плёнки и её количества (необходимости в нескольких проекциях), которая потребуется для визуализации области повреждения. Дешевле обойдётся снимок пальцев стоп (от 300 рублей), а дороже всего — рентгенография бедренной кости (до 900 рублей).
Такая цена значительно ниже, чем стоимость современных томографических методик. Поэтому рентгенографию проводят и в диагностических целях, и в качестве динамического наблюдения во время лечения.
Благодаря доступности, быстроте и дешевизне методики рентгенография ещё долго будет основным диагностическим методом исследования при заболеваниях костей и суставов ног. Современная аппаратура повышает качество снимков и максимально снижает дозу облучения, что ещё больше облегчает проведение процедуры.
Симптомы
Переломам мизинца на ноге свойственны симптомы, которые трудно спутать с какими-либо другими. Признаки перелома мизинца следующие:
- костный дефект, хорошо различимый во время ощупывания,
- сломанный палец укорочен,
- патологическая подвижность образующей мизинец кости,
- стопа в области повреждения деформирована,
- невозможность активно двигать мизинцем, сильная боль при пассивном движении.
Кроме того, известны некоторые неспецифичные симптомы перелома мизинца, указывающие на наличие травы. К ним относятся:
- боль в травмированном участке стопы, усиливающаяся при её движениях,
- кровоподтёки, синяки, гематомы или даже просто краснота в месте нанесения травмы,
- отёчность в месте ушиба,
- палец принимает неестественное положение,
- полная неподвижность пальца.
В выполнении специальной проверки состояния пальца нет необходимости, т.к. она причиняет дополнительную боль. Симптомы достаточно хорошо видны в естественных ситуациях.
Также интересно почитать как определить перелом пальца на ноге.
Проведение рентгенографии стопы и пальцев
Чтобы сделать рентген пальцев ног или всей стопы специальной подготовки не требуется. Требуемая для исследования область обнажается, и нога ставится на специальную подставку. В некоторых случаях снимок делается с нагрузкой – пациент поднимает здоровую ногу, сгибая ее в колене, чтобы вес тела приходился на исследуемую ногу. По возможности, остальное тело пациента закрывается специальным защитным фартуком – это существенно снижает получаемую дозу облучения.
Рентген пальцев ног или стопы часто проводится в нескольких проекциях – это позволяет врачу получить максимальное количество информации о характере повреждения или течении патологического процесса. Именно рентгенография пальцев ног часто позволяет диагностировать переломы и трещины – боль при подобных состояниях проходит быстро, и многие пациенты после травм не обращаются к врачу своевременно. Это приводит к неправильному сращению костей, последующей деформации стопы, появлению ложного сустава, развитию остеомиелита.
Перед проведением рентгенологического исследования пациент обязательно снимает с тела любые украшения – присутствие постороннего металла может сделать снимки некачественными.
Как проводится рентгеновское исследование бедра и голеней
Рентген голени покажет травмы, артрит, остеомиелит, артроз, смещение костей, воспалительные процессы при подозрении на наличие опухолей. Врач также может направить на МРТ голеностопного сустава для более точной оценки мягких тканей.
Рентген бедра показан при исследовании остеопороза, артрита, новообразований, переломах и аномалиях развития. В экстренных случаях, рентген проводят без предварительной подготовки.
Разновидности переломов
Различают два основных вида перелома пальца — закрытый и открытый. Первому не характерно нарушение кожных покровов. Второй образует открытую рану, поэтому при экстренной помощи и лечении, помимо прочих мер, требуются дезинфекция и усиленная гигиена. Закрытый перелом мизинца не вызывает необходимости дезинфицировать повреждённый участок и защищать его от заражения. Как открытые, так и закрытые травмы конечностей, сопровождающиеся повреждением кости, требуют медицинской помощи.
Различают также смещённые и несмещённые, полные и неполные, сложные или простые, внутрисуставные переломы.
Диагностика
Перелом мизинца ноги легко определяется при помощи рентгеновского снимка. Обычно при рентгенографии используется как прямая, так и боковая проекция. Анализируя рентгеновский снимок, можно не только выявить нарушение целостности фаланги, но и установить наличие или отсутствие смещения костей. Если определить перелом мизинца по рентгеновскому снимку не удаётся, то врач-травматолог диагностирует травму как ушиб. Другие методы определения перелома носят лишь предварительный характер, они не используются при диагностике.
Исследуемые объекты
Делают рентгенографию костей и суставов:
- бедренной кости;
- коленного сустава;
- костей голени;
- голеностопного сустава;
- стопы.
Узнайте дозу получаемую при прохождении рентгена ноги, на современном цифровом аппарате, и сравните показатели с естественным фоном. Перейти в «Дозиметр».
На стопе отдельно при необходимости делают рентгенографию пальцев (большого пальца, мизинца), пяточной кости. Такое прицельное исследование помогает снизить дозу облучения и повысить контрастность исследования в необходимой области.
Несмотря на то что мягкие ткани плохо визуализируются на рентгеновских снимках, можно выявить острое воспаление, растяжение суставов, по расширению суставной щели можно судить о выпоте транссудата. Косвенные признаки позволяют судить о характере воспаления.
Первая помощь
Если сломан мизинец, то в первую очередь необходима иммобилизация ноги, а также фиксация повреждённого участка. Нога не должна двигаться, чтобы переломанный палец ничего не касался. Это поможет избежать боли и новых повреждений. В некоторых случаях для купирования чрезмерного болевого синдрома рекомендуется применять обезболивание, в том числе и медикаментозными препаратами. В качестве обезболивающего можно также использовать холодные компрессы и грелки со льдом. До наложения гипса фиксирующая повязка при переломе обеспечит неподвижность пальца, а в случае отрытого перелома пальца — изолирует рану и остановит кровотечение.
Маргарита СЛОМАЛА ногу / Ксюша купила НОВОГО Питомца (Январь 2020).
Что такое сломанная нога?
Сломанные кости (также называемые переломами) в ноге очень распространены. Ноги очень уязвимы для скольжения и скручивания. Наши ноги и носки ведут нас, когда мы идем на приемный конец упавших предметов. Около одной из каждых 10 сломанных костей происходит в ноге.
Сколько костей находится в ноге?
Человеческая нога имеет 26 костей. Рассмотрите, как нога разделила ногу на три части: задние ноги, полузащитник и передняя часть стопы.
- На заднем ногах есть две кости : таран, где нога прикрепляется к ноге, и пяточная пяточка, которая образует пятку.
- Пять меньших костей ноги, называемых ладьевидными, кубовидными и тремя клиновидными костями, составляют середину стопы.
- Длинная часть стопы называется передней частью стопы и содержит 19 костей. Для каждого из пяти пальцев есть метатарзала; большой палец состоит из двух фаланг, а у других пальцев каждая из трех фаланг.
- Кроме того, нога иногда имеет небольшие камешковые кости, называемые сесамоидными костями. Эти кости не выполняют никакой необходимой функции и часто называются аксессуарными костями.
Каковы признаки и симптомы сломанной ноги?
- Сломанные кости в ноге вызывают боль и отек.
- Боль может быть настолько плохой, что вы не сможете ходить. Сломанные кости в носках вызывают меньше боли, и человек может ходить со сломанным пальцем.
- Помят или покраснение стопы со сломанной костью.
- Неспособность переносить вес на стопу может быть признаком наличия перелома.
- Деформация пальцев стопы (дислокации) может сопровождать переломы стопы.
Можете ли вы пройти по сломанной ноге?
В зависимости от разрушенной кости, типа перелома и того, связано ли это с другой травмой мягкой ткани или растянутой ногой, вы можете ходить на сломанной ноге. Пока вы не увидите врача для диагностики и плана лечения, вы не должны ходить на подозреваемой сломанной ноге, так как вы можете причинить большему урону ноге. Врач скажет вам, можете ли вы ходить на сломанной ноге или нет.
Что вызывает сломанную ногу?
Кости ломаются, когда что-то случается, чтобы раздавить, сгибать, крутить или растягивать кости.
- Пальцы ног часто ломаются, когда кто-то случайно ударяет что-то тяжелое.
- Каблуки часто ломаются, когда человек падает или прыгает с высоты и приземляется на ноги.
- Другие кости в стопе иногда ломаются, когда они скручены или вывихнуты.
Лечение
Существует три способа вылечить перелом мизинца на ноге:
- хирургический,
- консервативный,
- медикаментозный.
Хирургия применяется при необходимости быстро вылечить мизинец при сложных переломах. Кость обнажают и искусственно фиксируют в правильном положении. Однако в большинстве случаев достаточно надолго зафиксировать палец, который сломан — для этого используется консервативный метод наложения гипса или шины.
Медикаментозное лечение
Современный способ медикаментозного лечения травм — не только обезболивающие и противовоспалительные препараты. Это новейшие восстанавливающие кровь средства, витамины, а также медикаменты, содержащие кальций, которые способствуют быстрому укреплению костной ткани.
Народные способы лечения
В домашних условиях мизинец можно быстро восстановить, используя хондроитин — строительный материал хряща и кости. Наибольшее количество этого вещества содержат отваренные куриные лапки. Также полезно употреблять средства, содержащие яичную скорлупу, поскольку в ее состав входит кальций, активно помогающий при переломах.
Интересная статья по теме как отличить ушиб пальца ноги от перелома.
Показания к назначению рентгена
Поскольку недуги, проявляющиеся на опорно-двигательном аппарате, в большинстве случаев вызывают физиологические патологии или прямую угрозу жизни, при первых проявлениях подозрительных симптомов необходимо немедленно направиться на прием к врачу. К показаниям первостепенной важности относятся:
- сильный ушиб;
- обморожение;
- артрит;
- перелом;
- отек конечностей;
- деформация тканей;
- растяжение;
- артроз;
- изменение целостности мышечной или костной ткани;
- болезненные ощущения в области мягких тканей, например, в области бедра.
Назначить рентген может лишь лечащий врач, который в полной мере ознакомился с анамнезом пациента и оценил сложившуюся ситуацию. Самостоятельное лечение и постоянное прохождение процедуры, несогласованное со специалистом, категорически запрещено!
Наличие на сломанной ноге гипса не влияет на пропускные способности ионизирующих лучей, но перед рентгеном обязательно нужно обсудить с доктором возможность проведения исследования Исследование весьма редко назначают маленькому ребенку и не назначают вовсе при наличии внутренних кровотечений или тяжелом общем состоянии.
( 2 оценки, среднее 5 из 5 )
Источник