Рентгенологический контроль при переломах

Заживление переломов в рентгеновском изображении. Контроль заживления переломов. Осложнения переломов. Рентгенологические симптомы. Выполнила: Саая Ч. С.
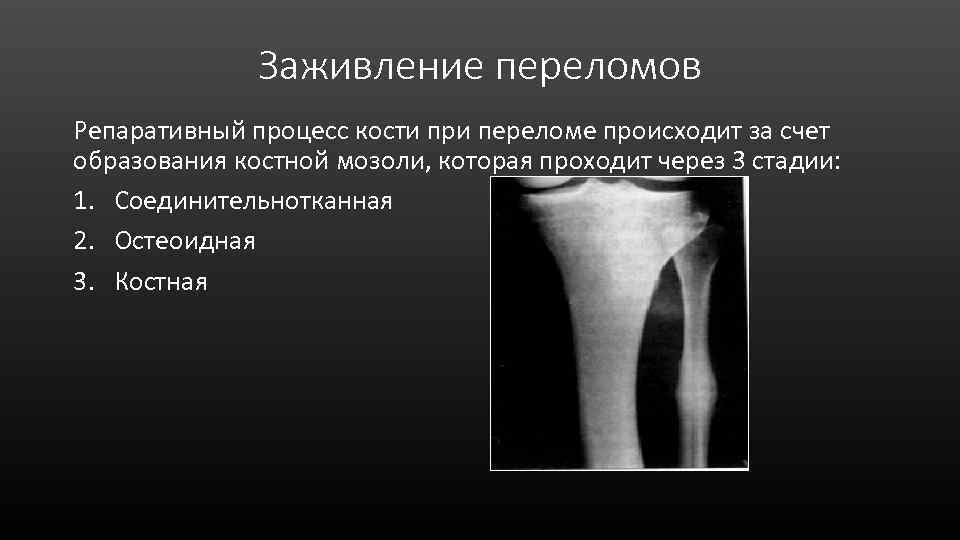
Заживление переломов Репаративный процесс кости при переломе происходит за счет образования костной мозоли, которая проходит через 3 стадии: 1. Соединительнотканная 2. Остеоидная 3. Костная

1 стадия — соединительнотканная • В возникновении соединительнотканной мозоли имеет значение кровоизлияние, которое активизирует регенерацию костной ткани. • Переломы всегда сопровождаются разрывами и повреждениями сосудов кости, костного мозга и мягких тканей, при этом между отломками кости возникают гематомы различных размеров. • В результате организации постравматической гематомы, рассасывания мертвого костного материала и воспалительного процесса в месте перелома формируется недифференцированная грануляционная ткань, соединяющая концы перелома.

1 стадия — соединительнотканная • Постепенно грануляционная ткань замещается плотной соединительной тканью, образующей первичную соединительнотканную мозоль. • Развитие соединительнотканной мозоли начинается к 7 -10 дню после перелома кости. • Рентгенологически в этот период определяется рассасывание краев у конца отломков и некоторое увеличение щели перелома вследствие рассасывания поврежденных костных балок.

2 стадия — остеоидная • Остеоидная мозоль образуется к 20 -30 дню после перелома путем прямой метаплазии соединительной ткани в остеоидную • Рентгенологически в этот период в отломках нарастает остеопороз, на фоне которого определяются участки остеосклероза в некротизированных костных фрагментах • При закрытых переломах эти некротизированные осколки вживают в костную мозоль и замещаются новой костью

3 стадия — костная • Костная мозоль начинает образовываться через 20 -30 дней после перелома за счет обызвествления остеоидной ткани и превращения ее в костную • Рентгенологически развитием костной мозоли считается формирование обширных участков обызвествленной ткани, имеющих костную структуру и окружающих отломки кости в виде муфты со всех сторон • Сроки появления костной мозоли, устанавливаемые рентгенологически, различны – в целом 8 -24 недель после перелома
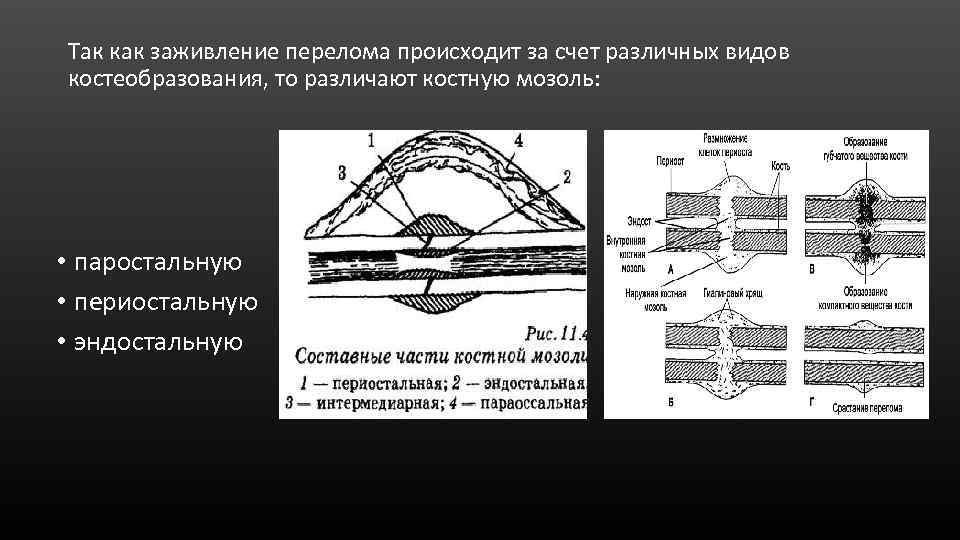
Так как заживление перелома происходит за счет различных видов костеобразования, то различают костную мозоль: • паростальную • периостальную • эндостальную

• Первые признаки мозоли появляются на снимке лишь при ее обызвествлении. Время появления костной мозоли колеблется в очень широких пределах и зависит от ряда условий: от возраста, от места перелома в различных костях и в различных частях одной и той же кости, от вида степени смещения отломков, от степени отслоения надкостницы, от объема вовлечения в процесс окружающих кость мышц, от способа лечения, от осложнения течения регенеративного процесса, например инфекцией или каким-нибудь общим заболеванием и т. д.

Осложнения переломов • Неправильно сросшийся перелом • Ложный сустав • Избыточная костная мозоль • Постравматический остеомиелит • Замедленная консолидация • Постравматичесий остеолиз • Постравматический асептический некроз • Преждевременное рассасывание костной мозоли (рефрактура) • Посттравматический синостоз
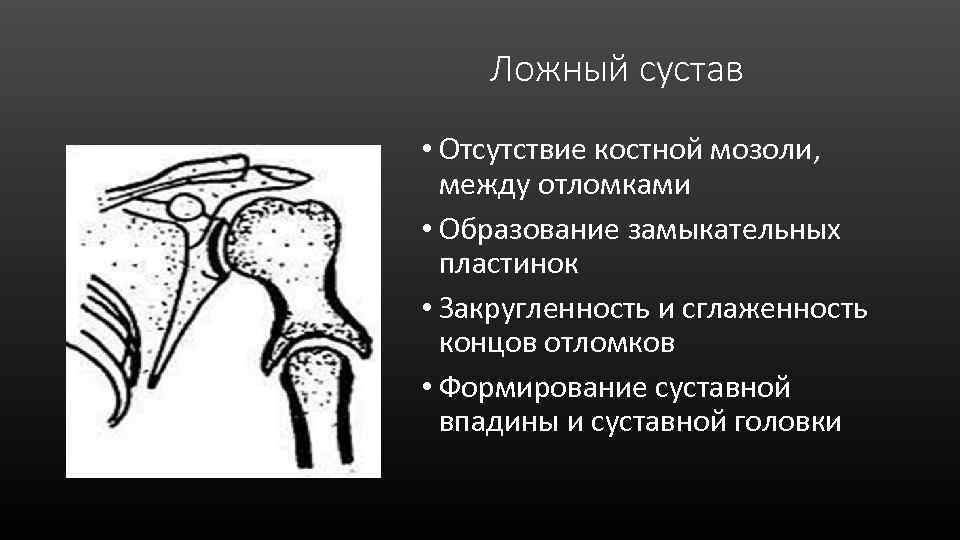
Ложный сустав • Отсутствие костной мозоли, между отломками • Образование замыкательных пластинок • Закругленность и сглаженность концов отломков • Формирование суставной впадины и суставной головки
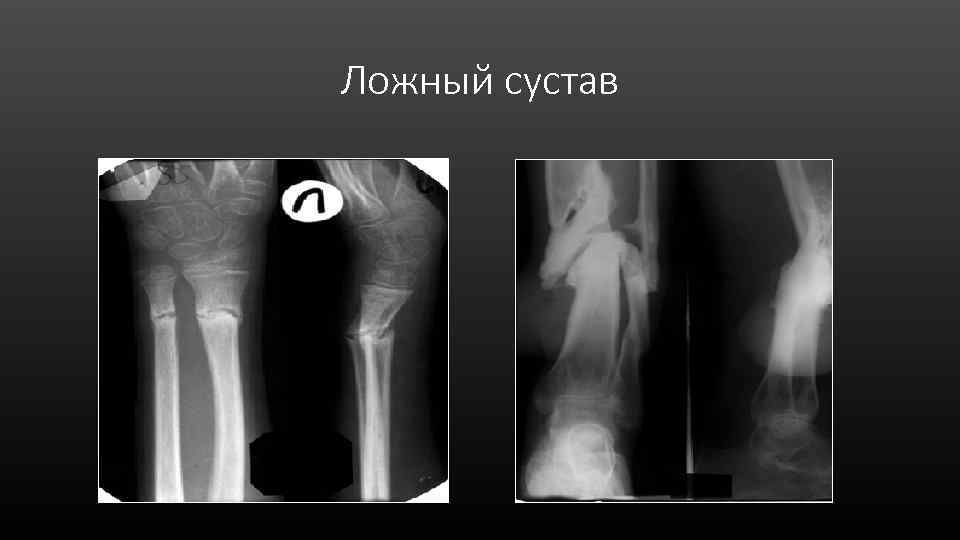
Ложный сустав
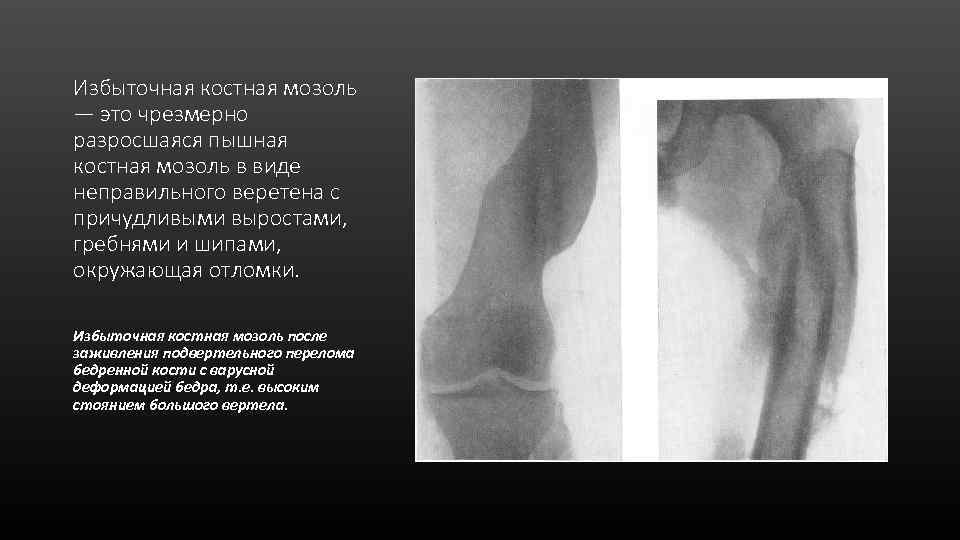
Избыточная костная мозоль — это чрезмерно разросшаяся пышная костная мозоль в виде неправильного веретена с причудливыми выростами, гребнями и шипами, окружающая отломки. Избыточная костная мозоль после заживления подвертельного перелома бедренной кости с варусной деформацией бедра, т. е. высоким стоянием большого вертела.
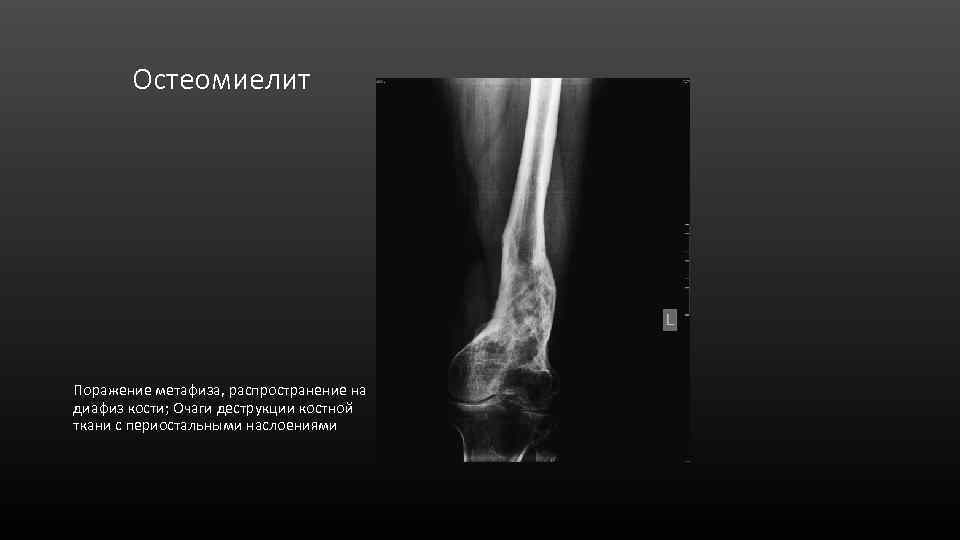
Остеомиелит Поражение метафиза, распространение на диафиз кости; Очаги деструкции костной ткани с периостальными наслоениями

Тактика рентгенологического контроля при переломах • Первичное рентгенологическое исследование показано при любом подозрении на травматическое повреждение костей и суставов • Повторное рентгенологическое исследование необходимо проводить сразу после репозиции, пока продолжает действовать обезболивание для возможности проведения повторной репозиции в случае неправильного стояния отломков • Если используется оперативное соединение костных отломков, рентгенография выполняется сразу после операции

Тактика рентгенологического контроля при переломах • При скелетном вытяжении контрольный снимок необходимо делать через 24 -28 часов • Следующее рентгенологическое исследование проводят через 7 -14 дней, когда спадет отек для определения вторичного смещения отломков • Далее рекомендуется делать снимки через каждые 2 -3 недели для наблюдения заживления перелома и стояния отломков, при переменах гипсовой повязки • В дальнейшем снимки при снятии повязки и клиническом заживлении перелома • По окончании лечения и выписке больного из стационара • И контрольное исследование спустя длительный период (1 -2 года)

Благодарю за внимание!
Источник
Неоднократно приходится наблюдать даже в специальных ортопедо-травматологических учреждениях, что одномоментное вправление отломков при переломе производится без достаточного использования рентгеновского контроля даже при наличии полных к тому возможностей.
В таких случаях производят диагностические снимки, затем репонируют, накладывают фиксирующую повязку, после чего снова производят рентгенографию. Если положение отломков оказывается неудовлетворительным, то повязку снимают (чаще всего гипсовую), вновь производят репозицию, снова накладывают повязку и так иногда несколько раз.
При репозиции отломков методом постоянного вытяжения (чаще всего скелетного) проконтролировать стояние отломков своевременно произведенными рентгенограммами не всегда удается.
Незачем много говорить о том, что такая практика должна быть осуждена, ибо это не только громоздко, но явно травматично и, следовательно, вредно для больного. Чтобы избежать этого, необходимо перед одномоментной репозицией проверить стояние отломков рентгеноскопией, пользуясь ручным маленьким экраном.
Затем врач должен исчерпывающе объяснить помощникам характер смещения отломков, четко распределить между ними обязанности, установить последовательность манипуляций и сразу же наметить вид и характер фиксирующей повязки. Далее производят репозицию, и качество ее проверяют рентгеноскопически.
Если вправление удалось, то здесь же (в рентгенкабинете), не меняя положения конечности и самого больного, накладывают фиксирующую повязку. После этого производят контрольную рентгенограмму.
При репозиции методом постоянного вытяжения контрольные снимки должны производить через некоторое время (сутки-двое) после применения каждой добавочной тяги и клинического определения изменений в положении отломков (сравнительные измерения, данные пальпации).
Все это дает основание выдвинуть следующее принципиальное положение: одномоментную репозицию необходимо производить в рентгеновском кабинете, пользуясь для контроля не только рентгенографией, но и рентгеноскопией; при этом фиксирующие повязки, в том числе и гипсовые, должны накладывать здесь же.
При репозиции методом постоянного вытяжения рентгеновский контроль необходим на протяжении всего времени, потребного для полного сопоставления отломков.
— Читать далее «Принципы наложения гипсовой повязки на перелом — рекомендации»
Оглавление темы «Общие принципы диагностики и лечения переломов»:
- Сроки заживления переломов костей. Механизмы образований костной мозоли
- Эпидемиология переломов костей — частота
- Диагностика переломов костей — симптомы
- Общие принципы лечения переломов — благоприятные и неблагоприятные переломы
- Какой перелом можно лечить амбулаторно? Трудности репозиции отломков костей
- Рекомендации по применению силы при репозиции переломов
- Принципы фиксации конечности после репозиции перелома — рекомендации
- Принципы рентгенологического контроля репозиции перелома — рекомендации
- Принципы наложения гипсовой повязки на перелом — рекомендации
- Принципы обезболивания перелома перед репозицией — рекомендации
Источник
 | Консервативные методы лечения требуют обязательного регулярного рентгенологического контроля, опирающегося на биологические закономерности процесса регенерации и биомеханики смещения отломков кости: 1. Обязательный рентгенконтроль сразу после выполнения репозиции или наложения системы скелетного вытяжения – проверка адекватности положения отломков – оценка результата вмешательства; 2. Обязательный рентгенконтроль после спадения отека (5-10) сутки – контроль возможного вторичного смещения; 3. Рентгенконтроль через 1 месяц (4-6 недель) для контроля своевременного начала формирования костной мозоли – профилактика нарушений консолидации; 4. Промежуточный рентгенконтроль (1 раз в месяц) для контроля за динамикой созревания фостной мозоли – профилактика нарушений консолидации; 5. Рентгенконтроль после снятия гипса и завершения иммобилизации для контроля качества сращения – профилактика усталостного перелома костного регенерата из-за его незрелости и ранней нагрузки. Минимальные рекомендованные сроки иммобилизации:
Понятие минимальные рекомендованные сроки иммобилизации обозначает, что в меньший, чем рекомендовано, срок невозможно ожидать наступления сращения (только у подростков и молодых людей на 1-2 недели раньше (зависит от общего срока). При недостаточной степени консолидации перелома на момент истечения минимального срока требуется обязательное продление иммобилизации до полного сращения. Прекращение иммобилизации строго по минимальному сроку без оценки костной мозоли является грубейшей врачебной ошибкой. Также восстановление полной функциональной нагрузки целесообразно не ранее двойного срока минимальной иммобилизации (для профилактики усталостных переломов неокрепшей костной мозоли). Дата добавления: 2016-10-30; просмотров: 1016 | Нарушение авторских прав | Изречения для студентов Читайте также: Рекомендуемый контект: Поиск на сайте: © 2015-2020 lektsii.org — Контакты — Последнее добавление |
Ген: 0.002 с.
Источник
— 2011.
Стадии развития мозоли
- соединительнотканная;
- остеоидная;
- костная.
Соединительнотканная мозоль
В место перелома пролиферирует соединительная ткань (в течение 7-10 дней). Образуется гематома (форменные элементы крови, плазма, фибрин и мигрирующие сюда с первых часов травмы фибробласты). Источником грануляционной ткани является периост, и, в меньшей степени, эндост.
Рентгенологически соединительнотканная мозоль не определяется.[1][2]
Остеоидная мозоль
При нормальных условиях заживления во второй стадии происходит метапластическое превращение незрелой соединительной ткани в остеоидную за счет обызвествления, на что также требуется недельный или полуторанедельный срок. Раньше остеоидную мозоль без достаточного основания, главным образом из-за ее «хрящевой плотности» при ощупывании, принимали за хрящевую.
На начальных стадиях рентгенологически остеоидная мозоль не определяется. Первые нежные облаковидные очаги обызвествления появляются на рентгенограмме в среднем не раньше 3-4 недель (на 16-22-й день) после перелома. Одновременно, или несколькими днями раньше, концы отломков несколько притупляются, контуры корковых отломков в области мозоли становятся неровными и смазанными.
[1][2]
Костная мозоль
Остеоидная ткань переходит в костную за счет обогащения апатитами.
В начальной фазе своего формирования костная мозоль имеет рыхлое строение, велика.
В фазе обратного развития начальная костная мозоль перестраивается, уменьшается в размерах, приобретает нормальную (или близкую к ней) архитектонику.[1][2]
Сроки заживления переломов ребер
Срок выраженного клинического сращения переломов ребер 3 нед. Они достаточно условны, так как костная репарация зависит от ряда условий. Процесс перестройки костной структуры продолжается около года. Линия перелома исчезает в периоде между 4-м и 8-м месяцами.[2]
По данным С.Я.Фрейдлина [4], основанным на исследовании 128936 человек, средняя длительность нетрудоспособности при переломах ребер составляет 23.9 суток (21.6 сут. — у межчин, 32.4 сут. — у женщин).
«…Первые признаки мозоли появляются на снимке лишь при ее обызвествлении. Время появления костной мозоли колеблется в очень широких пределах и зависит от ряда условий: возраста, места перелома в различных костях и в различных частях одной и той же кости, от вида и степени смещения отломков, от степени отслоения надкостницы, от объема вовлечения в процесс окружающих мышц, от способа лечения/ от осложнения течения регенеративного процесса, например, инфекцией или каким-нибудь общим заболеванием и т. д. Наиболее сильна восстановительная деятельность надкостницы в длинных трубчатых костях на местах прикрепления мышц и сухожилий, т. е. соответственно буграм, отросткам, шероховатостям. Здесь надкостница особенно толста, богата сосудами и нервами, функционально активна. По этой же причине наиболее неблагоприятно заживление переломов на границе средней и дистальной третей голени и предплечья…
У взрослых первые очаги обызвествления появляются на рентгенограмме в среднем не раньше 3-4 недель (на 16-22-й день) после перелома. Одновременно с этим или на несколько дней раньше концы отломков несколько притупляются и контуры коркового слоя отломков становятся в области мозоли несколько неровными и смазанными. В дальнейшем боковые поверхности, концы и углы костей в районе перелома еще больше сглаживаются; тень мозоли становится более интенсивной и принимает зернистый характер. Затем, при полном обызвествлений ее, костная мозоль приобретает характер гомогенной тени. Это полное обызвествление, так называемая костная консолидация, наступает на 3-4-6-8-м месяце перелома, т. е. колеблется в очень широких пределах.
В течение первого года костная мозоль продолжает моделироваться; по структуре она еще не имеет слоистого строения; ясная продольная исчерченность появляется только через 1/2-2 года.
Линия перелома исчезает поздно, в периоде между 4-м и 8-м месяцем. В дальнейшем, соответственно развитию в костном веществе пояса остеосклероза, она уплотняется на рентгенограмме. Эта более темная линия перелома, так называемый костный шов, может быть видна до тех пор, пока костная мозоль не закончит свое обратное развитие, т. е. не рассосется полностью….»[1]
«При свежем переломе на тщательно выполненных рентгенограммах на краях изображения костных отломков нередко удается различить выступающие зубчики. На 10-20-й день у взрослых и на 6—10-й день у детей вследствие остеокластического рассасывания костных концов эти зубчики сглаживаются и перестают различаться на снимках. При этом образуется зона рассасывания, в результате чего линия перелома, которая до сего времени могла быть недостаточно хорошо видна, а порой даже и совершенно не различима, начинает четко определяться. На 3—4-й неделе в поврежденной кости появляются признаки пятнистого или равномерного остеопороза.
Пятнистый остеопороз рентгенологически характеризуется расположенными на фоне неизмененного или несколько более светлого рисунка кости
светлыми участками округлой, овальной или многоугольной формы с нечеткими контурами. Кортикальный слой при данном виде остеопороза обычно неизменен, и лишь иногда его внутренние слои представляются несколько разрыхленными. При равномерном или диффузном остеопорозе кость на снимке приобретает прозрачный, гомогенный, как бы стеклянный вид. Кортикальный ее слой истончен, но на прозрачном фоне кости его тень выступает более подчеркнуто.
Обычно пятнистый остеопороз наблюдается в течение относительно небольшого промежутка времени, сменяясь затем остеопорозом равномерным. Однако в ряде случаев пятнистый остеопороз может существовать и довольно долго. К моменту появления остеопороза, примерно на 16—20-й день, на рентгенограммах начинают обнаруживаться первые признаки костной мозоли. Эти признаки выражаются в наличии на снимках слабоинтенсивных, облаковидных теней. Со временем тени становятся более плотными, сливаются между собой, и через 3-8 месяцев на рентгенограмме видна одна интенсивная, гомогенная тень костной мозоли. Обычно в этот промежуток времени исчезает и линия перелома, на месте которой начинает определяться в виде узкой тени костный шов, исчезающий вместе с костной мозолью. При дальнейшем развитии костной мозоли ее тень теряет свой гомогенный характер и через 1,5—2 года изображенная на снимке мозоль обнаруживает костную структуру с соответствующим расположением трабекул и костномозговым пространством. На этом формирование мозоли заканчивается и наступает ее обратное развитие…» [3]
«В первый день возникновения перелома края сломанного ребра четко видны, они мелко — или крупнозубчатые, на каждом отдельном участке края острые, без закруглений и размытости, между краями (при смещении отломков) щель минимальная. В первые несколько дней после возникновения переломов ребер их края начинают немного закругляться, четкость и острота очертаний теряется, щель остается минимальной. К 7— 10 дню после перелома кости развивается соединительнотканная (провизорная) мозоль, происходит рассасывание краев, которые приобретают закругленные очертания, между краями образуется щель шириною 0,1—0,2 см. Постепенно фиброзная ткань превращается в остеоидную мозоль; на ее образование требуется около 20—30 дней, края переломов находятся как бы ближе один к другому, в виде плавных извилистых линий, а между ними видна узкая полоска остеоидной ткани. В отдельных местах видны очаговые участки образования костной мозоли в виде светлых участков. Затем происходит образование костной мозоли — обызвествляется остеоидная мозоль, теперь между отломками и по краям видны обширные массы обызвествленной ткани, имеющие костную структуру. Эта ткань в виде муфт окружает отломки кости со всех сторон через 8—24 недели. В ближайшие несколько лет линии переломов слабо различимы, вокруг участков переломов ребер со всех сторон видна костная мозоль в виде муфт на протяжении 1,5—2 см, толщиною от 0,2 до 0,4 см в виде светлых участков однородного строения…» [5]
- Рейнберг С.А. «Рентгенодиагностика заболеваний костей и суставов» –1964. –c.68
- Рентгендиагностика переломов скелета / Павел Власов, профессор (Кафедра лучевой диагностики Института повышения квалификации Федерального управления медико-биологических и экстремальных проблем МЗ РФ), Ольга Нечволодова, профессор (Центральный НИИ травматологии и ортопедии им. Н.Н.Приорова)
// Медицинская газета. —2003. —№ 91 - Рентгенология в судебной медицине / С.А. Буров, Б.Д. Резников. Издательство Саратовского университета, 1975.
- Дальнейшие исследования по статистике переломов костей / С.Я. Фрейдлин // Ортопедия, травматология и протезирование. – 1971. — №7. – С.58-64
- Диагностика давности закрытой травмы грудной клетки с переломами ребер / Меркулова В.Г., Толпежников В.Ф., Волксоне В.Я. // Материалы II-го Всероссийского съезда судебных медиков (Тезисы докладов). — Иркутск-М., 1987. — С. 97-99.
Источник
