Рентгенодиагностика переломов у детей

Присутствие в костном веществе линии перелома определяет существование полных и неполных переломов. Полным переломом называется такое повреждение кости, когда линия перелома пересекает весь ее поперечник. При распространении линии перелома на часть кости возникает надлом, трещина. Интерпретация рентгенограмм костей после травматического повреждения требует тщательного определения направления линии перелома по отношению к длиннику кости (поперечное, продольное, косое, Т-образное, У-образное и т. д.), а также расположения ее по отношению к месту прикрепления капсулы сустава (внутри- и внесуставные переломы). Второй признак — смещение отломков — в каждом конкретном случае может быть представлен боковым, продольным, ротационным и угловым изменением расположения фрагментов кости.
Под деформацией контуров понимают нарушение ровной поверхности коркового слоя, определяемое в области травматического воздействия на кость.
Специфичность переломов у детей обусловлена значительной гибкостью костей, толстой надкостницей и эластичностью росткового хряща.
Надлом (перелом по типу «зеленой ветки») характеризуется ограниченной деформацией контуров кости. Линия перелома может быть не видна. Если она выявляется, то только в области кортикального слоя и на выпуклой стороне, в то время как вогнутая часть кости сохраняет нормальную архитектонику костного рисунка. Отличительная особенность поднадкостничного перелома состоит в том, что он проявляется деформацией контура, однако смещения отломков не бывает (рис. 95).

Рис. 95. Рентгенограммы больного с поднадкостничным переломом костей предплечья. Деформация контуров в дистальном метадиафизе.
Травматический эпифизеолиз — отрыв и смещение эпифиза по отношению к метафизу по линии росткового хряща. На рентгенограммах выявляются смещение ядра окостенения и соответственно этому деформация продольной оси кости (рис. 96).

Рис. 96. Рентгенограмма предплечья ребенка 14 лет. Травматический эпифизеолиз. Эпифиз лучевой кости смещен по линии росткового хряща в тыльную сторону кисти.
Остеоэпифизеолиз — травматическое повреждение кости, когда плоскость перелома проходит не только по эпифизарному хрящу, но и через губчатое костное вещество метафиза. Следовательно, на рентгеновском снимке определяется не только смещение ядра окостенения эпифиза, но и части костного отдела метафиза.
Апофизеолиз рентгенологически характеризуется смещением апофиза по линии апофизарного хряща. Если на рентгенограммах провести линию вдоль контуров основного массива кости, то при переходе ее на апофиз получают ступенчатую деформацию. Рентгенодиагностика переломов костей у детей старшего возраста почти не отличается от таковой у взрослых.
В позвоночнике, губчатых костях стоп нередко наблюдаются компрессионные переломы, которые характеризуются изменением формы пораженной кости, наличием уплотнения костной структуры и деформацией контуров кости. В костях таза нередко бывают изолированные переломы отдельных костей без нарушения, но чаще с нарушением целости тазового кольца; переломы дна вертлужной впадины.
В костях черепа чаще всего наблюдаются переломы свода, отображающиеся на рентгенограммах разнообразными по форме и величине трещинами. Иногда обнаруживаются вдавления, при которых смещение отломков не определяется. Почти все переломы черепа у детей сопровождаются гематомами. Перелом основания черепа является тяжелой формой повреждения с характерным клиническим симптомокомплексом. Рентгенологическое исследование в этом случае противопоказано в течение первых 2 нед после травмы.
Заживление переломов. Оно происходит через образование костной мозоли. Развивается костная мозоль главным образом из соединительнотканных элементов кости — периоста и эндоста, и только при наличии выраженного расхождения отломков основную роль в репаративных процессах начинают играть остеобластические элементы адвентиции сосудов кости в местах расположения плоскости перелома. Формирование костной мозоли идет по стадиям. Это прежде всего организация кровоизлияния в области перелома и прорастание сгустка новообразованной грануляционной тканью, исходящей из периоста и эндоста. Возникает соединительнотканная мозоль. В дальнейшем происходит обызвествление соединительнотканной мозоли и последующая ее эволюция через остеоидную фазу в истинно костную. По степени дифференцировки костная мозоль делится на первичную и вторичную (рис. 97). Наиболее интенсивную костную мозоль дают диафизарные переломы. При эпифизарных переломах определяется небольшая наружная костная мозоль в виде нежных ровных костных наслоений и сглаживания места перелома.

Рис. 97. Рентгенограмма костей предплечья ребенка 12 лет. Формирование периостальной и эндостальной костной мозоли.
Величина костной мозоли зависит и от характера перелома. Обычно переломы с большим смещением отломков срастаются с образованием объемистых мозолей. Переломы типа поднадкостничных и надломов, как правило, не дают больших костных мозолей.
Первые признаки отложения извести в соединительнотканной мозоли появляются у детей примерно к концу 1-й недели с момента травмы. Формирование первичной костной мозоли происходит на 1 — 1,5 нед раньше, чем при идентичных переломах у взрослых. При этом костная мозоль вначале представляется бесструктурной тканью, в которой в дальнейшем образуется костный рисунок. В окончательно сложившейся костной мозоли появляется костная структура с закономерным расположением костных балок в соответствии с направлением силовых линий; создается непрерывный костномозговой канал. Обычно сроки сращения переломов у детей обусловлены следующими факторами: возрастом и общим состоянием ребенка, видом перелома, толщиной кости, характером травмы. Наибольшие сроки срастания наблюдаются при полных переломах бедренной, плечевой и большеберцовой костей, а также при оскольчатых и вклиненных переломах. Например, в плечевой кости и костях предплечья в возрасте до 2 лет костная мозоль появляется в среднем через 12 дней после перелома, в возрасте 3-7 лет — через 14-20 дней, в возрасте 8 — 15 лет — через 20 — 25 дней. Бедренная кость в тех же возрастных группах образует костную мозоль соответственно через 12 — 14, 15 — 25 и 25 — 35 дней, большеберцовая кость — через 14, 15 — 20 и 25 — 28 дней.
Необходимо отметить, что видимость костной мозоли несколько отстает от начала безболезненных функциональных нагрузок. Например, формирование только соединительнотканной мозоли уже обеспечивает отсутствие болей и осложнений при больших нагрузках.
Нарушения заживления переломов вызывают образование избыточной костной мозоли, посттравматического синостоза и травматического остеолиза. Если на концах отломков появляются замыкательные пластинки и костные фрагменты начинают приобретать вид суставной впадины и головки, то возникает еще один из видов осложнений заживления переломов — псевдоартроз.
Дифференциальная рентгенодиагностика переломов основана на правильной интерпретации линейных просветлений, которые могут образоваться как при нормальных, так и при патологических условиях. Так, например, за линию перелома не должны быть приняты зоны эпифизарного росткового хряща. Нередко глубокие кожные складки также дают линии просветлений, однако тени их выходят за пределы контуров костей. Отдельные участки просветлений могут быть обусловлены сосудистыми каналами, которые имеют определенное местоположение, ровные, четкие контуры и оканчиваются в костномозговом канале. Иногда на рентгенограммах конечностей возникает наложение костей друг на друга, сопровождающееся деформацией их изображения в месте пересечения контуров и линией просветления — тангенциальный эффект, который тоже не должен приниматься за истинный перелом. В некоторых случаях выявляются лоозеровские зоны просветлений, которые в отличие от переломов имеют типичную локализацию (2 — 3 плюсневые кости, кости предплечья, голени) и ровные контуры. Имеющиеся в костях кистей и стоп псевдоэпифизы и добавочные косточки отличаются от травматических фрагментов определенным местоположением, формой, четкостью и ровностью наружных контуров. Во всех сомнительных случаях должно быть рекомендовано исследование симметричной конечности.
Вывихи. Основным рентгенологическим симптомом вывиха следует считать несоответствие в расположении суставных поверхностей сочленяющихся костей. При полном вывихе суставная впадина оказывается запустевшей, а суставная головка смещена в сторону от нее. Если на рентгенограммах определяется только частичное несоответствие головки и впадины, такое состояние называется подвывихом. У детей наибольшее практическое значение имеют вывих плечевой кости, травматический подвывих костей предплечья и подвывих головки лучевой кости.
При рентгенологическом исследовании в двух взаимно перпендикулярных проекциях отсутствует плотное прилегание суставных поверхностей сочленяющихся костей и определяется ступенчатая деформация линии, проведенной по наружным контурам вышележащей кости при переходе ее через сустав на дистальнее расположенную кость (рис. 98). Нередко происходят сочетанные травматические повреждения костей в виде переломовывихов. Например, перелом локтевой кости с вывихом головки лучевой кости называется люксационным переломом Монтеджа. Для подтверждения этого диагноза на рентгенограммах проводят линию вдоль оси лучевой кости — так называемую линию Смита, которая в нормальных условиях пересекает центр головчатого возвышения. Переломовывих основания 1 пястной кости называется переломом Беннета. Со стороны костей таза иногда наблюдается перелом дна вертлужной впадины с центральным вывихом головки бедренной кости.

Рис. 98. Рентгенограмма правого локтевого сустава ребенка 7 лет. Вывих костей предплечья.
Рентгенодиагностика родовой травмы. При травматическом повреждении костей у новорожденных должна учитываться не только специфичность вида перелома, но и локализация его в костном скелете. Чаще всего наблюдаются травматические деформации костей черепа и переломы ключицы, плечевой и бедренной костей. Повреждения костей черепа проявляются локальными вдавлениями или трещинами. Как правило, травматические повреждения костей черепа сопровождаются кровоизлияниями в мозговые оболочки, вещество мозга или поднадкостнично. Образовавшиеся гематомы обычно рассасываются, но иногда происходит организация их содержимого и отложение извести. Вдавления костей свода черепа часто самостоятельно выправляются. Переломы ключиц у новорожденных происходят нередко. Встречаются полный и неполный переломы. Несмотря на то, что при полном переломе линия просветления чаще всего располагается в средней трети диафиза, смещение отломков может быть выражено слабо. При неполном переломе наряду с линией просветления почти всегда определяется и деформация контуров кости. Переломы плечевой и бедренной костей происходят значительно реже. Рентгенологически легче всего выявляются переломы, локализующиеся в диафизах костей. Линия перелома обычно проходит в поперечном или косом направлении. Иногда линия перелома может оказаться рентгенологически невидимой, и тогда основным симптомом будет деформация контуров кости.
Источник
В случае перелома только этот метод диагностики позволяет доктору объективно оценить характер повреждения. При падениях ребенок может травмировать практически любую кость. Чаще всего диагностируются следующие переломы:
- костей черепа и ключицы (чаще при родовых травмах);
- костей верхних и нижних конечностей;
- реберных костей.
Куда реже выявляют переломы позвоночника и тазовых костей. Однако такие повреждения считаются самыми сложными.
Рентгенография проводится в обязательном порядке при любых травмах опорно-двигательного аппарата. Диагностика помогает определить:
- тип перелома (полный и неполный);
- точное место повреждения;
- вывихи и подвывихи;
- вовлеченность сустава;
- смещение костных отломков.
Доктор назначает рентген-обследование после травмирования при наличии следующих симптомов:
- отек тканей вблизи поврежденного места;
- гиперемия или синюшность кожных покровов;
- острая боль при прикосновениях и движениях;
- нарушения чувствительности тканей.
При переломах рентген проводят в экстренном порядке. Промедление с диагностикой провоцирует неправильное сращение костей и последующую деформацию. Специфической подготовки перед исследованием не требуется. Родители должны объяснить ребенку важность и необходимость процедуры, а также основное правило — сидеть или лежать неподвижно в тот момент, когда попросит врач-рентгенолог.
Порядок рентгенографии при переломе следующий:
- Ребенок принимает необходимое положение. Для маленьких пациентов используются специальные крепежи.
- Специалист накрывает неподлежащие облучению зоны свинцовыми экранами или защитным фартуком.
- По команде специалиста ребенок перестает двигаться и замирает. В считанные секунды проводится облучение.
- Лаборант проявляет пленку — снимок готов.
Зачастую при подозрении на перелом проводят сканирование в двух перпендикулярных проекциях. При сложных повреждениях может потребоваться большее количество снимков.
В некоторых случаях необходимо сравнить рентгенографическую картину на здоровом и больном участке. Поэтому выполняется симметричное сканирование. Рентгенография при переломе у детей может проводиться не только с целью диагностики характера повреждения. Благодаря этому обследованию удается оценить:
- эффективность сопоставления костных отломков после накладывания гипса или остеосинтеза;
- скорость образования костной мозоли через несколько дней после фиксации;
- полноценность срастания кости после снятия гипсовой повязки.
Врачи «Бест Клиник» тщательно соблюдают все правила проведения рентгенографии, поэтому качественные снимки получаются с первого раза. Наши доктора налаживают контакт с детьми и психологически поддерживают маленьких пациентов. Если ребенок не может сохранять неподвижное положение, то могут потребоваться дополнительные процедуры, например, кратковременная медикаментозная седация.
Персонал «Бест Клиник» делает все, чтобы обследование было результативным для травматологов и комфортным для пациента. На основании рентгенографической картины доктора составляют план лечения и контролируют все фазы восстановления целостности костей.
В детском возрасте ионизирующее воздействие Х-лучей может провоцировать сбой в генетической программе клеток. Поэтому рентгенографическое обследование в педиатрической практике проводится только по строгим показаниям. Врачи «Бест Клиник» обязательно учитывают это ограничение и прилагают все усилия, чтобы минимизировать лучевую нагрузку на формирующийся организм и предупредить нежелательные последствия.
Источник
Анатомо-физиологическая рентгенологическая и клиническая картина переломов костей имеет свои возрастные особенности. Начиная с возраста 40—50 лет кости прогрессивно теряют свою упругость, становятся более хрупкими и легче ломаются при действии менее значительной травмы. Переломы у старых людей определяются на рентгенограммах в виде сложных линий перелома со множеством осколков, обычно продольных с заостренными концами.
Полную противоположность представляют собой кости в детском, возрасте — гибкие и упругие, легко гнущиеся, уступающие лишь значительному насилию. Действительно, здесь имеется сходство с молодой зеленой веточкой, по своим физико-механическим свойствам резко отличающейся от высохшей старой ветви. Переломы в грудном и детском возрасте очень часто бывают поднадкостничными, субпериостальными.
Линия перелома проходит в поперечном или несколько косом направлении, осколки отсутствуют. Надкостница, не разорванная и туго натянутая поднадкостничным кровоизлиянием, крепко удерживает отломки, и поэтому при этих переломах бывает лишь очень незначительное угловое смещение, а другие виды смещения наблюдаются только в исключительных случаях (рис. 25).
Рентгенодиагностика этих переломов наподобие зеленой веточки имеет очень большое практическое значение, так как клиническое распознавание их очень ненадежно — крепитация и подвижность отломков могут отсутствовать, нарушение функции и боли у ребенка бывает трудно оценить. Очень большая доля просмотренных в клинике переломов падает именно на эти отнюдь не редкие поднадкостничные детские переломы. Зачастую они попадают к рентгенологу с диагнозом ушиба, дисторзии, нередко также спустя некоторое время после травмы, когда прощупывается и на снимке уже видна костная мозоль.
Громадное большинство так называемых травматических периоститов у детей представляют собой нераспознанные поднадкостничные переломы.
Десткому возрасту свойственны также и так называемые перегибы костей. Перегиб кости — это поперечный поднадкостничный надлом длинной трубчатой кости, при котором костный цилиндр сплющивается, и противоположные внутренние слои коркового вещества могут приходить в соприкосновение друг с другом, как в перегнутой резиновой трубке. При этом имеется угловое смещение отломков. Диагноз перегиба допускается лишь в том случае, когда на ряде снимков при различных проекциях можно убедиться в отсутствии линии перелома, т. е. разъединения или дефекта коркового вещества.
Перегибы имеют место чаще всего не в нормальных костях, а в патологически размягченных, например при рахите, остеомаляции и т. д.
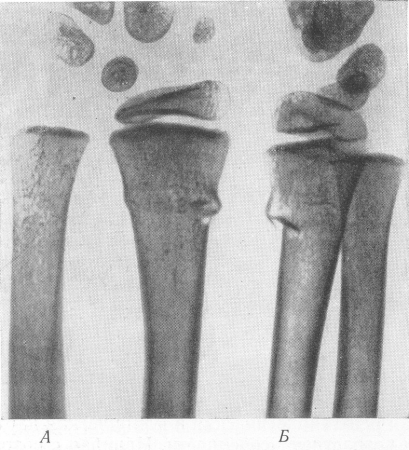
Рис. 25. Поднадкостничный перелом лучевой кости у ребенка „наподобие зеленой ветки” без смещения отломков. А — в прямой проекции; Б — в боковой проекции.
В детском же возрасте значительно чаще, чем у взрослых, встречается и другой вид неполного перелома кости, а именно вдавления костей, например плоских костей черепного свода во время родов.
В связи с родовым актом происходят также и другие характерные и своеобразные травматические нарушения целости костей у ребенка. Внимания заслуживают, например, переломы эпифизарных концов длинных трубчатых костей нижних конечностей, особенно бедер, возникающие при неумелом наложении акушерских щипцов во время осложненных родов при ягодичном предлежании ребенка. Здесь наблюдаются обширные поднадкостничные кровоизлияния, клинически скрывающие перелом, и истинное положение дела становится ясным только благодаря обязательному рентгенологическому контролю, когда уже в такие ранние сроки, как на 6— 10-й день после травмы, становятся видимыми первые обызвествления. Эти переломы отличаются вполне удовлетворительным исходом.
Напомним здесь также (стр. 29) о множественных переломах диафизов длинных трубчатых костей у новорожденных, в происхождении которых какую-то несомненную, хотя еще и загадочную роль играют изменения центральной нервной системы в связи с обширными кровоизлияниями под твердую мозговую оболочку. Это важно потому, что в случаях, не ясных по происхождению, например, без определенных указаний на травму конечностей в коротком анамнезе, необходимы по инициативе рентгенолога дополнительные поиски патологии центральной нервной системы, консультация со специалистом по неврологии раннего детского возраста и, главное, скорейшее избавление ребенка от сдавливающей мозг субдуральной гематомы.
Определяемые подчас рентгенологически у беременных женщин или у ребенка в периоде новорожденное™ истинные внутриутробные переломы костей обычно имеют характер патологических, чаще всего при несовершенном остеогенезе.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник
