Рентген перелом таранной кости
Около 15—20% пострадавших получают множественные повреждения при падениях с большой высоты (причем большинство из них приземляются на ноги), поэтому переломы заднего отдела стопы (таранной, пяточной костей) характерны для кататравмы. Следствием недостаточного внимания к этим переломам являются деформации, асептический некроз таранной кости, постоянный болевой синдром, являющиеся непосредственной причиной инвалидизации пострадавшего, тогда как другие переломы благополучно срастаются с хорошим функциональным восстановлением.
Переломы и переломовывихи таранной кости
50—64% всех переломов и переломовывихов таранной кости (причем самых сложных) наблюдаются в составе политравмы, поэтому травматологи, занимающиеся изолированными повреждениями, встречаются с этими травмами редко и относятся к ним недостаточно серьезно. Особенности же кровообращения таранной кости таковы, что при смещенных и раздробленных переломах повреждаются питающие сосуды и наступает «смерть» кости с ее асептическим некрозом.
Чтобы понять эти процессы, вспомним анатомическое строение таранной кости. Она состоит из головы, шейки и тела с двумя отростками — латеральным и задним (рис. 10-18). Кровоснабжение происходит из бассейнов задней и передней берцовых артерий. Внутрикостное кровоснабжение тела таранной кости происходит в направлении от задней части шейки в тело таранной кости, поэтому смещенные переломы, локализующиеся в задней части шейки, наиболее неблагоприятны в отношении развития асептического некроза таранной кости.
Наиболее типичный механизм травмы — экстремальная тыльная флексия стопы с одновременным действием большой силы по оси голени.
Рис. 10-18. Анатомия таранной кости.
а — вид сбоку;
б — вид сверху;
в — вид снизу.
Если стопа ротирована внутрь, то одновременно ломается и внутренняя лодыжка, что наблюдается в 50—70% переломов таранной кости. На заре развития авиации, когда падения самолетов были достаточно часты, травматологи столкнулись с появлением большого количества переломов талюса, что дало основание Anderson в 1919 г. назвать их «переломами авиаторов».
Для клинической практики наиболее подходит классификация Hawkins (рис. 10-19). При I типе повреждается только внутрикостное кровоснабжение тела таранной кости, идущее со стороны ее шейки, поэтому асептический некроз наблюдается редко — примерно в 15% случаев. При II типе нарушаются два из трех источников кровоснабжения, в связи с чем вероятность асептического некроза повышается до 20—50%. При III типе повреждены все три источника кровоснабжения, поэтому некроз талюса наблюдается в 45—100% случаев.
IV тип наиболее неблагополучный — асептический некроз возникает в 100% случаев. Достаточно часты и открытые переломы: они ветречаются у каждого 5-го пострадавшего. Если имеются переломы II— IV типа, то легко возникают передние подвывихи стопы, так как стопа соединяется с лодыжками только мягкими тканями, а опора в виде таранной кости отсутствует. Подвывихи почти всегда возникают, если есть одновременный перелом внутренней лодыжки. Оказание помощи при переломах таранной кости преследует две цели — возможно ранние репозиция и фиксация отломков и создание условий для реваскуляризации тела таранной кости.
На реанимационном этапе при закрытых переломах таранной кости с небольшим смещением накладывают заднюю гипсовую лонгету в положении небольшого эквинуса стопы, но если болевой синдром выражен умеренно, то лучше оставить перелом без иммобилизации.
Рис. 10-19. Классификация переломов шейки таранной кости по Hawkins. Объяснения в тексте.
Переломы II—IV типа требуют возможно ранней репозиции и фиксации. Если позволяет состояние пациента, то эту операцию лучше выполнить в 1-е сутки, если нет, — то сразу после перевода в ОМСТ в первую очередь. Если операция откладывается, то необходимо наложить скелетное вытяжение за пяточную кость с небольшим грузом и сделать пункцию голеностопного сустава для удаления крови. При нарастании отека пункцию необходимо повторить и сделать небольшой разрез спереди внутренней лодыжки для предупреждения компартмент-синдрома. При открытых переломах, помимо хирургической обработки, делают открытую репозицию и остеосинтез таранной кости. Для доступа используют рану, расширяя ее в нужном направлении, или дают дополнительный разрез.
Остеосинтез таранной кости
Перед началом операции в стерильных условиях накладывают скелетное вытяжение за пяточную кость с использованием половины дуги от аппарата Илизарова. Это необходимо для создания тракции во время операции. Для оперативного доступа обычно используют внутренний, который проходит от верхушки внутренней лодыжки по передневнутренней поверхности стопы (рис. 10-20). Он дает хорошую экспозицию, особенно когда сломана внутренняя лодыжка. Если внутренняя лодыжка цела, то для улучшения экспозиции из этого разреза легко осуществить остеотомию внутренней лодыжки. После этого, создавая тракцию за пяточную кость, сопоставляют отломки таранной кости и фиксируют их временно одной-двумя спицами со стороны головки, а затем постоянно одним-двумя спонгиозными винтами диаметром 6,5 мм с резьбой диаметром 32 мм в том же направлении. Репозиция может быть очень трудной при повороте тела таранной кости кзади на 90° и более, когда оно располагается кзади заднего края большеберцовой кости.
В этих случаях делают небольшой разрез-прокол снаружи пяточного сухожилия у места его прикрепления, вводят тупой распатор и с его помощью вправляют тело таранной кости при условии хорошей тракции за стерильную скобу скелетного вытяжения. После операции гипсовую иммобилизацию не делают, а ногу обязательно помещают на шину Белера. Необходимо назначить введение реологических и сосудорасширяющих средств в течение 7 дней, а также фраксипарина или клексана в лечебной дозе. После заживления операционной раны на 21-й день после операции накладывают подхваченный гипсовый «сапожок» в положении небольшого эквинуса стопы с окном в области пятки.
Рис. 10-20. Латеральный (а) и медиальный (б) доступ для открытой репозиции таранной кости. Медиальный доступ используют при сломанной внутренней лодыжке.
Пациент начинает ходить на костылях без опоры на конечность. Через 6 нед с момента операции приделывают каблук соответственно середине стопы и разрешают нагрузку до половины массы тела пациента (при избыточной массе до 1/3 массы). Повязку пациент носит в течение 12 нед с момента операции. После снятия повязки делают контрольную рентгенограмму. Очень важно сделать фронтальный снимок в правильной укладке, которой, к сожалению, большинство рентгенотехников не владеют. Укладка показана на рис. 10-21.
После снятия гипса пациент начинает разрабатывать движения в голеностопном суставе. Ему разрешают ходьбу с минимальной опорой (до 10—15 кг) в обуви на каблуке высотой 4 см.
Рис. 10-21. Правильная укладка для рентгенографии таранной кости.
Через 2 мес (5 мес с момента травмы) снова делают рентгеновский снимок, который уже позволяет определить степень асептического некроза таранной кости и степень сращения перелома. При асептическом некрозе размеры тела таранной кости уменьшаются, образуются секвестры вблизи перелома, участки уплотнения и разряжения. Клинически отмечается усиление болей при движениях и легкой опоре. Некроз может локализоваться в подтаранном суставе с формированием в нем подвывиха. В этих случаях пациенты жалуются на сильные боли, свод стопы уплощен и она ротирована во внутреннюю сторону. Тыльное разгибание практически невозможно. Единственным выходом в такой ситуации является трехсуставной артродез голеностопного сустава. Он восстанавливает опорную функцию стопы.
Переломы пяточной кости
Основной причиной переломов пяточной кости является также падение с высоты. В 35% случаев они входят в состав политравмы, около 10% переломов — открытые.
Пяточная кость играет основную роль в формировании продольных сводов стопы и осуществлении так называемой рессорной функции стопы. Первое связано с анатомической формой этой кости, основной участок которой (пяточный бугор) выступает дистально и служит опорой человеческого тела, а второе — эластичным соединением с таранной костью таранно-пяточным суставом, укрепленным мощными связками и тем, что к пяточному бугру прикрепляется мощное пяточное (ахиллово) сухожилие икроножной мышцы. Сила икроножной мышцы такова, что позволяет человеку совершать прыжки в высоту на 2 м 35 см и в длину на 8 м 90 см.
Переломы пяточной кости, срастающиеся со смещением, сопровождаются серьезными осложнениями: нарушением функции в виде вальгусной деформации, укорочением самой пятки, уплощением продольного свода стопы, ограничением самой пятки, уплощением продольного свода стопы, ограничением движений в голеностопном суставе с почти полным отсутствием пронации-супинации стопы, постоянными болями при стоянии и ходьбе за счет нарушения суставной поверхности в таранно-пяточном суставе и развития деформирующего артроза в нем, слабостью икроножной мышцы. Женщины лишаются возможности пользоваться обувью даже на среднем каблуке. При тяжелых деформациях ходьба возможна только в индивидуально сшитой ортопедической обуви.
Предложено много классификаций переломов пяточной кости (в том числе очень подробных), но для практического использования мы их упростили, чтобы облегчить врачу выбор тактики и методики лечения.
I тип. Внесуставные (свод стопы сохранен).
1А — переломы пяточного бугра (без смещения и со смещением по типу «утиного клюва»);
1Б — переломы отростков.
II тип. Внутрисуставные, т.е. проникающие в таранно-пяточный cycтав.
IIА — двух- и трехфрагментарные переломы без смещения; ПБ языковидные;
IIВ — многооскольчатые с укорочением пятки, уплощением свода стопы, пронацией и расширением пятки.
Переломы без смещения как первого, так и второго типа не представляют трудностей и благополучно срастаются в гипсовой повязке или на функциональном лечении. Метод лечения определяют в зависимости от того, будет ли пострадавший находиться на длительном (4 нед и более) постельном режиме или имеется возможность поставить его на ноги в течение 2 нед с момента травмы. В первом случае методом выбора будет функциональный с возвышенным положением стопы и ранним началом движений, во втором — гипсовый «сапожок» с окном на поврежденной стороне в области пятки
Переломы пяточного бугра со смещением (по типу «утиного клюва») являются показанием для оперативного лечения. Операцию лучше выполнять закрытым способом под контролем ЭОП.
Операция относительно проста в положении больного на животе, но такая возможность у пациентов с политравмой бывает редко, поэтому ее выполняют на боку или на спине, поднимая стопу кверху над операционным столом или выводя ее в сторону. Стопе придают положение эквинуса и шилом сопоставляют смещенный фрагмент пяточной кости, который затем фиксируют временно 1—2 спицами Киршнера. После этого через разрез-прокол вводят 1—2 спонгиозных винта диаметром 6,5 мм с резьбой 32 мм, при затягивании которых создается компрессия в зоне перелома (рис. 10-22).
Аналогичным образом удается выполнить остеосинтез языковидных двухфрагментарных переломов II типа. Винты вводят с наружной поверхности стопы косо снизу вверх.
Рис. 10-22. Остеосинтез переломов пяточного бугра по типу «утиного клюва».
Рис. 10-23. Доступ типа «бумеранг» для остеосинтеза оскольчатых переломов пяточной кости.
Однако более чем в половине случаев приходится производить репозицию открытым доступом из доступа типа «бумеранг» (рис. 10-23). Наибольшую трудность для лечения представляют переломы ПВ типа, при которых форма пятки полностью нарушена. Результаты лечения до появления специальных пяточных пластин были столь неутешительны, что это дало основание R. Sanders (1993) сказать, что «лечение переломов пяточной кости долгое время было анафемой для ортопедов».
Пяточная пластина АО (рис. 10-24), особенно ее последний вариант с угловой стабильностью — LCP представляет собой тонкую пластину сложной формы с дополнительными отростками.
Она выпускается двух размеров — 60 и 70 мм и в двух вариантах — правом и в левом, имеет 15 отверстий. Части пластины можно откусить кусачками, если они не нужны для фиксации отломков.
Восходящие и расположенные под углом отверстия разгружают подтаранный сустав и обеспечивают лучшее удержание суставной поверхности пятки в таранно-пяточном суставе.
Для оперативного доступа используют латеральный доступ типа «бумеранг». Кожу и подлежащие ткани рассекают до кости и затем поднадкостнично отслаивают одним массивом до наружной лодыжки. В верхушку наружной лодыжки, задний край таранной кости и кубовидную кость вводят 3 спицы Киршнера, загибая которые к тылу стопы, удерживают отслоенный лоскут и обеспечивают хорошую экспозицию.
Наружная стенка пяточной кости смещена кнаружи и кверху и прикрывает таранно-пяточный сустав, пяточная кость состоит из многих осколков, укорочена и пронирована, хотя пяточный бугор за счет тяги ахиллова сухожилия может находиться в варусном положении.
Рис. 10-24. Пяточная блокированная пластина типа LCR
В пяточный бугор вводят шило и тягой по оси пяточной кости восстанавливают ее длину. После этого элеватором отодвигают наружную стенку книзу и проникают в таранно-пяточный сустав. Элеватором сопоставляют отломки пяточной кости, восстанавливая линию сустава. Наружную фасетку ставят на место и плотно прижимают. Пяточную пластину моделируют по кости и фиксируют к отломкам винтами. Ушивают только кожу швами Донатти без натяжения. Резиновый выпускник помещают в верхний угол раны.
При открытых переломах пяточной кости хирургическую обработку делают с максимально экономичным иссечением только явно нежизнеспособных тканей. Швы не накладывают, а рану ведут открыто, создавая влажную среду для заживления. Для этого используют повязки с раствором хлоргексидина, а сверху надевают полиэтиленовый пакет. Через 2—3 дня переходят на повязки с мазью Вишневского или гелиево-сорбентные повязки. Это предупреждает некроз костных отломков. После появления хороших грануляций выполняют свободную кожную пластику.
При застарелых переломах пяточной кости нельзя обойтись без аппарата Илизарова. Его накладывают по следующей конструктивной схеме: два кольца на нижнюю треть голени, полукольцо с двумя спицами на область пятки с фиксацией переднего отдела стопы. Спицы на пятке проводят через пяточный бугор и делают постепенную тракцию по оси пяточной кости. Аппарат Илизарова позволяет восстановить длину пяточной кости и свод стопы, но суставную линию в таранно-пяточном суставе восстановить практически невозможно. В результате развивается деформирующий артроз таранно-пяточного сустава с постоянными болями при ходьбе. Из 21 женщины, которые лечились по этой методике, только 2 могли ходить на средней высоты каблуке.
Переломы и переломовывихи плюсневых костей и фаланг пальцев стопы
Хотя в рамках политравмы эти повреждения встречаются относительно редко, неустраненные смещения и сращения переломов в неправильном положении вызывают в дальнейшем постоянные боли при ходьбе и невозможность пользоваться стандартной обувью. Нередко при этом появляются натоптыши. Нарушение сводов стопы приводит к травматическому плоскостопию и нарушению рессорной функции стопы. В связи с этим нельзя относиться к переломам переднего отдела стопы как к незначительным, не заслуживающим внимания повреждениям.
Механизм травмы — сдавление переднего отдела стопы частями разрушающегося автомобиля. При падении с высоты передний отдел стопы травмируется, если стопа попадает в какую-либо щель или на выступающий предмет. В производственных условиях переломы этой области возникают чаще всего при падении какого-либо тяжелого предмета на тыл стопы. Почти половина переломов открытые.
Диагноз ставят на основании деформации стопы и гематомы тыла стопы, которая легко образуется, так как на тыле стопы рыхлая клетчатка. Переломы без смещения нередко выявляют после перевода пострадавшего в ОМСТ на основании жалоб пациента и имбибиции клетчатки кровью. Рентгенограмма в двух проекциях подтверждает диагноз.
Переломы плюсневых костей разделяют на переломы I плюсневой кости, II—IV плюсневых костей и V плюсневой кости. Переломы могут локализоваться в области основания диафизов и головок метатарзальных костей. Характер переломов может быть самым различным и сочетаться с вывихами в суставе Лисфранка.
Переломы без смещения лечат подошвенной короткой гипсовой лонгетой, хорошо отмоделированной в области свода стопы. Срок иммобилизации 30—45 дней.
Переломы со смещением и преломо-вывихи являются показанием к остеосинтезу, который выполняют открыто, фиксируя костные обломки спицами или (редко) минипластинами АО.
В.А. Соколов
Множественные и сочетанные травмы
Источник
Что это такое?
Эти переломы возникают вследствие высокоэнергетической травмы, например, в результате ДТП или падения с высоты.
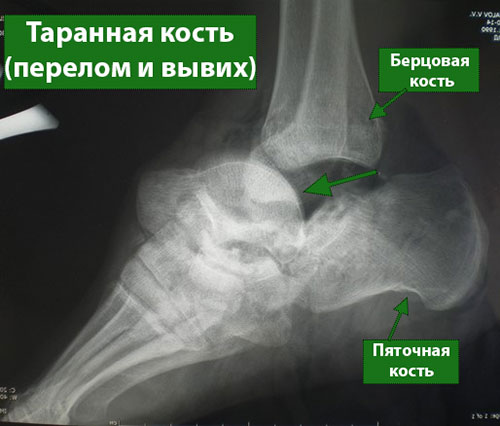
Поскольку таранная кость принимает непосредственное участие в движениях голеностопного сустава, ее перелом неизбежно ведет к значительному ограничению подвижности и функции сустава. Кроме того, при переломах таранной кости могут возникать проблемы с их сращением, что становится причиной серьезных осложнений, в т.ч. хронического болевого синдрома. По этой причине многие переломы таранной кости подлежат хирургическому лечению.
Кратко о анатомии таранной кости
Таранная кость образует нижний отдел голеностопного сустава (верхний его отдел образован большеберцовой и малоберцовой костями). Таранная кость располагается тотчас над пяточной костью, вместе с которой она образует подтаранный сустав, выполняющий весьма важную функцию при ходьбе, особенно по неровной поверхности.
Таранная кость — это основное связующее звено между голенью и стопой, обеспечивающее перераспределение нагрузки на уровне голеностопного сустава. Большая ее часть покрыта суставным хрящом — гладкой белой тканью, покрывающей все участвующие в образовании суставов поверхности костей. Суставной хрящ обеспечивает беспрепятственное скольжение суставных поверхностей друг относительно друга.
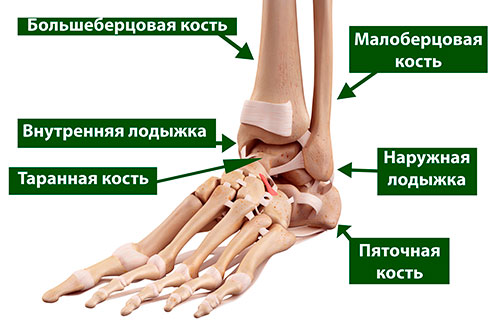
Таранная кость располагается между нижними концами костей голени и пяточной костью
Виды переломов таранной кости
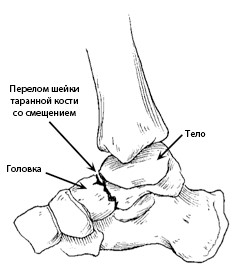
Любая часть таранной кости может подвергаться повреждению. Наиболее часто перелом таранной кости локализуется в средней ее части, называемой «шейкой». Шейка таранной кости разделяет «тело» таранной кости, расположенное под большеберцовой костью, и «головку», расположенную ниже и ближе к середине стопы.
Еще одной частой локализацией переломов таранной кости является ее наружная часть, несколько выстоящая за пределы голеностопного сустава — «латеральный отросток». Переломы латерального отростка обычно возникают при форсированном смещении голеностопного сустава в сторону и часто наблюдаются у сноубордистов.
Переломы нередко классифицируют в соответствии с выраженностью смещения, т.е. в зависимости от того, насколько костные фрагменты сместились относительно своего нормального положения.
Переломы с минимальным смещением или стабильные переломы. При таких переломах смещения практически не бывает. Костные фрагменты сохраняют свое нормальное положение. Смещения при этих переломах не наступает и в процессе лечения, поэтому операция обычно не требуется.
Переломы со смещением. Под этим термином понимаются переломы, при которых костные фрагменты смещаются относительно своего нормального положения. Степень смещения зависит от величины силы, вызвавшей перелом. Переломы со значительным смещением чаще всего являются нестабильными. Нестабильные переломы таранной кости со смещением фрагментов обычно требуют хирургического лечения, целью которого является восстановлением анатомии кости и создание условий для восстановления функции стопы и голеностопного сустава.
Открытые переломы. Это переломы, сопровождающиеся нарушением целостности кожных покровов. Открытые переломы нередко сопровождаются более значительными повреждениями окружающих мышц, сухожилий и связок. Кроме того, при открытых переломах возникает сообщение внутренних сред организма с внешней средой и такие переломы характеризуются высоким риском развития осложнений, в т.ч. инфекционных, и заживают дольше обычного.

Переломы таранной кости часто локализуются в средней ее части — в области «шейки». На данном рисунке схематично представлен перелом шейки таранной кости со смещением.
Причины переломов таранной кости
Большинство переломов таранной кости являются результатом высокоэнергетической травмы, например, вследствие ДТП или падения с высоты. Спортивные травмы, особенно при катании на сноуборде, являются еще одной, однако менее распространенной причиной повреждений таранной кости.
Симптомы перелома таранной кости
Пациенты с переломами таранной кости обычно предъявляют жалобы на:
- Острую боль
- Невозможность опоры на поврежденную стопу
- Выраженный отек, кровоизлияния и болезненность при пальпации
Диагностика переломов таранной кости
Большинство пациентов с переломами таранной кости в связи с тяжестью полученных повреждений доставляются в отделения неотложной помощи или травматологические центры.
Физикальное обследование
Выслушав ваши жалобы и выяснив анамнез травмы и другие важные детали, касающиеся состояния вашего здоровья, врач приступит к тщательному клиническому обследованию:
- Врач осмотрит ваши нижние конечности и стопы на предмет следов получения травмы, тщательно пропальпирует их на предмет выявления участков локальной болезненности
- Оценит характер движений и чувствительности в стопе. К некоторых случаях одновременно с переломами могут возникать и повреждения нервных стволов.
- Врач проверит пульсацию основных артерий стопы с тем, чтобы убедиться, что кровоснабжение стопы и голеностопного сустава не пострадало
- Осмотрит стопу и голеностопный сустав на предмет отека, который порой может быть выражен настолько, что развивается состояние, называемое компартмент-синдромом. Компартмент-синдром может приводить к потере чувствительности и движений в стопе и требует неотложного хирургического лечения.
- Обследует другие участки тела на предмет сопутствующих повреждений, например, нижних конечностей, таза и позвоночника.
Дополнительные методы исследования
Информация, полученная в ходе дополнительных методов исследования, помогает доктору решить, показана вам операция или нет, и используется непосредственно для планирования предстоящей операции.
- Рентгенография. Рентгенография является наиболее распространенным и доступным дополнительным методом исследования костной системы. На рентгенограммах можно увидеть перелом и оценить степень смещения фрагментов (расстояние между отдельными костными фрагментами). Также рентгенография позволяет оценить, сколько этих фрагментов.
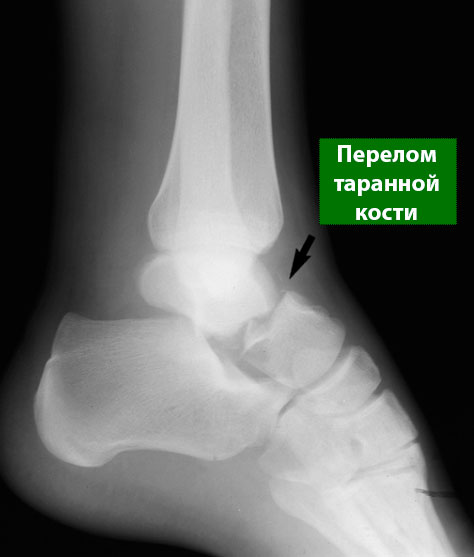
Рентгенограмма при переломе шейки таранной кости.
- Компьютерная томография (КТ). При необходимости в более детальной оценке характера перелома доктор может назначить вам КТ. КТ позволяет получить изображения поперечных срезов различных участков стопы. Она обеспечивает нас более ценной информацией, касающейся тяжести перелома, и позволяет более четко увидеть все линии перелома и границы фрагментов.
Лечение переломов таранной кости
Основным мероприятием первой помощи при переломах таранной кости, как и при любых других травмах голеностопного сустава, является иммобилизация голеностопного сустава жесткой шиной с мягким подкладом, наложенной вдоль подошвенной поверхности стопы и задней поверхности голени до коленного сустава. Придание стопе возвышенного (выше уровня сердца) положения позволит минимизировать отек и болевые ощущения. Специфика дальнейшего лечения зависит от тяжести и характера перелома, поэтому пострадавший должен быть немедленно доставлен в лечебное учреждение.
Консервативное лечение
Консервативное лечение может быть показано только при стабильных переломах, не сопровождающихся смещением фрагментов. При переломах таранной кости ввиду, как правило, высокоэнергетического характера травмы такое бывает редко.
Иммобилизация. Иммобилизация позволит удержать нормальное положение костных фрагментов до тех пор, пока не наступит их сращение. Иммобилизация при переломах таранной кости продолжается от 6 до 8 недель. В течение этого периода вам будет необходимо ограничить или исключить нагрузку на стопу. Делается это с тем, чтобы создать условия для сращения костей без риска того, что в процессе лечения наступит их вторичное смещение.
Реабилитация. По прекращении иммобилизации доктор предложит вам программу реабилитации, которая поможет вам восстановить объем движений и силу стопы и голеностопного сустава.
Хирургическое лечение
При наличии смещения фрагментов добиться наиболее оптимальных результатов и предотвратить риски развития осложнений в будущем позволяет только внутренняя их стабилизация.
Открытая репозиция и внутренняя фиксация. В ходе этой операции костные фрагменты сначала возвращаются в свое нормальное анатомическое положение, а затем фиксируются специальными винтами или металлическими пластинками и винтами.
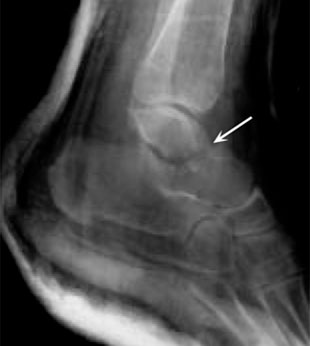
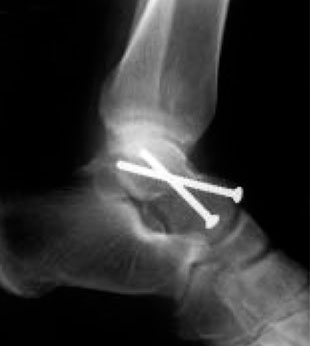
(Слева) На рентгенограмме представлен перелом таранной кости. (Справа) Костные фрагменты были фиксированы винтами.
Восстановительный период
Костная ткань обладает весьма значительным регенеративным потенциалом. Однако, чем тяжелее повреждение, тем дольше может продолжаться период заживления. После операции в зависимости от характера повреждения и предполагаемых регенеративных возможностей ваши стопа и голеностопный сустав будут обездвижены на протяжении 2-8 недель. В процессе лечения ваш лечащий врач скорее всего несколько раз назначит вам контрольную рентгенографию с тем, чтобы убедиться, что процесс заживления протекает как должно.
Обезболивание
После операции вы будете испытывать в той или иной мере выраженные болевые ощущения. Это неотъемлемая часть процесса заживления. Врач и медицинские сестры сделают все необходимое, чтобы уменьшить выраженность болевого синдрома и тем самым ускорить процесс вашего восстановления.
Раннее начало движений
Многие специалисты рекомендует начинать движения в стопе и голеностопном суставе как можно раньше и руководствоваться при этом испытываемыми вами болевыми ощущениями. Пациентам, перенесшим хирургическое вмешательство, движения обычно рекомендуют начинать после заживления раны. При консервативном лечении восстановление движений в стопе и голеностопном суставе обычно начинаются по прекращении иммобилизации.
Физиотерапия
Занятия лечебной физкультурой направлены на восстановление движений в стопе и голеностопном суставе и укрепление окружающих мышц.
Нагрузка
Первое время, когда вам будет разрешена нагрузка, вам может понадобиться трость или специальный ботинок. Скорее всего вы не сможете полноценно опираться на стопу еще в течение 2-3 месяцев. При слишком раннем начале нагрузки может наступить вторичное смещение фрагментов, поэтому настоятельно советуем вам следовать рекомендациям вашего лечащего врача. По мере заживления перелома и купирования болевых ощущений вы сможете в большей степени нагружать травмированную стопу.
Осложнения после переломов таранной кости
Аваскулярный некроз (АВН)
При нестабильных переломах в момент травмы может произойти нарушение кровоснабжения таранной кости. Иногда в последующем кровообращение быстро восстанавливается и начинаются нормальные процессы сращения перелома, однако в других случаях костные клетки в отсутствие кровоснабжения начинают гибнуть, что ведет к постепенному и весьма сложно поддающемуся лечению коллапсу кости. Такое состояние носит название аваскулярного некроза (АВН) или остеонекроза с коллапсом кости.
По мере утраты костной массы начинается страдать и покрывающий кость суставной хрящ. В этих условиях суставная поверхность перестает быть ровной и гладкой, что ведет к развитию болевого синдрома, дегенеративным изменениям, ограничению движений и нарушению функции. Чем тяжелей перелом таранной кости, тем выше вероятность развития АВН. Даже при адекватном лечении, в т.ч. хирургическом, риска АВН избежать невозможно.
Посттравматический остеоартроз
Посттравматический остеоартроз — это вариант дегенеративного поражения сустава, развивающийся вследствие травмы этого сустава. Даже при нормальном сращении костей хрящ, покрывающий суставные поверхности костей, в полной мере не восстанавливается, что со временем приводит к развитию болевого синдрома и ограничению движений в суставе. Большинство переломов таранной кости приводят к развитию в той или иной мере выраженного остеоартроза голеностопного сустава. В наиболее тяжелых случаях, ограничивающих активность пациентов, может быть показано оперативное лечение, заключающееся в замыкании голеностопного сустава или его эндопротезировании.
Источник
