Рентген динамика перелома

Рентгенография переломов – основной метод инструментальной диагностики, используемый при травмах костей. В процессе обследования делают снимки кости или сустава как минимум в двух проекциях. Если полученные изображения не позволяют определить характер имеющегося у пациента повреждения, дополнительно выполняют снимки в косой проекции. Перед обследованием до наложения гипса пациенту вводят средства для местной анестезии, с помощью которых удается снизить боль и обеспечить фиксацию травмированной части тела в неподвижном положении.

Признаки перелома на рентгеновском снимке
Основным рентгенологическим показателем перелома костей является серое просветление на фоне белой кости, имеющее вид неровной линии, часто с зазубренными краями. Если светлая полоса не достигает второго края кости, перелом считает неполным. Если же линия просветления проходит через всю кость, следует вести речь о полном переломе.В первом случае заметного смещения отломков нет, во втором же оно хорошо визуализируется на снимке.
Смещение может быть:
- продольным (по длине кости),
- боковым (по ширине кости),
- угловым (по оси кости),
- периферийным (возникает, когда отломок поворачивается вокруг своей продольной оси).
Боковое и продольное смещение измеряется в сантиметрах, а периферийное и угловое – в градусах.
Если полоса просветления проходит через суставную поверхность кости, перелом является внутрисуставным. В детском возрасте часто встречается перелом по типу «зеленой веточки»: костная ткань сломана, а эластичная надкостница остается целой.
Как расшифровываются результаты рентгенографии при переломах в разных участках скелета
Рентгенография переломов подтверждает, что травмы такого характера в каждом отделе скелета обладают рядом особенностей, и эта специфика отображается на снимке. Кроме того, следует отличать линии перелома от имеющихся в большинстве костей сосудистых каналов, костных эпифизов (закругленных краев костей), а также от так называемых зон Лоозера.
 Последние являют собой полосы просветления на рентгенограмме, которые отображают степень приспособления отдельных участков костей к повышенной нагрузке. Чаще всего они возникают в плюсневой, седалищной, большеберцовой костях, в ключице, лопатке, костях предплечья.
Последние являют собой полосы просветления на рентгенограмме, которые отображают степень приспособления отдельных участков костей к повышенной нагрузке. Чаще всего они возникают в плюсневой, седалищной, большеберцовой костях, в ключице, лопатке, костях предплечья.
Иногда зоны Лоозера формируются и при обычной физической нагрузке в пораженной костной ткани при рахите, остеодистрофии и других заболеваниях. Предлагаем более подробно ознакомиться с тем, как выглядит перелом на рентгеновском снимке в разных участках скелета в сравнении с изображением неповрежденных костей.
Визуализация перелома костей черепа на рентгенограмме
Одна из частей черепа, которая часто подвергается переломам – это его свод (то есть верхняя часть). В большинстве случаев наблюдаются линейные переломы, которые возникают в том месте, где непосредственно и была приложена сила. На рентгенограмме повреждение имеет вид резкой, иногда зигзагообразной и местами раздваивающейся линии с неровными краями.
Если эта полоса расположена в пределах одной пластины, перелом называется неполным, а если в пределах обеих – полным. Иногда переломы переходят на черепные швы (места соединения костей черепа), которые в норме на снимке также имеют вид полос просветления. При накладывании на них линий переломов возникает расхождение швов, на рентгене полоса просветления становится отчетливее и шире.
Переломы свода черепа могут быть еще вдавленными, дырчатыми, оскольчатыми.
Эти виды диагностировать легче, поскольку на снимке четко просматривается смещение отломков, которые в норме отсутствуют.
 При переломе лобной кости линия просветления проходит к лобной пазухе, верхней стенке глазницы, в случае повреждения височной и теменной костей – к средней черепной ямке, при переломе затылочной кости – к задней черепной ямке.
При переломе лобной кости линия просветления проходит к лобной пазухе, верхней стенке глазницы, в случае повреждения височной и теменной костей – к средней черепной ямке, при переломе затылочной кости – к задней черепной ямке.
Отчетливее всего на рентгене просматриваются переломы челюсти. В зависимости от того, как на снимке проходит полоса просветления, они подразделяются на продольные, поперечные, косые.
Переломы челюстных костей сопровождаются в большинстве случаев значительным смещением отломков.
Самое распространенное повреждение – когда линия перелома проходит от луночки последнего зуба челюсти к ее углу.
Как выглядят переломы верхних конечностей на рентгенограмме
На снимках неповрежденные трубчатые кости окрашены в яркий белый цвет, губчатое наполнение же имеет вид сероватого просветления, расположенного вдоль их центра. Округлые края костей (костные эпифизы) выглядят как серые полосы просветления.
Рентген перелома руки выполняется в прямой и боковой проекциях. Перелом плечевой кости без смещения фрагментов заметен только на снимке, сделанном в боковой проекции. А переломы со смещением хорошо просматриваются на всех изображениях: видно, когда кость отклонена кнаружи под небольшим углом.
20 % всех переломов руки приходится на локоть как результат падения, поскольку на уровне подсознания в такой ситуации человек рефлекторно в целях самосохранения выставляет именно эту часть руки.
Перелом ключицы на рентгене также несложно диагностировать. В большинстве случаев его линия проходит поперек кости, значительно реже – по диагонали. При этом обе части ключицы смещаются: тот край, который присоединяется к грудине, отклоняется вверх и внутрь, а тот, который крепится к лопатке – вниз и наружу. Эта травма встречается реже, чем перелом руки. Пациенты большей частью дети и подростки.
Перелом лучевой кости на рентгене может иметь вид поперечной, продольной, косой или спиралеобразной линии просветления. Часто такое повреждение случается рядом с запястьем.
Рентгенография переломов нижних конечностей
 Снимки нижних конечностей выполняются в двух-трех проекциях и являются комбинацией зон затемнения (кости) и участков просветления (костные эпифизы, хрящевые и мягкие ткани).
Снимки нижних конечностей выполняются в двух-трех проекциях и являются комбинацией зон затемнения (кости) и участков просветления (костные эпифизы, хрящевые и мягкие ткани).
Наиболее часто травмам подвергается большой палец, пяточная, предплюсневые и плюсневые кости стопы. Полосы переломов видны на изображениях в тыльно-подошвенной, боковой и косой проекциях.
При подворачивании стопы кнаружи может случиться перелом лодыжки. Если повреждение возникло при чрезмерном повороте стопы внутрь, рентген лодыжки покажет отрыв верхней части наружной лодыжки. Линия излома от внутренней лодыжки может доходить до нижней внутренней части большеберцовой кости. На рентгенограмме часто заметен отрыв внутренней лодыжки у основания и линия перелома в наружной лодыжке на уровне сустава.
Иногда две поверхности кости, разделенные полосой перелома, расположены не параллельно, а под углом. Так выглядит перелом лодыжки со смещением на рентгене.
Переломы позвоночника на рентгенограммах
Если есть подозрение на перелом позвоночника, делают его снимки в двух проекциях – прямой и боковой, являющихся взаимно перпендикулярными. В качестве центра снимка избирается участок, в котором локализовано предполагаемое повреждение. Чтобы поставить диагноз, врач проводит оценку формы, контуров, структуры позвонков в сравнении с нормой.
Если на снимке тело позвонка имеет клиновидную форму (в норме она плоско-вогнутая), замыкательная пластинка выглядит неровной или ступенеобразной, высота тела позвонка уменьшилась как минимум на треть, по сравнению с остальными (эффект компрессии), а высота межпозвонковых дисков в поврежденном сегменте, наоборот, увеличилась, у пациента имеет место компрессионный перелом. В случае такой травмы на рентгене можно обнаружить на теле позвонка асимметричность или же полное отсутствие центральной сосудистой щели при ее наличии у здоровых позвонков.
Если на прямой рентгенограмме позвоночника визуализируется слишком большое интерперпендикулярное расстояние, а на боковом снимке увеличен передне-задний размер тела позвонка и заметна его деформация, имеющая кифотический характер, ведут речь о взрывном переломе.
Если повреждены все три колонны позвоночника, отчетливо видна их деформация, контур позвоночного канала нарушен, позвонки сместились на уровень поврежденного позвоночно-двигательного сегмента, у пациента диагностируют переломо-вывих. Обнаружить признаки повреждения спинного мозга позволяет компьютерная и магнитно-резонансная томографии.
Частота проведения рентгенологического обследования при переломах
Как показывает практика, рентген после перелома, если травма нетяжелая, делают не более трех раз: первый – при обращении в медицинское учреждение для постановки диагноза, второй – после наложения гипса в процессе лечения, чтобы посмотреть, правильно ли срастается кость, третий (контрольный) – перед снятием гипса.
Если повреждение тяжелое (к примеру, оскольчатый многокомпонентный перелом большеберцовой кости), тогда обследование может проводиться намного чаще, а если возникнет необходимость, то и ежедневно.
Частое проведение рентгенологического обследования может понадобиться, если:
- в травму вовлечены мягкие ткани, связки, нервные узлы, сосуды (в частности, крупные артерии);
- есть риск присоединения инфекции;
- существует угроза развития осложнений после хирургического вмешательства.
Многие пациенты интересуются, нужно ли делать рентген после снятия гипса. Опять-таки, все зависит от тяжести травмы. Если лечащий врач не считает данную процедуру необходимой, он ее не назначит во избежание дополнительного облучения больного.
Рентгенологическое исследование показано, если спустя некоторое время после снятия гипса в зоне повреждения опять возникли болевые ощущения и отечность. Кроме того, у каждого пациента есть право записаться на рентген после того, как был снят гипс, даже без назначения лечащего врача.
Нужно ли снимать гипс перед рентгенографией
Ответ на вопрос о том, делают ли рентген через гипс, положительный. Рентгеновские лучи хорошо проходят через данный материал. Поэтому когда назначают рентгенографию в процессе лечения, чтобы посмотреть, как проходит заживление, гипс не снимают. Его наличие не влияет на четкость изображения. На основании полученной картины врач имеет возможность сделать выводы относительно того, какой тактики лечения следует придерживаться в дальнейшем.
Говоря о том, можно ли сделать рентген через гипс, следует отметить, что отсутствие необходимости в его удалении позволяет минимизировать дискомфорт, причиняемый пациенту во время процедуры, а также избежать случайного повреждения еще не сросшейся окончательно кости.
В каких еще случаях может понадобиться рентгенография костей
Рентгенологическое обследование костной ткани позволяет диагностировать не только переломы костей. Его назначают при наличии подозрений на
- артрит (воспаление суставов),
- артроз (дегенеративно-дистрофические изменения в суставах),
- остеопороз (низкий уровень плотности костей),
- аномалии развития отдельных участков скелета,
- добро- или злокачественные опухоли костей.
Рентген назначают также в тех случаях, если необходимо удостовериться в том, что у больного действительно нет противопоказаний к хирургическим операциям.
Травматология – рентгенограммы 2 часть: Видео
Загрузка…
Источник
Заживление переломов в рентгеновском изображении. Контроль заживления переломов. Осложнения переломов. Рентгенологические симптомы. Выполнила: Саая Ч. С.
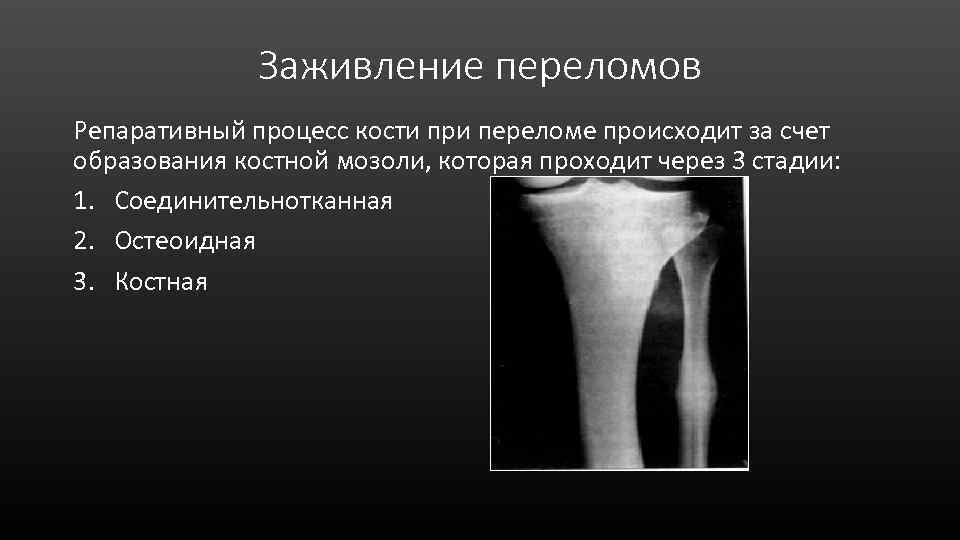
Заживление переломов Репаративный процесс кости при переломе происходит за счет образования костной мозоли, которая проходит через 3 стадии: 1. Соединительнотканная 2. Остеоидная 3. Костная

1 стадия — соединительнотканная • В возникновении соединительнотканной мозоли имеет значение кровоизлияние, которое активизирует регенерацию костной ткани. • Переломы всегда сопровождаются разрывами и повреждениями сосудов кости, костного мозга и мягких тканей, при этом между отломками кости возникают гематомы различных размеров. • В результате организации постравматической гематомы, рассасывания мертвого костного материала и воспалительного процесса в месте перелома формируется недифференцированная грануляционная ткань, соединяющая концы перелома.

1 стадия — соединительнотканная • Постепенно грануляционная ткань замещается плотной соединительной тканью, образующей первичную соединительнотканную мозоль. • Развитие соединительнотканной мозоли начинается к 7 -10 дню после перелома кости. • Рентгенологически в этот период определяется рассасывание краев у конца отломков и некоторое увеличение щели перелома вследствие рассасывания поврежденных костных балок.

2 стадия — остеоидная • Остеоидная мозоль образуется к 20 -30 дню после перелома путем прямой метаплазии соединительной ткани в остеоидную • Рентгенологически в этот период в отломках нарастает остеопороз, на фоне которого определяются участки остеосклероза в некротизированных костных фрагментах • При закрытых переломах эти некротизированные осколки вживают в костную мозоль и замещаются новой костью

3 стадия — костная • Костная мозоль начинает образовываться через 20 -30 дней после перелома за счет обызвествления остеоидной ткани и превращения ее в костную • Рентгенологически развитием костной мозоли считается формирование обширных участков обызвествленной ткани, имеющих костную структуру и окружающих отломки кости в виде муфты со всех сторон • Сроки появления костной мозоли, устанавливаемые рентгенологически, различны – в целом 8 -24 недель после перелома
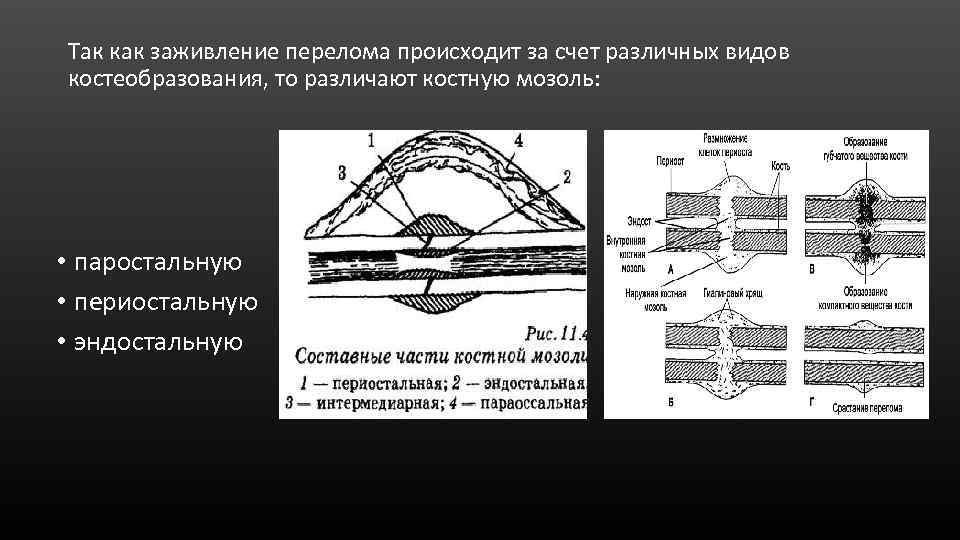
Так как заживление перелома происходит за счет различных видов костеобразования, то различают костную мозоль: • паростальную • периостальную • эндостальную

• Первые признаки мозоли появляются на снимке лишь при ее обызвествлении. Время появления костной мозоли колеблется в очень широких пределах и зависит от ряда условий: от возраста, от места перелома в различных костях и в различных частях одной и той же кости, от вида степени смещения отломков, от степени отслоения надкостницы, от объема вовлечения в процесс окружающих кость мышц, от способа лечения, от осложнения течения регенеративного процесса, например инфекцией или каким-нибудь общим заболеванием и т. д.

Осложнения переломов • Неправильно сросшийся перелом • Ложный сустав • Избыточная костная мозоль • Постравматический остеомиелит • Замедленная консолидация • Постравматичесий остеолиз • Постравматический асептический некроз • Преждевременное рассасывание костной мозоли (рефрактура) • Посттравматический синостоз
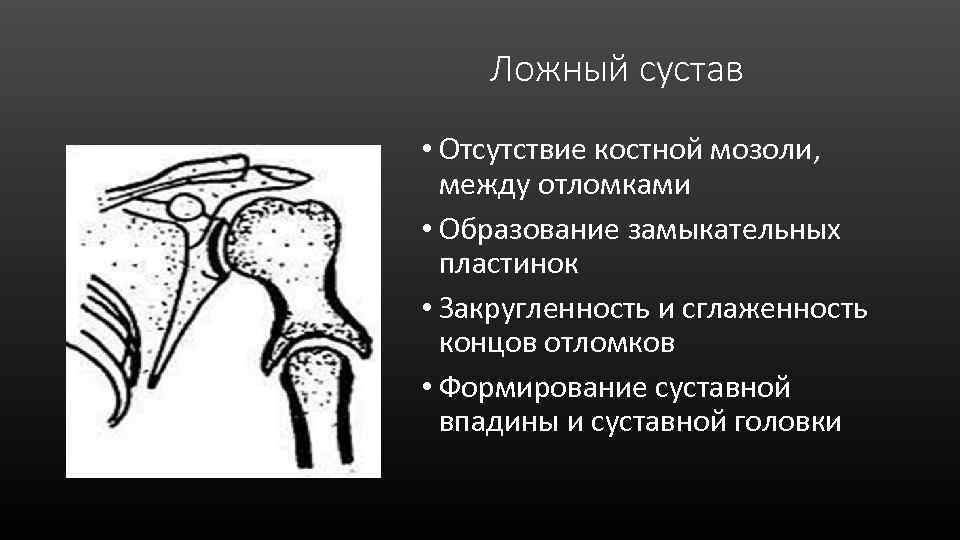
Ложный сустав • Отсутствие костной мозоли, между отломками • Образование замыкательных пластинок • Закругленность и сглаженность концов отломков • Формирование суставной впадины и суставной головки
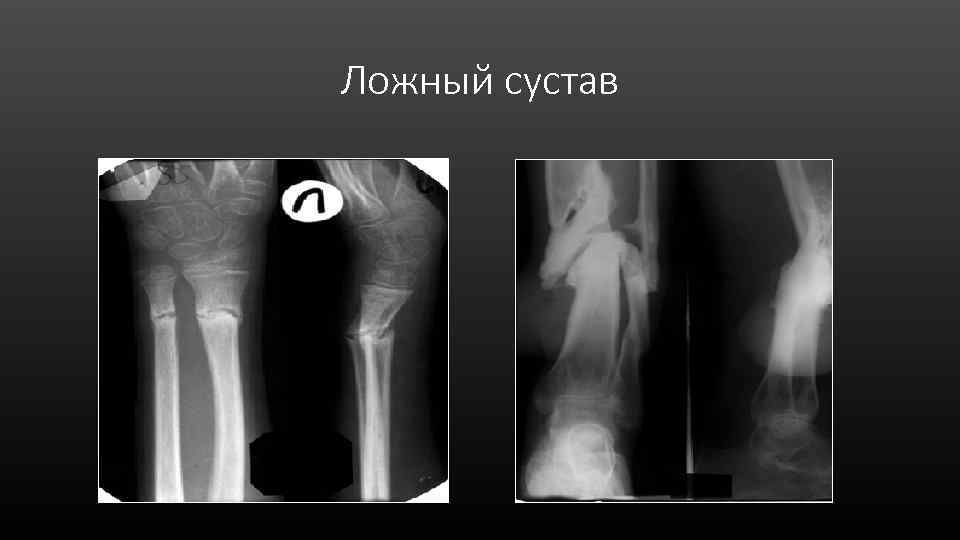
Ложный сустав
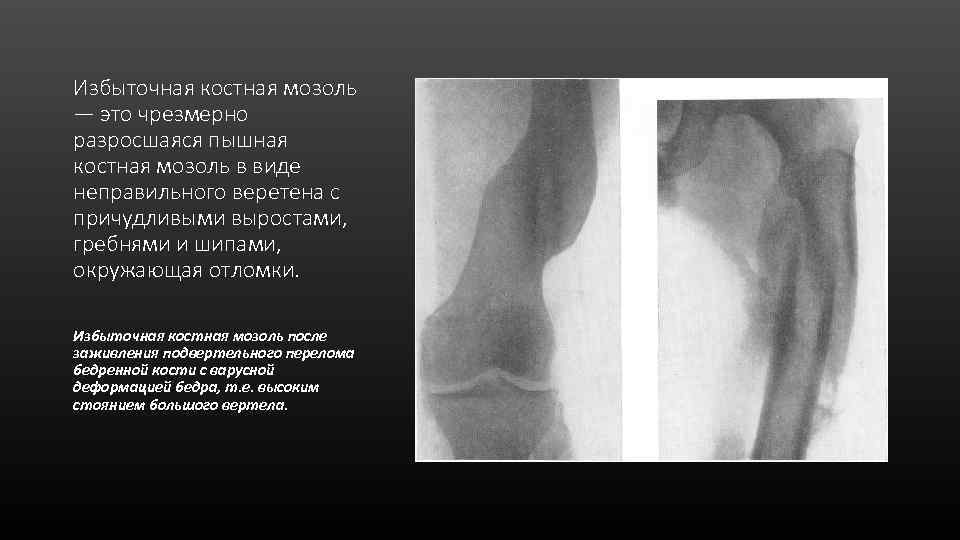
Избыточная костная мозоль — это чрезмерно разросшаяся пышная костная мозоль в виде неправильного веретена с причудливыми выростами, гребнями и шипами, окружающая отломки. Избыточная костная мозоль после заживления подвертельного перелома бедренной кости с варусной деформацией бедра, т. е. высоким стоянием большого вертела.
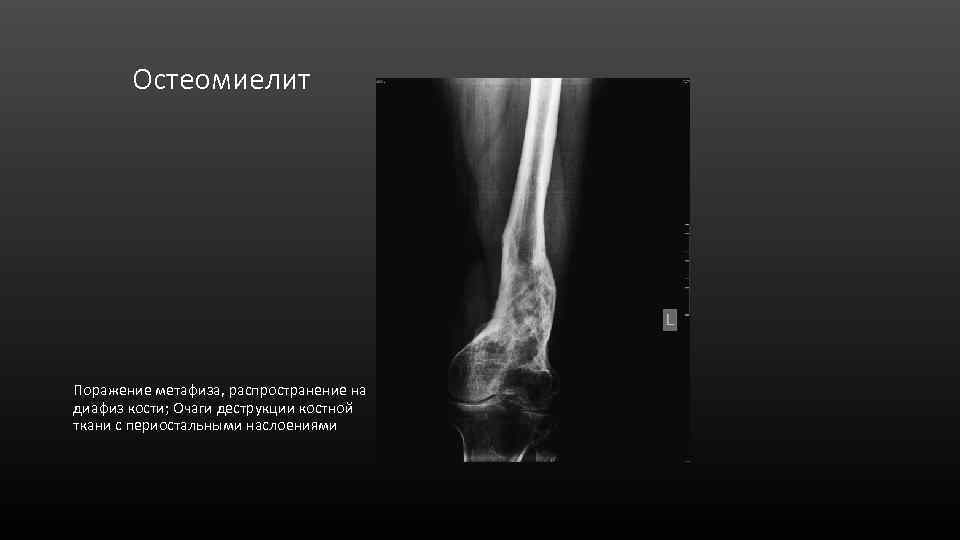
Остеомиелит Поражение метафиза, распространение на диафиз кости; Очаги деструкции костной ткани с периостальными наслоениями

Тактика рентгенологического контроля при переломах • Первичное рентгенологическое исследование показано при любом подозрении на травматическое повреждение костей и суставов • Повторное рентгенологическое исследование необходимо проводить сразу после репозиции, пока продолжает действовать обезболивание для возможности проведения повторной репозиции в случае неправильного стояния отломков • Если используется оперативное соединение костных отломков, рентгенография выполняется сразу после операции

Тактика рентгенологического контроля при переломах • При скелетном вытяжении контрольный снимок необходимо делать через 24 -28 часов • Следующее рентгенологическое исследование проводят через 7 -14 дней, когда спадет отек для определения вторичного смещения отломков • Далее рекомендуется делать снимки через каждые 2 -3 недели для наблюдения заживления перелома и стояния отломков, при переменах гипсовой повязки • В дальнейшем снимки при снятии повязки и клиническом заживлении перелома • По окончании лечения и выписке больного из стационара • И контрольное исследование спустя длительный период (1 -2 года)

Благодарю за внимание!
Источник
— 2011.
Стадии развития мозоли
- соединительнотканная;
- остеоидная;
- костная.
Соединительнотканная мозоль
В место перелома пролиферирует соединительная ткань (в течение 7-10 дней). Образуется гематома (форменные элементы крови, плазма, фибрин и мигрирующие сюда с первых часов травмы фибробласты). Источником грануляционной ткани является периост, и, в меньшей степени, эндост.
Рентгенологически соединительнотканная мозоль не определяется.[1][2]
Остеоидная мозоль
При нормальных условиях заживления во второй стадии происходит метапластическое превращение незрелой соединительной ткани в остеоидную за счет обызвествления, на что также требуется недельный или полуторанедельный срок. Раньше остеоидную мозоль без достаточного основания, главным образом из-за ее «хрящевой плотности» при ощупывании, принимали за хрящевую.
На начальных стадиях рентгенологически остеоидная мозоль не определяется. Первые нежные облаковидные очаги обызвествления появляются на рентгенограмме в среднем не раньше 3-4 недель (на 16-22-й день) после перелома. Одновременно, или несколькими днями раньше, концы отломков несколько притупляются, контуры корковых отломков в области мозоли становятся неровными и смазанными.
[1][2]
Костная мозоль
Остеоидная ткань переходит в костную за счет обогащения апатитами.
В начальной фазе своего формирования костная мозоль имеет рыхлое строение, велика.
В фазе обратного развития начальная костная мозоль перестраивается, уменьшается в размерах, приобретает нормальную (или близкую к ней) архитектонику.[1][2]
Сроки заживления переломов ребер
Срок выраженного клинического сращения переломов ребер 3 нед. Они достаточно условны, так как костная репарация зависит от ряда условий. Процесс перестройки костной структуры продолжается около года. Линия перелома исчезает в периоде между 4-м и 8-м месяцами.[2]
По данным С.Я.Фрейдлина [4], основанным на исследовании 128936 человек, средняя длительность нетрудоспособности при переломах ребер составляет 23.9 суток (21.6 сут. — у межчин, 32.4 сут. — у женщин).
«…Первые признаки мозоли появляются на снимке лишь при ее обызвествлении. Время появления костной мозоли колеблется в очень широких пределах и зависит от ряда условий: возраста, места перелома в различных костях и в различных частях одной и той же кости, от вида и степени смещения отломков, от степени отслоения надкостницы, от объема вовлечения в процесс окружающих мышц, от способа лечения/ от осложнения течения регенеративного процесса, например, инфекцией или каким-нибудь общим заболеванием и т. д. Наиболее сильна восстановительная деятельность надкостницы в длинных трубчатых костях на местах прикрепления мышц и сухожилий, т. е. соответственно буграм, отросткам, шероховатостям. Здесь надкостница особенно толста, богата сосудами и нервами, функционально активна. По этой же причине наиболее неблагоприятно заживление переломов на границе средней и дистальной третей голени и предплечья…
У взрослых первые очаги обызвествления появляются на рентгенограмме в среднем не раньше 3-4 недель (на 16-22-й день) после перелома. Одновременно с этим или на несколько дней раньше концы отломков несколько притупляются и контуры коркового слоя отломков становятся в области мозоли несколько неровными и смазанными. В дальнейшем боковые поверхности, концы и углы костей в районе перелома еще больше сглаживаются; тень мозоли становится более интенсивной и принимает зернистый характер. Затем, при полном обызвествлений ее, костная мозоль приобретает характер гомогенной тени. Это полное обызвествление, так называемая костная консолидация, наступает на 3-4-6-8-м месяце перелома, т. е. колеблется в очень широких пределах.
В течение первого года костная мозоль продолжает моделироваться; по структуре она еще не имеет слоистого строения; ясная продольная исчерченность появляется только через 1/2-2 года.
Линия перелома исчезает поздно, в периоде между 4-м и 8-м месяцем. В дальнейшем, соответственно развитию в костном веществе пояса остеосклероза, она уплотняется на рентгенограмме. Эта более темная линия перелома, так называемый костный шов, может быть видна до тех пор, пока костная мозоль не закончит свое обратное развитие, т. е. не рассосется полностью….»[1]
«При свежем переломе на тщательно выполненных рентгенограммах на краях изображения костных отломков нередко удается различить выступающие зубчики. На 10-20-й день у взрослых и на 6—10-й день у детей вследствие остеокластического рассасывания костных концов эти зубчики сглаживаются и перестают различаться на снимках. При этом образуется зона рассасывания, в результате чего линия перелома, которая до сего времени могла быть недостаточно хорошо видна, а порой даже и совершенно не различима, начинает четко определяться. На 3—4-й неделе в поврежденной кости появляются признаки пятнистого или равномерного остеопороза.
Пятнистый остеопороз рентгенологически характеризуется расположенными на фоне неизмененного или несколько более светлого рисунка кости
светлыми участками округлой, овальной или многоугольной формы с нечеткими контурами. Кортикальный слой при данном виде остеопороза обычно неизменен, и лишь иногда его внутренние слои представляются несколько разрыхленными. При равномерном или диффузном остеопорозе кость на снимке приобретает прозрачный, гомогенный, как бы стеклянный вид. Кортикальный ее слой истончен, но на прозрачном фоне кости его тень выступает более подчеркнуто.
Обычно пятнистый остеопороз наблюдается в течение относительно небольшого промежутка времени, сменяясь затем остеопорозом равномерным. Однако в ряде случаев пятнистый остеопороз может существовать и довольно долго. К моменту появления остеопороза, примерно на 16—20-й день, на рентгенограммах начинают обнаруживаться первые признаки костной мозоли. Эти признаки выражаются в наличии на снимках слабоинтенсивных, облаковидных теней. Со временем тени становятся более плотными, сливаются между собой, и через 3-8 месяцев на рентгенограмме видна одна интенсивная, гомогенная тень костной мозоли. Обычно в этот промежуток времени исчезает и линия перелома, на месте которой начинает определяться в виде узкой тени костный шов, исчезающий вместе с костной мозолью. При дальнейшем развитии костной мозоли ее тень теряет свой гомогенный характер и через 1,5—2 года изображенная на снимке мозоль обнаруживает костную структуру с соответствующим расположением трабекул и костномозговым пространством. На этом формирование мозоли заканчивается и наступает ее обратное развитие…» [3]
«В первый день возникновения перелома края сломанного ребра четко видны, они мелко — или крупнозубчатые, на каждом отдельном участке края острые, без закруглений и размытости, между краями (при смещении отломков) щель минимальная. В первые несколько дней после возникновения переломов ребер их края начинают немного закругляться, четкость и острота очертаний теряется, щель остается минимальной. К 7— 10 дню после перелома кости развивается соединительнотканная (провизорная) мозоль, происходит рассасывание краев, которые приобретают закругленные очертания, между краями образуется щель шириною 0,1—0,2 см. Постепенно фиброзная ткань превращается в остеоидную мозоль; на ее образование требуется около 20—30 дней, края переломов находятся как бы ближе один к другому, в виде плавных извилистых линий, а между ними видна узкая полоска остеоидной ткани. В отдельных местах видны очаговые участки образования костной мозоли в виде светлых участков. Затем происходит образование костной мозоли — обызвествляется остеоидная мозоль, теперь между отломками и по краям видны обширные массы обызвествленной ткани, имеющие костную структуру. Эта ткань в виде муфт окружает отломки кости со всех сторон через 8—24 недели. В ближайшие несколько лет линии переломов слабо различимы, вокруг участков переломов ребер со всех сторон видна костная мозоль в виде муфт на протяжении 1,5—2 см, толщиною от 0,2 до 0,4 см в виде светлых участков однородного строения…» [5]
- Рейнберг С.А. «Рентгенодиагностика заболеваний костей и суставов» –1964. –c.68
- Рентгендиагностика переломов скелета / Павел Власов, профессор (Кафедра лучевой диагностики Института повышения квалификации Федерального управления медико-биологических и экстремальных проблем МЗ РФ), Ольга Нечволодова, профессор (Центральный НИИ травматологии и ортопедии им. Н.Н.Приорова)
// Медицинская газета. —2003. —№ 91 - Рентгенология в судебной медицине / С.А. Буров, Б.Д. Резников. Издательство Саратовского университета, 1975.
- Дальнейшие исследования по статистике переломов костей / С.Я. Фрейдлин // Ортопедия, травматология и протезирование. – 1971. — №7. – С.58-64
- Диагностика давности закрытой травмы грудной клетки с переломами ребер / Меркулова В.Г., Толпежников В.Ф., Волксоне В.Я. // Материалы II-го Всероссийского съезда судебных медиков (Тезисы докладов). — Иркутск-М., 1987. — С. 97-99.
Источник
