Разгибательный перелом это
- Надмыщелковые переломы
К таким переломам относят переломы с линией излома, проходящей дистальнее тела плечевой кости, но без нарушения внутрисуставной части мыщелка. По механизму травмы различают сгибательный и разгибательный переломы.
- Разгибательный перелом
Разгибательный переломвозникает при падении на разогнутую в локтевом суставе руку. Клинические признаки идентичны симптоматике сгибательного перелома.
Что провоцирует Переломы дистального конца плечевой кости:
- Надмыщелковые переломы
Сгибательный перелом возникает при падении на согнутую в локтевом суставе руку.
Симптомы Переломов дистального конца плечевой кости:
- Надмыщелковые переломы
Вслед за травмой появляются боль и нарушение функции. При попытке активных и пассивных движений возможна крепитация, ощущаемая пациентом или исследующим. Локтевой сустав деформирован, значительно отечен, треугольник и линия Гютера сохранены, нарушен признак Маркса. На рентгенограммах дистального конца плечевой кости в двух проекциях определяется перелом. Линия излома идет над мыщелком косо снизу и сзади, кпереди и кверху. Центральный отломок смещен кзади и кнутри, периферический — кпереди и кнаружи. Угол между отломками открыт кпереди и кнутри.
- Разгибательный перелом
На рентгенограмме при одинаковом уровне повреждения смещение отломков будет иным: периферический отломок смещается кзади и кнаружи, центральный — кпереди и кнутри. Линия излома идет спереди и снизу, кверху и кзади. Сгибатели предплечья прижимают периферический отломок к центральному. Мышцы плеча смещают отломки по длине.
Лечение Переломов дистального конца плечевой кости:
- Надмыщелковые переломы
Лечение сгибательного надмыщелкового перелома плечазаключается в закрытой ручной репозиции. Производят тракцию по продольной оси конечности, периферический отломок смещают кзади и кнутри. Репозицию выполняют на разогнутой в локтевом суставе конечности. После сопоставления отломков предплечье сгибают под углом 90-100° и фиксируют лонгетой на 6-8 нед, затем лонгету переводят в съемную и оставляют еще на 3-4 нед.
- Разгибательный перелом
После обезболивания выполняют ручную репозицию. Конечность сгибают в локтевом суставе под прямым углом для расслабления мышц и производят тракцию по продольной оси. Периферический отломок смещают кпереди и кнутри. Накладывают лонгету по Турнеру на согнутую в локтевом суставе руку под углом 60-70°, производят контрольную рентгенографию. Срок иммобилизации такой же, как при сгибательном переломе.
При неудачной репозиции применяют скелетное вытяжение за локтевой отросток на отводящей шине в течение 3-4 нед. Затем накладывают гипсовую лонгету. Следует помнить, что в период вытяжения конечность должна быть согнута в локтевом суставе под углом 90-100° при сгибательном переломе и под углом 60-70° при разгибательном.
Вместо скелетного вытяжения для этапной репозиции и последующего удержания отломков может быть использован аппарат внешней фиксации.
Оперативное лечение надмыщелковых переломов применяют в крайних случаях, когда все попытки сопоставления отломков оказались безуспешными. Открытая репозиция завершается скреплением отломков с помощью пластин, болтов и других приспособлений. Гипсовую лонгету накладывают на 6 нед, затем съемную иммобилизацию сохраняют еще 2-3 нед.
К каким докторам следует обращаться если у Вас Переломы дистального конца плечевой кости:
- Травматолог
- Хирург
Источник
Разгибательные переломы костей предплечья Коллиса. Диагностика и лечение
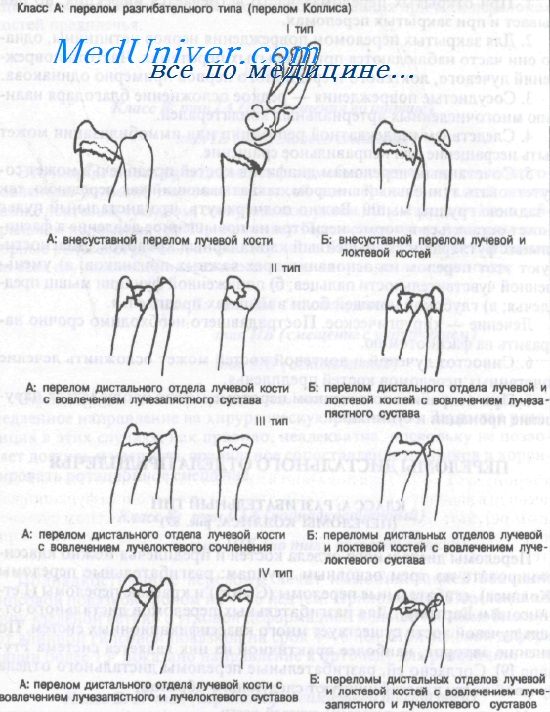
Переломы дистального отдела костей и предплечья можно классифицировать по трем основным группам: разгибательные переломы (Коллиса), сгибательные переломы (Смита) и краевые переломы (Гетчинсона и Бартона). Для разгибательных переломов дистального отдела лучевой кости существует много классификационных систем. По мнению авторов, наиболее практичной из них является система Frynann. Согласно ей, разгибательные переломы дистального отдела лучевой кости классифицируют следующим образом:
тип IA: внесуставные переломы лучевой кости
тип IБ: внесуставные переломы лучевой и локтевой костей
тип IIА: перелом дистального отдела лучевой кости с вовлечением лучезапястно-го сустава
тип IIБ: переломы дистального отдела обеих костей предплечья с вовлечением лучезапястного сустава
тип IIIA: перелом дистального отдела лучевой кости с вовлечением лучелоктево-го сустава
тип IIIБ: переломы дистального отдела обеих костей предплечья с вовлечением лучелоктевого сустава
тип IVA: перелом дистального отдела лучевой кости с вовлечением лучезапястного и лучелоктевого суставов
тип IVB: переломы дистального отдела обеих костей предплечья с вовлечением лучезапястного сустава и лучелоктевого суставов
Приблизительно 60% разгибательных переломов дистального отдела лучевой кости сопутствуют переломы шиловидного отростка локтевой кости (тип Б), и 60% переломов шиловидного отростка локтевой кости связано с переломами шейки локтевой кости.
Лучезапястный сустав в норме имеет угол, открытый в ладонную сторону, от 1 до 23°. Переломы с угловым смещением в ладонную сторону обычно заживают с хорошим функциональным результатом, в то время как перелому в лучезапястном суставе с образованием угла в дорсальную сторону будут иметь неудовлетворительный функциональный результат, если не была выполнена адекватная репозиция. На рис. 89 показан нормальный угол локтевой кости, который составляет в области лучезапястного сустава 15—30°. Оценка этого угла важна при лечении переломов дистального отдела предплечья, поскольку неудачная или неполная репозиция с потерей этого угла приведет к нарушению движений кисти в локтевую сторону.
Обследование обычно выявляет боль, припухлость и болезненность при пальпации в области дистального отдела предплечья. В типичных случаях смещенный под углом перелом напоминает вилку, как показано на рисунке. Следует подчеркнуть важность документирования неврологического состояния с особым акцентом на срединный нерв. Боль в локтевом суставе может указывать на вывих или подвывих проксимального лучелоктевого сочленения.
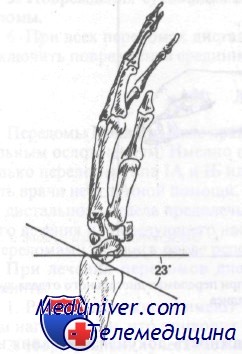
В норме лучезапястный сустав расположен под углом 23 градуса в ладонном направлении, как показано на рисунке (боковая проекция)
Для определения стояния костных фрагментов обычно достаточно прямой и боковой проекций. Оценивая эти переломы, врач должен ответить на следующие вопросы:
1. Имеется ли сопутствующий перелом шиловидного отростка локтевой кости (встречается в 60% случаев) или перелом шейки локтевой кости?
2. Вовлечен ли в перелом лучелоктевой сустав?
3. Вовлечен ли в перелом лучезапястный сустав?
Следует провести оценку боковой рентгенограммы, чтобы исключить подвывих в дистальном лучелоктевом суставе. Кроме того, надлежит оценить лучезапястный и лучелоктевой углы перед репозицией, чтобы убедиться в полном восстановлении функции.
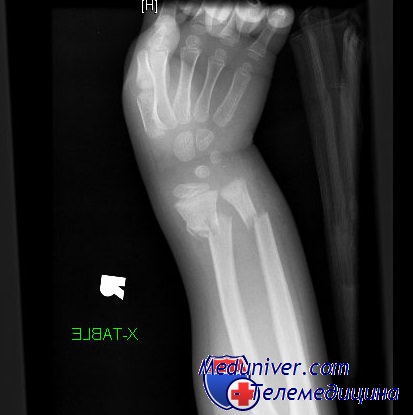
Деформация по типу вилки, описанная при переломах дистального отдела лучевой кости Коллиса
Сопутствующие повреждения разгибательным переломам костей предплечья Коллиса
Разгибательным переломам дистального отдела лучевой кости часто сопутствуют несколько значительных повреждений.
1. Переломами шиловидного отростка локтевой кости сопровождаются 60% разгибательных переломов дистального отдела лучевой кости.
2. Иногда разгибательному перелому лучевой кости сопутствует перелом шейки локтевой кости.
3. Этим переломам часто сопутствуют переломы костей запястья.
4. Разгибательному перелому дистального отдела лучевой кости может сопутствовать подвывих в дистальном лучелоктевом суставе.
5. Повреждения сухожилия сгибателя могут сопровождать эти переломы.
6. При всех переломах дистального отдела предплечья необходимо исключить повреждения срединного или локтевого нерва.
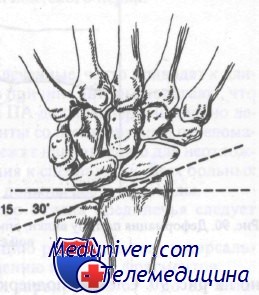
В норме угол, образованный локтевой костью и лучезапястным суставом, равен 15—30 градусам
Лечение разгибательных переломов костей предплечья Коллиса
Переломы Коллиса, даже правильно леченные, часто приводят к длительным осложнениям. Именно по этой причине авторы полагают, что только переломы типа IA и IБ или типа IIА должны первоначально лечить врачи неотложной помощи. Пациенты со всеми другими переломами дистального отдела предплечья подлежат направлению для неотложного лечения и последующего наблюдения к специалисту. Всех больных с переломами Коллиса после репозиции должны вести ортопеды.
При лечении переломов дистального отдела предплечья следует помнить:
1. Разгибатели кисти имеют тенденцию развивать тягу в дорсальном направлении, что приводит к смещению костных фрагментов.
2. Нормальный лучезапястный угол варьируется от 1 до 23° в ладонном направлении. Угол в дорсальную сторону приемлем.
3. Нормальный лучелоктевой угол равен 15—30°. Этот угол легко достичь при репозиции, но нелегко удержать в фазе консолидации, если только он не сопоставлен должным образом.
Если больного невозможно срочно направить к ортопеду, можно выполнить репозицию следующим способом:
1. Оптимальный метод анестезии — регионарная блокада. Менее эффективно, но приемлемо, отсасывание гематомы из области перелома с инъекцией 5—10 мл лидокаина (ксилокаин).
2. Рекомендуемый метод репозиции — тракция с последующей манипуляцией. Пальцы больного должны быть помещены в аппарат для вытяжения, локоть поднят в положении сгибания под углом 90°. Затем к плечу возле локтевого сустава подвешивают груз весом 3,5—4,5 кг на 5—10 мин или до расклинивания фрагментов.
3. После расклинивания и при продолжающейся тракции к дистальному фрагменту врач большими пальцами прилагает давление в ладонном направлении, а к проксимальному сегменту остальными пальцами в тыльном направлении. По достижении правильного положения отломков груз удаляют.
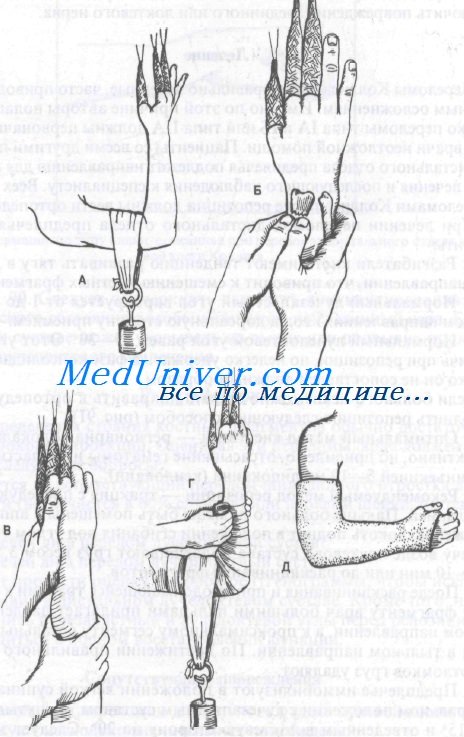
Репозиция перелома Коллиса
4. Предплечье иммобилизуют в положении легкой супинации или нейтральном положении с лучезапястным суставом, согнутым под углом 15° и отведенным в локтевую сторону на 20°. Следует заметить, что многие хирурги-ортопеды предпочитают проводить иммобилизацию в положении пронации. О положении предплечья в гипсовой повязке единого мнения нет; перед лечением рекомендуется консультация ортопеда, который будет вести больного.
5. Предплечье следует обернуть одним слоем мягкой ткани, поверх которой накладывают большие переднюю и заднюю лонгеты. Укороченные лонгеты можно использовать при вколоченных переломах, где репозиции не требуется, или при переломе у пожилого больного, который не будет заниматься физическими упражнениями для конечности.
6. Для контроля правильности положения отломков после репозиции делают снимки и документируют функцию срединного нерва.
7. После репозиции руку следует оставить поднятой на 72 ч, чтобы не допустить развития отека. Немедленно нужно начинать движения пальцами и плечевого сустава. Для документирования правильности стояния отломков на третий день и через 2 нед после травмы необходимо сделать снимки. Переломы без смещения должны быть иммобилизованы в течение 4—6 нед, в то время как переломы со смещением требуют 6—12 нед иммобилизации.
Осложнения разгибательных переломов костей предплечья Коллиса
Ранняя адекватная репозиция перелома является наиболее важной мерой предупреждения осложнений. Помимо этого, следует подчеркнуть важность принципа раннего начала (активных) упражнений для профилактики вторичной скованности суставов. Возможно два вида часто встречающихся осложнений — ранние и поздние.
Ранние осложнения разгибательных переломов костей предплечья Коллиса:
1. Больной со сдавлением срединного нерва обычно жалуется на боль и парестезии по ходу срединного нерва. Если конечность в гипсовой повязке, последнюю нужно рассечь (так же как и мягкую ткань) и руку поднять на 48—72 ч. Если симптомы сохраняются, следует заподозрить туннельный запястный синдром, в этом случае показана фасциотомия. Предостережение: функцию срединного нерва в дистальном отделе предплечья всегда нужно документировать. Постоянные боли должны рассматриваться как вторичные, обусловленные сдавлением срединного нерва, если не доказано обратное.
2. Вторичное повреждение сухожилия может осложнить лечение этих переломов.
3. Ушиб или сдавление локтевого нерва следует диагностировать как можно раньше.
4. После репозиции переломы дистального отдела предплечья могут осложняться отеком с развитием вторичного синдрома сдавления.
5. При последующей рентгенографии может быть выявлено смещение фрагментов кости с нарушением репозиции.
Поздние осложнения разгибательных переломов костей предплечья Коллиса:
1. Переломы дистального отдела предплечья могут привести к тугоподвижности суставов пальцев, плечевого или лучезапястного суставов.
2. Переломы дистального отдела предплечья могут привести к развитию синдрома Зудека.
3. Переломы дистального отдела предплечья со смещением могут оставлять косметические дефекты.
4. После переломов дистального отдела лучевой кости возможен разрыв длинного разгибателя большого пальца.
5. Сращение в порочном положении или несращение обычно является следствием неадекватной иммобилизации или репозиции.
6. Рубцово-спаечный процесс сухожилия сгибателя может сопровождаться нарушением его функции.
7. Последствием этих переломов может быть хроническая боль в лучезапястном суставе при супинации.
— Также рекомендуем «Переломы дистального отдела лучевой кости у детей: эпифизеолиз и перелом Смита. Диагностика и лечение»
Оглавление темы «Переломы костей предплечья, плеча»:
- Перелом диафиза лучевой кости. Диагностика и лечение
- Переломы диафиза локтевой кости. Диагностика и лечение
- Перелом локтевой кости III типа — переломы Монтеджи. Диагностика и лечение
- Сочетанные переломы лучевой и локтевой костей. Диагностика и лечение
- Разгибательные переломы костей предплечья Коллиса. Диагностика и лечение
- Переломы дистального отдела лучевой кости у детей: эпифизеолиз и перелом Смита. Диагностика и лечение
- Краевые переломы лучевой кости I типа — переломы Бартона. Диагностика и лечение
- Переломы дистального отдела плечевой кости. Классификация, диагностика и лечение
- Надмыщелковые разгибательные переломы плечевой кости. Диагностика и лечение
- Надмыщелковые сгибательные переломы плечевой кости. Диагностика и лечение
Источник
Переломы костей предплечья.
Эти переломы являются довольно распространенным повреждением верхней конечности и составляют 20-25% от всех переломов.
Различают следующие виды переломов предплечья:
1. Переломы диафиза костей предплечья со смещением и без смещения отломков, которые в свою очередь подразделяются на:
· Переломы обеих костей в верхней, средней и нижней трети диафиза;
· Изолированные переломы лучевой кости;
· Изолированные переломы локтевой кости;
2. Переломо-вывихи костей предплечья:
· Повреждения Монтеджи (изолированный перелом верхней трети локтевой кости и вывих головки луча):
· Повреждения Галеацци (перелом лучевой кости в нижней трети и вывих головки локтевой кости).
3. Переломы дистальной части лучевой кости:
· Переломы луча в типичном месте типа Колеса;
· Переломы луча в типичном месте типа Смита
Перелом Коллеса (разгибательный). Смещение отломка происходит к тылу и в лучевую сторону. Это наиболее частый вариант.
Перелом Смита (сгибательный). Происходит при согнутой кисти. Отломок смещается в ладонную сторону.
Переломы лучевой кости в типичном месте встречаются значительно чаще, чем все остальные локализации переломов костей предплечья. Зона перелома локализуется в месте перехода нижней трети диафиза луча с более прочным кортикальным слоем в эпиметафиз, в основном состоящий из губчатой кости и тонким кортикальным слоем. Возникают они во всех возрастных группах, но наиболее часто — у женщин пожилого возраста.
В зависимости от механизма травмы и вида смещения отломков различают 2 типа переломов луча в классическом месте :
Тип I (экстензионный, разгибательный, Колеса). Возникает при падении на разогнутую в лучезапястном суставе кисть. При этом дистальный отломок смещается в тыльную сторону. Линия перелома имеет косое направление. Нередко такой перелом сопровождается отрывом шиловидного отростка локтевой кости .
Тип П (флексионный, сгибательный, Смита). Встречается значительно реже, чем переломы I типа. Возникает при падении на согнутую в лучезапястном суставе кисть. Дистальный отломок при этом смещается в ладонную сторону. Направление линии перелома обратное перелому Колеса. Не всегда на рентгенограмме удается выявить направление плоскости излома или выяснить у больного механизм травмы. В этих случаях ведущим при установлении типа перелома луча является направление смещения периферического отломка.
Клиника. Больные жалуются на умеренные боли в месте поврежденья, ограничение двигательной активности кисти и пальцев из-за боли. При осмотре выявляется характерная штыкообраэная или «вилкообразная» деформация с отклонением кисти в лучевую сторону. Деформация выше лучезапястного сустава обусловлена смещением отломков. Пальпация перелома вызывает усиление боли. Крепитация отломков выявляется редко. Ограничение активных движений в лучезапястном суставе выражено из-за наличия болевого синдрома.
У детей в этом месте чаще возникают разгибательные неполные поднадкостничные переломы по типу «зеленой ветки». У подростков и детей старшего возраста — нередки эпифизеолизы дистального эпифиза лучевой кости. Механизм травмы и механогенез смещения отломков таков же, как и при переломах луча I или П типа. Диагноз устанавливается клинически с дополнительным рентгенологическим исследованием.
Вид перелома
Смещение периферического отломкаСмещение под углом, открытымНаправление линии перелома (кисть на негатоскопе обращена кверху)
Колеса
В тыльную сторонуВ тыльную сторонуС ладонной поверхности снизу, в тыльную сторону кверху
Смита
В ладонную сторонуВ ладонную сторонуС тыльной поверхности сверху в ладонную сторону книзу
Источник
Установление механизма переломов ребер имеет важное значение в секционной судебномедицинской практике.
Между тем в судебномедицинской литературе нет данных, которые позволяли бы достоверно дифференцировать переломы ребер от удара и от сдавления грудной клетки, т. е. прямые и непрямые переломы. Например, М. И. Райский указывает, что при прямых переломах концы сломанных ребер направлены внутрь, а при непрямых — кнаружи соответственно механизму их образования. Однако этот признак не может иметь решающего значения, так как при транспортировке трупа и манипуляциях, связанных со вскрытием грудной клетки, концы переломов смещаются.
Мы изучили особенности переломов наружной и внутренней пластинок ребер и убедились, что они нередко позволяют четко установить механизм перелома.
Переломы ребер как при ударе, так и при сдавлении грудной клетки обычно являются сгибательными — они возникают прежде всего на вершине выпуклой стороны дуги сгибания, а затем уже распространяются к вогнутой стороне. Это объясняется различной устойчивостью костной ткани к сдавлению и растяжению. Например, в средние годы жизни устойчивость к растяжению свежей компактной кости составляет приблизительно 9—12 кг на 1 мм2, в то время как устойчивость к сдавлению —
12—16 кг на 1 мм2 (Н. Matti). Поэтому выпуклая сторона дуги сгибания ребра подвергается растяжению и ломается прежде всего.
Края перелома обладают следующими характерными особенностями.
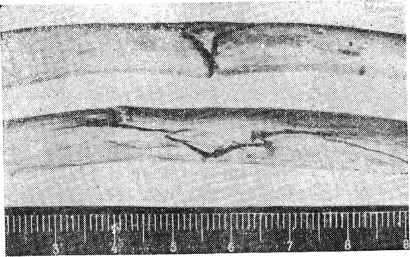
Со стороны выпуклости они ровные либо мелкозубчатые, но четкие, линия перелома либо прямая, либо зигзагообразная, но всегда отчетливая. Как правило, отмечается зияние, обусловленное возникновением перелома в результате растяжения костной пластинки. Подобный перелом при ударе образуется на внутренней пластинке ребра, при сдавлении грудной клетки — на наружной (рис. 1).
С вогнутой стороны края перелома обычно расщепленные, иногда с дефектами кости, линия перелома всегда зигзагообразная, нечеткая, зияние либо отсутствует, либо выражено неотчетливо. Подобный перелом при ударе образуется на наружной пластинке ребра, при сдавлении грудной клетки— на внутренней (рис. 2).
Помимо описанных особенностей краев переломов, следует остановиться на одном признаке, упоминания о котором мы не встретили в изученной нами литературе.
Как известно, при сгибательных переломах длинных трубчатых костей в результате сгибания кости нередко образуется типичный отломок треугольной формы, основанием обращенный к вогнутой стороне. По расположению этого отломка можно определить направление и место приложения действовавшей силы.
Точно так же при сгибательных переломах ребер линия перелома на одном из краев ребра нередко раздваивается, образуя угол, от-: крытый в вогнутую сторону (рис. 3). В противоположность переломам трубчатых костей при переломах ребер обычно не наблюдается образования полного отломка треугольной формы, так как указанное раздвоение линии перелома располагается в большинстве случаев только на одном из краев ребра. С нашей точки зрения, это объясняется спиральным изгибом ребра, в результате чего при сгибании последнего дуга сгибания бывает наиболее сильно выражена у одного из его краев. Вследствие этого не отмечается и полного отщепления треугольного отломка при сгибательных переломах ребер.

Рис. 1. Переломы внутренних пластинок при ударах (два верхних ребра) и перелом наружной пластинки при сдавлении грудной клетки (нижнее ребро).

Рис. 2. Переломы наружных пластинок ребер при ударах.

Рис. 3. Раздвоение линии переломов на боковых поверхностях ребер при ударах.
Таким образом, описанные особенности переломов наружной и внутренней пластинок, а также особенности расположения перелома в форме угла на одном из краев ребра дают возможность достаточно четко решать вопрос о механизме переломов.
Источник
