Рана не заживает после открытого перелома
20.04.2012, 12:33
 Марина | Возраст: 33 | Город: Нижнеудинск
Марина | Возраст: 33 | Город: Нижнеудинск
Здравствуйте Иван Андреевич!
Мне 33 года. 22 октября 2011г дома я поскользнулся на ламинате и сломал ногу.
До 28 декабря 2011г. лежал в Нижнеудинской больнице Иркутской области, где сделали операцию (Экстрамедуллярный металлоостеосинтез). Течение п/о осложнилось формированием гнойных свищей в области п/о рубца. После выписки ездил на перевязки в отделение, но рана совсем не заживала, стала гноиться.
29 декабря уехал в ДКБ г.Иркутск с диагнозом Хронический посттравматический остеомиелит костей н/з правой голени. Дальнейшее лечение есть только в отсканированном виде в выписках (на какой мэйл можно выслать?).
С 26.01 по 10.02 направлен в ДКБ г.Иркутск с диагнозом Хронический посттравматический остеомиелит костей н/з правой голени. Свищевая форма. Замедленная консолидация перелома. Сопутствующий диагноз: Металлоконструкция б/берцовой кости справа. В проекции рубца определились 2 свищевые раны на удалении 4 см друг от друга, ран серозно-гнойное отделяемое. При ревизии свищевых ран верхняя имеет распространение костной структуры. Гиперемия, отечность тканей голени. 31.01.2012 г. Операция: Удаление металлической пластины правой б/берцовой кости. Некрэктомия. Заполнение костного дефекта композиционным препаратом «Коллапан». Выполнялись перевязки, А.б. терапия, физиолечение, антиагреганты, антикоагулянты, флеботоники.
С 29.02 по 16.03 опять направлен в ДКБ г.Иркутск с диагнозом Хронический посттравматический остеомиелит костей н/з правой голени (состояние после секвестрэктомии, коллопанизации зоны деструкции). Стадия репарации. Об-но: фиксация правой голени гипсовой шиной. По внутренней поверхности в шине «вырублено»окно в которое подлежит рубец до 10 см. Состояние при выписке стабильное.
Сейчас лечусь в поликлинике г.Нижнеудинска, сделали снимок кость срослась не вся. Рана совсем не заживает, нога болит, отекает. Сил уже нет по больницам ездить.
Нужен Ваш совет, что делать? как поступить? Почему так долго не заживает рана? Врачи не особо разговорчивые.
Заранее благодарен,
Евгений.
17.05.2012, 13:57

Высылайте снимки на www.ortoped45.com — приедете лечится в центр гнойной остеологии, иначе с хроническим остеомиелитом у себя там намучаетесь.
Консультация дается исключительно в справочных целях. По итогам полученной консультации, пожалуйста, обратитесь к врачу, в том числе для выявления возможных противопоказаний.
Последние вопросы ортопеду-травматологу
Наиля спрашивает: Коленный сустав
Дата вопроса: 09.06.2020, 12:57 | Ответов: 1
евгений спрашивает: дисплазия
Дата вопроса: 13.05.2020, 17:27 | Ответов: 0
Элла спрашивает: Хондропротекторы
Дата вопроса: 05.05.2020, 19:56 | Ответов: 1
Чтобы бесплатно задать вопрос ортопеду-травматологу онлайн, Вам необходимо зарегистрироваться на портале Eurolab. Если Вас интересуют онлайн консультации других врачей или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.
Источник
Как срастается перелом? Для чего нам нужно знать, как происходит восстановление костной ткани и как заживает перелом? Дело в том, что многие пациенты считают, что если боль пропала, то можно либо снимать гипс, либо пытаться пользоваться поврежденной конечностью, и все будет хорошо. Также пациент очень часто задается вопросом, почему перелом срастается так долго, можно ли как-нибудь ускорить этот процесс.
В зависимости от повреждения кости (рис. 142) время ее восстановления бывает разным. Чем хуже кровоснабжение (рис. 143) поврежденной кости и чем больше ее диаметр, тем дольше будет происходить восстановление.
Немаловажную роль имеет вид перелома. Поднадкостничный перелом срастается быстрее, чем перелом оскольчатый. Для того, чтобы произошло срастание костей, необходимо, чтобы отломки находились близко друг к другу, ближе и точнее сопоставлены. Тогда кости срастутся быстрее и лучше. Также немаловажную роль играет кровоснабжение области перелома. В данном случае кровь, как поезд, приносит строительный материал в место, где это требуется.
Если в этом месте нарушено кровообращение, то перелом, как правило, срастается долго. Одну из главных ролей играет четкая неподвижность отломков. Если неправильно наложен гипс, или, что еще хуже, он сломан, то отломки не фиксированы и во время движения мышцы будут двигать кость и, таким образом, она не сможет правильно срастись. При любых нарушениях возможно формирование ложного сустава. То есть кости в месте перелома формируют сустав, и уже в этом месте будет происходить движение, как в суставе.
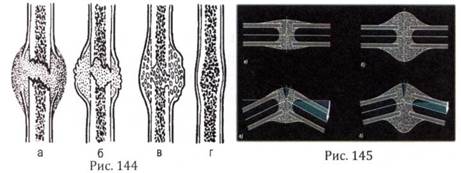
Давайте рассмотрим стадии срастания перелома (рис. 144). Предположим, что отрицательных факторов у нас нет, кость четко сопоставлена, зафиксирована, имеет хорошее кровоснабжение. Между отломками формируется соединительная ткань (рис. 144 а), потом в зависимости от поврежденной кости и масштаба повреждения формируется хрящевая ткань (рис. 144 б), которая со временем заменяется костной тканью (рис. 144 в-г). Самый первый этап, когда формируется соединительная ткань (рис. 145), характеризуется тем, что в этот момент отек и боль начинают постепенно угасать и пациенту кажется, что перелом уже сросся, но стоит ему снять гипс, как боль появится снова, и на этот раз сращение будет проходить гораздо длительнее. Формирование хрящевой ткани характеризуется тем, что кость в этот момент срастается не очень прочно, боль и отёк отсутствуют, но ткани все еще подвержены травматическому воздействию, и в начале нагрузки на поврежденную кость возможен повторный перелом. Поэтому очень важно выдержать сроки нормального сращения костной ткани, о которых вам расскажет ваш лечащий врач.
Как заживает рана? Рана — это, в первую очередь, повреждение покровной ткани, попросту кожи (рис. 146). Многие пациенты считают, что рана — это сущий пустяк, и даже нет смысла идти с маленьким порезом к врачу, но это не так!!! Любое повреждение кожных покровов способствует попаданию внутрь вредных для человека микроорганизмов (рис. 147).

Если поврежден палец, то на первый взгляд кажется, что это неопасно. Но вместе с травмирующим агентом может попасть микроорганизм, который вызовет, например, столбняк — заболевание, которое в настоящее время крайне тяжело излечивается и может оставлять страшные для пациента последствия. А ведь это только маленький порез!! Однако если не ввести специальное средство анатоксин (рис. 148) и еще, как в данном случае, иммуноглобулин, то возможно развитие столбняка.

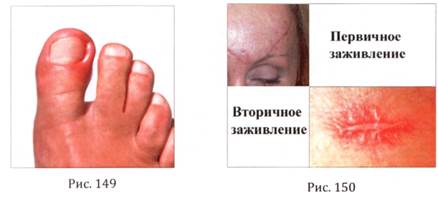
Другой пример. Девочка бегала летом на пляже, повредила палец на стопе. На первый взгляд, ранка незначительная, но если не посетить травмпункт, где ее обработают профессионалы, то микроорганизмы могут вызвать гнойное заболевание (рис. 149). В некоторых случаях придется лечить гнойную рану хирургически, в еще более тяжелых случаях происходит генерализация инфекции и человек погибает. Вот так маленькие повреждения могут иметь такие страшные последствия. Необходимо знать, что с любыми повреждениями кожных покровов нужно идти к травматологу в травмпункт, и он сам примет нужное решение. Бывают такие случаи, что после снятия швов, человек начинает работать поврежденной конечностью так, как это было раньше, и заносит инфекцию в область, где были швы. Возникает гнойное воспаление, или рана снова расходится. Но в таком случае ушивать ее нельзя, рана будет заживать вторичным натяжением (рис. 150) и оставит после себя некрасивый рубец. Если пациент обратился вовремя, то у него еще есть шанс, чтобы хирург очистил рану и ушил ее. В таком случае рана заживает первичным натяжением и рубца практически не видно.
Источник
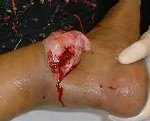
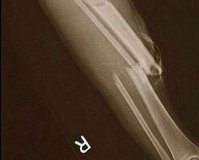
Открытый перелом – перелом с повреждением кожных покровов, реже слизистой оболочки, при котором существует сообщение между областью перелома и внешней средой. Чаще наблюдаются открытые переломы костей конечностей. Травма сопровождается болью, отеком и деформацией. В области повреждения имеется рана, иногда в ней просматриваются отломки костей. Диагноз выставляется на основании клинических признаков и результатов рентгенографии. Лечение обычно комбинированное: ПХО раны с последующей иммобилизацией, после заживления раны возможен вне- или внутриочаговый остеосинтез.
Общие сведения
Открытый перелом – повреждение кости, при котором область перелома сообщается с внешней средой через рану на коже или слизистой оболочке. Составляет 8-10% от общего числа повреждений скелета. Может возникать в результате падений, ударов, автодорожных происшествий, техногенных и природных катастроф. При высокотравматичных повреждениях часто наблюдаются сочетания с другими травмами: закрытыми переломами костей туловища и конечностей, тупой травмой живота, ЧМТ, повреждением грудной клетки и т. д.
Открытые переломы относятся к категории сложных повреждений, поскольку при таких травмах резко возрастает риск инфицирования всех элементов кости с развитием острого остеомиелита и других осложнений. Нередко возникают затруднения при фиксации отломков, что связано с необходимостью сохранить доступ к ране для проведения перевязок, а также невозможностью выполнить плановый очаговый остеосинтез до полного заживления раневой поверхности. Лечение открытых переломов осуществляют специалисты в области травматологии.
Открытый перелом
Классификация
С учетом особенностей повреждения кожи выделяют два вида открытых переломов: первично открытый – возникший в момент травматического воздействия и вторично открытый – образовавшийся через некоторое время после травмы в результате смещения отломков и повреждения кожных покровов фрагментом кости (например, при неправильной транспортировке). Как правило, при первично открытых переломах наблюдаются раны большей площади, нередко – сильно загрязненные, с инородными телами (кусочками одежды, песком, землей, и т. д.). Для вторично открытых переломов характерно наличие небольшой ранки с выстоящим из нее концом отломка кости. Обильные загрязнения раневой поверхности наблюдаются редко, инородные тела в ране отсутствуют.
В клинической практике применяется классификация О.Н. Марковой и А.В. Каплана, в которой для обозначения размера и степени повреждения используют систему цифр и букв:
- I – размер раны до 1,5 см.
- II – размер раны 2-9 см.
- III – размер раны более 10 см.
- А – перелом с незначительным ограниченным повреждением мягких тканей. Жизнеспособность мягких тканей сохранена или незначительно нарушена.
- Б – перелом с повреждением мягких тканей средней степени тяжести. Наблюдается частичное или полное нарушение жизнеспособности тканей в ограниченной зоне.
- В – перелом с тяжелым повреждением мягких тканей и нарушением их жизнеспособности на значительном протяжении.
Кроме того, в данную классификацию дополнительно введен тип IV, обозначающий переломы с крайне тяжелым повреждением тканей: размозжением, раздавливанием, раздроблением и нарушением целостности магистральных артерий.

Возможно, здесь скрыты шокирующие фото медицинских операций
Открытый перелом
Общие особенности
Все открытые переломы считаются бактериально загрязненными. Микробная инвазия раны может стать причиной целого ряда осложнений: анаэробного, гнилостного, гнойного, а также развития столбняка. Вероятность возникновения инфекционных осложнений увеличивается при ослаблении иммунитета, нарушениях местного кровообращения, наличии нежизнеспособных тканей и обширных повреждениях. Особенно опасны в этом смысле огнестрельные переломы, поскольку в таких случаях всегда образуется значительный массив нежизнеспособных тканей, в ране имеются инородные тела, а местное кровоснабжение ухудшается вследствие контузии.
Основным методом инструментальной диагностики открытых переломов является рентгенография поврежденного сегмента. В отдельных случаях для оценки состояния мягкотканных структур может дополнительно назначаться МРТ. При открытых переломах существует достаточно высокий риск нарушения целостности нервов и сосудов, при подозрении на наличие таких повреждений необходима консультация нейрохирурга или сосудистого хирурга.
При открытых переломах, вне зависимости от размеров раны, показана ее хирургическая обработка. Оптимальные сроки хирургического вмешательства – первые часы после травмы. В ходе операции травматолог удаляет все нежизнеспособные ткани, в том числе – загрязненные мелкие костные фрагменты и специальными кусачками «скусывает» загрязненные концы крупных отломков. Свободно лежащие чистые отломки удалению не подлежат. Врач промывает рану антисептиками, ушивает кожу и, при необходимости — мышцы, не накладывая швы на фасцию.
При значительных дефектах кожи для предупреждения некроза перед наложением швов выполняют послабляющие разрезы по бокам раны. В отдельных случаях осуществляют первичную кожную пластику. По окончании обработки в рану устанавливают дренажи. Противопоказанием для наложения первичных швов являются обширные загрязненные и размозженные раны с отслойкой мягких тканей, а также наличие признаков местной инфекции (отек и гиперемия кожи по краям раны, гнойное или серозное отделяемое). Если наложение первичных швов невозможно, в последующем на рану накладывают первично-отсроченные (через 3-5 сут), ранние (через 7-14 сут) или поздние (через 2 и более недели) вторичные швы. Обязательным условием отсроченного ушивания раны является удовлетворительное состояние пациента и отсутствие признаков острого гнойного воспаления.
Наличие загрязненной раны нередко существенно ограничивает возможности травматолога по немедленному восстановлению нормального взаиморасположения отломков. Проведение закрытой репозиции часто затруднено, поскольку грубые манипуляции в области раны осуществлять невозможно. Проблематичным становится и удержание отломков при помощи гипсовой повязки, так как минимум в течение 10 суток необходимо обеспечить доступ к ране для проведения перевязок.
Тактику лечения выбирают с учетом особенностей повреждения и состояния пациента. Остеосинтез с использованием погружных металлоконструкций используют редко, поскольку наличие первичного бактериального загрязнения резко увеличивает вероятность нагноения. Абсолютными противопоказаниями к первичному остеосинтезу являются шок, интенсивное кровотечение, обширные, размозженные и обильно загрязненные раны. При невозможности адекватно сопоставить отломки в таких случаях накладывают временную гипсовую повязку или скелетное вытяжение, а в последующем, после заживления раны и улучшения состояния пациента осуществляют отсроченный остеосинтез.
Перспективной методикой лечения открытых переломов являются компрессионно-дистракционные аппараты. В числе преимуществ этого метода – отсутствие металлоконструкций в области перелома (это позволяет снизить риск нагноения) и сохранение свободного доступа к ране при надежной фиксации отломков. Наряду с оперативными, широко используются и консервативные способы лечения – скелетное вытяжение и гипсовые повязки. И тот, и другой вариант имеют свои преимущества и недостатки.
Скелетное вытяжение дает возможность сохранить доступ к ране и при необходимости проводить дополнительную коррекцию положения отломков. Существенным «минусом» этого способа является длительная вынужденная неподвижность пациента, чреватая атрофией мышц и развитием посттравматических контрактур. Гипсовая повязка в большинстве случаев позволяет больному сохранять достаточно высокий уровень двигательной активности, однако иногда затрудняет доступ к ране и обездвиживает 2 или более суставов пораженной конечности.
Наряду с ПХО и восстановлением нормального положения отломков, лечение открытых переломов обязательно включает в себя антибиотикотерапию, обезболивание, физиотерапевтические процедуры и ЛФК. При наличии травматического шока на начальном этапе проводятся противошоковые мероприятия с последующей коррекцией состояния всех органов и систем. В реабилитационном периоде пациентов направляют на ЛФК и физиотерапию.

Лечение открытого перелома с помощью компрессионно-дистракционного аппарата
Распространенные переломы
Первое место по распространенности среди открытых переломов у взрослых занимают переломы костей голени (54,7-78% от общего числа открытых повреждений скелета). Такие переломы часто встречаются при сочетанных и множественных травмах и примерно в 50% случаев осложняются нагноением. Исходом подобных повреждений в 17% случаев становится образование дефекта костной ткани, несращение и ложные суставы. Причиной такого количества осложнений и неудовлетворительных результатов лечения являются высокоэнергетические травмы (например, при автодорожных происшествиях), тяжелое состояние пациентов при поступлении и анатомические особенности данного сегмента конечности.
При открытых переломах большеберцовой кости часто возникает дефект мягких тканей по передневнутренней поверхности голени. Это обусловлено тем, что в данной области большеберцовая кость практически вплотную прилегает к коже и отделена от нее лишь тонкой полоской рыхлой соединительной ткани. Такие раны плохо заживают, нередко осложняются остеомиелитом и остеонекрозом и часто требуют проведения первичной или вторичной кожной пластики.
Лечебная тактика определяется состоянием пациента и особенностями перелома. При изолированных травмах активно используются компрессионно-дистракционные аппараты, при сочетанных повреждениях на раннем этапе, как правило, накладывается скелетное вытяжение, а в последующем, после заживления раны, выполняется остеосинтез костей голени пластиной, винтами или блокирующими стержнями, либо осуществляется внеочаговый остеосинтез аппаратом Илизарова.
У детей, в отличие от взрослых, чаще встречаются открытые переломы костей предплечья, как правило, возникающие при падении на руку. Тактика лечения определяется особенностями детского организма – сочетанием высокой регенеративной способности со слабой устойчивостью к инфекции. В ходе ПХО иссекают только раздавленные или размятые, явно омертвевающие участки кожи. Костные отломки обычно не удаляют, а тщательно очищают и сопоставляют. При наличии значительных загрязнений свободно лежащие фрагменты механически очищают, обильно промывают растворами антисептиков, на некоторое время укладывают в раствор антибиотиков, а затем устанавливают обратно в область дефекта.
Некротизированная мышечная ткань является благоприятной средой для развития инфекции, поэтому в процессе ПХО тщательно осматривают поврежденные мышцы и иссекают нежизнеспособные участки (тусклые, серые, не кровоточащие, с пониженным тургором и отсутствием эластичного сопротивления). Загрязненная подкожная клетчатка также подлежит иссечению. При ушивании края раны должны сопоставляться без натяжения, поскольку у детей в таких случаях часто развиваются краевые некрозы. При необходимости выполняют послабляющие разрезы или проводят первичную кожную пластику.
Репозиция и удержание отломков производится теми же методами, что и у взрослых. Обычно на начальном этапе используют гипсовые лонгеты или закрытые повязки с окошком для перевязок. В последующем при необходимости выполняют открытый остеосинтез пластиной, штифтом, винтами или спицами. Наложение аппарата Илизарова при переломах костей предплечья возможно как в момент поступления, так и в более поздние сроки, после заживления раны. Прогноз при таких повреждениях у детей обычно благоприятный.
Источник
