Процессы заживления переломов
Как протекает в рентгенологическом изображении процесс заживления переломов? Как известно, репаративный процесс осуществляется при помощи так называемой мозоли. Эта мозоль исходит из эндоста, самого костного вещества и периоста (эндостальная, интермедиарная и периостальная мозоль). Главная, резко преобладающая роль при заживлении, как этому научили в особенности рентгенологические наблюдения, выпадает на долю периостальной мозоли.
Развитие мозоли проходит через три стадии — соединительнотканную, остеоидную и костную. Излившаяся из разорванных сосудов кровь образует в районе перелома между отломками и осколками большую гематому. Кровь очень быстро свертывается, и в фибринозно-кровяной сгусток из костного мозга и особенно надкостницы уже в первые часы после травмы устремляется огромное количество молодых соединительнотканных элементов, нарастает количество фибробластов. В 7—10 дней все прорастает в этой первой стадии пролиферирующей соединительной тканью. Затем при нормальных условиях заживления во второй стадии происходит метапластическое превращение этой более примитивной соединительной ткани в остеоидную, на что также требуется такой же недельный или полуторанедельный срок. Раньше остеоидную мозоль без достаточного основания, главным образом из-за ее „хрящевой плотности” при ощупывании безоговорочно и принимали за хрящевую. Фактически хрящевая ткань образуется лишь в том случае, когда концы отломков трутся друг о друга, т. е. когда нет полной иммобилизации. Затем уже, в третьей стадии, остеоидная ткань пропитывается апатитами и превращается в костную. Костная мозоль вначале велика и имеет рыхлое строение, в дальнейшем же в гораздо более медленных темпах наступает фаза обратного развития этой костной мозоли, ее перестройка, уменьшение и структурная реконструкция с весьма постепенным замедленным восстановлением более или менее нормальной костной архитектоники.
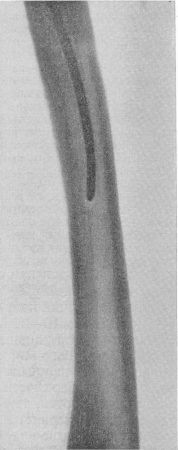
Соединительнотканная и остеоидная мозоли, понятно, рентгенологически совсем не определяются. Первые признаки мозоли появляются на снимке лишь при ее обызвествлении. Время появления костной мозоли колеблется в очень широких пределах и зависит от ряда условий: от возраста, от места перелома в различных костях и в различных частях одной и той же кости, от вида степени смещения отломков, от степени отслоения надкостницы, от объема вовлечения в процесс окружающих кость мышц, от способа лечения, от осложнения течения регенеративного процесса, например инфекцией или каким-нибудь общим заболеванием и т. д. Следует полагать, что немаловажную роль играют и нервные влияния. На основании убедительных экспериментальных данных Р. М. Минина считает зависимость между явлениями регенерации костной ткани и нервной системой твердо установленной, причем она рассматривает дистрофические поражения нервной системы как преобладающий в этом отношении фактор. Открытые переломы заживают значительно медленнее закрытых. Практически важно, что раз на рентгенограммах уже появились признаки обызвествления мозоли, консервативная репозиция отломков запоздала.
При поднадкостничных детских переломах мозоль имеет очень небольшие размеры, она окружает место перелома в виде правильной веретенообразной муфты. Первые отложения извести показываются на хорошем снимке детской кости к концу первой недели. Они имеют вид единичных нежных пятнистых бесструктурных теней, окружающих кость и располагающихся параллельно корковому слою. Между наружным слоем коркового вещества и тенью обызвествленной периостальной мозоли вначале имеется свободная полоска, соответствующая камбиальному слою надкостницы с остеобластами.
У взрослых первые нежные облаковидные очаги обызвествления появляются на рентгенограмме в среднем не раньше 3—4 недель (на 16—22-й день) после перелома. Одновременно с этим или на несколько дней раньше концы отломков несколько притупляются и контуры коркового слоя отломков становятся в области мозоли несколько неровными и смазанными, теряют свою резкую ограниченность. В дальнейшем боковые поверхности, концы и углы костей в районе перелома еще больше сглаживаются, тень мозоли становится более интенсивной и принимает очаговый зернистый характер. Затем отдельные участки сливаются и при полном обызвествлении костная мозоль приобретает характер циркулярной гомогенной массы. Постепенно тень сгущается и наступает так называемая костная консолидация на 3—4—б—8-м месяце перелома. Таким образом, костная консолидация колеблется в очень широких пределах. В течение первого года костная мозоль продолжает моделироваться, по структуре она еще не имеет слоистого строения, ясная продольная исчерченность появляется только через 11/2—2 года. Линия перелома исчезает поздно, в периоде между 4-м и 8-м месяцем; она в дальнейшем, соответственно развитию в костном веществе пояса остеосклероза, на рентгенограмме уплотняется. Эта более темная линия перелома, так называемый костный шов, может быть видна еще тогда, когда костная мозоль уже закончила свое обратное развитие, т. е. рассосалась полностью.
Отсюда видно, что целость кости при нормальных условиях восстанавливается значительно медленнее, чем это принято считать в клинике. Рентгенологические симптомы течения процесса заживления перелома сильно запаздывают по сравнению с клиническими симптомами. Это должно быть подчеркнуто для того, чтобы предостеречь клинициста от чрезмерного консерватизма; пользуясь одним только рентгенологическим контролем, клиницист рискует стать слишком сдержанным при предоставлении кости функциональной нагрузки. Уже соединительнотканная мозоль с едва заметными облачками обызвествления может с функционально-клинической точки зрения быть вполне полноценной, и не давать конечности функционировать в подобном случае — значит задерживать темпы дальнейшей нормальной эволюции и инволюции всего восстановительного процесса.
Костная мозоль в сравнительно редких случаях приобретает и узка диагностическое значение. Мозоль предоставляет рентгенологу возможность задним числом распознать нарушение целости кости, которое в остром периоде после травмы осталось клинически или рентгенологически просмотренным. Это бывает главным образом, при поднадкостничных переломах в детском возрасте, но также при трещинах и переломах малых трубчатых костей (фаланг, пястных и плюсневых костей) у взрослых. Важно, что даже линия перелома,, вначале сомнительная или вовсе невидная, иногда отчетливо выступает на снимках только-через несколько недель или месяцев после: травмы. При подобной поздней диагностике перелома на основании появления одной только-мозоли необходимо остерегаться его смешения с травматическим периоститом, — мозоль на месте перелома окружает в виде муфты всю кость, в то время как периостальный нарост возвышается над костью только в одну сторону. Отличительного распознавания требуют-также все сложные явления перестройки, о которых подробно говорится в отдельной главе (кн. 2, стр. 103).

Рис. 27. Реактивный остеосклеротический футляр вокруг металлического штифта в костномозговом канале бедренной кости, развившийся после полуторалетнего его пребывания.
Некоторые особенности представляют-процессы заживления при новых методах лечения переломов интрамедуллярным. остеосинтезом, т. е. внутрикостной фиксацией отломков металлическим штифтом, из нержавеющей стали. Идея „загвоздки” отломков при помощи металлической спицы была, высказана впервые в 1912 г. И. К. Спижарным. Эти методы применяются не только при свежих закрытых неинфицированных переломах больших трубчатых костей (бедра, плеча, костей голени и особенно предплечья), но также при открытых инфицированных переломах, замедленной консолидации, ложных суставах, реконструктивных остеотомиях и пр. Благодаря металлическому стержню достигается наилучшее сопоставление отломков и, что еще важнее, их надежное удержание. Весь процесс заживления качественно улучшается и несколько ускоряется. Штифт действует в качестве асептического инородного тела как: стимулятор восстановительных явлений.
Рентгенологическая картина репаративных процессов при применении металлических штифтов изучена Н. Н. Девятовым и под нашим руководством Н. С. Денисовым. Начальные признаки эндостальной мозоли, исходящей из костномозговых каналов отломков, появляются прежде-всего на концах костных отломков, притом на дистальном отломке раньше, чем на проксимальном. Периостальная мозоль появляется на рентгенограммах через 6—7 дней после эндостальной мозоли. Эта периостальная мозоль развивается сначала на боковых поверхностях отломков, а уж впоследствии образует циркулярную муфту. При оскольчатых переломах мозоль и здесь приобретает причудливые формы, бывает нередко избыточной, с облаковидной структурой. Обызвествление мозоли при диафизарных переломах бедра, плеча и костей предплечья чаще всего появляется в течение 2-го месяца, а к исходу 3-го месяца наступает костная консолидация. Костный шов держится долго, он исчезает через б—8 месяцев и позже, а полное обратное развитие костной мозоли заканчивается, как и без штифта, лишь через 11/2—2 года. Если на концах костных отломков вместо образования эндостальной мозоли появляется замыкательная костная пластинка, то это верный ранний симптом начала формирования псевдоартроза.
Вокруг металлического стержня внутри костномозгового канала закономерно развивается плотный цилиндрический костный футляр, или чехол (рис. 27), который лишь очень медленно, в течение многих месяцев, претерпевает обратное развитие после удаления металлического стержня. Иногда над шляпкой гвоздя, торчащего вне кости (например, над и внутри от области большого вертела бедра), возникает реактивное обызвествление и даже окостенение мягких тканей, вероятнее всего, вытесненного костного мозга, в виде гриба.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник
Кость после перелома восстанавливается посредством образования костной мозоли — Callus. Основным источником регенерации кости служат остеогенные элементы в камбиальном слое надкостницы, костном мозге, гаверсовых каналах и по окружности внутрикостных сосудов. За счет размножения этих клеточных элементов образуется остеоидная ткань, превращающаяся впоследствии в молодую костную ткань. Костные клетки не обладают способностью к размножению, поэтому никакого участия в регенерации кости они не принимают. Заживление кости при закрытом переломе проходит следующие фазы.
Первая фаза — подготовительная. Она характеризуется свертыванием лимфы и крови, излившейся в ткани, развитием био-физико-коллоидо-химических изменений и воспалительной реакции, возникающей в результате травмы и нарушения кровообращения в области перелома. Образующийся кровяной сгусток окутывает в виде муфты концы отломков, а сыворотка, выделяющаяся из сгустка, а также серозный воспалительный экссудат диффундируют в мягкие ткани. Происходит эмиграция вазогенных клеток, размножение фибробластов, остеобластов, клеток ретикулоэндотелиальной системы и образование новых сосудистых капилляров.
Почти одновременно с пролиферацией клеток наблюдается фагоцитоз и цитолиз разрушенных эритроцитов, лейкоцитов и клеток местной ткани клетками ретикулоэндотелиальной системы. Если проследить все изменения, происходящие в области перелома в течение первых 4 суток, можно подметить большое сходство их с процессами регенерации и рассасывания при заживлении ран мягких тканей.
Вторая фаза — образование первичной соединительно-тканной мозоли. По мере того, как стихают воспалительные явления, рассасываются погибшие клетки крови и местной ткани, проникают в кровяной сгусток остеогенные клетки камбиального слоя надкостницы, костного мозга и эндоста. Постепенно размножаясь, клетки прорастают весь кровяной сгусток, содержащий густую сеть вновь образованных капилляров.
Огромное количество остеогенных клеток типа фибробластов, сосудистых капилляров и соединительнотканных волокон представляют собой своеобразную грануляционную ткань, которая, в противоположность грануляциям мягких тканей, не имеет наклонности к рубцеванию. Ее клеточные элементы превращаются путем дифференциации в остеобласты и костные тельца, а межуточное вещество и коллагенные волокна — в основную субстанцию.
Остеобласты, вместе с новыми капиллярами и соединительной тканью, составляют остеобластическую грануляционную ткань, которая образует первичную соединительно-тканную провизорную мозоль. Эта мозоль не содержит ни солей извести, ни новообразованной костной ткани. Однако она имеет плотную консистенцию и выполняет роль провизорной повязки, препятствующей свободному смещению кости на месте перелома. Концы отломков дают картину асептического воспалительного остеопороза, так как вследствие местного ацидоза происходит рассасывание известковых солей — декальцинация. Таким образом, с биохимической точки зрения, вторая фаза характеризуется гипокальцемией.
Продолжительность образования соединительно-тканной мозоли различна. Большое количество воспалительного экссудата, наличие мягкой ткани между концами отломков, инфекция, пониженная способность остеогенных клеток к размножению удлиняют сроки развития остеогенной ткани и, следовательно, продолжительность второй фазы; наоборот, хорошее кровоснабжение, соприкосновение отломков, биологическая активность клеточных элементов и отсутствие инфекции способствуют росту остеогенной ткани и сокращают сроки второй фазы заживления перелома.
Наряду с размножением остеогенных клеток образуются в соединительно-тканной мозоли островки хондроидной ткани. Они возникают в результате метаплязии клеток молодой соединительной ткани. Развитие хондроидиой ткани обратно пропорционально прочности иммобилизации перелома. Правильная установка концов отломков и хорошая иммобилизация затрудняют образование и размножение хрящевых клеток в соединительно-тканной мозоли. Большая подвижность и трение отломков при плохой фиксации перелома способствуют избыточному развитию хрящевой ткани.
Таким образом, следует признать, что образование хондроидной ткани с последующим развитием хрящевых клеток является признаком извращенного процесса заживления перелома. Известно, что формирование остеоцитов, которым завершается заживление любого перелома, происходит от недифференцированной мезенхимной клетки через фазу развития остеобластов (первичный путь) или фазу развития хондроцитов или фибробластов. Этот вторичный путь образования костной мозоли является наименее совершенным, так как требует больше времени и ведет к формированию менее прочной костной ткани.
Рис. 106. Схема образования соединительно-тканной мозоли.
Третья фаза —окостенение. Она начинается с 12—21-го дня. Часть остеобластов группируется в балочки, часть их идет на образование костного мозга. На месте развившейся соединительно-тканной мозоли отлагаются соли извести, поступающие из аутолизированных погибших участков поврежденной кости, частично декальцинированной, концов отломков, а также из крови.
Опытами на собаках установлено, что через 2 недели после перелома уровень кальция в сыворотке крови начинает повышаться и держится три-четыре недели.
Эта гиперкальцемия обусловливается повышенной функцией паращитовидных желез и совпадает с моментом отложения извести на месте перелома. В дальнейшем еще раз наступает кратковременное снижение количества кальция и снова повышение его.
Огромное значение в процессе оссификации мозоли имеют также остеобласты. Эти клетки вырабатывают фермент фосфатазу, который способствует отложению солей кальция и связыванию их альбуминоидами остеоидной ткани. Кроме того, остеобласты продуцируют угольную кислоту, под влиянием которой выделяется из крови двойная соль — карбонат-фосфат кальция.
С момента отложения известковых солей начинается консолидация, т. е. уплотнение мягкой мозоли. Такая мозоль еще не в состоянии выносить статическую или динамическую нагрузку и поэтому может быть легко повреждена, если не будет надежной иммобилизации перелома. Отложение известковых солей ведет к уплотнению мягкой мозоли до тех пор, пока она не станет твердой костью. На мелких осколках, имеющихся при переломе, развиваются также костные балочки и откладываются соли извести. В этой фазе сращения перелома как нагрузка, так и мышечные напряжения ускоряют процесс образования кости.
Костные балочки появляются первоначально на некотором расстоянии от концов отломков как со стороны камбиального слоя надкостницы, так и в костномозговом канале. Они очень коротки, расположены бессистемно и всюду соединяются между собой. Костные клетки и промежуточное основное вещество, входящее в состав костных балочек, не имеют надлежащей правильной взаимосвязи. С течением времени костные балки, развиваясь по продолжению, занимают все большие и большие участки мезенхимальной ткани костной мозоли. Наконец, в местах, где отломки кости имеют наибольшее соприкосновение, костные балки сливаются между собой. Затем они приобретают более или менее правильную слоистость, а между ними образуются удлиненные костномозговые промежутки и, наконец, появляются новые остеоны.
Вновь образовавшаяся костная ткань не имеет законченного строения и в функциональном отношении неполноценна.
Четвертая фаза — окончательная перестройка костной мозоли. Она представляет собой, по существу, трансформацию кости согласно законам статики и динамики. Расположение костных балок на месте перелома происходит строго по закону давления. Костные балки, не функционирующие в статической и динамической нагрузке кости, рассасываются, а все, что должно выдерживать давление, остается на месте и укрепляется. Спустя 2 месяца после перелома новообразовавшаяся кость может свободно переносить нагрузку — тяжесть тела.
Наружная, или периостальная, костная мозоль (Callus externus) образуется за счет размножения клеток камбиального слоя надкостницы, почему она и носит название периостальной. Остеоидная ткань развивается на концах отломков в виде выступов, которые растут навстречу друг другу и дают начало костным трабекулам. Наружная костная мозоль растет быстро и достигает наибольших размеров. Она охватывает в виде муфты концы отломков кости, образуя веретенообразное утолщение.
Внутренняя, или эндостальная, костная мозоль (Callus interims) развивается со стороны костного мозга из клеток эндоста обоих концов отломков и из костного мозга. Процессы регенерации остеобластов и остеоидной ткани, а также резорбции погибших тканевых элементов и жира совершаются несколько медленнее, вследствие худших условий кровоснабжения в связи с разрушением ветвей внутрикостной артериальной магистрали (a. nutritiae).
Внутренняя костная мозоль первоначально заполняет всю костномозговую полость трубчатой кости в области перелома, а затем, по мере окончательной ее перестройки, образует своеобразную внутреннюю муфту, скрепляющую между собой концы отломков и костные осколки.
Промежуточная костная мозоль (Callus intermedius). Источником ее образования служат клетки гаверсовых каналов кортикального слоя кости, клетки эндоста, покрывающего костные балки, частью также наружная и внутренняя костные мозоли, которые проникают между концами отломков.
Промежуточная костная мозоль располагается между поверхностями обоих отломков. Величина этой мозоли прямо пропорциональна расстоянию концов отломков. Чем лучше они соприкасаются между собой, тем слабее развита промежуточная мозоль. Она имеет наибольшее значение при заживлении эпифизарных переломов трубчатых костей.
Околокостная мозоль (Callus paraossalis). В ее образовании принимает участие, путем прямой метаплазии, межмышечная соединительная ткань и мышцы, прилегающие непосредственно к поврежденной кости.
Первоначально околокостная мозоль появляется на некотором расстоянии от отломков в виде отростков кости, которые направляются в мышечную ткань и межмышечную рыхлую клетчатку. Значительные ушибы и разрывы мягких тканей при переломе, кровоизлияния и смещение отломков способствуют развитию обширной околокостной мозоли.
Объем костной мозоли всегда гораздо больше, чем кость на месте перелома. Чем больше повреждены кость и окружающие ткани, чем толще кость и больше смещены отломки, тем обширнее размеры костной мозоли. При переломах со смещением под углом развивается на вогнутой стороне мощная компактная кость, в результате чего повышается сопротивляемость кости статической и динамической нагрузке. Такое функциональное приспособление объясняется сдавливанием тканей на вогнутой стороне и более выгодными условиями кровоснабжения их.
Трещины, поднадкостничные переломы, эпифизарные и внутрисуставные переломы, переломы костей со слабым развитием надкостницы (например, копытной и челночной костей, плоских костей запястного и скакательного суставов) обычно сопровождаются образованием скудной мозоли и замедленным ее развитием.
Переломы костей в местах прикрепления мышц, богатых шарпеевыми волокнами, заживают быстрее, чем переломы костей, свободных от мускулов
Костная мозоль, достигнув определенной величины, начинает уменьшаться в объеме вследствие уплотнения тканей, рассасывания участков старой кости и мелких осколков на месте бывшего перелома, а также излишних частей костной мозоли.
Рис. 108. Подвертельный и перелом бедренной кости у лошади. Гнойный остеомиэлит; образование параоссальной костной мозоли (Хирургическая клиника MBА).
Внутренняя структура ее постепенно принимает нормальное строение кости. Костная субстанция приобретает постепенно пластинчатое тонкослоистое строение. В трубчатых костях восстанавливается костномозговой канал, и таким образом на месте бывшего перелома кость приобретает первоначальное строение.
Избыточная ткань рассасывается гигантскими клетками — остеокластами.
Рациональная функциональная нагрузка ускоряет перестройку костной мозоли. Восстановление костномозгового канала и рассасывание излишка костной мозоли служат достоверными признаками окончания ее перестройки.
Чрезмерно разросшаяся костная мозоль (Callus luxuriens) характеризуется наличием костных выступов, гребней и шипов и неправильно веретенообразной формой. Такая избыточная костная мозоль развивается в богатых шарпеевскими волокнами местах прикрепления мышц и сухожилий при оскольчатых, раздробленных переломах, сопровождавшихся значительным внутритканевым кровоизлиянием, при открытых инфицированных переломах. Callus luxuriens вызывает боли и создает механические препятствия, ограничивающие подвижность в близлежащем суставе. Лечение бесполезно.
Заживление открытых переломов нередко сопровождается замедленным образованием костной мозоли. Важнейшие причины, удлиняющие сроки заживления открытых переломов:
1) недостаточное образование кровяных сгустков, являющихся стимуляторами развития первичной костной мозоли, питательной средой и источником образования неклеточного живого вещества, первичным раздражителем пролиферации клеток (О. Б. Лепешинская);
2) возникающие на почве инфекции острые воспалительные процессы и деструктивные изменения, задерживающие появление костеобразующих клеточных элементов;
3) некроз костных осколков с последующим их отторжением;
4) наличие секвестров и инфицированных костных осколков, поддерживающих нагноение;
5) извращение периостальной реакции с тенденцией к диффузному или очаговому обизвествлению и образованию экзостозов;
6) наклонность к развитию волокнистого хряща в соединительно-тканной мозоли;
7) деструктивные изменения в образующейся костной мозоли.
Условия, замедляющие и ускоряющие образование костной мозоли. Продолжительность консолидации костной мозоли зависит от времени оказания помощи, ее качества, характера и локализации перелома, возраста животного, реакции тканей и многих других причин. В среднем для развития костной мозоли при переломе трубчатых костей требуется от 3 до 4 недель для мелких животных и от 4 до 6 недель для крупных. Бывают случаи, когда консолидация костной мозоли замедляется или останавливается, и полного сращения отломков кости не происходит.
Наиболее частыми причинами замедленного сращения переломов служат: дефекты кости на месте перелома или разрушение надкостницы и костного мозга; внедрение мягких тканей между отломками кости; недостаточная репозиция отломков или плохая иммобилизация; наличие линии излома, проходящей через питательное отверстие кости, вследствие чего нарушается кровоснабжение кости; проникновение синовиальной жидкости в щель между отломками (при внутрисуставных переломах); трофические расстройства, вызываемые повреждением нервных ветвей на месте перелома; спазм сосудов вследствие раздражения нервов на месте перелома; отсутствие или недостаток в корме витаминов А, В, С, Д; нарушения минерального обмена (рахит, остеомаляция), раневая инфекция, инородные тела, беременность, эндокринные расстройства, вызванные гипофункцией зобной и паращитовидной желез; выпадение функции половых желез (кастрация); инфекционные заболевания и истощение также задерживают нормальное развитие костной мозоли.
Рис. 109. Callus luxuriens.
При замедленной консолидации костной мозоли необходимо устранить причины, тормозящие сращение перелома, и повысить реактивность тканей. Чтобы ускорить образование костной мозоли, применяют: антиретикулярную цитотоксическую сыворотку Богомольца, костную муку, порошок яичной скорлупы, витамины С, Д, фосфор с рыбьим жиром.
Из физических методов лечения показаны: облучение лампой соллюкс при медленно рассасывающихся инфильтратах, гелиотерапия, вибрационный массаж, реперкуссивное ультрафиолетовое облучение, Са-Р-ионофорез (2% Са и 5 % NaIiP04), постукивание деревянным молоточком в области перелома (способ Турнера) и комбинированный способ, например диатермо-кальций-ионофорез, ультрафиолетовое облучение и кальций-ионофорез.
При гемартрозах и внутритканевых кровоизлияниях рекомендуется ультракоротковолновая терапия (УВЧ). При рубцовых контрактурах — диатермия, иод-ионогальванизация, парафинолечение и тканевая терапия.
Источник
