Принципы лечения открытых переломов костей
Тактика при открытых переломах конечности. Принципы лечения
При открытых переломах показано срочное оперативное вмешательство с целью снижения риска нагноения, удаления поврежденных тканей и остановки кровотечения. В отделении неотложной помощи рану защищают стерильным материалом, накладывают тяжесть для уменьшения кровоточивости и иммобилизируют конечность с помощью шины. Проводится профилактика столбняка и воспаления.
Профилактическое назначение антибиотиков показано в первые 24-48 часов после зашивания раны. Используются препараты широкого спектра действия, обычно цефало-спорины первого поколения. При выраженных повреждениях и загрязнении раны добавляются антибактериальные препараты другого спектра действия, например, аминогликозиды.
При III степени тяжести открытых переломов назначаются цефалоспорины третьего поколения, а при повреждениях, угрожаемых по клостридиальной колонизации, так называемых «травмах скотного двора», применяют большие дозы пенициллина.
Как только состояние пациента стабилизируется, выполняется рентгенография поврежденной конечности. Оперативное лечение перелома должно быть гармонично включено в общую схему лечения с учетом всех сопутствующих обстоятельств. Помощь должна оказываться в операционной под общим наркозом или местной анестезией.
Механическое очищение раны предпочтительно выполнить в первые шесть часов после травмы, если реанимация пострадавшего и вмешательства в отношении угрожающих жизни конечности повреждений не занимают большего времени. Длительная задержка первичной хирургической обработки может увеличить риск нагноения. После тщательного удаления всех инородных тел и нежизнеспособных тканей (мышц, фасции, подкожно-жировой клетчатки и костных фрагментов), и обильного промывания раны растворами антисептиков, переходят к следующему этапу оказания помощи — выбору соответствующего способа фиксации перелома.
При внутрисуставных переломах обычно проводят накостный остеосинтез, а при переломах в области диафиза используют интрамедуллярные стержни или наружные фиксаторы. Для плотного прилегания стержней производится рассверливание костномозгового канала большеберцовой и бедренной кости, даже при открытых переломах. При многооскольчатых переломах, когда увеличивается риск выхода мозговой ткани с последующим развитием синдрома системного ответа на воспаление, используются стержни небольшого диаметра без рассверливания, временное применение наружных фиксаторов или развертки с ирригационно-аспирационной системой (RIA), что способствует профилактике жировой эмболии.
После фиксации перелома рану мягких тканей не зашивают, а оставляют под стерильным сохраняющим влагу материалом, так как она требует повторной обработки. Последние рандомизированные исследования показали, что зашивание раны после первичной хирургической обработки может сыграть положительную роль только при условии полноценно выполненного хирургического вмешательства.
Значительно снизить риск воспаления помогает нанесение на обширные и загрязненные раны антибактериального покрытия на основе метилметакрилата. Выраженность повреждений мягких тканей диктует необходимость повторной ревизии в условиях операционной, что должно быть сделано в течение первых 24-48 часов с целью оценки адекватности первичного хирургического вмешательства и дополнительного удаления пораженных тканей, потенциально опасных по бактериальному загрязнению.
Отложенное на 3-4 дня первичное ушивание раны способствует профилактике инфекционных осложнений. Когда состояние раны не вызывает сомнений в том, что ее можно ушить наглухо путем наложения швов или пересадки расщепленных кожных лоскутов, часто возникает необходимость закрытия дефекта мышечными лоскутами, что достигается за счет их локального перемещения или свободной пересадки из отдаленных участков с созданием капиллярных микроанастомозов. При тяжелых открытых переломах для соединения костных фрагментов нередко требуется трансплантация кости.
Остеопластика может быть выполнена только после надежного заживления раны, так как пересадка костной ткани во время первичной хирургической обработки или при отсроченном первичном закрытии дефекта увеличивает риск инфицирования.
— Также рекомендуем «Значение ранней диагностики переломов конечности. Комбинированные переломы»
Оглавление темы «Травмы нижней конечности»:
- Показания к ампутации конечности при травме. Невозможность сохранения конечности
- Реплантация конечности после травмы. Показания, особенности
- Тактика при открытых переломах конечности. Принципы лечения
- Значение ранней диагностики переломов конечности. Комбинированные переломы
- Патофизиология переломов конечности. Биомеханика
- Диагностика перелома нижней конечности. Сбор анамнеза, обследование
- Тактика при переломах таза и вертлужной впадины. Диагностика
- Тактика при повреждениях тазового кольца. Диагностика, лечение
- Тактика при переломах вертлужной впадины. Диагностика, лечение
- Тактика при вывихе бедра. Диагностика, лечение
Источник
Лечение пострадавших с переломами костей должно быть неотложным, ургентным и осуществляться индивидуально – в зависимости от возраста, общего состояния пострадавшего и тяжести травмы.
Первая помощь, как показал опыт последних десятилетий, наиболее эффективная и полная, если ее предоставляет не скорая помощь, а специализированные травматологические бригады. В таких случаях пострадавшие своевременно получают всестороннюю помощь, благодаря чему значимо уменьшается количество летальных исходов, тяжелых осложнений, а также процент нетранспортабельности.
Всегда должен быть выдержан принцип транспортной иммобилизации пострадавшего, то есть выше и ниже места перелома необходимо зафиксировать суставы.
При переломах бедра пользуются шиной Дитерихса, которая фиксирует стопу, голеностопный, коленный, тазобедренный суставы и обеспечивает необходимый покой травмированной нижней конечности, что позволяет без обострения боли и дополнительного травмирования мягких тканей в области перелома транспортировать пострадавшего в медицинское учреждение.
Иммобилизация верхних конечностей проводится шинами Крамера.
В травматологическом или хирургическом заведениях проводится всестороннее обследование потерпевшего, уточняется вид, характер перелома, смещение отломков с учетом особенностей плоскости перелома. Далее обосновывают тактику и метод лечения с учетом общего состояния пострадавшего и его возраста.
Принципы лечения
- как можно быстрее добиться сопоставления отломков;
- дистальный отломок сопоставляется относительно проксимального;
- сопоставление отломков должно быть стабильным на весь период консолидации;
- раннее включение в функцию травмированной конечности. С учетом этих принципов разрабатывают тактику и метод лечения.
Для лечения переломов костей используют консервативные и хирургические методы. Эти методы не конкурируют между собой, а дополняют друг друга и применяются установленными показаниями.
Консервативные методы
Гипсовая иммобилизация
Гипсовая иммобилизация травмированной конечности показана при переломах без смещения отломков, при трещинах, надломах, переломах у детей по типу зеленой ветки.
Одномоментное сопоставление
Одномоментное сопоставление отломков показано при переломах с поперечной, поперечно-зазубренной и поперечно-косой плоскостью перелома, при которых после сопоставления вторичное смещение отломков невозможно. Сопоставление отломков проводится в условиях полного обезболивания. Для этого перед сопоставлением в месте перелома непосредственно в гематому вводят с помощью шприца 20-30 мл 1 % раствора новокаина или тримекаина.
После обезболивания отломки сопоставляют и на конечность накладывают гипсовую иммобилизацию.
Необходимо помнить, что гипсовая повязка не удерживает отломки, она лишь обеспечивает иммобилизацию конечности и исключает активную функцию мышц, суставов, которые являются факторами вторичного смещения.
Скелетное вытяжение
Если отломки имеют косую плоскость перелома, то после сопоставления их надежной стабильности гипсовой повязкой достичь невозможно. После спадания реактивного отека мышцы, сокращаясь, легко смещают отломки, т.е. под гипсом происходит вторичное смещение отломков.
Поэтому при косых, винтовых, осколочных переломах одномоментное сопоставление отломков с иммобилизацией гипсовыми повязками противопоказано. Таким пациентам показано закрытое сопоставление отломков с помощью скелетного вытяжения или спиц или стержневых аппаратов внешней фиксации.
Внешний компрессионно-дистракционный остеосинтез спицами и стержневыми аппаратами
Были предложены различные пластинки (накостные фиксаторы): Лена, Ламботта, К.М. Климова, М.В. Новикова, С.С. Ткаченко, В.А. Полякова, винты, крючки, фиксаторы системы АО и др.. С помощью накостных фиксаторов (пластин) достигали устойчивого стабильного остеосинтеза, но для их применения необходимо оказывать значительный доступ, скелетировать на значительном протяжении отломки, а самое главное, после сращения перелома фиксатор-пластинку нужно было удалить, то есть делать повторную операцию.
Поэтому был предложен интрамедуллярный остеосинтез стержнями (Кюнчера, Дуброва, Климова, Богданова, ЦИТО, Скляренко-Волошина и др.). Но со временем проявились негативные стороны интрамедуллярного остеосинтеза.
Во-первых, костномозговой канал на своем протяжении неравномерный, что требует не только индивидуального подбора размера стержня, но и расширение его в узких местах – только при таких условиях можно достичь надежной фиксации.
Во-вторых, при косых, винтовых, многооскольчатых переломах невозможно удержать отломки в сопоставленном состоянии.
В таких случаях стали применять компрессионные пластины различных конструкций, компрессионно-дистракционные аппараты (Илизарова, Калбернза, Ткаченко, Волкова-Оганесяна), винты.
Скляренко-Волошиным была разработана методика закрытого остеосинтеза косых и винтовых переломов диафиза костей с помощью винтов. После сопоставления отломков через них проводят 3-4 спицы, как при скелетном вытяжении. Далее над входным отверстием спицы делают небольшой разрез мягких тканей и на спицы надевают сверло с отверстием.
В обоих отломках делают тоннель через оба кортикальных слоя. Сверло снимают со спицы и надевают на нее винты с отверстиями, которые ввинчивают в сделанный в отломках тоннель, спицу удаляют. Таким же образом проводят винты.
На небольшие разрезы кожи накладывают по 1-2 швы и асептическую повязку. Такая методика позволяет не травмировать прилегающие к кости мягкие ткани, надкостница, сосудистую сетку и обеспечивает устойчивую фиксацию отломков, что позволяет проводить функциональное лечение.
Оперативное лечение
Хирургическое вмешательство также имеет четкие показания:
- повреждение магистральных сосудов, нервов (например, при переломах бедра в нижней трети нередко повреждаются бедренная или подколенная артерия, при переломах плечевой кости в средней трети – лучевой нерв);
- интерпозиция мышц и других мягких тканей между отломками;
- внутренние и околосуставные переломы;
- переломо-вывихи;
- двойные переломы со смещением всех отломков;
- переломы надколенника и локтевого отростка со смещением;
- непереносимость скелетного вытяжения, аппаратов, психические заболевания;
- открытые переломы костей и суставов;
- комбинированные травмы.
Оперативное лечение противопоказано при наличии гнойничковых воспалительных процессов на коже, ран кожи (до их заживления), общего тяжелого состояния пострадавшего, декомпенсации жизненно важных органов и систем.
Цель оперативного лечения – восстановление анатомических структур и функции поврежденных сегментов конечности. Для достижения этой цели предложено много различных методов. Все началось с того, что добиться сопоставления отломков так называемым консервативным методом не удавалось. Было предложено открытое сопоставление.
Но в подавляющем большинстве случаев плоскость перелома была косая или винтообразная или перелом был многооскольчатым и после открытого сопоставления наступало вторичное смещение отломков. Поэтому сама жизнь подвела врачей к необходимости после открытого сопоставления отломков чем-то их закреплять. Хирурги начали закреплять отломки костным швом, для чего использовали кетгутовые, шелковые нити, фасциальные полоски, различные виды проволоки и т.п..
Накопленный опыт показал, что костный шов не в состоянии обеспечить стабильную фиксацию костных отломков. На месте перелома подвижность отломков, возникает вторичное смещение, значительно увеличивается срок сращения и довольно часто возникает тяжелое осложнение – ложный сустав.
Это послужило толчком для биомеханического обоснования методов остеосинтеза, обеспечивающего стабильный остеосинтез отломков с ранней возможностью включения в функцию травмированной конечности.
Открытые переломы
В мирное время открытые переломы достигают 10-12 % всех переломов костей. В случае любого открытого перелома рана загрязнена микроорганизмами, поэтому первоочередной лекарственным мерой является профилактика тяжелых гнойных осложнений. Это достигается путем ранней хирургической обработки раны (в первые 6-12 ч, а при наличии антибиотиков широкого спектра действия первичной хирургической обработки продолжается до 24 ч после травмы).
Цель первичной хирургической обработки – не только профилактика гнойных осложнений, но и перевод открытого перелома в закрытый. После удаления нежизнеспособных тканей врач перекрывает местными мягкими тканями рану и тем самым открытый перелом переводит в закрытый. В дальнейшем такой перелом лечат по принципу закрытых переломов. Опыт показал, что остеосинтез открытых переломов необходимо проводить после заживления раны, что позволяет снизить процент гнойных осложнений.
Источник
а) Первый этап лечения открытых переломов. Пациенты с открытыми переломами могут иметь множественные травмы. Необходима быстрая оценка общего состояния и первым этапом будет определение нарушения функции жизненно важных органов.
Открытый перелом может занять все ваше внимание и отвлечь от других более важных состояний. Необходим пошаговый подход к оценке состояния, чтобы не забыть о поддержании жизни при серьезных травмах.
Только после этого необходимо приступить к работе с местом перелома. В первую очередь проводят тщательное изучение раны, удаляются частицы, загрязняющие рану, выполняется ее фотография на цифровую камеру для фиксации повреждения до укрытия, смоченной физиологическим раствором салфеткой и непроницаемым покрытием для предотвращения высыхания. В таком состоянии рану оставляют до ее обработки в условиях операционной.
Пациенту назначают антибиотики, обычно амоксиклав или цефуроксим, при наличии аллергической реакции на пенициллиновый ряд — клиндамицин. Выполняется профилактика столбняка: анатоксином при наличии прививки и введением сыворотки при отсутствии вакцинации. Затем конечность фиксируется до хирургического этапа.
Необходимо постоянно контролировать конечность на предмет развития нейроциркуляторных расстройств, особенно после попыток репозиции перелома. Синдром сдавления (компартмент-синдром) не предотвращен по причине того, что перелом открытый. Нельзя терять бдительность.
б) Классификация открытых переломов. Лечение зависит от типа перелома, состояния мягких тканей (включая размеры раны) и степени контаминации. Широко используется классификация открытых переломов по Gustilo (Gustilo).
Тип 1 — обычно небольшая рана, через которую визуализируется острие отломка кости. Характерно малое повреждение мягких тканей без размозжения, перелом не оскольчатый (травма вследствие незначительного воздействия).
Тип 2 — рана не лоскутная и более одного сантиметра в длину. Характерно не большое повреждение мягких тканей с умеренным размозжением, перелом не оскольчатый (травма вследствие незначительного или умеренного воздействия).
Тип 3 — значительное осаднение, повреждение кожных покровов и подлежащих слоев и в большинстве случаев с риском повреждения сосудов. Травма вследствии воздействия серьезной степени на кость и мягкие ткани. Возможно значительное загрязнение.
Различают три степени тяжести. Тип 3А — перелом можно укрыть без натяжения мягких тканей, несмотря на осаднение. Тип 3В — определяется интенсивное периостальное размозжение тканей, а перелом невозможно закрыть без применения пластики местными тканями или перемещенным лоскутом. При повреждении типа 3С — имеется травма артерии, которая требует восстановления, не считая повреждения других мягких тканей.
Случаи инфицирования увеличиваются пропорционально степени травмирования мягких тканей: отдвух процентов при повреждении типа 1, до более, чем 10% при переломах типа 3.

в) Принципы лечения открытых переломов. се открытые переломы, какими бы простыми они не показались, необходимо рассматривать как загрязненные, так как важно предотвратить их от возможного инфицирования. Выделяют пять необходимых мероприятий:
— Антибиотикопрофилактика
— Ранняя ПХО
— Стабилизация перелома
— Ранее начало лечения раны
1. Стерильность и применение антибиотиков. Рану необходимо укрыть до того как пациент окажется в условиях операционной. В большинстве случаев назначается амоксиклав или цефуроксим как можно скорее, часто на этапе скорой медицинской помощи или травмпункта (или клиндамицин при наличии аллергии на пенициллиновый ряд). Во время проведения ПХО дополнительно вводят гентамицин.
Оба антибиотика обеспечивают профилактику распространения большинства грам-отрицательной и грамположительной флоры, которая попадает в рану при травмировании. Дальнейшая профилактика продолжатся введением только одного антибиотика: амоксиклава или цефуроксима (или клиндамицина). Раны при повреждении типа 1 по классификации Gustilo могут быть ушиты на этапе ПХО, антибиотикопрофилактика может быть продолжена не более 24 часов.
При повреждении типа 2 и 3 по Gustilo некоторые хирурги предпочитают отложить закрытие раны. Откладывание ушивания ран практикуется также в большинстве случаев типа 3В и 3С повреждений. В в условиях стационара назначаются гентамицин и ванкомицин до признаков закрытия раны, так как после непродолжительного пребывания в стационаре имеются данные о наличии в ране госпитальной флоры. Эти антибиотики эффективны против метициллин-устойчивых штаммов Staphylococcus aureus и Pseudomonas, каждый из которых занимает ведущее место в развитии госпитальных инфекций. Общий период лечения антибиотиками не должен составлять более 72 часов.

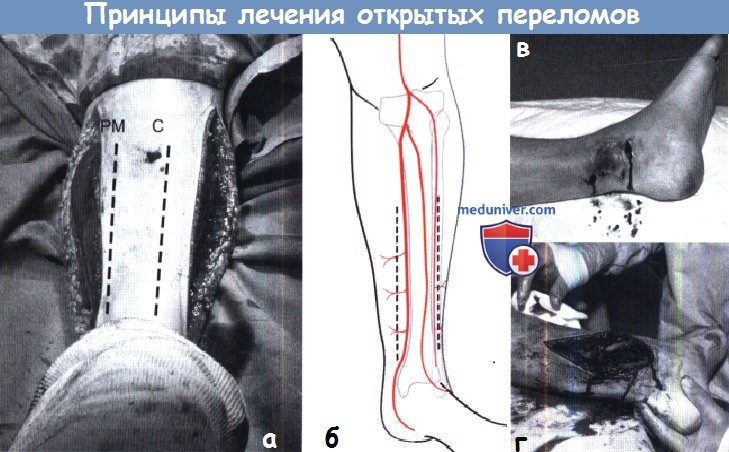
Расширение ран для открытой репозиции при переломах костей голени.
Разрезы для расширения ран при открытой репозиции необходимо выполнять по линиям фасциотомии:
один сантиметр между задним медиальным краем большеберцовой кости и 2-3 см латеральнее переднего края, как показано на примере (а),
где С передний край большеберцовой кости, а РМ — ее задний край.
(б) Эти разрезы позволяют избегать повреждения перфорирующих артерий которые питают кожу необходимую для пластики.
(в,г) Клинический пример того, как необходимо выполнять разрезы при наличии перелома с некротическим участком кожи вокруг.
2. ПХО. Цель операции очистить рану от чужеродных элементов и мертвых тканей, оставляя чистое поле раны с хорошо кровоснабжаемыми тканями. Под общим обезболиванием с пациента удаляется одежда, пока ассистент сохраняет тракцию поврежденной конечности. Повязка, предварительно наложенная на рану, заменяется на стерильную, а окружающая рану кожа очищается. После удаления стерильного перевязочного материала рана обильно промывается большим количеством физиологического раствора. Рану снова укрывают, а конечность подготавливают к операции.
Большинство хирургов предпочитают использовать турникет для остановки кровотечения. Однако это может привести к ишемии в уже поврежденной конечности и может вызвать трудности для диагностики нежизнеспособных тканей. Компромиссным считается решение при использовании турникета не стягивать его слишком сильно во время ПХО, кроме случаев крайней необходимости.
Так как открытые переломы часто происходят по причине значительного травмирующего воздействия с сильным разрушением тканей, то оперативное вмешательство должно проводиться специалистом по скелетной травме, владеющим навыками пластической хирургии, или, что идеально, ортопедом и пластическим хирургом одновременно. Необходимо соблюдать следующие принципы:
Диссекция. Края раны необходимо иссечь в пределах здоровых тканей.
Расширение раны. Во время обработки раны, к ней необходим хороший доступ. Небольшой обзор для удаления инородных частиц может оказаться небезопасным. При необходимости расширить рану эта манипуляция производится без затрагивания участков кожи, которые необходимы в дальнейшем для формирования лоскута. Безопасный вариант расширения раны предполагает соответствие линиям разрезов при фасциотомии. Это помогает избежать повреждения важных кровеносных сосудов, которые будут необходимы для питания кожного лоскута при закрытии раны.
Выведение в рану отломков.
Адекватная ПХО возможна только при условии выведения в рану отломков.
Доступ к линии перелома. Осмотр концов отломков не может быть адекватно выполнен без выведения их в рану. Самый простой способ (и одновременно самый щадящий) сделать это — согнуть сегмент в месте перелома по направлению вектора силы в момент травмы. Концы отломков окажутся в ране без каких-либо дополнительных повреждений сегмента, при этом нет необходимости пользоваться специальными костными леваторами и расширителями.
Удаление омертвевших тканей. Омертвевшие ткани являются питательной средой для бактерий. Денатурированную мышечную ткань можно определить по багровому цвету и кашеобразной консистенции, а также по отсутствию кровотечения при разрезе и сокращению при стимуляции. Все сомнительные ткани, будь то кость или мягкие ткани необходимо удалять. Края отломков необходимо обработать кусачками до появления кровотечения.
Промывание раны. Все инородные тела и ткани необходимо удалять, резецируя омертвевшую ткань или промывая рану большим количеством физиологического раствора. Частая ошибка: введение раствора с помощью шприца через небольшое отверстие. Это может привести к распространению инфекции. Необходимо от шести до двенадцати литров жидкости для промывания при открытом переломе длинных трубчатых костей. Добавление к раствору антибиотиков или антисептиков не дает преимуществ.
Оценка нервных стволов и сухожилий. Общим принципом считается оставлять поврежденные сухожилия и нервы нетронутыми, хотя если рана абсолютно чистая и нет необходимости иссечения — необходимые тесты проведены — они могут быть ушиты.
Закрытие перелома:
(а-д) Лучшим вариантом закрытия раны остается кожный или мышечный трансплантат.
(г, д) Если возможности закрыть рану нет, необходимо выполнить ложе для заполнения его гентамицином, для отсроченного лечения.
3. Закрытие раны. Небольшие незагрязненные раны при переломах типа Grade 1 или 2 могут быть ушиты (после ПХО), при условии, что закрытие раны будет без натяжения. В более тяжелых случаях немедленная фиксация перелома и закрытие раны с использованием кожного лоскута, обеспечивается совместно ортопедом и пластическим хирургом, что гарантирует чистоту раны и жизнеспособность тканей, достигнутой после ПХО. При отсутствии такого подхода при выполнении ПХО перелом стабилизируют, а рану не ушивают и укрывают непроницаемой повязкой.
Добавление бусинок гентамицина под повязку, также как и использование вакуум-повязки вносит определенную помощь. Повторный осмотр должен гарантировать закрытие раны. Это должно быть выполнено через 48-72 часа, но не позднее пятых суток. Если отсроченная хирургическая обработка раны затруднена, то от открытого перелома не ждут «ничего хорошего».
4. Стабилизация перелома. Стабилизация перелома играет большую роль в профилактике инфекции и восстановлении мягких тканей. Способ фиксации зависит от степени контаминации, давности травмы до операции и степени поражения мягких тканей. При отсутствии очевидного загрязнения и окончательного закрытия раны при ПХО, открытые переломы всех типов можно рассматривать как закрытые повреждения и выбор погружного или наружного фиксатора зависит от особенностей перелома и раны. Такой идеальный подход возможен при правильно проведенной ПХО мягкотканного и костного компонентов, промывании раны, срочной фиксации и закрытии раны с участием в лечении на первичном этапе одновременно ортопеда и пластического хирурга.
Если рана закрыта отсрочено, то удобно пользоваться наружной фиксацией, однако хирург должен помнить о бережном обращении с участками кожи необходимыми для пластики и не использовать их при проведении спиц!
Наружная фиксация может быть заменена на внутреннюю во время закрытия раны при условии (1) рану удалось закрыть менее чем за семь дней, (2) отсутствует визуальная контаминация раны, (3) погружной остеосинтез обладает той же степенью надежности, что и наружный фиксатор. Такой подход наименее рискованный, чем использование погружного остеосинтеза во время первичного осмотра раны и оставление фиксатора до полного закрытия в течение нескольких дней.
5. Послеоперационный уход. Уже в палате конечности придают возвышенное положение и тщательно наблюдают за циркуляторными изменениями. Продолжают антибиотикотерапию максимум в течение трех дней. Раневая инфекция редко вызывает остеомиелит, если это случилось, то причиной может оказаться госпитальная инфекция, что заставляет делать акцент на качественном выполнении ПХО и раннем закрытии раны.
Стабилизация конечности при открытых переломах.
(а,б) Наружный остеосинтез прекрасный способ удержать отломки на первых этапах.
После этого можно перейти на погружной вид остеосинтеза.
— Читать далее «Осложнения открытых переломов кости»
Оглавление темы «Лечение переломов»:
- Репозиция закрытых переломов кости
- Постоянное вытяжение при переломе кости
- Иммобилизация гипсом перелома кости
- Функциональная иммобилизация перелома кости
- Погружной остеосинтез перелома кости
- Наружная фиксация перелома кости
- Борьба с отеком, гимнастика и движения при лечении перелома кости
- Принципы лечения открытых переломов кости
- Осложнения открытых переломов кости
- Неотложная помощь и лечение огнестрельного ранения конечности
Источник
