При множественных переломах костей
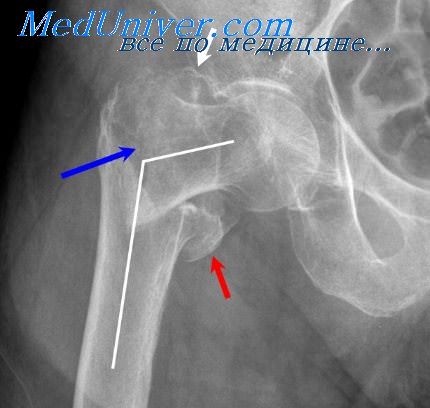
Переломы трубчатых костей. Возрастные особенности переломовПри переломах трубчатых костей часто отмечаются следующие виды смещений отломков: 1) боковое, или по ширине; 2) продольное с захождением и расхождением отломков; 3) угловое, или по оси; 4) ротация отломков вокруг продольной оси конечности. Обычпо смещение отломков происходит одновременно в нескольких плоскостях и направлениях. При смещении отломков возможно ущемление между ними мышц, сосудов, нервов (интерпозиция тканей). Переломы могут сопровождаться взаимным смещением суставных поверхностей — вывихами или подвывихами. Эти переломы относятся к группе переломовывихов. Множественный перелом — это одновременный перелом двух или более костей. Перелом, при котором образовалось более двух костных отломков, обозначают оскольчатым. При раздробленном переломе разрушается значительный участок кости с образованием множества отломков. У детей травматические переломы имеют свои особенности. Перелом, как правило, носит изолированный характер. Перелом верхних конечностей наблюдается в два раза чаще, чем нижних. Наблюдаются также травматические эпифизиолизы и апофизиолизы, например эпифизиолизы в области проксимального конца плечевой кости, дистального конца лучевой или бедрепной кости. Это передко заканчивается отставанием роста соответствующего сегмента конечпости. При трансэпифизарных переломах дистального конца большеберцовой кости повреждается медиальный отдел ростковой зоны. Это, как правило, служит причиной отставания роста медиального края большеберцовой кости с последующей варусной деформацией голеностопного сустава. Кости детей более гибкие, поэтому довольно часто наблюдаются поднадкостничные переломы по типу «зеленой ветки» или «ивового прута». При них нарушается целость кортикального слоя, а целость надкостницы сохраняется.
У людей пожилого и старческого возраста на фоне сенильного остеопороза переломы возникают при сравнительно небольшой травме. В основпом это переломы шейки бедренной кости и вертельной области, хирургической шейки плечевой кости, позвоночника, предплечья в типичном месте и некоторые другие. Из-за хрупкости костей переломы, как правило, оскольчатые, края отломков заостренные, что способствует рапепию сосудов и развитию кроветечений в зоне перелома. Сроки заживления перелома — зависят от нескольких факторов, в частности является ли повреждение открытым, осложненным или закрытым, неосложненным, правильно ли сопоставлепы концы отломков, достигнута лн устойчивая их фиксация. Немаловажпое значепие имеет восстановление кровоснабжения в зопе перелома. Для оценки динамики заживления переломов костей и своевременного выявления его нарушений рентгенологическое исследование целесообразно проводить через 7, 14 и 30 дней после начала лечения. При оптимальном, благоприятном сочетании перечисленных факторов наступает первичное заживление костного перелома. Термином «первичное заживление» обозначают один из видов прямого, т. е. без участия фиброзной и хрящевой тканей, заживления, при котором репаративный процесс происходит с формированием небольшого по объему регенерата, сращение наступает быстро с восстановлением нормальной структуры н функции поврежденной кости. Наличие щели между отломками определяет раннее появление интермедиарной мозоли со «сцеплением» концов отломков остеобластической и костной тканью. — Также рекомендуем «Вторичное заживление костей. Осложненные переломы» Оглавление темы «Переломы костей. Рентгенологические признаки переломов»: |
Источник
Внутренний костный каркас человека – конструкция крепкая, надежная и хорошо «продуманная» эволюцией в плане оптимального сочетания легкости и прочности. Вероятно, мы могли быть значительно устойчивее к ударам и падениям, однако это сказалось бы на подвижности: человек стал бы гораздо тяжелее, крупнее и неповоротливее; мы могли быть намного стремительней и реактивней в движениях, но тогда пришлось бы облегчать «несущую конструкцию» за счет утончения или большей пористости костной ткани, что неизбежно отразилось бы на ее механических характеристиках.
Поэтому по сей день, несмотря на взрывообразное развитие цивилизации в последние два-три столетия (а во многом и «благодаря» этому развитию, особенно техническому) переломы костей остаются одной из наиболее частых причин обращения к хирургам-травматологам.
Мировая статистика в этой сфере варьирует очень широко – в зависимости от региональных, возрастных, профессиональных, гендерных факторов. Известно, в частности, что переломы до двух раз чаще регистрируются у мужчин, чем у женщин; что некоторые профессии и виды спорта изначально травмоопасны; что более половины всех переломов приходится на верхние конечности и плечевой пояс, и т.д.
Принято считать, что в структуре общей заболеваемости травмы находятся на третьем месте. Оценки процентной доли переломов в общем объеме травматических повреждений также различаются: одни авторы считают эту долю не превышающей 10%, другие приводят данные о 21-22%, причем в обоих случаях речь идет о российской статистике; в одних публикациях с тревогой говорится об учащении обусловленной переломами временной нетрудоспособности, инвалидности и летальности, в других описывается противоположная тенденция.
Так или иначе, проблема переломов сопутствует человечеству на протяжении всей его истории, является актуальной и социально-значимой в настоящее время и, по всей видимости, останется таковой еще очень долго.
Причины
Возможные причины «переломного» травматизма делятся на две неравные категории.
Первую, превалирующую группу составляют механические воздействия, – удары, компрессии (сдавления), неудачные повороты или падения, продольно-осевые или поперечные напряжения, сила которых превосходит порог механической прочности данной конкретной кости. Следует отметить, что говорить о каких-то абсолютных или даже усредненных пороговых значениях в данном случае не приходится, это очень условное понятие. Дело в том, что кости в человеческом организме чрезвычайно многообразны по расположению, размеру, строению, толщине; кроме того, любая кость очень сложна геометрически. Поэтому один и тот же удар, даже не особо сильный, может привести к совершенно разным последствиям в зависимости от того, в какую кость, в какую ее точку и под каким углом этот удар пришелся.
Другую группу причин составляют патологические процессы и состояния, при которых меняется естественный состав и структура костной ткани. Остеопороз (истончение костей с одновременным повышением пористости) и остеомаляция (размягчение, снижение плотности) могут протекать на фоне и вследствие ряда обменных, эндокринных, хромосомных заболеваний, а также в силу возрастных изменений или выраженного хронического дефицита определенных витаминов и микроэлементов (кальций, фосфор, витамин D и т.д.).
Симптоматика
Наиболее общим симптомом переломов является болевой синдром: это в любом случае серьезная проблема, о чем мозг и получает соответствующий интенсивный сигнал тревоги.
Прочие наблюдаемые и ощущаемые признаки перелома столь же разнообразны, как и сами переломы. В одних случаях боль становится нестерпимой при малейшем движении, в других отзывается резким усилением лишь на прикосновение. Достаточно специфичными признаками являются стремительно развивающийся отек в пораженной зоне, иногда с выраженной подкожной гематомой; неестественная подвижность, форма, положение, хруст и т.д. Очень разным может быть общее состояние больного: от вполне удовлетворительного до критически тяжелого (при множественных сложных переломах) и несовместимого с жизнью.
Вариативность клинической картины отражена в многочисленных классификациях, имеющих непосредственное практическое значение для диагностики и лечения. Так, закрытый перелом, при котором не нарушена целостность кожных покровов, кардинально отличается от перелома открытого, – который, как говорится, ни с чем не спутает ни врач, ни очевидцы, ни сам больной.
По направлению и характеру переломов различают компрессионные, косые, поперечные, продольные, вколоченные, винтообразные («скрученные»), клиновидные. В одних случаях перелом является неполным, то есть носит характер более или менее обширной трещины или надлома, в других происходит размозжение, смещение отломков, дополнительная травматизация окружающих тканей и органов острыми сколами костей. Политравма с множественными переломами (т.е. при одновременном поражении нескольких костей в конечностях, позвоночного столба, ребер, черепа) смертельно опасна из-за риска травматического шока или, при вторичном инфицировании, – сепсиса.
Диагностика
Важно понимать, что все перечисленные выше признаки закрытого перелома являются относительными и факультативными, т.е. окончательный диагноз может установить только врач. Дифференциальная самодиагностика, – например, в пользу вывиха, если на самом деле имеет место перелом, – очень опасна как непосредственными последствиями (напр., внутреннее кровотечение при повреждении крупного или среднего кровеносного сосуда), так и отдаленными (незаращение или неправильное срастание с нарушением функции или полной функциональной несостоятельностью костного сегмента). Помимо сбора информации, внешнего визуального и пальпаторного исследования, назначается рентгенография, – которая по сей день остается стандартом инструментальной диагностики в травматологии (костная ткань достаточно четко и информативно контрастирует с мягкими тканями). Назначают лабораторные анализы и, в случае необходимости исследовать окружающие перелом структуры, – дополнительные диагностические методы, напр., МРТ, УЗИ и т.д.
Лечение
О правилах оказания первой помощи в последние сто лет писалось очень много; соответствующие эпизоды, порой очень грамотные, представлены в кинематографе и литературе. Несмотря на это, в критической ситуации даже хладнокровному человеку, если он не врач, легко растеряться и забыть все познания в данной сфере. Поэтому вспомним лишь основные, фундаментальные и зачастую спасительные, принципы оказания первой помощи при подозрении на перелом. Это максимальная неподвижность (что касается, как минимум, поврежденного участка, хотя в некоторых случаях больному вообще нельзя шевелиться – ни самостоятельно, ни с посторонней помощью) и минимальный срок доставки в медучреждение. В городских условиях, безусловно, гораздо легче следовать этим рекомендациям, чем в малонаселенной сельской местности или в дальнем походе, однако и там необходимо сделать все возможное и невозможное, чтобы избежать смещений, инфицирования, кровотечения и других осложнений. Если больной доставляется в травмпункт на частном автомобиле (что вполне допустимо, например, при закрытых переломах конечностей), должна быть наложена иммобилизирующая шина. Правила доврачебного шинирования тоже достаточно просты: сначала асептическая обработка и остановка кровотечения, если оно есть, а затем уже осторожное прибинтовывание к шине (доске, ветке и т.п.) – с таким расчетом, опять же, чтобы подвижность в любой плоскости была минимальной.
В любых внемедицинских условиях ни в коем случае, никому и ни при каких обстоятельствах нельзя поврежденную конечность выпрямлять, если она согнута под неестественным углом, трясти или резко дергать в надежде «вправить» – это случается нередко и приводит к особо тяжким последствиям в тех случаях, когда оказывающий первую помощь «совершенно уверен» и «точно знает», что имеет дело с вывихом.
Очевидно, что все варианты стратегии и тактики специализированной травматологической помощи в случае перелома невозможно не только описать, но даже перечислить в рамках одной статьи. По показаниям и результатам диагностики, в зависимости от общего состояния больного, времени, прошедшего после получения травмы, характера перелома и множества других факторов, – применяют тот или иной способ анестезии, технику репозиции костей и отломков, антибактериальную профилактику инфицирования и сепсиса, метод фиксации (наложение гипсовых повязок или лонгет к настоящему времени отнюдь не утратило своего значения). В случае тяжелого сложного перелома может понадобиться поэтапное хирургическое лечение с целью реконструктивного остеосинтеза, нередко с установкой имплантатов или компрессионно-дистракционного аппарата (аппарат Илизарова и его модификации), а также неукоснительное соблюдение больным всех предписаний и особого режима на указанный врачом период полной реабилитации.
Источник
Лечение пострадавших с политравмами является одной из актуальных проблем современной медицины. Для решения этой сложной проблемы необходимы усилия многих специалистов. Основные усилия травматологов и ортопедов должны быть направлены на улучшение результатов лечения множественных переломов в сочетании с повреждениями внутренних органов живота, груди, с черепно-мозговой травмой, спинномозговой травмой, а также с повреждениями магистральных сосудов, крупных нервных стволов, обширными разрушениями мягких тканей, существенно отягощающими прогноз как для жизни, так и для функции поврежденных конечностей.
Основные принципы лечения пострадавших с тяжелыми политравмами в настоящее время достаточно полно разработаны практически и обоснованы теоретически: в первую очередь необходимо осуществлять меры реанимации и интенсивной терапии, направленные на сохранение жизни пострадавшего и восстановление функций жизненно важных органов. Сроки и объем лечения всех других поврежденных органов и систем, в том числе и опорно-двигательной, определяются эффективностью противошоковых мероприятий и прогнозом для жизни пострадавшего и жизнеспособности поврежденного органа.
Хотя переломы костей непосредственно не угрожают жизни пострадавших, нельзя не учитывать, что область перелома, а тем более нескольких переломов, также является источником кровопотери, интоксикации, интенсивных болевых раздражителей. Кроме того, переломы костей всегда таят в себе угрозу возникновения жировой эмболии, а разрушения мягких тканей — угрозу развития гнойной, гнилостной или анаэробной инфекции. Поэтому, несмотря на тяжесть травмы, специализированное лечение переломов нельзя откладывать надолго, так как расстройства местного кровообращения, воспалительные процессы, болевой синдром усугубляют общее состояние пострадавших, а потеря функции поврежденных сегментов конечностей ведет к стойкой инвалидности.
С практической точки зрения целесообразно разделить лечение переломов на предварительное и окончательное.
Предварительное лечение переломов необходимо рассматривать как важную составную часть комплекса реанимационных мер и интенсивной терапии и осуществлять в обязательном порядке всем пострадавшим в первые часы госпитализации.
Показаниями к предварительному лечению перелома являются:
- тяжелый шок и терминальные состояния;
- массовое поступление больных;
- отсутствие возможности выполнить окончательное специализированное лечение переломов (например, при отсутствии специалиста, при оказании помощи в неспециализированном лечебном учреждении и т. д.).
Предварительное лечение переломов включает предварительную репозицию и предварительную фиксацию переломов.
Основными задачами предварительной репозиции являются:
- устранение грубых угловых и ротационных деформаций, нарушающих местное кровообращение и травмирующих мягкие ткани, сосуды, нервы;
- ориентирование дистального фрагмента вдоль оси проксимального;
- восстановление, по возможности, длины поврежденного сегмента;
- придание конечности функционально выгодного положения;
- вправление вывихов.
Предварительную репозицию осуществляют, как правило, закрытым ручным способом, при открытых переломах возможен также и визуальный контроль. Несомненно, ценным средством предварительной репозиции является скелетное вытяжение. Однако следует помнить, что без дополнительных манипуляций (иногда довольно сложных) добиться точной репозиции стандартной системой скелетного вытяжения удается редко.
Задачами предварительной фиксации отломков являются:
- устранение возможности грубых смещений отломков при вынужденных манипуляциях у пострадавших (например, для выполнения спинномозговой пункции, для профилактики пролежней, для транспортировки, для смены белья и т. д.), а также при двигательном возбуждении;
- обеспечение дистракции суставов при внутрисуставных переломах;
- обеспечение возможности обработки ран и последующего ухода и контроля за ними;
- сохранение длины сегмента при оскольчатых переломах.
Известные средства предварительной фиксации отломков — гипсовые повязки и системы скелетного вытяжения — не могут полностью обеспечить решение этих задач. Применение различных устройств внеочаговой фиксации отломков значительно повысило эффективность как предварительного, так и окончательного лечения переломов любой локализации.
Задачами предварительного лечения открытых переломов являются:
- временная остановка кровотечения (с помощью зажимов, давящей повязки, жгута);
- местное введение раствора новокаина с антибиотиками;
- удаление поверхностно лежащих осколков (крупные осколки целесообразно отмыть, обработать антисептиками, «насытить» антибиотиками, хранить в холодильнике);
- активное дренирование (при сильном загрязнении — одновременное промывание раны раствором хлоргексидина, хлорофиллипта, диоксидина).
После выведения пострадавших из шока проводят окончательное лечение открытых переломов путем полноценной хирургической обработки. При наличии нескольких ран целесообразно вначале обработать более тяжелую, более загрязненную, т. е. вначале необходимо ликвидировать главный очаг инфекции, а затем уже обрабатывать менее опасные очаги потенциальной инфекции, обработку которых, возможно, придется отложить из-за ухудшения состояния пострадавшего после первого вмешательства.
При наличии открытых и закрытых переломов окончательное лечение необходимо выполнить вначале в области открытого повреждения, так как оно является реальным очагом гнойной инфекции, и пока этот очаг не будет ликвидирован, вряд ли целесообразно выполнять чистую операцию. Риск развития гнойной инфекции значительно возрастает при вынужденной отсрочке хирургической обработки открытого перелома, например в связи с развитием шока после внутреннего остеосинтеза закрытого перелома бедра. Тезис «закрытый перелом необходимо лечить закрыто» приобретает особое значение при политравме. Для его реализации применяются интрамедуллярный остеосинтез с блокированием без рассверливания костномозгового канала, минимально инвазивный остеосинтез пластинами, а также внеочаговая наружная фиксация.
Окончательное лечение переломов, в задачу которого входят точная репозиция и прочная фиксация отломков, осуществляют после ликвидации угрожающих жизни состояний и инфекционных осложнений. Если в остром периоде травмы состояние пострадавшего не осложняется развитием шока, то окончательное лечение переломов целесообразно осуществлять в первые 2 сут. Для лечения полифрактур более предпочтительны комбинированные методы, направленно использующие положительные качества нескольких методов в соответствии с конкретным сочетанием повреждений. При выборе метода окончательной фиксации отломков предпочтение следует отдавать тем, которые позволяют быстро активизировать пострадавшего, поднять его на ноги и восстановить функцию ходьбы.
Сочетанные повреждения описаны в соответствующих разделах.
Травматология и ортопедия. Н. В. Корнилов
Опубликовал Константин Моканов
Источник
