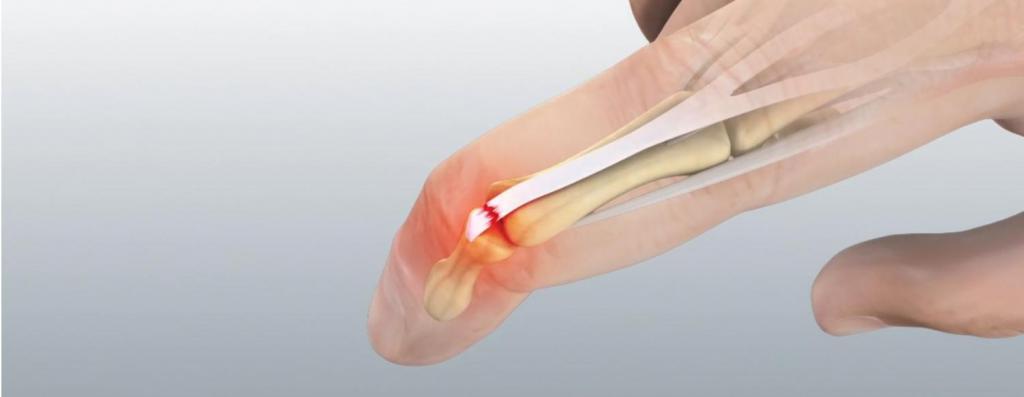
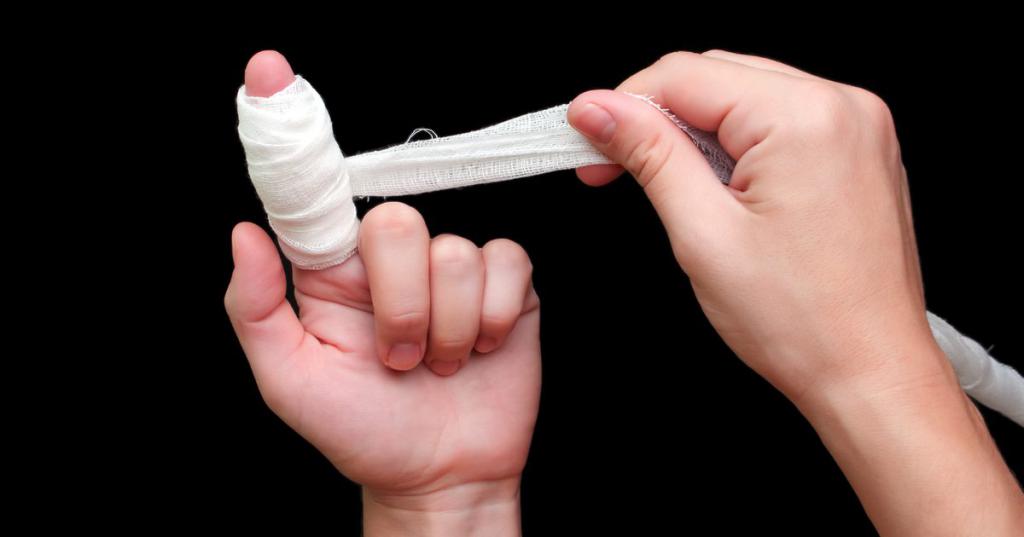
Повязка на большой палец при переломе

Некоторые повреждения конечностей можно вылечить с помощью лангетки. Это фиксирующее приспособление, своими характеристиками напоминающее гипс. Используется оно не только по медицинским показаниям, но и в профилактических целях спортсменами или людьми, чья работа связана с физическими нагрузками. Что такое лангетка на палец руки, как применяется, рассмотрим в этой статье.
Описание
Лангет – это фиксирующее приспособление, используемое в целях профилактики либо для обездвиживания пальцев рук при различных переломах и травмах. Жесткий фиксатор представляет собой особый эластичный бинт, который во время наложения пропитывают гипсовым раствором. После высыхания материал твердеет. Нередко приспособление именуют шиной.

Одно из главных преимуществ лангетки на палец руки заключается в том, что ее можно снять и снова надеть. Этот фактор очень важен, если человеку некомфортно и хочется освободиться от фиксатора хотя бы на короткий период времени. Кроме того, это дает возможность проводить необходимые санитарные процедуры.
Если обязательно нужно зафиксировать палец на поломанной ноге или руке, нет нужды заматывать всю руку, можно использовать лангет целенаправленно, к примеру, только на мизинец. Шина надевается на сломанную кость и крепится на запястье.
Когда применяется
Как правило, необходимость накладывания приспособления на травмированную конечность определяет лечащий врач. Однако фиксатор является отличным средством для оказания первой медицинской помощи в случаях травмы суставов.
Показанием к применению лангетки на палец руки могут быть:
- растяжения связок;
- переломы пальцев рук;
- образование трещины кости;
- вывихи;
- в качестве терапии смещенного сочленения.
Отличие от гипса
Любая травма лечится путем обездвиживания поврежденной конечности. Использование гипсовой повязки предполагает полное охватывание, что доставляет массу неприятных ощущений. Пациенты отмечают:
- тяжелый вес гипса;
- сковывание движений;
- постоянный зуд под повязкой;
- тактильный дискомфорт;
- невозможность проведения гигиенических процедур.
Травматологи так же указывают на недостатки данного метода лечения, особенно при использовании лангетки на палец руки при переломе. Поскольку рентгеновские лучи не всегда проникают сквозь гипс, крайне затруднительно сделать снимок, чтобы наблюдать, правильно ли срастается кость. Длительная иммобилизация конечности способствует ишемии тканей либо частичной атрофии мышц. Исходя из этого, все чаще гипсовую повязку заменяют лангетом. Особенно актуально его использование на верхних конечностях.
Преимущества перед гипсом
Точно так же, как гипсовый фиксатор, лангетка применяется при переломах и других травмах верхних и нижних конечностей. Она не менее эффективно удерживает кость в нужном положении и способствует ее срастанию.
Однако стоит отметить и ряд преимуществ такой шины в сравнении с привычной гипсовой повязкой:
- Она легко снимается, поскольку только прикладывается к руке и приматывается в нескольких местах бинтом, в отличие от гипса, который нужно разрезать.
- Лангет имеет небольшой вес и достаточно комфортен в носке. К примеру, гипс на мизинце объемен и обездвиживает соседний палец, после снятия повязки требуется время, чтобы вернуть нормальное функционирование пальцам.
- Лангетка на сломанный палец руки дает возможность снимать ее, чтобы контролировать процесс заживления и, при необходимости, корректировать лечение.
- Такая повязка препятствует развитию ишемии ткани и предотвращает сдавливание сосудов вследствие отека.
- Лангет сохраняет минимальную возможность движения, что впоследствии сокращает период реабилитации.
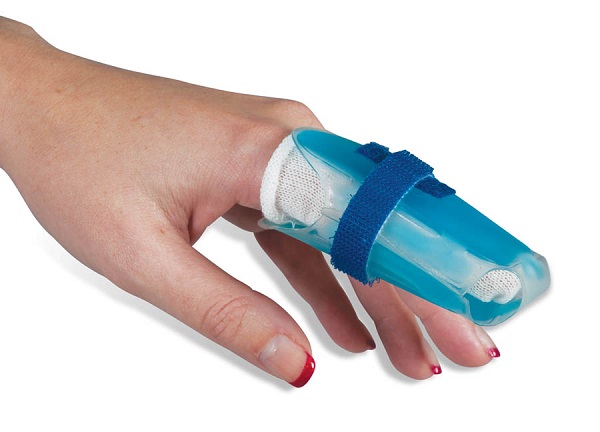
Разновидности
Наиболее часто применяют приспособление для пальцев рук. Это намного удобнее, чем накладывать гипс, и, как правило, облегчает подбор нужного размера. Такая шина используется при всех видах травм, после хирургического вмешательства и в период протекания воспалительных процессов.

Как правило, лангетку на палец руки применяют в период реабилитации, для лечения патологий опорно-двигательного аппарата, спортсмены — с целью снизить нагрузку и предотвратить возможные травмы.
При переломах используют жесткие или средней жесткости лангеты. Они дают возможность регулировать размер под конечность и называются усиленной шиной.
Различают такие варианты фиксирующей повязки:
- Мягкие лангетки выполнены из эластичных материалов на тканевой основе, чаще всего используются в детской педиатрии как бандаж. Показанием к применению являются травмы без осложнений и тяжелых последствий.
- Жесткие лангеты используют при сложных переломах. Накладываются они с помощью гипсовой повязки. Повязка крепко фиксирует конечность, таким способом препятствуя сдвигу костных элементов. Приспособление удерживается бинтом, который в случае необходимости ослабляют. Часто применяют такие лангетки для среднего пальца руки.
- Средней жесткости фиксаторы-шины усилены металлическими или пластиковыми вставками. Благодаря этому обеспечивается надежное удержание пальцев конечности. Такого рода приспособления широко применяются в ортопедии и травматологии.
- Тутор – это еще одна разновидность повязки в виде гильзовой конструкции. Используется при вывихе лучезапястного сустава и некоторых других травмах конечности.
Противопоказания к использованию
Противопоказанием к применению шины, особенно это касается накладывания лангетки на большой палец руки, являются:
- Нарушенное кровообращение в результате перевязки крупных артериальных сосудов.
- Анаэробная инфекция.
- Флегмона.
- Гангрена.
- Соматические нарушения у людей старшего возраста.
Самостоятельно правильно использовать фиксатор технически довольно непросто. Кроме того, не все знают, как сделать лангетку на палец и перечень противопоказаний к ее применению. После постановки диагноза на основе рентгеновского снимка лангет должен нанести специалист.
Временную фиксирующую повязку можно наложить в бытовых условиях на непродолжительный срок, пока удастся попасть к врачу-травматологу или хирургу. Нарушение этого требования может вызвать затруднение кровообращения, повреждение сустава или возникновение кожной инфекции.
Как накладывать фиксатор
При переломе пальцев в качестве первичной меры лечения врач обязательно предложит обездвижить конечность фиксирующей повязкой. Выполняет эту операцию ассистирующая медицинская сестра, которая знает, как наложить лангетку на палец.
Основные моменты процедуры сводятся к следующему:
- Гипс не наносят на кожу, им посыпают бинт во время перевязывания руки, а затем смачивают. Примерное время затвердевания составляет пятнадцать минут.
- Перед наложением фиксатора кожный покров смазывается вазелином, чтобы избежать прилипания.
- При травме локтевой кости и пальцев повязку фиксируют под углом в положении 90 градусов с одновременным обездвиживанием пальцев. В отличие от переломов, травмы суставов не требуют полной иммобилизации, для этого достаточно обездвижить только сустав.
- При смещении костей в некоторых случаях необходима фиксация фрагментов спицами, в этом случае шина накладывается после извлечения металлоконструкций.
Как носить?
Осложнения при использовании фиксатора неизбежны, если не соблюдать рекомендации врача. Гипсовую повязку невозможно удалить без посторонней помощи в отличие от лангета, который хорошо снимается. В связи с этим необходимо знать, что надевать фиксатор в другом положении или снимать раньше положенного срока без консультации с лечащим врачом означает осознанно наносить вред своему здоровью. Только травматолог может определить время нахождения шины на травмированном суставе.
Основные признаки некорректного ношения лангеты проявляются следующим образом:
- появление отечности с нарастающей болью в травмированной конечности;
- синюшный цвет кожи;
- онемение пальцев или кисти.
Перед наложением лангетки на большой палец руки при переломах, вывихе или растяжении может быть назначено лечение в виде деструкции либо репозиции. Это налагает более строгие требования на соблюдение рекомендаций лечащего доктора по ношению фиксатора.
Как правильно снять?
Снимают шину после полного восстановления костной структуры. Рентгеновский снимок дает возможность убедиться в эффективности и правильности проводимого лечения.
Требуется знать не только как сделать лангетку на палец руки, но и как ее удалить после окончания лечения. Снимает приспособление врач или медсестра. Шину, наложенную с помощью бинта, удаляют специальными ножницами после разрезания. Во время снятия рука обязательно лежит на опоре или поддерживается.
После этого конечность тщательно моют и наносят крем. В зависимости от сложности травмы подбирается физиотерапевтическое лечение.
Осложнения после снятия
Как и при любом другом лечении, при накладывании фиксатора бывают случаи осложнений.
Неудачными последствиями восстановительного процесса могут быть:
- несросшаяся костная ткань;
- нестабильное или неправильное срастание кости;
- появление ложного сустава;
- патологическая отечность.
В случае обнаружения одного из перечисленных факторов необходимо незамедлительно обратится к врачу за повторным лечением.
Однако такие осложнения наблюдаются крайне редко. Объясняется это неправильным ношением лангеты, несоблюдением предписаний врача. Если не заниматься самолечением, такие последствия маловероятны. Чтобы вернуть работоспособность конечности и избежать негативных последствий в будущем, не нужно халатно относиться к реабилитационному процессу, следует выполнять необходимые упражнения и процедуры.
Шина на «щелкающий палец»
Еще одним случаем, не относящимся непосредственно к травмам конечностей, является наложение лангетки на большой палец при возникновении стенозирующего теносиновита. Сложное название аналогично такому недугу, как щелкающий палец. Это довольно распространенное заболевание, симптомами которого является щелкающий звук в суставах большого и указательного пальца и крайне неприятные ощущения.
Вызвана такая патология возникновением воспаления трубок-оболочек, окружающих и смазывающих сухожилия, благодаря которым функционируют пальцы. Из-за возникшего процесса сухожилие теряет подвижность и эластичность, что вызывает появление характерного звука при сгибании пальца. Диагноз может поставить только специалист, так как признаки схожи с вывихом и переломом. Он же определит степень нарушения и метод лечения, исключит развитие инфекционного процесса.
Для заживления могут быть применены такие методы:
- специальные инъекции;
- хирургическое вмешательство;
- наложение лангеты.
Последний способ применяется в последнее время чаще всего. Исследования доказали, что наложение фиксирующей повязки сроком до двух месяцев дает такой же результат, что и инъекции кортизона в суставную сумку.
Источник
Âñåì ïðèâåò!
Ïàðó äíåé íàçàä çàâåðøèë 11 ìåñÿ÷íóþ ýïîïåþ ïî ñàìîñòîÿòåëüíîìó ñîãëàñîâàíèþ ïåðåïëàíèðîâêè â êâàðòèðå. Ò.ê. äî ýòîãî íèãäå â èíòåðíåòå íå ìîã íàéòè ÷åòêèé ïîðÿäîê äåéñòâèé (âåçäå òîëüêî ðåêëàìà æóëèêîâ-þðèñòîâ ëèáî íàïèñàííîå ñóõèì þðèäè÷åñêèì ÿçûêîì, òèïà «ïîäãîòîâèòü ïåðå÷åíü â ñîîòâåòñòâèè ñ ï.ï.231 ñò.234 ðàñïîðÿæåíèÿ ¹2362387…»), ðåøèë çàïèëèòü ïîñò, ÷òîáû ìîé îïûò íå ïðîïàë äàðîì. Ìîæåò, êîìó-òî ïðèãîäèòñÿ. Äåéñòâèå ïðîèñõîäèëî â Êðàñíîãâàðäåéñêîì ðàéîíå ã.Ñàíêò-Ïåòåðáóðãà, íî,äóìàþ, ïîðÿäîê äåéñòâèé íå ñèëüíî îòëè÷àåòñÿ ðåãèîíàëüíî.
Èòàê, èñõîäíûå äàííûå: Ñàíêò-Ïåòåðáóðã, êâàðòèðà â êèðïè÷íî-ìîíîëèòíîì äîìå, áûë ïåðåíîñ íåñêîëüêèõ ÍÅ ÍÅÑÓÙÈÕ ñòåí è ïåðåíîñ íåñêîëüêèõ äâåðåé â ýòèõ ñòåíàõ (íèêàêîãî ïðîòèâîçàêîííîãî òðåøà-òèïà ñíîñà íåñóùèõ ñòåí è ïåðåìåùåíèÿ ñàíóçëîâ ïî êâàðòèðå).
Íà÷àëîñü âñå ñ òîãî, ÷òî ìû êóïèëè êâàðòèðó ñ èäèîòñêîé ïëàíèðîâêîé. Ñðàçó æå ðåøèëè ïåðåíåñòè ñòåíû è äâåðè â ñîîòâåòñòâèè ñ íàøèìè õîòåëêàìè. Ïåðåíåñëè äà è æèëè ñåáå ñïîêîéíî, íî ðåøèëè ïðîäàâàòü êâàðòèðó, ðàñøèðÿòñÿ. Ñîîòâåòñòâåííî, âñòàë âîïðîñ î ñîãëàñîâàíèè ïåðåïëàíèðîâêè (ò.ê. áåç ýòîãî áàíê ïîêóïàòåëåé íå îäîáðèò íàøó êâàðòèðó ïîä èïîòåêó, à ñ èïîòåêîé ïðîèñõîäèò 80% ñäåëîê). Ñðàçó îãîâîðþñü, ÿ äåëàë âñå óæå ïîñëå ïðîâåäåíèÿ ïåðåïëàíèðîâêè-ýòî íå ïðàâèëüíî ñ òî÷êè çðåíèÿ çàêîíà.  íà÷àëå âñå íóæíî ñîãëàñîâàòü,à ïîòîì äåëàòü.
Åñòåñòâåííî, ìíå, êàê è ëþáîìó íîðìàëüíîìó ÷åëîâåêó, áûëî âïàäëó ñàìîìó ýòèì çàíèìàòüñÿ, ÿ ïîøåë â èíòåðíåò, íàøåë òàì êó÷ó êîíòîð çàíèìàþùèõñÿ ñîãëàñîâàíèåì è çàïðîñèë ó íèõ îöåíèòü ìîþ ïðîáëåìó. Ïîëó÷èë ÿ ïðèìåðíî ñëåäóþùåå:
Îò ïîäîáíûõ öåííèêîâ ÿ, íàçûâàÿ ýòî ëèòåðàòóðíûì ÿçûêîì,ñèëüíî îãîð÷èëñÿ.
(Ñåé÷àñ,ïðîéäÿ ïðîöåäóðó,ÿ ìîãó ñêàçàòü, ÷òî ïîëîâèíà íàïèñàííîãî ïîëíàÿ õåðíÿ, ëèáî ðàçäóâàíèå ïðîñòîãî äåéñòâèÿ â ñóïåðñëîæíûé ïðîöåññ, òèïà «Èíñòðóêöèè ïî èñïîëüçîâàíèþ òóàëåòíîé áóìàãè»)
Ò.ê. ìíå îñîáî íå ãîðåëî ïî âðåìåíè, ðåøèë ïðîéòè âñå ýòàïû ñîãëàñîâàíèÿ ñàìîñòîÿòåëüíî, à íå êîðìèòü æóëèêîâàòûå þðêîíòîðû.
Èòàê, ïðèñòóïèì.×òî íóæíî ñäåëàòü,÷òîáû ñàìîñòîÿòåëüíî ñîãëàñîâàòü ïåðåïëàíèðîâêó. Âñå ïî ïîðÿäêó ñ õðîíîëîãèåé è öåíàìè. Ìîæíî äåéñòâîâàòü ïðÿì ïî ñïèñêó.
1. Óáåäèòüñÿ, ÷òî âàøà ïåðåïëàíèðîâêà ìîæåò áûòü óçàêîíåíà. Ïåðå÷åíü òîãî,÷òî íå ìîæåò áûòü óçàêîíåíî ëåãêî íàéòè â èíòåðíåòå (ñíîñ íåñóùèõ ñòåí, ïåðåìåùåíèå ñàíóçëîâ-îíè íå äîëæíû íàõîäèòüñÿ íàä æèëûìè êîìíàòàìè,ñíîñ âåíòñòîÿêîâ è ïðî÷èé òðåø)
2.Ïîëó÷èòü «Àêò îñìîòðà âåíòêàíàëîâ»+êîïèÿ ïîæàðíîé ëèöåíçèè êîíòîðû,êîòîðàÿ ýòîò àêò âûäàñò.
Íàõîäèòå â èíòåðíåòå ëþáóþ êîíòîðó ïî çàïðîñó, îíà äîëæíà èìåòü ïîæàðíóþ ëèöåíçèþ. Ñòîèò 1300 ð. çà îäèí ñòîÿê. (îáû÷íî èõ 2-ñàíóçåë è êóõíÿ),ò.å. 2600 ð. Ïðèåçæàåò ÷åëîâåê,îñìàòðèâàåò è âûäàåò ýòîò àêò è êîïèþ ëèöåíçèè. (Äàëåå,ÿ áóäó óêàçûâàòü äàòû,êîãäà ÿ ýòî ñäåëàë-10.02.2018)
3. Çàêàçàòü â ÌÔÖ âûïèñêó èç ÅÃÐÍ (Óñëóãè Ðîñðååñòðà).
Ïåðåä îáðàùåíèåì â íåïîñðåäñòâåííî â îêíî ÌÔÖ. Îïëàòèòü òàì æå ãîñïîøëèíó çà âûïèñêó 750 ð. (Îáðàòèòü âíèìàíèå íà ðåêâèçèòû-â Ïèòåðå íåñêîëüêî ïîäðàçäåëåíèé Ðîñðååñòðà ñ ïîõîæèìè íàçâàíèÿìè). Äëÿ çàêàçà íóæíî çíàòü êàäàñòðîâûé íîìåð êâàðòèðû, åãî ìîæíî óçíàòü ïî òåëåôîíó 8 800-100-34-34, íàçâàâ àäðåñ. Ýëåêòðîííóþ âûïèñêó îíè íå ïðèíèìàþ,èì íóæíà çàâåðåííàÿ ïå÷àòüþ ÌÔÖ.(15.02.2018).
4. Ïîéòè â ÏÈÁ(Ïðîåêòíî-Èíâåíòàðèçàöèîííîå Áþðî) ñâîåãî ðàéîíà è çàêàçàòü ïðîåêò ïåðåïëàíèðîâêè (Ïðîåêò äåëàåò ÃÓÏ ÃÓÈÎÍ, ìîæíî çàêàçàòü â ëþáîé êîíòîðå,èìåþùèé äîïóñê ÑÐÎ íà ïðîåêòèðîâàíèå. ß ðåøèë çàêàçàòü â ãîñóäàðñòâåííîé êîíòîðå-ó íèõ è îïûò áîëüøîé,è ÷òîá ïðè ñîãëàñîâàíèè íå äîêàïûâàëèñü)
Ïðè ñåáå èìåòü:
-Àêò îñìîòðà âåíòêàíàëîâ,
-Âûïèñêó èç ÅÃÐÍ (îáÿçàòåëüíî çàâåðåííóþ ïå÷àòüþ ÌÔÖ)
-Ïàñïîðò ñîáñòâåííèêà
-Òåõíè÷åñêèé ïàñïîðò íà êâàðòèðó (åñëè åñòü)
-Äåíüãè íà êàðòî÷êå,÷òî áû îïëàòèòü ïðîåêò (íàëè÷êó íå ïðèíèìàþò,ïðèäåòñÿ èäòè â Ñáåð îïëà÷èâàòü ïî êâèòàíöèè)
Ñòîèìîñòü ïðîåêòèðîâàíèÿ ðàññ÷èòûâàåòñÿ êàê-òî èñõîäÿ èç ïëîùàäè êâàðòèðû, ÿ çà 67 ì2 çàïëàòèë 20 380 ð.(27.02.2018)
(01.03.2018 ñî ìíîé ñâÿçàëñÿ ïðîåêòèðîâùèê è ïðèåõàë â êâàðòèðó äëÿ îáìåðîâ.
16.03.2018 Ïîçâîíèë ïðîåêòèðîâùèê, ñêàçàë ò.ê. íà ñòåíàõ áûëè ðîçåòêè-íóæíî åùå ïðîåêò ïî ýëåêòðèêå.
20.03.2018 Ïðèåõàë â ÏÈÁ, îïëàòèë ïðîåêò ïî ýëåêòðèêå 8 450 ð.)
05.04.2018 Ïîçâîíèëè èç ÏÈÁ, ïðèåõàë ê íèì, çàáðàë åãî.
5. Ïîéòè â ÌÔÖ è ïîäàòü äîêóìåíòû íà ñîãëàñîâàíèå ïåðåïëàíèðîâêè.
Ïðè ñåáå èìåòü:
-Âñåõ ñîáñòâåííèêîâ ñ ïàñïîðòàìè (ëèáî íàòàðèàëüíî çàâåðåííóþ äîâåðêó îò íèõ)
-Ïðîåêò â 2 ýêçåìïëÿðàõ (òîò,÷òî áûë ðåçóëüòàòîì øàãà 4.)
Îôèöèàëüíûé ñðîê ñîãëàñîâàíèÿ 45 äíåé.
05.04.2018 ïîäàë äîêóìåíòû
07.06.2018 ïîëó÷èë ñîãëàñîâàíèå ïåðåïëàíèðîâêè è ïðîåêò â ÌÔÖ.
6. Îòíåñòè ïðîåêò ñ îòìåòêîé î ñîãëàñîâàíèè â ÏÈÁ è çàêàçàòü îáìåðíûå ðàáîòû.
(Ïîäðàçóìåâàåòñÿ,÷òî ìåæäó ï.5 è Ï.6 âû êàê ðàç è îñóùåñòâëÿëè ðàáîòû ïî ïðîâåäåíèþ ïåðåïëàíèðîâêè,äàòû ðàáîò áóäóò óêàçàíû â ñîãëàñîâàíèè)
08.06.2018 çàêàçàë îáìåð, çàïëàòèë 4 150 ð. çà ýòî.(çàâèñèò îò ïëîùàäè êâàðòèðû)
21.06.2018 ïðèøëè îáìåðùèêè,ñäåëàëè îáìåð
27.06.2018 îòäàëè îáìåð â ÏÈÁ.
7. Îòíåñòè â ÌÂÊ ðàéîíà (Ìåæâåäîìñòâåííàÿ êîìèññèÿ ðàéîíà) ñëåäóþùèé
ïàêåò äîêóìåíòîâ äëÿ ïîëó÷åíèÿ «Àêòà î ââîäå â ýêñïëóàòàöèþ»:
-Îáìåð ÏÈÁ(ï.6.)
-Äîãîâîð ñ ïîäðÿäíîé îðãàíèçàöèåé íà âûïîëíåíèå ðàáîò ïî ïåðåïëàíèðîâêå (Ñ êîïèåé âûïèñêè èç ðååñòðà ÑÐÎ.â êîòîðîé îðãàíèçàöèÿ ñîñòîèò)
— Äîãîâîð íà îñóùåñòâëåíèå òåõíè÷åñêîãî íàäçîðà (Åñëè òåõíàäçîð îñóùåñòâëÿåò íå äðóãàÿ îðãàíèçàöèÿ,à òà æå,÷òî è ñòðîèò -Êîïèþ ïðèêàçà î íàçíà÷åíèè îòâåòñòâåííîãî çà òåõíàäçîð)
-Àêò ñêðûòûõ ðàáîò,ñ êîïèåé ñåðòèôèêàòîâ íà îñíîâíûå ìàòåðèàëû (ãèïñîêàðòîí,ïðîôèëè,âàòà-åñòü íà ëþáîì ñàéòå èõ ïðîäàþùåì)
-Äîãîâîð íà âûâîç ìóñîðà.
Äëÿ ïîäãîòîâêè ýòèõ äîêóìåíòîâ ëè÷íî ìíå ïîìîãëè èíòåðíåò,çíàíèå ñîâðåìåííûõ êîìïüþòåðíûõ ïðîãðàìì è öâåòíîé ïðèíòåð. Ìîæíî ïîèñêàòü â èíòåðíåòå-òàì ñäåëàþò ýòîò êîìïëåêò äîêóìåíòîâ ïðèìåðíî çà 10 000 ò.ð.
Ïîñëå ïðåäîñòàâëåíèÿ äîêóìåíòîâ,îò ÌÂÊ äîëæíû ïðèåõàòü ïðèåìùèêè,çàñâèäåòåëüñòâîâàòü,÷òî âñå âûïîëíåíî â ñîîòâåòñòâèè ñ ïðîåêòîì.
09.07.2018 Îòíåñ â ÌÂÊ. Íà÷àë æäàòü îáìåðùèêîâ.
20.08.2018 Ïîçâîíèë óòî÷íèòü êàê äåëà,ãäå,ìàòü åãî,îáìåðùèêè-êóäà-òî òàì ìîè äîêóìåíòû çàòåðÿëèñü. Âûâîä-íóæíî êîìïîñòèðîâàòü èì ìîçã.
24.09.2018 Ïðèåõàëè îáìåðùèêè,ïîñìîòðåëè,óåõàëè,ñêàçàëè-àêò ïîëó÷èòå ÷åðåç ìåñÿö.
26.11.2018 Ïîëó÷èë Àêò î ââîäå â ýêñïëóàòàöèþ â ÌÂÊ. Âûâîä-íóæíî êîìïîñòèðîâàòü èì ìîçã.
8. Çàêàçàòü â ÌÔÖ ñâåæóþ âûïèñêó èç ÅÃÐÍ (Óñëóãè Ðîñðååñòðà),ò.ê. îíà äîëæíà áûòü íå ñòàðøå 3 ìåñÿöåâ, à ïîêà èäóò âûøåóêàçàííûå ïðîöåññû,òà.÷òî áûëà çàêàçàíà â ñàìîì íà÷àëå óñòàðåâàåò.Ïåðåä îáðàùåíèåì â íåïîñðåäñòâåííî â îêíî ÌÔÖ. Îïëàòèòü òàì æå ãîñïîøëèíó çà âûïèñêó 750 ð. Äåëàåòñÿ 3 äíÿ.
30.11.2018 Çàêàçàë âûïèñêó.
05.12.2018 Ïîëó÷èë âûïèñêó.
8.Ïîéòè â ÏÈÁ è çàêàçàòü «Òåõíè÷åñêèé
ïàñïîðò» è «Òåõíè÷åñêèé ïëàí» êâàðòèðû.
Ïðè ñåáå èìåòü:
-Ïðîåêò ñ ñîãëàñîâàíèåì
-Âûïèñêó èç ÅÃÐÍ íå ñòàðøå 3 ìåñÿöåâ
-Ñîãëàñèå íà îáðàáîòêó ïåðñîíàëüíûõ äàííûõ íà âñåõ ñîáñòâåííèêîâ,ïîäïèñàííûõ ÑÈÍÅÉ ðó÷êîé (ýòî î÷åíü âàæíûé ìîìåíò! Áëàíêè ýòîãî ñîãëàñèÿ äàäóò â ÏÈÁå â îäèí èç âèçèòîâ)
Çàïëàòèòü çà ýòè óñëóãè. Ðàññ÷èòûâàåòñÿ îò ïëîùàäè. ß çàïëàòèë 6250 ð.
19.12.2018 Ïðèåõàëè îáìåðùèêè îò ÏÈÁ,ïîìåðÿëè.
20.12.2018 Îòäàëè â ÏÈÁå Òåõïàñïîðò (Îòíåñòè â æèëêîíòîðó) è CD äèñê äëÿ Ðîñðååñòðà.
9.Ïîéòè â ÌÔÖ è ñäàòü äîêóìåíòû äëÿ âíåñåíèÿ èçìåíåíèé â Ðîñðååñòðå.
Ïðè ñåáå èìåòü:
-CD äèñê èç ÏÈÁà
-Ïàñïîðò.
20.12.2018 Ñäàë äîêóìåíòû.
13.01.2019 Ïîëó÷èë âûïèñêó èç ÅÃÐÍ ñ íîâûìè äàííûìè.
ÂÎÒ ÂÑÅ!!!))
Èòîãî,÷òî èìååì â ñóõîì îñòàòêå:
Ñðîê ñîãëàñîâàíèÿ : 11 ìåñÿöåâ (ñ 10.02.2018 ïî 13.01.2019),åñëè êîìïîñòèòü ìîçãè-ìîæíî íà 2,5 ìåñ áûñòðåå.
Ñóììàðíûå çàòðàòû: 43 330 åñëè ïî ï.7 ñàìè (53 300 åñëè ÷åðåç êîìïàíèè)
Êîëè÷åñòâî ïîñåùåíèé ðàçëè÷íûõ ìåñò (ÌÔÖ,ÏÈÁ,ÌÂÊ): ñóììàðíî 15 ðàç (î÷åðåäè íèãäå áîëüøå 10 ìèí íå áûëî).
Äàëüøå äóìàéòå ñàìè-ñòîèò ïëàòèòü 156 000 ò.ð. çà òî,÷òî çà âàñ ñõîäÿò 15 ðàç â ÌÔÖ è ÏÈÁû èëè ñäåëàòü ýòî ñàìîìó.
Ï.Ñ. Ïðåäëàãàþùèå ñîãëàñîâàòü çà 70 ò.ð.-íå âêëþ÷àþò òóäà ïîøëèíû.ïðîåêòû è ïðî÷åå.
Óôôô.Âñå. Íàäåþñü êîìó-òî ýòî ïîìîæåò.
Источник
По статистике, перелом пальца ноги занимает больше 5-7% от остальных травм нижних конечностей. Многие считают эту травму легкой и неопасной, однако при несвоевременной помощи, перелом может привести к инвалидности.
Строение стопы
Стопа человека состоит из 26 костей и включает в себя три отдела:
- Фаланги пальцев (14 костей).
- Каждый палец состоит из трех фаланг, только большой палец имеет 2 широкие трубчатые кости.
- Все косточки пальцев соединяются с остальной стопой суставами ближних фаланг.
- На мизинце верхние две фаланги часто могут срастаться, но это никак не влияет на движение.
- Предплюсна (7 костей, формирующие пятку и соединение с голенью).

В отдел входят следующие кости:
- кубовидная;
- клиновидная;
- ладьевидная;
- таранная (высокая кость);
- пяточная (крупная кость).
Пяточная кость принимает на себя всю нагрузку, удерживает равновесие, распределяет вес. Кость крепится при помощи множества связок и сухожилий и имеет 6 суставов. Таранная кость соединяет голень и стопу, имеет 5 сочленений суставов, без мышц. Эта кость позволяет человеку поворачивать ногу до 90 градусов, поднимать ее и опускать.
Ладьевидная кость находится рядом с таранной и формирует подъем стопы вверх. Сустав формируют 3 клиновидные и кубовидные кости, соединенные сухожилиями с ладьевидной.
У некоторых людей возникают небольшие отклонения в строении стопы. Например: еще одна ладьевидная кость, которая становится причиной натирания обуви, из-за высокого свода стопы. Или добавочная косточка сзади таранной кости, которая ставит «крест»на занятиях бальными танцами или балетом, из-за невозможности стояния «на носочках».
Плюсна кость состоит из 5 трубчатых костей, которые составляют среднюю часть стопы и формируют ее свод. Первая кость плюсны утолщенная, вторая кость длиннее всех остальных. Весь отдел отвечает за движение пальцев.
Косточки плюсны имеют форму пирамиды, их передние части округленные. Округлые головки костей соединены суставами с фалангами, а у основания — с костями предплюсны.

Ближние части костей соединены с фрагментами заднего отдела стопы.
Причиной развития вальгусной деформации стопы является нарушение функционирования первой плюсны. Возникает вальгус при солевых отложениях на головке первой фаланги.
Слаженную работу всего голеностопа обеспечивают не только сухожилия, связки и суставы, но и мышцы, нервные окончания, сосуды.
Мышцы отвечают за разгибание и сгибание пальцев, кроме большого, и находятся в тылу плюсны. На подошве стопы имеются и другие мышцы, отвечающие за приведение и отведение пальцев, сгибание стопы.
Связочный аппарат
Вся система суставов обеспечивает необходимую функциональность стопы.
- Предплюсно-плюсневые — Мелкие плоские суставы с ограниченной подвижностью. Они образуют основание стопы, при помощи связок в предплюсне.
- Межфаланговые — Обеспечивают неподвижность фаланговых костей.
- Подтаранный — Малоподвижен, находится в заднем отделе стопы, обеспечивая свод таранной и пяточной костей.
- Плюснефаланговый — Шаровидный сустав, позволяющий сгибать и разгибать пальцы.
- Таранно-пяточно-ладьевидный — Соединяет три кости с осью вращения. Стопу можно вращать наружу и вовнутрь.
- Голеностопный — Крупный сустав, соединяющий три кости. Образует блок между голенью и таранной костью. Сустав прикреплен к хрящу, сбоку образует связки.
- Все вращательные и сгибательные движения ноги происходят за счет голеностопа. Вся нагрузка во время ходьбы, бега ложиться на голеностопный сустав.

Стопа выполняет 3 функции:
- Опорная — способность препятствовать давлению опорной поверхности.
При нарушении функции человек испытывает сильную боль при беге или прыжках. При ходьбе стопа выполняет толчковую функцию — ускорение передвижения. - Амортизационная — сглаживает толчки при ходьбе, беге. Она оберегает суставы от повреждений. Если свод стопы низкий, то функция снижена, развиваются болезни костей, суставов, иногда внутренних органов.
- Балансировочная — обеспечивает полный охват поверхности опоры и сохранения положения тела человека при движении.
Причины перелома пальца
Травме, в основном, подвергаются большой палец или мизинец.
Причины травматизации:
- падение или прыжок с высоты;
- сильный удар о твердый предмет (мебель, камень);
- травма на производстве;
- попадание под колеса велосипеда или машины;
- туберкулез, остеопороз;
- во время спортивных занятий.
Другие причины — хождение в неудобной, тесной обуви, спотыкание.
Признаки перелома пальца

Симптомы отличаются в зависимости от тяжести травмы и ее локализации. При переломе первой фаланги пострадавший чувствует сильную боль в пальце, а при трещине фаланги мизинца боль не ощущается. Человек может даже и не знать о трещине, кость зарастает сама без фиксации и гипса.
Общая симптоматика при переломах пальцев ног:
- Воспаление: припухлость и покраснение мягких тканей, повышение температуры в месте перелома;
- Резкая и сильная боль в пальце во время попытки движения или при прикосновении;
- Неправильное положение костей пальца;
- Невозможность опоры на ногу, ограниченность движения пальца или неподвижность;
- Гематома в области поврежденной кости, кровоизлияние, синюшный цвет кожи;
- Неестественная подвижность пальца;
- Положительный симптом Якобсона: усиление болевого синдрома при пальпации головки кости плюсны;
- Укорачивание пальца при осколочном переломе;
- Выраженное пульсирование или подергивание больного места;
- Открытая рана с костными обломками при открытом переломе.
Если с момента травматизации прошло немного времени, при физическом осмотре поврежденной стопы наблюдается хруст костных фрагментов. Происходит это из-за трения краев сломленных косточек. Переломы пальца сочетаются с вывихами фаланговых суставов, растяжением или повреждением связочного аппарата.
Как отличить перелом о ушиба
Определить: перелом пальца это или ушиб, можно по нескольким параметрам:
- движение;
- форма фаланги;
- кровоизлияние;
- особенности болевого синдрома;
- окраска кожи в месте ушиба, отечность.
При ушибе пальца клиническая картина следующая:
- Возникает сильная боль, которая постепенно утихает. Вначале она становится «ноющей», потом исчезает. Ускоряет этот процесс наложение прохладного компресса или льда.
- Палец остается в естественном анатомическом виде, без деформаций.
- В первое время невозможно пошевелить пальцем, при малейшем движении боль усиливается. По мере исчезновения боли восстанавливается двигательная активность.
- Цвет кожи на больном месте становится розовым или темно-красным, в зависимости от ушиба. Отечность появляется не всегда сразу, иногда отек может появиться спустя сутки.
- На месте ушиба кровь растекается диффузно, образуя синяк.
Как распознать перелом пальца
Боль в пальце сильная, нередко отдает в близлежащие отделы стопы. При пальпации боль усиливается и не проходит даже спустя час-два.
Неестественное положение пальца, деформация пальцевых фаланг.
Пострадавший ощущает сильную пульсацию и вздутие пальца.
Пациент не может пошевелить пальцем, при попытке опереться на ногу испытывает сильную боль. Для облегчения симптомов, пострадавший фиксирует палец в одном положении.
В месте перелома появляется отек и гематома, кожа приобретает синюшный оттенок, под ногтем видны кровоизлияния. Отек не спадает несколько недель.
К кому нужно обратиться за помощью

При подозрении на перелом пальца необходимо обратиться к травматологу, хирургу-ортопеду или терапевту по месту проживания. Терапевт после осмотра направляет к узким специалистам, если диагноз подтвердился.
Классификация переломов пальца
В классификации представлено большое количество видов переломов, но важное значение для клинической картины имеют только несколько.
В зависимости от причин разлома выделяют:
- Травматические (вследствие травмы).
- Патологические (в результате снижения прочности костей).
В зависимости от места разлома кости на фаланге выделяют:
- основной;
- средний;
- ногтевой;
- сочетанный.
По количеству обломков кости выделяют следующие виды переломов:
- Однооскольчатые и двухоскольчатые (после сильного удара о тупой предмет).
- Многоосколочные (результат сильного удара о тупой предмет с бугристой поверхностью).
- Безосколочные (в результате чрезмерной нагрузки на фалангу при падении).
По линии излома фаланги имеется отдельная классификация:
- поперечные;
- продольные;
- косые;
- винтообразные;
- S — образные и T — образные.
По характеру повреждения кожи обломками:
- открытые;
- закрытые.
Они в свою очередь делятся на переломы со смещением и без смещения. Открытые переломы всегда идут со смещением, это подтверждается ранами на коже, которые не могут возникать без наличия костных обломков.
Переломы со смещением делятся на следующие подвиды:
Угловое смещение — Чаще наблюдаются у детей раннего возраста из-за мягкой растущей надкостницы. Кость повреждается только с одной стороны, вторая часть остается сохранной за счет удержания надкостницей. Осколки фаланги смещены в противоположную от перелома сторону.
Продольное расхождение обломков — Такая патология встречается редко, этому способствуют проблемы со связочным аппаратом у человека.
Продольное захождение обломков — Захождение обломков фаланги встречается часто. Близлежащие мышцы и связки стягивают осколки и сдвигают так, что сломанный палец становится короче.
Вклинивание обломков — Такие повреждения составляют треть всех переломов пальца стопы. Обусловлено это тем, что сила давления при травме совпадает с естественной осью пальца, а соседние суставы принимают всю нагрузку на себя.
При этом суставы соседних фаланг сильно травмируются, образуют трещины, а хрящ деформируется. Такое повреждение часто путают с закрытым переломом, без какого-либо смещения.
Неотложная помощь
Помощь заключается в том, чтобы купировать сильную боль и обработать рану, при необходимости — обеспечить неподвижность ноги.
Порядок оказания помощи пострадавшему:
- Дать обезболивающее средство (Кеторол, Кетанов, Дексалгин, Найз, Мелоксикам).
- Обработать рану любым антисептиком, приложить прохладный компресс к пальцу. Компресс снимет воспаление и «заморозит» нервные окончания.
- Зафиксировать палец в неподвижном состоянии, подложить вату между травмированным и соседним пальцем. Если не уверены в своих силах, или травма слишком серьезная — лучше дождаться медиков.
- Положить ногу так, чтобы она не соприкасалась с полом или предметами, не надевать какую-либо обувь.
- Идеальное положение: упереть стопу на пятку в приподнятом положении ноги — на подушке, например. Так кровь не будет приливать к стопе, постепенно спадет отек и боль уменьшится.
- Человека обязательно нужно доставить в травмпункт или больницу.
Лечить перелом самостоятельно — не рекомендуется!
Диагностика

Деформацию фаланги легко обнаружить при наружном осмотре стопы. Остальные виды трещин и переломов обнаружить без помощи технических средств невозможно. Пациент должен появиться у травматолога или хирурга, который определит точный вид травмы и ее срок давности.
Для уточнения вида перелома пальца, пострадавшему потребуется сделать рентгеноскопию стопы в двух проекциях. После получения достоверных результатов обследования, врач определит вид перелома и назначит лечение.
Лечение
После получения данных обследования и наружного осмотра назначают лечение. Метод и схема лечения подбираются в индивидуальном порядке, в зависимости от вида перелома, его локализации.
Наложение гипса
Гипсовая иммобилизация требуется для сохранения неподвижности фаланги. Гипс накладывается не только на сломанный палец, но и на всю стопу. Повязка фиксирует верхнюю часть стопы, образуя «сапог». такая повязка обеспечивает быстрое сращивание костей и выздоровление. В ряде случае наложение гипса не требуется.
Например, если была обнаружена трещина, которая может пройти самостоятельно, без какого-либо лечения. Или на ноге были проведены операции, не связанные с переломом.
Главный недостаток гипса — потеря формы при намокании, переохлаждение в зимний период. Все эти факторы замедляют рост костной мозоли.
Длительность ношения гипса зависит от степени тяжести перелома, его вида и наличия осложнений. При закрытом неосложненном переломе гипс накладывается на 2-3 недели. Полное сращение костей происходит спустя месяц после получения повреждения.
Если перелом пальца был с многочисленными осколками, со смещением, то гипсовая иммобилизация длится месяц, а полное срастание и восстановление наступает спустя 2 месяца.
При открытых переломах требуется открытая репозиция костей, поэтому загипсованным человек будет около 8 недель, а окончательное восстановление произойдет спустя два с половиной месяца.
Выздоровление замедляется, если возникли осложнения. Например, остеомиелит. Для пациента потребуется провести операцию, восстановление после которой займет еще 30 дней. Это только при условии, что остеомиелит был устранен полностью.
Другим осложнением может быть — неправильное сращение костей. Для этого кости «ломают»и заново формируют фалангу. После такой репозиции восстановление займет еще 3-4 недели.
Можно ли ходить «в гипсе»?
В течение всего срока лечения, пациенту необходимо ходить на костылях или использовать трость-палку.
По результатам рентгеноскопии, оценки состояния костей стопы, врач решает — можно ли опираться на сломанную конечность или нет.
Оперативные методы
Операция необходима в следующих случаях:
- открытый перелом;
- многооскольчатый перелом;
- закрытый со смещением;
- остеомиелит;
- неправильное срастание фрагментов.
Применяются следующие терапевтические методы:
Скелетное вытяжение — Выполняют, если нет возможности сделать закрытую репозицию. Под местным наркозом, через кожу и обломки костей проводят капроновые нити, которые натягивают обломки в правильном положении. Концы нитей образуют кольцо, которое держится на крючке гипса. В таком состоянии пациент пребывает 3 недели, после этого нити извлекают и накладывают гипс повторно, еще на три недели.
Открытая репозиция — Это полноценная операция, во время которой кости и обломки соединяются посредством винтов и шурупов, пластин, спиц, проволоки. После операции больной ходит в гипсе еще 4 недели.
Закрытая одномоментная репозиция — Применяется при переломах пальца без смещения ногтевой фаланги. Это вправление костей в естественное положение, до травмы. Проводится под анестезией, так как процедура болезненная. Удачно вправить кости нередко получается только с третьего раза. Для репозиции применяют тракционные аппараты. После операции проверяют положение и подвижность костей, если все в порядке, стопу иммобилизуют лонгетой до полного восстановления.
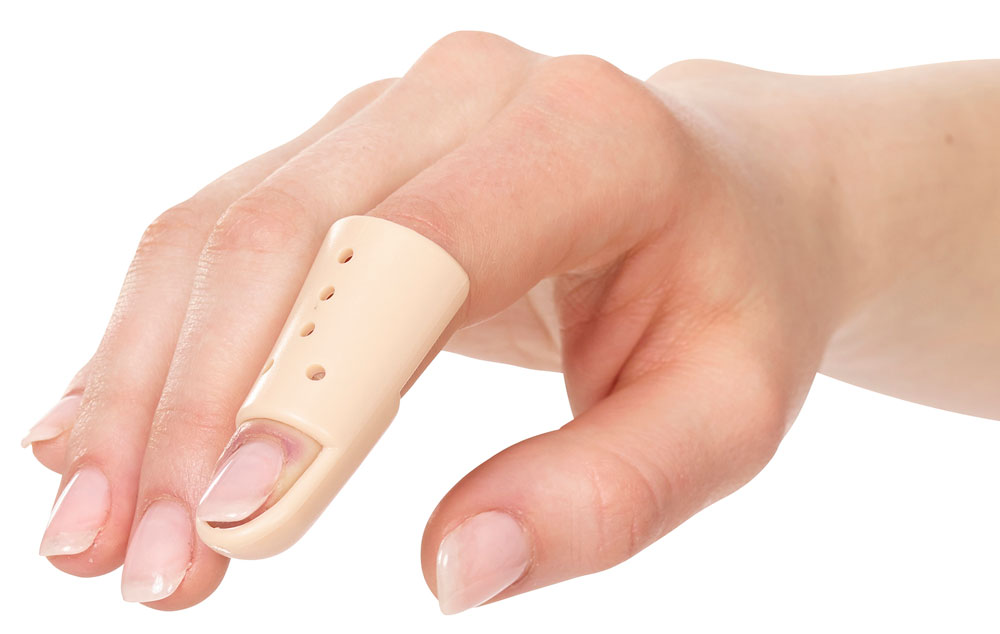
Съемная повязка

Полимерная повязка применяется при переломах большого, среднего, пальца или мизинца. Она фиксирует палец в неподви?
