Постельный режим при переломе

Постельный режим, он же лечебное лежание, должен выполняться по определенным правилам. Стоит понимать, что то, что под этим термином понимают многие, настоящим постельным режимом не является вовсе, говорят врачи. О том, какие варианты переносить болезнь не на ногах и как следует правильно лежать, АиФ.ru рассказали специалисты.
Виды режима
«Постельный режим в правильном его и изначальном понимании прописывается людям с переломами, кровотечениями, после каких-то хирургических вмешательств, чтобы по максимуму была снижена нагрузка на организм» — говорит врач-иммунолог Анна Шуляева.

Постельный режим бывает разным, врачи называют его вариабельным. «Постельный режим выписывают людям, которым нельзя двигаться в принципе и даже вставать в туалет. При ОРВИ или ОРЗ нам обычно предлагают домашний режим — тот, что поможет организму запасти энергию для работы иммунитета, а не тратить ее на физические нагрузки, например, ходьбу. Только в случае домашнего режима организм будет лучше находить в себе резервы для борьбы. Также бывает полупостельный режим, когда 50 на 50 человек может как лежать, так и ходить, но обычно речь идет о передвижениях по квартире. Есть и сидячий режим, тоже проводящийся в кровати» — отмечает иммунолог.
Вообще официальная градация режимов такова:
- Строгий — вставать и садиться нельзя вообще;
- Расширенный — его назначают при общем удовлетворительном состоянии, в положение сидя при нем можно находиться 5-40 минут в день;
- Палатный — до 50% времени можно сидеть в течение дня, передвигаться допускается только на расстояние 150 м;
- Свободный — можно ходить по лестнице на 3 этажа, ходить по ровной местности до 1 км с отдыхом через каждые 150 м;
- Щадящий — ходить можно уже до 3 км с обязательным отдыхом;
- Щадящее-тренирующий режим — уже подключаются силовые физнагрузки.
Как выдерживать?
У многих возникает вопрос: где и как надо лежать, чтобы больше пользы было от такой терапии. «Лежать можно, где угодно — неважно постель это или нет. Если постельный режим прописан частично при каких-то нетяжелых заболеваниях, то лежать можно и в кровати, и на диване. Если же постельный режим прописывается человеку с переломом или какими-то кровотечениями, а также после хирургического вмешательства, когда вставать категорически нельзя, то, как правило, лежать придется на кровати и использовать дополнительно специализированный антипролежневый матрас. Если такого нет, то близким, ухаживающим за таким человеком, надо будет регулярно его поворачивать и массировать, а также обрабатывать спину и области кожи, которые соприкасаются с матрасом» — говорит Анна Шуляева.

Атрофия мышц
Строгий постельный режим — скорее, исключение из правил. Который назначается редко. Ведь длительное пребывание в обездвиженном лежачем состоянии может стать причиной серьезных проблем дальше. На фоне длительного постельного режима нередки атрофия мышц, обездвиженность суставов, потеря костями кальция, что становится причиной развития остеопороза.
«Если под термином „лечебное лежание“ имеется в виду „постельный режим“ как сопутствующий метод терапии различного рода заболеваний и посттравматических состояний, то он в определенных случаях необходим, но должен быть недолговременным.
Мышцы обязаны работать. Даже при постельном режиме рекомендуется пассивная лечебная физкультура, отдаленные части, т.е. пальцы кисти и стопы должны обязательно двигаться (хотя, конечно же, многое зависит от диагноза и состояния здоровья).
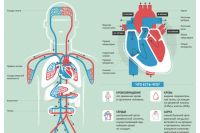
Поскольку мышцы являются определенной зоной кровообращения, у каждой из них — свой биоритм, каждая участвует в активном кровоснабжении прилегающих участков. Благодаря ритмическим сокращениям мышца „проталкивает“ кровь по сосудам, тем самым обогащая ткани необходимым кислородом. При долговременном бездействии может возникнуть мышечная атрофия, ухудшаться текучесть крови, возникать трофические процессы в тканях. Наша кожа — очень большой орган (2,5 кв.м.), поэтому очень важен процесс кровоснабжения, обогащения кислородом и питательными веществами.
Длительность постельного режима должна соответствовать тяжести заболевания пациента. Например, травмированная конечность может находиться в покое, а все остальные мышцы и суставы можно дозировано физически нагружать. Это будет способствовать скорейшему восстановлению и выздоровлению» — отмечает врач по лечебной физкультуре и спортивной медицине высшей категории, заведующий отделением лечебной физкультуры клинико-диагностического центра «Мединцентр» (фидиал ГлавУпДК при МИД России) Александр Сибилев.
Постельный режим — это важная часть лечебных и реабилитационных мероприятий. Поэтому ему надо следовать правильно и согласно всем рекомендациям врача.
Смотрите также:
- Когда абонемент не нужен. Как больше двигаться, не выделяя времени на спорт →
- Фитнес на удаленке: как заниматься дома, когда рядом нет тренера →
- Электростимуляция мышц — в чем суть такого лечения? →
Источник
Самые распространённые переломы — это перелом запястья, компрессионный перелом позвоночника и шейки бедра.
Перелом запястья чаще случается у женщин до 75 лет. В основном такие переломы происходят, когда человек во время падения машинально выставляет руку перед собой и приземляется на неё. Если после падения боль не стихает, а область запястья начинает опухать, то следует немедленно обратиться к врачу. Для того чтобы выяснить есть ли перелом, проведут рентгенологическое обследования, а также предложат пройти тест на плотности костной ткани. Именно с его помощью можно выяснить является ли перелом следствием остеопороза.
Лечение при таком переломе консервативное: после вправления накладывается гипс. В первые три дня опухоль ещё не спадёт, для её снижения рекомендуются разные упражнения для пальцев поломанной руки, например, можно рассыпать и затем собирать горох или другие мелкие предметы. После того как боль утихнет, нужно проконсультироваться с физиотерапевтом, который назначит руке подходящую нагрузку. Также можно взять маленький комок пластилина (диаметром 1 см) и катать его в течение одной минуты, с каждым днём увеличивая размер комка.
Компрессионный перелом позвоночника — это разрушение в позвонках позвоночного столба, который ослаблен остеопорозом. Такое разрушение вызывает сильные боли и может стать причиной искривления верхней части позвоночника. Поэтому такой перелом требует более длительного покоя. Врач рекомендует соблюдать постельный режим в течение 3-4 недель. Особенно к этому должны прислушаться пожилые пациенты, у которых срастание костей происходит не так быстро как у молодых.
После постельного режима нужно расхаживаться в течение нескольких месяцев. Если есть проблемы с чувствительностью в ногах или же с движениями, в таком случае следует немедленно проконсультироваться с нейрохирургом. В первые 3-4 месяца категорически запрещается поднимать тяжесть, совершать повороты или наклоны туловища. Применение специальных корсетных поясов поможет максимально снизить движения в повреждённом отделе позвоночника, и процесс восстановления будет протекать быстрее.
Выздоровление после перелома шейки бедра занимает много времени. Если же всё протекает без осложнений, то обязательно под наблюдением доктора с 10-го дня можно усаживаться в кровати. Приблизительно через две недели пациенту можно потихоньку вставать возле кровати и стоят при помощи палочки, стула или ходунков. После трёх недель нужно пробовать передвигаться.
Автор: К.М.Н., академик РАМТН М.А. Бобырь
Растяжка позвоночника в домашних условиях
Сегодняшняя занятость, стремительная скорость жизни и другие факторы неблагоприятно влияет на здоровье человека. Не является исключением и позвоночник. Поговорим о том, следует ли растягивать…
Какую опасность таит в себе сидячий образ жизни
Работа за компьютером в уютной домашней обстановке – это, несомненно, огромный плюс, однако наравне с этим имеется и существенный минус, который заключается в малоподвижном образе жизни.
Эффективность иглоукалывания при лечении грыжи позвоночника
Иглоукалывание (акупунктура или иглотерапия) – одно из направлений в традиционной китайской медицине, суть которого заключается в воздействии на организм человека путем вкалывания специальных игл в…
Чего позволяет добиться вакуумный массаж
Вакуумный баночный массаж избавит вас от остеохондроза и бронхита, поможет женщинам справиться с целлюлитом, убрать лишние жировые отложения и внести собственные изменения в свою фигуру, он молодит…
Источник
Перелом костей таза – это тяжелая шокогенная травма, которая в 68-80% случаев сочетается с повреждением мягких тканей, черепа, внутренних органов, закрытой травмой грудной клетки. Основная причина (54-70%) – ДТП (внутриавтомобильные, пешеходы, мотоциклетные). В зависимости от степени тяжести общего состояния летальность достигает 30%. От правильной первой помощи при переломах костей таза зависит исход (благоприятный, неблагоприятный).

Немного анатомии
Таз человека расположен у основания позвоночника и сформирован тремя основными костями. Наибольшая – парная тазовая кость. Это сросшиеся подвздошная, седалищная и лобковая кости, которые образуют вертлужную впадину для головки бедренной кости. Две другие – крестец, сочленяющий позвоночник с тазом и копчик (нижний отдел позвоночника). Связочный аппарат обеспечивает стабильность тазового кольца.
Спереди тазовые кости соединяются лонным сочленением, у женщин под тупым углом, у мужчин – под острым. Поэтому женский таз шире, чем мужской. Сзади располагаются крестцово-подвздошные суставы.
Таз делится на большой и малый. Большой таз формирует брюшную полость, где располагаются отделы тонкого и толстого кишечника. В малом тазу находятся органы мочевыделительной и репродуктивной системы. К костям крепятся мышцы позвоночника, спины, живота, бедер.
Виды переломов
Переломы тазовых костей условно делят на стабильные и нестабильные (со смещением).
Классификация стабильных повреждений тазового кольца (заднее полукольцо не затронуто):
- краевые разломы тазовой кости, отрыв верхней ости, седалищного бугра, гребня, перелом крыла подвздошной кости (краевой);
- полный перелом тазовой кости из-за прямого удара;
- поперечный перелом крестца.
Классификация травм горизонтальной нестабильностью при неполном разрыве заднего полукольца:
- односторонний перелом с ротацией костей «открытая книга», полное разъединение (разрыв) спереди в области лонного сочленения;
- латеральная односторонняя компрессия костей по принципу «закрытая книга» с полным разрывом переднего полукольца;
- двухстороннее смещение тазовых костей по типу «открытая книга».
Классификация повреждений с полной вертикальной нестабильностью (полный разрыв переднего и заднего полукольца в области связок):
- односторонний;
- односторонний полный;
- двухсторонний.
В отдельную классификацию выделяют травмы вертлужной впадины. К простым элементарным переломам относят повреждение передней или задней стенки, передней или задней колонны, поперечный перелом впадины. Сложные ассоциированные переломы – T-образное повреждение, обе колонны, задняя полусфера + передняя колонна, задняя стенка + задняя колонна, поперечный перелом с повреждением задней стенки.

Симптомы перелома костей таза
При первичной оценке ортопедического статуса обнаруживается нестабильность и деформация тазового кольца и основные признаки перелома:
- укорочение одной нижней конечности;
- патологическая деформация, асимметрия;
- резко ограниченные или заблокированные какие-либо движения;
- припухлость, отечность;
- резкие боли;
- утолщение суставов;
- выраженная пульсация в конечностях;
- расстройство чувствительности (парестезия) из-за повреждения нервов и нервных стволов;
- диффузные кровоизлияния в кожу в области промежности при нарушении целостности магистральных кровеносных сосудов, кровь с моче.
При переломе сустава и повреждении связок пострадавший может находиться в положении «лягушки» − ноги согнуты в коленях, бедра разведены в стороны, стопы направлены наружу. Значимый симптом для диагностики перелома тазовых костей – «прилипшая пятка». Пострадавший не может самостоятельно приподнять ровную ногу и удержать ее на весу, только при посторонней помощи.
Характерные болевые признаки:
- острая боль при малейшем движении, которая провоцирует развитие шокового состояния;
- симптом Ларрея – боль при надавливании на крылья подвздошных костей и попытке их развести в стороны;
- симптом Вернейля – боль при компрессии лонных костей.
Как оказать первую помощь при переломе костей таза
При переломах костей таза первую помощь оказывают на догоспитальном этапе. Действия по оказанию неотложной помощи отличаются по характеру и зависят от преобладающих повреждений, степени тяжести общего состояния, наличия осложнений.
Перелом костей таза в большинстве случаев вызывает травматический шок. При запоздалых реанимационных мероприятиях 6-20% случаев заканчиваются летальным исходом, в зависимости от разновидности сопутствующих осложнений.
Что делать при переломе костей таза
До приезда специализированной бригады необходимо оказать такие неотложные действия:
- срочно вызвать скорую помощь;
- измерять пульс пальцевым методом в районе запястья, оценить дыхание (частоту, интенсивность, ритм);
- обеспечить максимальный покой, по возможности обездвижить шейный отдел позвоночника;
- дать выпить любые анальгетики (болеутоляющие), которые есть под рукой, в домашней или автомобильной аптечке;
- чтобы уменьшить прогрессирование травматического шока, человека нужно поить теплым солевым раствором (чистая вода с добавлением 1 ст. л. поваренной соли и 1 ч. л. пищевой соды на литр воды);
- с целью предупреждения нарушения работы сердца, нервной системы можно дать настойку валерианы, Корвалол, Валокордин (по 20 капель).

Последствия травмы таза
Так как в большом и малом тазу располагаются крупные нервы, нервные стволы, артериальные магистрали, вены крупного калибра, часто развиваются осложнения на фоне политравмы.
Ранние последствия при переломе костей таза при отсутствии оказания квалифицированной помощи:
- артериальные, венозные кровотечения;
- частичный или полный паралич нижних конечностей;
- травмы нижнего отдела позвоночника;
- кровоизлияния в брюшную полость, разрывы внутренних органов, внутренние кровотечения;
- скальпирование кожи бедра, туловища (более чем на 20%);
- нарушение функциональности всего опорно-двигательного аппарата;
- синдром сдавления конечностей.
Как транспортировать больного с переломом костей таза
Для подготовки к транспортировке пострадавшего уложить на спину, на любую твердую поверхность (деревянный щит, снятое дверное полотно), предварительно положив на него тонкий матрас или одеяло. Поза лягушки при переломах костей таза является оптимальной и менее травматичной при транспортировке в больницу. Под колени положить подушку или валик из полотенца, пледа. Таз зафиксировать отрезком ткани, платком к щиту, чтобы кости повторно не сместились. Если нижние конечности целые, нет закрытых или открытых переломов, разрывов артерий, к ногам приложить грелки или бутылки с теплой водой. Ноги зафиксировать к щиту круговыми повязками.
До приезда медицинских работников необходимо каждые 3-5 минут контролировать число сердечных сокращений. Если пульс нитевидный или не прощупывается, следует приподнять ножной конец щита на 30 см.
Если нет возможности обездвижить человека, это делают прибывшие врачи скорой помощи. Транспортируют на носилках, на спине с надежно зафиксированными ногами.
Диагностика и лечение
При поступлении пострадавшего в стационар продолжаются те же реабилитационные мероприятия, которые были начаты в скорой. Оказание первой помощи при переломе тазовых костей включает такие этапы:
- противошоковая терапия;
- поддержка жизненно важных функций – сердечная деятельность, дыхание, кровообращение;
- ранняя первичная фиксация нестабильных повреждений костей таза;
- обследование узкопрофильных специалистов для дальнейшего оперативного лечения (травматолог, хирург, нейрохирург, ангиохирург, уролог).
Диагностика включает первичный осмотр, рентгенологическое, ультразвуковое исследование, лучевую диагностику, компьютерную томографию костей таза.

Общие принципы лечения
При нестабильных повреждениях таза предусмотрена поэтапная хирургическая тактика – иммобилизация наружными аппаратами, окончательная стабилизация, погружной остеосинтез. Перелом вертлужной впадины фиксируется скелетным вытяжением. После стабилизации показателей гомеостаза (постоянство внутренних сред организма) проводят осеосинтез с применением винтов и пластин.
При политравмах нестабильный таз фиксируют стержневым наружным аппаратом в рамках противошоковой терапии. Затем проводят первоочередные операции по устранению внутренних кровотечений, разрывов органов. Следующие по срочности – операции при открытых переломах бедра, голени с обширным повреждением мягких тканей.
Перелом седалищной кости таза
Переломы седалищной кости связаны с падением на ягодицы. Чаще встречаются у женщин, так как у них центр тяжести при падении находится в тазу (у мужчин центр тяжести в плечах, поэтому при падении они чаще приземляются на спину).
Повреждения бывают односторонние, двухсторонние. При изолированном переломе прогноз благоприятный, с полным восстановлением функций опорно-двигательной системы. Редко встречаются открытые переломы с повреждением и смещением бугров подвздошных костей. Это тяжелая травма с длительным лечением и реабилитацией.
Лечение таких повреждений проходит в позе лягушки. Это оптимальное расположение тазовых костей для быстрого сращения.
Перелом лонной кости таза
Переломы лонной кости всегда стабильные. Таз может противодействовать физический силе и не допускать смещения. Крайне редко лонные кости смещаются, в результате создается угроза разрыва мочевого пузыря. В этом случае проводят закрытую чрезкожную репозицию с применением костодержателя или однозубого крючка.
Части костей фиксируют винтом, который вводят вдоль направляющей спицы. Это малоинвазивная методика, которая протекает без осложнений, бескровно и хорошо переносится пациентами.
У пациентов с переломом лонной кости при падении с высоты параллельно диагностируется черепно-мозговая травма. Проявляются симптомы психомоторного возбуждения. Из-за неадекватного поведения есть риск повторного смещения костей. Таким больным полукольцо таза стабилизируют аппаратом наружной фиксации на 6 недель.
Перелом вертлужной впадины
Изолированные переломы вертлужной впадины не угрожают жизни человека, но протекают тяжело с сильными болевыми ощущениями. Сложные переломы требуют несколько доступов к анатомическим областям в месте повреждения.
Если перелом вертлужной впадины сопровождается вывихом бедра, требуется жесткая фиксация всего таза. При этом состояние пациента тяжелое, не позволяющее провести репозицию костных отломков в течение 1-2 недель. Это связано с тем, что не всегда удается одномоментно вернуть головку бедренной кости в суставную сумку.
Операция при переломе таза
Консервативное лечение переломов таза не является эффективной методикой. Поэтому хирургическая операция – единственный способ добиться положительных результатов при восстановлении функциональности организма.
Что дает операция:
- устранение шокового состояния;
- ранняя стабилизация тазового кольца;
- точная репозиция отломков;
- активация больного во время постельного режима;
- снижение риска гипостатических осложнений – пневмония, атрофия мышц, нарушение питания тканей, гипоксия.
Переломы со стабильностью тазового кольца лечат хирургическим методом только при разрыве симфиза. Лобковые кости соединяют циркулярным проволочным швом, металлическими пластинами. Затем в течение 6 недель проводят лечение на гамаке.
Операция при разрушении дна вертлужной впадины и выхода головки бедренной кости заключается в фиксации фрагментов платинами и шурупами.
При нарушении целостности тазового кольца для остеосинтеза используют шурупы, пластины, аппараты наружной фиксации.
Сколько заживает перелом
Первую оценку при переломах костей таза можно проводить не ранее, чем через 1,5-3 месяца с момента травмы. В этот период обращают внимание на такие параметры:
- качество репозиции (сопоставление отломков);
- наличие местных и общих осложнений;
- длительность постельного режима после остеосинтеза;
- риск инвалидизации при множественной травме.
После того, как проведут завершающую внутреннюю фиксацию тазовых костей, постельный режим составляет 7-12 суток. В среднем в стационаре пациент находится 12-16 недель (3-4 месяца). Пациенты с переломами вертлужной впадины должны наблюдаться в течение 1-5 лет для предупреждения развития отдаленных негативных последствий.
Постельный режим при краевых переломах 1-1,5 месяца. Трудоспособность восстанавливается через 10-12 недель.
При повреждении вертлужной впадины и нарушении анатомии тазобедренного сустава пациент находится на вытяжке 8-10 недель. Следующие полгода ходит на костылях. Затем в течение 1-2 лет пользуется тростью.
Использование средств наружной фиксации ускоряет реабилитационный процесс. Трудоспособность в большинстве случаев восстанавливается через 4-5 месяцев. Если применить только внутренний остеосинтез, этот срок продлевается на 1-2 месяца, человек сможет ходить без костылей не ранее, чем через полгода.
Реабилитация после перелома таза
Реабилитационные мероприятия начинаются сразу после стабилизации общего состояния пациента, устранения шока, опасных для жизни состояний.
Находясь на постельном режиме, показаны первые пассивные движения для профилактики астении, застоя в легких. Движения помогают предупредить развитие контрактур (патологические ограничение движений в суставах), анкилоза (полная дисфункция сустава).
Комплекс упражнений ЛФК постоянно расширяется. С пациентом занимается реабилитолог, который учитывает степень тяжести травмы, возрастные особенности больного.

По мере восстановления организма показаны такие физиотерапевтические процедуры:
- легкие массажи, грязелечение, бальнеотерапия;
- использование местных фармакологических средств – мази, гели, крема;
- прием витаминных комплексов с содержанием кальция, фтора;
- соблюдение режима питания – сбалансированная пища, включение в рацион продуктов, богатых кальцием (кисломолочный творог, йогурт, молоко), белками (морская рыба), овощей и фруктов;
- пешие прогулки на свежем воздухе, плавание в бассейне.
Последствия перелома таза
Одним из самых первых отдаленных последствий перелома таза являются болевые ощущения. Наличие боли связано с деформацией костей, неврологическими, урогенитальными осложнениями. Дискомфорт и болезненность проявляется при переносе тяжести с ноги на ногу, и затихает после физического отдыха.
Симптом может развиться из-за сколиотической деформации позвоночника в результате травмы. В отдаленной перспективе развивается остеохондроз и дорсопатия (боли в результате развития болезней костно-мышечной системы, чаще возникают в туловище, голове, конечностях).
При вертикальном смещении костей таза формируется стойкая видимая деформация. Человек не может сидеть ровно на ягодицах, при опускании на стул вынужден наклоняться в сторону смещения костей.
Частая причина нетрудоспособности пациента – посттравматическая нейропатия (патология периферических нервов). При вертикально нестабильных переломах повреждение крупных нервных стволов наблюдается у 45% больных.
В каждом втором случае диагностируется ушиб мочевого пузыря. При запоздалой медицинской помощи, не устранении патологической ротации костей в последствие развиваются такие осложнения:
- недержание или задержка мочи;
- спастичность и вялость пузыря;
- ложные позывы, частые мочеиспускания;
- рецидивирующие инфекции мочевыводящих путей;
- обратный отток мочи в мочеточники.
Причины необратимой деформации тазовых костей:
- необоснованный отказ от хирургического лечения при нестабильных переломах;
- неправильная тактика и план оперативного лечения;
- недостаточная работа над полным возобновлением анатомических форм, особенно задних отделов таза;
- пренебрежение систематическим рентгенологическим контролем.
Одним из серьезных посттравматических последствий для мужчин является половая дисфункция. Сексуальные расстройства развиваются на фоне сосудистых, мочеиспускательных, неврологических, психогенных нарушений. Из-за повреждения уретры у каждого второго пациента мужского пола развивается импотенция.
Патологические последствия можно предупредить, если улучшить рентгеновский контроль, качество трактовки полученных результатов и корректировать тактику лечения.
Источник
