Последствия нелеченных переломов
С наступлением консолидации еще далеко не заканчивается излечение поврежденной конечности.
Требуется более или менее длительный промежуток времени на уничтожение патологических изменений, остающихся в организме после переломов. Изменения эти разнообразны и касаются мягких тканей и костей.
Влияние переломов на мягкие ткани и кости

Кожа
Кожа долго остается синюшной и холодной; на ней нередко наблюдаются резкие трофические изменения.
Мышцы
Атрофия мышц начинает развиваться в ближайшие дни и бывает особенно резко выражена при пара- и интраартикулярных переломах; она ограничивается сегментом переломанной конечности или захватывает ее целиком; одновременно падает мышечный тонус. Пропорционально атрофии уменьшается и сила мышц.
По мере восстановления функции конечности атрофия может исчезнуть; в других случаях она только уменьшается, но окончательно не исчезает.
Причинными моментами для развития мышечной атрофии могут быть: длительная неподвижность конечности, сдавление мышц и нарушение их питания, прорастание соединительной тканью и раздражения, исходящие из места перелома.
Ослабление мышечной силы, с одной стороны, и обусловленная этим неуверенность при пользовании конечностью, равно как некоторая связанность и скованность, вызванные склерозом мышц, с другой — надолго задерживают полное восстановление функций.
Суставы и связки
Прилежащие к месту перелома суставы становятся тугоподвижными вследствие длительной иммобилизации, наличия кровоизлияния, воспалительного экссудата и отека, а также в результате сморщивания суставной сумки и связочного аппарата; этой тугоподвижности способствуют спайки между сухожилиями и их влагалищами, слабость мышц, их ретракция и сращения с окружающими тканями.
Особенно резко эти явления могут быть выражены при внутри- и околосуставных переломах.
Кости
Изменения со стороны костей выражаются в атрофии отломков, особенно дистального (данные Sudeck).
Прогноз при переломах костей

Переломы костей сами по себе редко приводят к гибели больных; в громадном большинстве случаев это бывает следствием побочных повреждений, ранений головного и спинного мозга при переломах черепа и позвоночника, разрывов мочевого пузыря и прямой кишки при переломах таза и т. п,
В другом ряде случаев жизнеопасными могут оказаться осложнения переломов: жировая эмболия, эмболия легочных артерий, delirium tremens, гипостатическая пневмония, равно как инфекция, развивающаяся при открытых переломах.
В отношении сохранения переломанной конечности существенную роль играет не столько нарушение целости кости, сколько повреждение мягких тканей, кожи, сосудисто-нервного пучка и инфекция, присоединяющаяся к открытым переломам.
На восстановление формы сломанной кости и функции конечности оказывают влияние возраст и состояние здоровья пострадавшего: переломы протекают лучше у детей и у здоровых субъектов, чем у стариков и больных.
Прогноз при переломах в значительной степени зависит от характера переломанной кости и степени повреждения мягких тканей. Переломы с небольшим количеством отломков, которые легко вправить, дают лучшие результаты, чем раздробленные, где правильно поставить отломки почти не представляется возможным.
Переломы диафизов протекают более благоприятно, чем пара- или интраартикулярные.
Восстановление формы кости и функции конечности в значительной степени зависит от рационального лечения и является важнейшим условием для благоприятного прогноза перелома, хотя даже при наилучшем лечении не всегда удается достигнуть желаемых результатов.
Источник
Теоретически все началось с R. Danis, ученика A. Lambotte, которому принадлежит термин «остеосинтез». R. Danis разработал теорию биомеханически стабильного остеосинтеза и сформулировал принципы анатомической реституции кости и ранней мобилизации пациента («Theorie et practique de l’osteosynthese», 1949).
В 1958 году сформулировали четыре принципа лечения переломов, которые должны соблюдаться не только при использовании метода внутренней фиксации, но и при переломах вообще. Принципы заключаются в следующем:
- анатомическое вправление фрагментов перелома, особенно при внутрисуставных переломах;
- стабильная фиксация, предназначенная для восполнения местных биомеханических нарушений;
- предотвращение кровопотери из фрагментов кости и из мягких тканей путем атравматичной оперативной техники;
- активная ранняя безболезненная мобилизация мышц и суставов, прилежащих к перелому, и предотвращение развития «переломной болезни».
Необходимо помнить, что лечение шока и повреждений, которые угрожают жизни пациента, имеют приоритет перед любой операцией на кости. Переломы черепа, позвоночника, политравма требуют незамедлительного вмешательства. Переломы проблемных зон, такие как суставы, осложненные диафизарные переломы, требуют лечения не позднее 4-5 дней после травмы. Менее проблемные переломы: закрытые, простые диафизарные, переломы по принципу зеленой ветки, переломы лопаток – позволяют отложить оперативное вмешательство на срок до 14 дней.
Почему применение гипсовых повязок ошибочно?
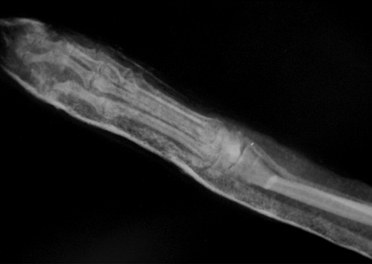
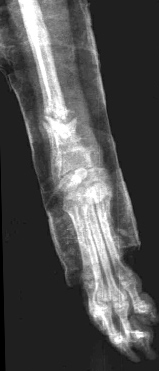
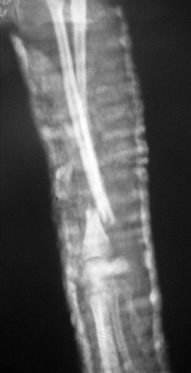 Рис. 1. Перелом эпифиза лучевой и
Рис. 1. Перелом эпифиза лучевой и
Рис. 2. Вторичное смещение костных отломков локтевой кости.
- низкая устойчивость соединения отломков (после наложения гипсовой повязки сохраняется подвижность фрагментов до 2 град. при допустимых 0,5);
- невозможно создать компрессию (рис. 1);
- повреждение мягких тканей (пролежни, нарушение трофики);
- нарушение кровообращения в результате резкого ограничения функции поврежденной конечности;
- контрактура суставов;
- ограничение функции поврежденной конечности;
- вторичное смещение костных отломков (Рис. 2);
- отсутствие точной полной репозиции;
- несоответствие принципам функционального лечения переломов;
- атрофия мягких тканей;
- является фактором дополнительного беспокойства для животного;
- несращения, псевдоартроз.
Применение гипсовых повязок при лечении переломов противоречит принципам стабильно-функционального остеосинтеза, т.к. не обеспечивает комплекса оптимальных условий заживления перелома: нет сопоставления отломков, отсутствует высокая жесткость фиксации отломков, нарушено кровоснабжение и не сохранены функции поврежденной конечности.
Основные осложнения, с которыми приходится сталкиваться ветеринарному врачу при лечении переломов, это:
- замедленное (неполное) сращение и несрастание (Рис.3,4);
- остеомиелит;
- порочное срастание костной ткани;
- патологические процессы при переломе;
- саркома в месте перелома;
- жировая эмболия.
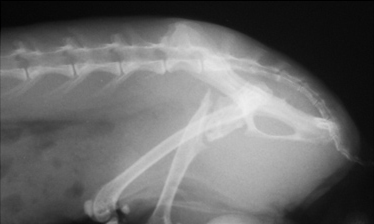
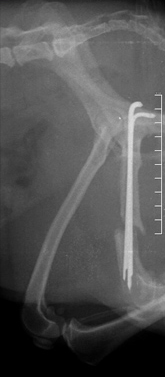 Рис. 3. Рис. 4.
Рис. 3. Рис. 4.
При замедленном (неполном) сращении и несрастании необходимо понимать факторы, оказывающие влияние на время, отведенное для заживления перелома. К таким факторам относят:
- возраст (плохая минерализация, чрезмерная ломкость, плохая способность к регенерации у старых животных, «мягкие» кости у молодых);
- метод лечения (неадекватная стабилизация перелома, нарушение принципа стабильного и функционального остеосинтеза);
- тип перелома (чрезмерный дефект участка перелома: нежизнеспособный фрагмент кости, потерянный имплантат);
- поражение кости (когда имеет место инфекционный процесс); сопутствующие патологии (системные или местные болезни, идиопатические факторы).
Заключение о том, что перелом срастается медленно или не срастается вовсе, может быть сделано на основании рентгенологического исследования. Здесь можно выделить следующие особенности:
- при замедленном срастании: сохраняющаяся линия перелома при наличии признаков протекания процессов заживления; открытая мозговая полость; неровные поверхности линии перелома; отсутствие склероза.
- при несрастании: промежуток между концами сломанной кости; закрытая мозговая полость; склероз; гипертрофия или атрофия концов кости.
Несрастание перелома классифицируется по системе Вебера-Сича, описанной в 1976 г. Согласно этой классификации несрастание переломов делят на две группы: биологически активные (жизнеспособные) и биологически неактивные (нежизнеспособные). Эти две группы подразделяют на более специализированные по причине их возникновения и рентгенологическому проявлению:
Биологически активные несрастания
- Гипертрофическое несрастание (мозоль в виде «конечности слона»). Происходит мощное формирование мозоли, но ей не удается соединить концы кости обычно из-за ротационной неустойчивости (Рис. 5, 6).

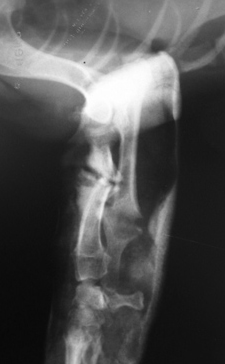
Рис. 5, 6. Гипертрофическое несрастание перелома.
- Гипертрофическое несрастание в легкой степени. Происходит некоторое формирование мозоли, но также без перекрытия щели. Причина чаще заключается в ротационной или/и угловой неустойчивости (Рис. 7).
- Олиготропное несрастание. Отсутствует или происходит очень ограниченное формирование мозоли. Обычно причиной является авульсионное повреждение, которое лечат консервативным путем. Такой тип несрастания может произойти, если присутствует сопутствующая системная болезнь, например гиперадренокортицизм, гиперпаратиреоз (Рис. 8).
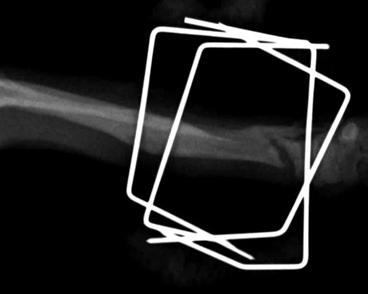
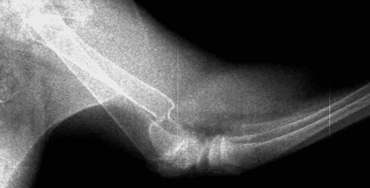 Рис. 7. Гипертрофическое несрастание в легкой степени.
Рис. 7. Гипертрофическое несрастание в легкой степени.
Рис. 8. Олиготропное несрастание.
Биологически неактивные несрастания
- Дистрофическое несрастание.
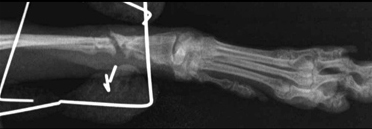 Рис. 9. Дистрофическое несрастание.
Рис. 9. Дистрофическое несрастание.
Промежуточный фрагмент объединяется только с одним из двух главных фрагментов, и это ослабляет часть кости, которая не участвует в процессе заживления и приводит к формированию преграды (Рис. 9).
- Некротическое несрастание. Обычно при оскольчатых переломах, при которых исходная травма вместе с хирургическим вмешательством приводит к формированию бессосудистых, некротических частей в зоне перелома (Рис. 10).
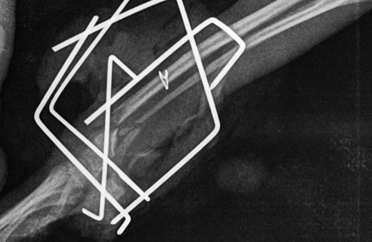
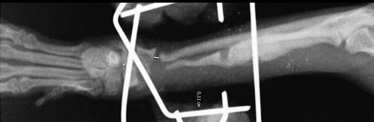 Рис. 10. Некротическое несрастание.
Рис. 10. Некротическое несрастание.
Рис. 11. Дефектное несрастание.
- Дефектное несрастание. Оно возникает в тех случаях, когда происходит значительная потеря вещества кости (Рис. 11).
- Атрофическое несрастание.
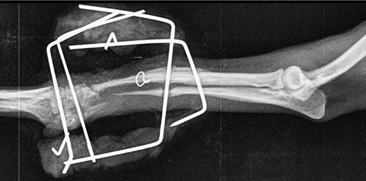 Рис. 12. Атрофическое несрастание.
Рис. 12. Атрофическое несрастание.
Данный тип несрастания свойственен собакам карликовых пород при простых переломах лучевой и локтевой костей (Рис. 12).
Лечение несрастания
При лечении замедленного срастания основной дилеммой для ветеринарного врача является выбор между необходимостью вмешаться в процесс заживления или просто подождать. Чаще всего причиной замедленного срастания является неустойчивость.
Причинами несрастания являются неустойчивость, препятствия для заживления, местная ишемия и системная или местная болезни. Неустойчивость – самая распространенная причина несрастания. Она появляется из-за несоответствующего выбора метода фиксации (Рис. 13); неадекватного применения метода фиксации (Рис. 14); инфекции.
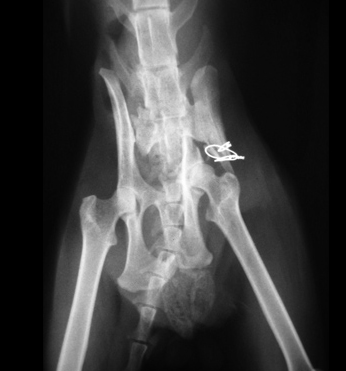
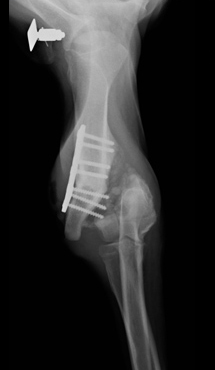 Рис. 13. Несоответствующий выбор.
Рис. 13. Несоответствующий выбор.
Рис. 14. Неадекватное применение метода фиксации.
Для лечения несрастания необходимо устранить неадекватную систему фиксации, для этого мозоль резецируют, стабилизируют перелом компрессионной пластиной или внешним костным фиксатором.
Преградами для заживления могут стать бедная васкуляризация фрагмента; большой дефект; некротический участок кости; свободный имплантат. В данной ситуации необходимо произвести резекцию некротического участка кости и заполнить дефект костным трансплантатом губчатого вещества. Затем добиться стабилизации участка перелома.
Местная ишемия возникает из-за повреждения мягких тканей; чрезмерной экспозиция; затрудненности за счет имплантатов. Необходимо избегать повреждения мягких тканей.
Системные (Рис. 16) и местные болезни (Рис. 15), приводящие к несрастанию: неоплазия, остеолиз, продуцирование костной ткани и минерализация мягкой ткани (Рис. 15); гиперпаратиреоз, гиперадренокортицизм (Рис. 16); болезни печени; почечный вторичный гиперпаратиреоидизм.
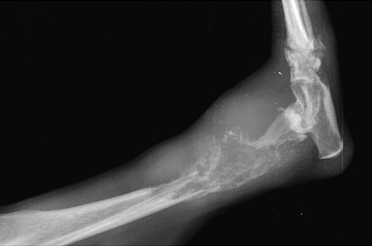
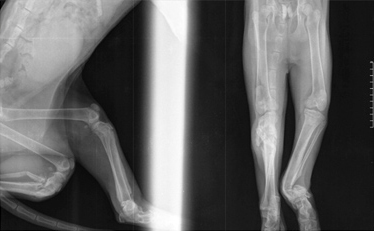 Рис. 15. Рис. 16.
Рис. 15. Рис. 16.
Остеомиелит
Как показало исследование (Caywood et al., 1978), 58% случаев остеомиелита является следствием слабой хирургической техники открытой репозиции. Следует выделить три основных фактора, приводящих к его возникновению: инфицированная рана; благоприятная среда для размножения бактерий; плохая васкуляризация кости.
Плохое кровоснабжение кости приводит к образованию секвестра. Такой секвестр может быть очагом инфекции. Инфекция, в свою очередь, приводит к ослаблению имплантата, нестабильности, и дальнейшему несрастанию. При возникновении остеомиелита необходимо провести оперативное лечение по удалению секвестров и имплантатов.
Существуют две формы клинического проявления:
- Острая – недомогание, отсутствие аппетита, гипертермия, на участке перелома типичные признаки воспаления (высокая температура, боль, припухлость и покраснение).
- Хроническая – системных признаков, как правило, нет, локально проявляется наличием свищей и хромотой.
Рентгенография. Характерные черты: припухлость мягких тканей (острая форма); лизис кости (Рис. 17); неравномерная периостальная реакция (Рис. 18); увеличенная плотность окружающих кость тканей (Рис. 18); формирование секвестров (хроническая форма) (Рис. 18).
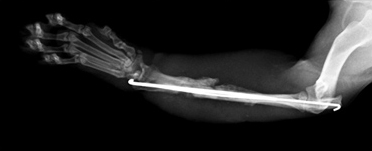 Рис. 17. Рис. 18.
Рис. 17. Рис. 18.
Лечение:
- стабилизация участка перелома; длительный курс антибиотикотерапии (4-6 недель);
- удаление имплантатов и дополнительно недельный курс антибиотикотерапии.
Порочное срастание костной ткани
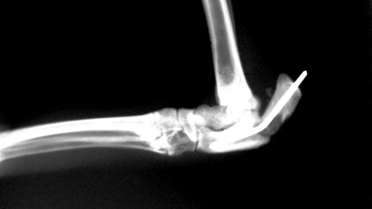
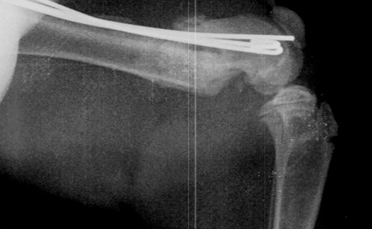 Рис. 19. Порочное срастание костной ткани.
Рис. 19. Порочное срастание костной ткани.
Рис. 20. Анатомически неправильное срастание и укорочение кости.
Анатомически неправильное срастание может привести к угловой или вращательной деформации и укорочению кости (Рис. 20). Выделяются два вида порочного срастания:
- функциональное (функция конечности не нарушается) срастание, не требующее лечения;
- нефункциональное (функция конечности нарушается) срастание, требующее лечения, которое зачастую не дает должных результатов, а подчас может даже ухудшить состояние.
К патологическим процессам при переломе относят гипотрофию мышц, спайки; тугоподвижность суставов; остеопороз. Эти изменения являются результатом прекращения функционирования или иммобилизации конечности.
При гипотрофии и тугоподвижности основным лечением является физиотерапия. В тех случаях, когда образуются изолированные контрактуры, можно прибегнуть к тенотомии в сочетании с физиотерапией и артродезом.
Саркома в месте перелома
Это состояние регистрируют у собак, но оно встречается и у кошек. Обычно клинические признаки развиваются не раньше чем через 5 лет после первичного лечения перелома, чаще у собак в возрасте от 1 до 3 лет. Как правило, поражаются собаки крупных пород, реже – мелких. При поражении саркомой развивается хромота, образование увеличивается. На рентгенографии видны характерные изменения (Рис. 15).
Лечение в основном носит симптоматический характер. В некоторых случаях оно будет заключаться в ампутации конечности, в сочетании с химиотерапией или без нее.
Жировая эмболия
Довольно редкая проблема. Жировая эмболия возникает при переломе трубчатых костей и попадании костного мозга в сосуды. Так как клинические признаки жировой эмболии – это внезапная смерть, в связи с этим не существует никакого лечения.
Список литературы:
- Ниманд Ханс Г., Болезни собак. Практическое руководство для ветеринарных врачей (организация ветеринарной клиники, обследование, диагностика заболеваний, лечение) – М.: «Аквариум ЛТД», 2001.
- Денни Хемиш Р., Баттервоф Стивен Дж., Ортопедия собак и кошек / Пер. с англ. М. Дорош и Л. Евелева. – М.: ООО «Аквариум – Принт», 2007.
- Шебиц Х., Брасс В. Оперативная хирургия собак и кошек / Перев. с нем. В. Пулинец, М. Степкин. – М.: ООО «Аквариум – Принт», 2005.
- Jesse B. Jupiter, M.D., Howard Lipton, M.D. Лечение внутрисуставных переломов дистальной части лучевой кости. М., журнал «Margo Anterior», №1, 2002.
- Магда И. И., Иткин Б. З., Воронин И. И. Оперативная хирургия с основами топографической анатомии домашних животных. 3-е изд., М., 1979.
- Ягников С. А. Внеочаговый остеосинтез (пособие к лекционному курсу). – М., 2003.
- Марюшена Т. О., Луцай В. И., Уша Б. В. Вторичный гиперпаратиреоз при хронической почечной недостаточности у собак. М., «Российский ветеринарный журнал», №3, 2011.
Источник
ПОСЛЕДСТВИЯ ПЕРЕЛОМА БЕДРА.
Перелом бедра опасен развитием тяжелого травматического шока и значительной кровопотерей.
При медиальных переломах может образоваться гематома в вертельной или паховой областях. Могут развиться поздние осложнения: длительное несращение перелома и ложный сустав шейки бедра, после открытого внутрисуставного остеосинтеза асептический некроз головки бедра, деформирующий артроз тазобедренного сустава, при открытых переломах может присоединиться анаэробная инфекция и развиться остеомиелит. В связи с нарушением внутрикостной артериальной сети страдает кровоснабжение, что отрицательно влияет на процессы регенерации кости, и развивается аваскулярный некроз фрагментов.
При латеральных переломах шейки бедра может развиться осложнение в виде нарушения сцепления отломков — раскачивание перелома и его неправильное срастание с деформацией и укорочением конечности. При переломе дистального конца бедренной кости в процесс вовлекается коленный сустав с развитием в нем гемартроза и реактивного выпота. Внутрисуставные переломы чреваты развитием тяжелых посттравматических остеоартрозов и стойких контрактур.
При переломах диафиза бедра развиваются осложнения, шок и значительная кровопотеря в гематому области перелома, сдавление сосудисто-нервного пучка, в связи с чем появляются отек, похолодание, побледнение нижней конечности с появлением зон нарушения чувствительности кожи и формируется сосудистая аневризма.
В послеоперационном периоде при длительном постельном режиме могут развиться осложнения: застойная пневмония, пролежни, тромбоэмболия.
Большая смертность отмечается при открытых (внутрисуставных) переломах. Также гораздо чаще возникают такие отдаленные последствия, как хронический посттравматический остеомиелит, деформирующий остеоартроз, контрактуры суставов, деформации и укорочение бедра, ложные суставы, нередко требующие повторных хирургических вмешательств и ортопедических пособий.
У детей и подростков при травме дистального отдела бедренной кости в зонах роста происходит разъединение кости по линии росткового хряща (травматический эпифизеолиз дистального эпифиза бедренной кости), что может в дальнейшем привести к нарушению роста конечности.
ПОСЛЕДСТВИЯ ПЕРЕЛОМА ВЕРХНЕЙ КОНЕЧНОСТИ, ИСКЛЮЧАЯ ЗАПЯСТЬЯ И КИСТЬ.
При переломе шейки лопатки со смещением фрагментов могут развиться паралич или парез дельтовидной мышцы из-за повреждения подкрыльцового нерва. Гемартроз — резкие боли в плечевом суставе, сопровождающиеся скоплением в суставе крови, он развивается при краевых переломах суставной впадины лопатки. Может возникнуть смещение отломков при переломе в области шейки лопатки, на поврежденной стороне отмечаются выбухание акромиального отростка лопатки и западение клювовидного отростка.
Переломы ключицы сопровождаются характерным смещением отломков, иногда происходит повреждение сосудисто-нервного пучка, плевры, кожных покровов концами смещенных отломков. Может произойти сдавление нервного сплетения в результате вышеизложенного и нарушаются чувствительность и кровообращение.
При внутрисуставных переломах плеча развивается гемартроз, при сильном ударе — раздавление головки на мелкие отломки между суставной поверхностью лопатки и дистальным отломком. Переломы большого бугорка очень часто сопровождаются вывихом плеча. Перелом хирургической шейки может осложниться повреждением сосудисто-нервного пучка, что вызывает парестезию и расстройство чувствительности в пальцах кисти, при повреждении подкрыльцового нерва развивается парез дельтовидной мышцы. При переломах в средней и нижней трети плечевой кости часто повреждается лучевой нерв с развитием его пареза или паралича.
При переломе в нижней трети диафиза может произойти повреждение или сдавление плечевой артерии с нарушением кровообращения, кислородного голодания мышц и нервов и развитием контрактуры Volkmann с когтеобразной деформацией кисти.
При надмыщелковых переломах в локтевом суставе может развиться небольшой реактивный выпот. При чрезмыщелковых переломах отмечается гемартроз. Локтевой нерв иногда повреждается при переломе внутреннего мыщелка. Внутрисуставные переломы плечевой кости, особенно переломы со смещением, дают высокий процент развития тяжелых, стойких артрогенных контрактур.
Перелом локтевого отростка может привести к развитию контрактуры. Перелом шейки и головки лучевой кости при смещении отломков иногда сопровождается повреждением лучевого нерва, приводящим к тяжелым нейротрофическим расстройствам. Наиболее тяжелым осложнением при диафизарном переломе предплечья является повреждение сосудов и нервов с последующим развитием ишемической контрактуры Volkmann.
ПОСЛЕДСТВИЯ ПЕРЕЛОМА НА УРОВНЕ ЗАПЯСТЬЯ И КИСТИ
При переломе ладьевидной кости часто образуется ложный сустав. Могут развиться артроз сустава, кистозные изменения в ладьевидной кости. Если не проводится лечение перелома полулунной кости, развиваются стойкий болевой синдром, асептический некроз кости, деформирующий остеоартроз. Перелом пястных костей периодически сопровождается смещением фрагментов, при этом резко нарушается удерживающая и хватательная функции пальцев и уменьшается сила сжатия в кулак. Перелом дистальной фаланги часто сопровождается подногтевыми гематомами, вызывающими сильную боль.
После любого повреждения верхних конечностей отмечаются функциональные нарушения, особенно при сочетании повреждений сосудов, нервов и сухожильно-связочного аппарата. Такие больные часто становятся инвалидами.
ПОСЛЕДСТВИЯ ПЕРЕЛОМА ПОЗВОНОЧНИКА.
72% случаев составляют переломы позвоночного столба без повреждения спинного мозга, а 28% случаев — с повреждением. При переломе остистых и поперечных отростков и дуг позвонков самым опасным является перелом зубовидного отростка II шейного позвонка, так как формируется отек продолговатого мозга с развитием бульбарного паралича и внезапного паралича дыхательных мышц. При переломе дуги позвонка может произойти смещение костных фрагментов и их проникновение в вещество мозга, что приводит к развитию парезов и параличей. При стабильном компрессионном оскольчатом переломе тела позвонка один из фрагментов, смещаясь кзади, сдавление или разрыв оболочки или вещества спинного мозга, что часто приводит к развитию спинального шока. Полная пара- или тетраплегия развивается при полном разрыве спинного мозга. Может быть сдавление спинного мозга субарахноидальной или субдуральной гематомой. Вялый паралич всех конечностей и расстройство функции тазовых органов развиваются при перерыве спинного мозга на уровне четырех верхних шейных позвонков, чувствительность сохраняется только на лице. Полный вялый паралич верхних и нижних конечностей, туловища и расстройство функции тазовых органов наступают при полном перерыве спинного мозга на уровне нижнешейных и I грудного позвонков. При разрыве спинного мозга на уровне VII шейного и X грудного позвонков развиваются паралич ног, нарушение функции тазовых органов и соответствующих органов, если разрыв спинного мозга произошел на уровне XI—XII грудных позвонков. При повреждении крестцового сегмента (I и II поясничных позвонков) наступает стойкое нарушение функции тазовых органов без пареза и паралича нижних конечностей. Со временем вялый паралич становится спастическим. У больных в результате трофических расстройств в области крестца и пяток образуются пролежни, развиваются цистит, восходящий пиелонефрит, и больные погибают от уросепсиса. Также быстро инфицируются пролежни, в связи с чем развивается сепсис. Может быть кровоизлияние в спинной мозг — при разрыве сосудов в области центрального канала рогов на уровне шейного и поясничного утолщений. При обширных кровоизлияниях происходит полное поперечное поражение спинного мозга. При поражении того или иного сегмента спинного мозга могут возникнуть проводниковые расстройства чувствительности, сегментарные нарушения (периферические вялые парезы, при давлении на боковые канатики спинного мозга — пирамидные симптомы).
Кровоизлияния, в пространстве окружающие спинной мозг, — эпидуральное и субарахноидальное. Гематомы эпидуральные бывают редко, при этом постепенно развиваются симптомы поперечного сдавления спинного мозга. Для субарахноидального (подоболочечного) кровоизлияния характерно острое развитие симптомов раздражения спинно-мозговых корешков и оболочек: интенсивные боли в спине, конечностях, ригидность шейных мышц. Развиваются парезы конечностей, проводниковые нарушения чувствительности и тазовые расстройства.
ПОСЛЕДСТВИЯ ПЕРЕЛОМА ЧЕРЕПА И КОСТЕЙ ЛИЦА
При повреждении осколком кости твердой мозговой оболочки наступает опасность инфицирования мозга, так как возникают сообщения между ликворными пространствами и придаточными воздухоносными областями. Основными осложнениями переломов костей основания черепа являются пневмоцефалия — поступление воздуха в полость черепа и ликворея — истечение цереброспинальной жидкости. Цереброспинальная жидкость истекает с большой примесью крови в острой стадии черепно-мозговой травмы. При повреждении твердой мозговой оболочки уже в раннем периоде может развиться гнойный менингит. В тяжелых случаях у больных сознание спутано, они беспокойны, отмечается расстройство сердечной деятельности и дыхания. При открытой черепно-мозговой травме, особенно при проникающих ранениях, вероятно инфицирование раны с развитием абсцесса мозга, энцефалита. У больных, перенесших черепно-мозговую травму легкой и средней степеней тяжести, развиваются осложнения в виде снижения работоспособности, упорных головных болей, амнезии, вегетативных и эндокринных нарушений на фоне развития воспалительных изменений в оболочках мозга, атрофических процессов в мозге, нарушения кровообращения и ликвороциркуляции. Если у больного была тяжелая черепно-мозговая травма, особенно костей лица, он остается инвалидом вследствие нарушения речи, движений, развития психических нарушений, снижения памяти, посттравматической эпилепсии. Хирургического вмешательства требует ряд последствий черепно-мозговой травмы: посттравматические гнойные осложнения (абсцессы, эмпиемы), тяжелый эпилептический синдром, гидроцефалия арезорбтивная и др.
Слепота может возникнуть вследствие ушиба или сдавления зрительного нерва гематомой, если произошел перелом основания черепа через канал зрительного нерва. В результате оскольчатых переломов могут возникнуть обширные дефекты черепа с развитием повышения внутричерепного давления и пролабирования в операционную рану мозга. При инфицировании раны может развиться остеомиелит.
Тяжелые последствия также развиваются в случае парабазальных повреждений стенки глазницы и лобных пазух: стойкие выраженные расстройства двигательной функции конечностей (грубый гемипарез, гемиплегия), речи (афазия тотальная, моторная, сенсорная), психики (травматическая деменция), длительные сумеречные состояния сознания, резко выраженные интеллектуально-мнестические расстройства, эпилептический судорожный синдром с частыми припадками, выраженные проявления паркинсонизма, лишающие больных способности к самообслуживанию.
Источник
