После перелома не заживает рана

Как срастается перелом? Для чего нам нужно знать, как происходит восстановление костной ткани и как заживает перелом? Дело в том, что многие пациенты считают, что если боль пропала, то можно либо снимать гипс, либо пытаться пользоваться поврежденной конечностью, и все будет хорошо. Также пациент очень часто задается вопросом, почему перелом срастается так долго, можно ли как-нибудь ускорить этот процесс.
В зависимости от повреждения кости (рис. 142) время ее восстановления бывает разным. Чем хуже кровоснабжение (рис. 143) поврежденной кости и чем больше ее диаметр, тем дольше будет происходить восстановление.
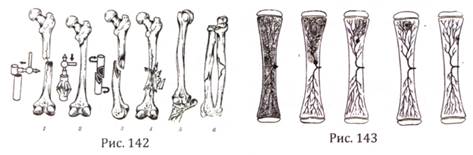
Немаловажную роль имеет вид перелома. Поднадкостничный перелом срастается быстрее, чем перелом оскольчатый. Для того, чтобы произошло срастание костей, необходимо, чтобы отломки находились близко друг к другу, ближе и точнее сопоставлены. Тогда кости срастутся быстрее и лучше. Также немаловажную роль играет кровоснабжение области перелома. В данном случае кровь, как поезд, приносит строительный материал в место, где это требуется.
Если в этом месте нарушено кровообращение, то перелом, как правило, срастается долго. Одну из главных ролей играет четкая неподвижность отломков. Если неправильно наложен гипс, или, что еще хуже, он сломан, то отломки не фиксированы и во время движения мышцы будут двигать кость и, таким образом, она не сможет правильно срастись. При любых нарушениях возможно формирование ложного сустава. То есть кости в месте перелома формируют сустав, и уже в этом месте будет происходить движение, как в суставе.
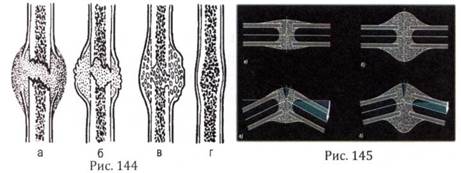
Давайте рассмотрим стадии срастания перелома (рис. 144). Предположим, что отрицательных факторов у нас нет, кость четко сопоставлена, зафиксирована, имеет хорошее кровоснабжение. Между отломками формируется соединительная ткань (рис. 144 а), потом в зависимости от поврежденной кости и масштаба повреждения формируется хрящевая ткань (рис. 144 б), которая со временем заменяется костной тканью (рис. 144 в-г). Самый первый этап, когда формируется соединительная ткань (рис. 145), характеризуется тем, что в этот момент отек и боль начинают постепенно угасать и пациенту кажется, что перелом уже сросся, но стоит ему снять гипс, как боль появится снова, и на этот раз сращение будет проходить гораздо длительнее. Формирование хрящевой ткани характеризуется тем, что кость в этот момент срастается не очень прочно, боль и отёк отсутствуют, но ткани все еще подвержены травматическому воздействию, и в начале нагрузки на поврежденную кость возможен повторный перелом. Поэтому очень важно выдержать сроки нормального сращения костной ткани, о которых вам расскажет ваш лечащий врач.
Как заживает рана? Рана — это, в первую очередь, повреждение покровной ткани, попросту кожи (рис. 146). Многие пациенты считают, что рана — это сущий пустяк, и даже нет смысла идти с маленьким порезом к врачу, но это не так!!! Любое повреждение кожных покровов способствует попаданию внутрь вредных для человека микроорганизмов (рис. 147).

Если поврежден палец, то на первый взгляд кажется, что это неопасно. Но вместе с травмирующим агентом может попасть микроорганизм, который вызовет, например, столбняк — заболевание, которое в настоящее время крайне тяжело излечивается и может оставлять страшные для пациента последствия. А ведь это только маленький порез!! Однако если не ввести специальное средство анатоксин (рис. 148) и еще, как в данном случае, иммуноглобулин, то возможно развитие столбняка.
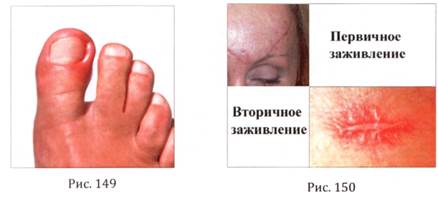
Другой пример. Девочка бегала летом на пляже, повредила палец на стопе. На первый взгляд, ранка незначительная, но если не посетить травмпункт, где ее обработают профессионалы, то микроорганизмы могут вызвать гнойное заболевание (рис. 149). В некоторых случаях придется лечить гнойную рану хирургически, в еще более тяжелых случаях происходит генерализация инфекции и человек погибает. Вот так маленькие повреждения могут иметь такие страшные последствия. Необходимо знать, что с любыми повреждениями кожных покровов нужно идти к травматологу в травмпункт, и он сам примет нужное решение. Бывают такие случаи, что после снятия швов, человек начинает работать поврежденной конечностью так, как это было раньше, и заносит инфекцию в область, где были швы. Возникает гнойное воспаление, или рана снова расходится. Но в таком случае ушивать ее нельзя, рана будет заживать вторичным натяжением (рис. 150) и оставит после себя некрасивый рубец. Если пациент обратился вовремя, то у него еще есть шанс, чтобы хирург очистил рану и ушил ее. В таком случае рана заживает первичным натяжением и рубца практически не видно.
Источник
 Заживление ран представляет собой сложный и динамический процесс замены омертвевших и отсутствующих клеточных структур, и слоев ткани.
Заживление ран представляет собой сложный и динамический процесс замены омертвевших и отсутствующих клеточных структур, и слоев ткани.
Процесс заживления ран у взрослого человека можно разделить на 3 или 4 этапа. Согласно трехфазной концепции выделяют воспалительную, фибробластическую и фазу созревания и ремоделирования ткани. В четырехфазной концепции есть фазы гемостаза, воспаления, пролиферации и ремоделирования.
При трехфазном подходе фаза гемостаза содержится в воспалительной фазе. Кроме того, некоторые фазы имеют более одного названия, например, ремоделирование или созревание и пролиферация или грануляция.
Воспалительная фаза наступает сразу после травмы и длится примерно 6 дней. Фибробластическая фаза наступает при прекращении воспалительной фазы и может длиться до 4 недель. Созревание рубцов начинается на четвертой неделе и может длиться годами.
В широких рамках этих фаз заключена сложная и скоординированная серия событий, которые включают хемотаксис, фагоцитоз, неоколлагенез, деградацию коллагена и ремоделирование коллагена. Среди других важнейших для заживления ран процессов можно выделить ангиогенез, эпителизацию и производство новых гликозаминогликанов (GAG) и протеогликанов. Кульминацией данных биологических событий является замена нормальных структур кожи опосредованной фибробластами рубцовой тканью.
Рубцевание
Все раны на коже взрослого человека заживают с образованием шрама, который представляет собой плотное образование, состоящее из соединительной ткани. То, каким будет итоговый рубец, зависит от степени и характера повреждений, индивидуальных особенностей организма и прочих факторов. 
Гипертрофическое и келоидное рубцевание
Иногда процесс заживления сопровождается избыточной пролиферацией фибробластов с образованием гипертрофического рубца, ограниченного участком раны. Еще более интенсивное размножение фибробластов может привести к образованию келоида. В отличие от гипертрофических, келоидные рубцы выдаются за границы травмированной области. При Келоидах коллаген гуще, расположен не регулярно и чаще вызывает боль. В гипертрофическом рубце коллаген тоньше и расположен более параллельно ране.

Гипертрофическое рубцевание встречаются во всех расах, хотя в меньшей степени у молодых и пожилых людей. Келоидное рубцевание чаще наблюдается у людей с не белым цветом кожи.
Атрофическое рубцевание
С другой стороны, не достаточное размножение фибробластов может приводить к формированию атрофического рубца, который формируется вследствие нехватки коллагена. В результате рубцовый слой получается очень тонким и область рубца располагается ниже уровня окружающего его кожного покрова. Такой вид рубцевания более характерен для светлокожих людей
Виды заживления ран
Конечным результатом любого процесса заживления является восстановление дефекта ткани.
Выделяют три основных вида заживления ран:
Первичное заживление
Отсроченное первичное заживление
Заживление вторичным натяжением.
Четвертый вид – это заживление, которое имеет место при поверхностных ранениях кожи.
Вид 1
Первичное заживление раны или заживление первичным натяжением происходит, когда края раны располагаются очень близко друг к другу либо соприкасаются. Этот способ заживления приводит к гибели минимального количества клеточных компонентов, характеризуется быстрым восстановлением целостности ткани и образованием малозаметного рубца.
Вид 2
Если края раны не были сведены немедленно, происходит задержка первичного заживления раны. Этот способ заживления может быть желателен в случае загрязненных ран. К четвертому дню фагоцитоз загрязненных тканей идет полным ходом, и происходят процессы эпителизации, отложения коллагена и созревания. Инородные материалы обволакиваются макрофагами, которые могут превращаться в эпителиоидные клетки, окруженные мононуклеарными лейкоцитами, образуя гранулемы. Обычно в этот момент рана закрывается хирургическим путем. Если рана не была должным образом очищена, может развиться хроническое воспаление, в результате чего появляются заметные рубцы.
Вид 3
Третий способ заживления известен как вторичное заживление или заживление вторичным натяжением. Вторичное заживление раны сопровождается значительно более интенсивной воспалительной реакцией, по сравнению с первичным заживлением. Для того, чтобы закрыть рану, организм вырабатывает большее количество гранулематозной ткани. Считается, что превращение фибробластов в миофибробласты, которые напоминают сократительную гладкую мышцу, способствует сокращению поверхности раны. Эти миофибробласты максимально присутствуют в ране с 10-го по 21-й день.
Вид 4
Эпителизация — это процесс, посредством которого эпителиальные клетки мигрируют и реплицируются через митоз и пересекают рану. В ранах, которые имеют не большую глубину, затрагивая только эпидермис и поверхностную дерму, эпителизация является преобладающим методом заживления. Раневая контрактура не является распространенным компонентом этого процесса, если в нее вовлечены только эпидермис или эпидермис и поверхностная дерма.
Последовательность событий при заживлении ран
После повреждения ткани, первичной реакцией обычно является кровотечение. Каскад вазоконстрикции и коагуляции начинается со сгущения крови, немедленно пропитывающей рану, что приводит к гемостазу. Далее, в результате процесса дегидратации образуется струп. Затем следует приток воспалительных клеток с выделением клеточных веществ и медиаторов. Происходит ангиогенез, реэпителизация, образование новых клеточных и внеклеточных компонентов.
Гемостаз
Первоначально травма приводит к оттоку крови и лимфатической жидкости. Также в ходе этого процесса создается начальный репаративный коагулят. При этом задействованы внутренние и внешние механизмы свертывания крови. Внутренний механизм осуществляется с помощью тромбоцитов, а внешний происходит при непосредственном участии тканевых факторов. После сужения сосудов тромбоциты прилипают к поврежденному эндотелию и выделяют аденозиндифосфат (АДФ), способствуя слипанию тромбоцитов и закрытию раны. После завершения кратковременной вазоконстрикции сосуды расширяются, что способствует притоку большего количества тромбоцитов и других клеток крови.
На этом этапе можно говорить о начале воспалительной фазы. Иногда воспалительную фазу выделяют в качестве отдельной, хотя она начинается во время фазы гемостаза, что подтверждает пересекающуюся природу процессов заживления.
Тромбоциты и лейкоциты выделяют множество факторов, ускоряющих процесс заживления. Альфа-гранулы высвобождают тромбоцитарный фактор роста (PDGF), тромбоцитарный фактор IV и трансформирующий фактор роста (TGF) -β). Происходят процессы воспаления, деградации коллагена и коллагеногенеза, образования миобластов из трансформированных фибробластов, роста новых кровеносных сосудов и реэпителизации.

Эти процессы опосредуются множеством цитокинов и факторов роста. Интерлейкины сильно влияют на воспалительный процесс. Фактор роста эндотелия сосудов (VEGF) и другие факторы ускоряют образование кровеносных сосудов, и некоторые из них выполняют несколько функций, таких как фактор роста фибробластов (FGF) -2, который влияет не только на процесс ангиогенеза, но и на процесс реэпителизации. Вазоактивные амины, такие как гистамин и серотонин, высвобождаются из плотных тел, обнаруженных в тромбоцитах. Фактор роста тромбоцитов (PDGF), наряду с Трансформирующим фактором роста бета (TGF-β), является мощным модулятором фибробластического митоза. Митоз обуславливает образование плодовитых коллагеновых фибрилл на более поздних стадиях. Фибриноген расщепляется на фибрин, и формирует основу для завершения процесса коагуляции. Фибрин обеспечивает структурную поддержку клеточных составляющих этапа воспаления.
Воспаление
Воспалительная фаза начинается во время фазы гемостаза. На раннем этапе воспалительной фазы преобладают полиморфноядерные лейкоциты (PMN), в то время как на более позднем этапе преобладают моноциты / макрофаги.
В течение первых 6-8 часов начинается следующая фаза процесса заживления, увеличивается количество PMN в ране. TGF-β облегчает миграцию PMN из окружающих кровеносных сосудов. Эти клетки очищают рану. PMN достигают своего максимального количества через 24-48 часов. Примерно к 72 часу их концентрация начинает уменьшаться. В это время высвобождаются другие хемотаксические агенты, включая FGF, TGF-β и TGF-α, PDGF и активированные плазмой комплементы C3a и C5a (анафилактические токсины). Они изолируются макрофагами или погребаются в струпе.
По мере дальнейшего развития процесса воспаления, из сосудов выделяются моноциты. После того, как моноциты покидают сосуды, их называют макрофагами. Макрофаги продолжают процесс очищения и вырабатывают различные факторы роста в течение 3-4 дней. Макрофаги управляют размножением эндотелиальных клеток с прорастанием новых кровеносных сосудов и дупликацией клеток гладких мышц. Многие факторы, влияющие на процесс заживления ран, выделяются макрофагами. К ним относятся TGF, цитокины и интерлейкин (IL) -1, фактор некроза опухоли (TNF) и PDGF.
Гранулирование
Данный этап состоит из нескольких подфаз. Эти субфазы не происходят в дискретных временных рамках, но представляют собой общий и непрерывный процесс. Подфазами являются фиброплазия, отложение матрикса, ангиогенез и реэпителизация.
Фиброплазия
Через 5-7 дней фибробласты мигрируют в рану, откладывая новый коллаген подтипов I и III. В начале нормального заживления ран преобладает коллаген типа III, но позднее его заменяет коллаген типа I.
Тропоколлаген является предшественником всех типов коллагена и трансформируется в шероховатом эндоплазматическом ретикулуме клетки, где пролин и лизин гидроксилируются. Возникают дисульфидные связи, позволяющие 3 нитям тропоколлагена образовывать тройную спираль, называемую проколлагеном. Поскольку проколлаген секретируется во внеклеточное пространство, пептидазы в клеточной стенке расщепляют концевые пептидные цепи, создавая истинные коллагеновые фибриллы.
Отложение матрикса
Рана насыщается гликозаминогликанами (GAG) и фибронектином, продуцируемым фибробластами. Эти GAG включают гепарансульфат, гиалуроновую кислоту, хондроитинсульфат и кератансульфат. Протеогликаны — это GAG, которые ковалентно связаны с белковым ядром и способствуют отложению матрикса.
Ангиогинез
Ангиогенез является продуктом отростков материнских сосудов. Формирование новой сосудистой сети требует деградации внеклеточного матрикса и базальной мембраны с последующей миграцией, митозом и созреванием эндотелиальных клеток. Считается, что основной фактор роста фибробластов (FGF) и сосудистый эндотелиальный фактор роста модулируют ангиогенез.

Реэпителизация
Реэпителизация происходит при миграции клеток с периферии раневой и придаточной структур. Этот процесс начинается с увеличения количества клеток в течение 24 часов. Деление периферических клеток происходит в течение 48-72 часов, в результате чего образуется тонкий слой эпителиальных клеток, который заполняет рану. Считается, что эпидермальные факторы роста играют ключевую роль на данном этапе заживления раны.
Эта последовательность субфаз может длиться до 4 недель в чистой и незагрязненной ране.
Ремоделирование / созревание
После третьей недели рана претерпевает множество изменений, известных как ремоделирование. Последние могут длиться годами после первоначальной травмы. Коллаген разлагается и откладывается равномерно, что не приводит к изменению количества коллагена, присутствующего в ране. Отложение коллагена при нормальном заживлении ран достигает пика на третьей неделе после образования раны. Сокращение раны (контракция) — это непрерывный процесс, который частично происходит из-за пролиферации специализированных фибробластов, называемых миофибробластами. По структуре миофибробласты напоминают сократительные гладкомышечные клетки. Сокращение раны происходит в большей степени при вторичном заживлении, нежели чем при первичном. Максимальная прочность на разрыв раны достигается к 12-й неделе.
Лечение ран
Современные исследования в области заживления ран направлены на изучение агентов, которые влияют на процессы, связанные с восстановлением поврежденных тканей. Лазерные методы и иные методы применяются для усиления пролиферации клеток, миграции клеток и ускорения заживления ран. Было показано, что среда, кондиционированная клетками человека, улучшает время заживления кожи после лазера.
Ткань плода может заживать без рубцов благодаря уникальным характеристикам эпителиальных и мезенхимальных клеток плода и особенностям функционированию иммунной системы.
Такие агенты, как богатая тромбоцитами плазма (PRP) и эритропоэтин (EPO), являются модуляторами, которые оказывают положительное влияние на регенерацию тканей и успешно используются для ускорения заживления ран. Пищевые факторы также имеют большое значение для правильного заживления ран. Улучшение нутритивного статуса взрослых коррелирует с улучшением заживления ран.
Было показано, что мед менее полезен для заживления ран несмотря на то, что его применяли с ранних времен. Мед также вызывает задержку заживления при определенных типах ран.
С другой стороны, опубликованы доказательства того, что лечение медом приводит к более быстрому заживлению не глубоких ожогов, по сравнению с обычными методами лечения. Инфицированные послеоперационные раны могут заживать быстрее с использованием меда, нежели с использованием антисептиков и марли. Однако имеющиеся доказательства воздействия меда на другие типы ран — низкого или очень низкого качества.
Согласно некоторым исследованиям лекарства с наибольшим риском негативного влияния на заживление ран и целостность кожи включают антибиотики, противосудорожные препараты, ингибиторы ангиогенеза, стероиды и нестероидные противовоспалительные препараты. С другой стороны, лекарства, способствующие заживлению ран, включают сульфат железа, инсулин, гормоны щитовидной железы и витамины.
Исследования на крысах показали что кора турецкой сосны ( Pinus brutia) увеличивает скорость заживления ран. Также было установлено, что алоэ древовидное (Aloe arborescens) обладает лучшими целебными свойствами по сравнению с алоэ вера.
Соответствующая неврологическая стимуляция также имеет значение для заживления ран. В отчете за 2013 год было показано, что вызванное капсаицином повреждение нерва приводило к невропатии мелких волокон и было связано с более медленным заживлением мелких ран.
Стволовые клетки продолжают оставаться новым рубежом исследований в арсенале стратегий заживления ран. Было показано, что стволовые клетки, в частности жировые стволовые клетки, улучшают заживление ран. Дальнейшие исследования в этой области представляются многообещающими. Экзогенные стволовые клетки добываются из мезенхимы, обычно получаемой из костного мозга, но доступной и из других источников, используются при незаживающих воспалительных ранах
Резюме
Исследование процессов связанных с заживлением ран восходит к древним временам и продолжается по сей день. Интерес вырос в 1900-х годах, и к 1960 году стало понятно, что время заживления раны может быть уменьшено до 50%, если будут созданы соответствующие условия. Начиная с этого времени, количество исследований планомерно увеличивается. Ученые стремятся понять не только огромный набор внутренних и внешних факторов заживления ран, но также внутриклеточные, внеклеточные, молекулярные и биохимические процессы и взаимодействия, которые способствуют заживлению.
Процесс заживления ран представляет собой совокупность взаимосвязанных и сопутствующих событий. Понимание этих процессов и факторов, которые оказывают на них влияние, продолжает расширяться.
Источник
