Подвывих при переломах

Ïðèçíàêè âûâèõà
Âûâèõàìè íàçûâàþòñÿ ñòîéêîå ñìåùåíèå ñóñòàâíûõ ÷àñòåé ñî÷ëåíÿþùèõñÿ êîñòåé, ñîïðîâîæäàþùååñÿ ïîâðåæäåíèåì ñóñòàâíîé ñóìêè. Ïðèçíàêàìè âûâèõà ñëóæàò:
- èçìåíåíèå ôîðìû ñóñòàâà;
- íåõàðàêòåðíîå ïîëîæåíèå êîíå÷íîñòè;
- áîëü;
- ïðóæèíÿùàÿ ôèêñàöèÿ êîíå÷íîñòè ïðè ïîïûòêå ïðèäàòü åé ôèçèîëîãè÷åñêîå ïîëîæåíèå;
- íàðóøåíèå ôóíêöèè ñóñòàâà.
Íàèáîëåå ÷àñòî âñòðå÷àþòñÿ òðàâìàòè÷åñêèå âûâèõè, îáóñëîâëåííûå ÷ðåçìåðíûì äâèæåíèåì â ñóñòàâå. Ýòî ïðîèñõîäèò, íàïðèìåð, ïðè ñèëüíîì óäàðå â îáëàñòü ñóñòàâà, ïàäåíèè. Êàê ïðàâèëî, âûâèõè ñîïðîâîæäàþòñÿ ðàçðûâîì ñóñòàâíîé ñóìêè è ðàçúåäèíåíèåì ñî÷ëåíÿþùèõñÿ ñóñòàâíûõ ïîâåðõíîñòåé. Ïîïûòêà ñîïîñòàâèòü èõ íå ïðèíîñèò óñïåõà è ñîïðîâîæäàåòñÿ ñèëüíåéøåé áîëüþ è ïðóæèíÿùèì ñîïðîòèâëåíèåì. Èíîãäà âûâèõè îñëîæíÿþòñÿ ïåðåëîìàìè — ïåðåëîìîâûâèõè. Âïðàâëåíèå òðàâìàòè÷åñêîãî âûâèõà äîëæíî áûòü êàê ìîæíî áîëåå ðàííèì.
Ïîìîùü ïðè âûâèõàõ
Ïîñêîëüêó ëþáîå, äàæå íåçíà÷èòåëüíîå äâèæåíèå êîíå÷íîñòè íåñåò íåñòåðïèìóþ áîëü, ïðåæäå âñåãî, Âû äîëæíû çàôèêñèðîâàòü êîíå÷íîñòü â òîì ïîëîæåíèè, â êîòîðîì îíà îêàçàëàñü, îáåñïå÷èâ åé ïîêîé íà ýòàïå ãîñïèòàëèçàöèè. Äëÿ ýòîãî èñïîëüçóþòñÿ òðàíñïîðòíûå øèíû, ñïåöèàëüíûå  ïîâÿçêè èëè ëþáûå ïîäðó÷íûå ñðåäñòâà. Äëÿ èììîáèëèçàöèè âåðõíåé êîíå÷íîñòè ìîæíî èñïîëüçîâàòü êîñûíêó, óçêèå êîíöû êîòîðîé çàâÿçûâàþò ÷åðåç øåþ. Ïðè âûâèõå íèæíåé êîíå÷íîñòè ïîä íåå è ñ áîêîâ ïîäêëàäûâàþò øèíû èëè äîñêè è ïðèáèíòîâûâàþò ê íèì êîíå÷íîñòü. Ïðè âûâèõå ïàëüöåâ êèñòè ïðîèçâîäÿò èììîáèëèçàöèþ âñåé êèñòè ê êàêîé ëèáî ðîâíîé òâåðäîé ïîâåðõíîñòè.  îáëàñòè ñóñòàâîâ ìåæäó øèíîé è êîíå÷íîñòüþ ïðîêëàäûâàþò ñëîé âàòû. Ïðè âûâèõå íèæíåé ÷åëþñòè ïîä íåå ïîäâîäÿò ïðàùåâèäíóþ ïîâÿçêó (íàïîìèíàåò ïîâÿçêó, íàäåâàåìóþ íà ðóêó äåæóðíûì), êîíöû êîòîðîé ïåðåêðåñòíûì îáðàçîì çàâÿçûâàþò íà çàòûëêå.
ïîâÿçêè èëè ëþáûå ïîäðó÷íûå ñðåäñòâà. Äëÿ èììîáèëèçàöèè âåðõíåé êîíå÷íîñòè ìîæíî èñïîëüçîâàòü êîñûíêó, óçêèå êîíöû êîòîðîé çàâÿçûâàþò ÷åðåç øåþ. Ïðè âûâèõå íèæíåé êîíå÷íîñòè ïîä íåå è ñ áîêîâ ïîäêëàäûâàþò øèíû èëè äîñêè è ïðèáèíòîâûâàþò ê íèì êîíå÷íîñòü. Ïðè âûâèõå ïàëüöåâ êèñòè ïðîèçâîäÿò èììîáèëèçàöèþ âñåé êèñòè ê êàêîé ëèáî ðîâíîé òâåðäîé ïîâåðõíîñòè.  îáëàñòè ñóñòàâîâ ìåæäó øèíîé è êîíå÷íîñòüþ ïðîêëàäûâàþò ñëîé âàòû. Ïðè âûâèõå íèæíåé ÷åëþñòè ïîä íåå ïîäâîäÿò ïðàùåâèäíóþ ïîâÿçêó (íàïîìèíàåò ïîâÿçêó, íàäåâàåìóþ íà ðóêó äåæóðíûì), êîíöû êîòîðîé ïåðåêðåñòíûì îáðàçîì çàâÿçûâàþò íà çàòûëêå.
Ïîñëå íàëîæåíèÿ øèíû èëè ôèêñèðóþùåé ïîâÿçêè ïàöèåíòà íåîáõîäèìî ãîñïèòàëèçèðîâàòü äëÿ âïðàâëåíèÿ âûâèõà.
Ïðèçíàêè ïåðåëîìà
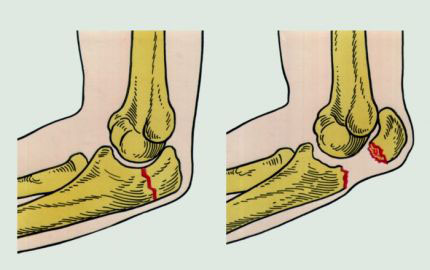 Ïåðåëîìàìè íàçûâàþò ïîâðåæäåíèå êîñòè ñ íàðóøåíèåì åå öåëîñòíîñòè. Ïåðåëîìû ìîãóò áûòü çàêðûòûìè (áåç ïîâðåæäåíèÿ êîæíîãî ïîêðîâà) è îòêðûòûìè (ñ ïîâðåæäåíèåì êîæíîãî ïîêðîâà). Âîçìîæíû òàêæå òðåùèíû êîñòè.
Ïåðåëîìàìè íàçûâàþò ïîâðåæäåíèå êîñòè ñ íàðóøåíèåì åå öåëîñòíîñòè. Ïåðåëîìû ìîãóò áûòü çàêðûòûìè (áåç ïîâðåæäåíèÿ êîæíîãî ïîêðîâà) è îòêðûòûìè (ñ ïîâðåæäåíèåì êîæíîãî ïîêðîâà). Âîçìîæíû òàêæå òðåùèíû êîñòè.
Ïðèçíàêàìè ïåðåëîìà ñëóæàò:
- äåôîðìàöèÿ êîíå÷íîñòè â ìåñòå ïåðåëîìà;
- íåâîçìîæíîñòü äâèæåíèÿ êîíå÷íîñòè;
- óêîðî÷åíèå êîíå÷íîñòè;
- ïîõðóñòûâàíèå êîñòíûõ îòëîìêîâ ïîä êîæåé;
- áîëü ïðè îñåâîì ïîêîëà÷èâàíèè (âäîëü êîñòè);
- ïðè ïåðåëîìå êîñòåé òàçà — íåâîçìîæíîñòü îòîðâàòü íîãó îò ïîâåðõíîñòè, íà êîòîðîé ëåæèò ïàöèåíò.
Åñëè ïåðåëîì ñîïðîâîæäàåòñÿ ïîâðåæäåíèåì êîæíîãî ïîêðîâà, åãî íåòðóäíî ðàñïîçíàòü ïðè íàëè÷èè êîñòíûõ îòëîìêîâ, âûõîäÿùèõ â ðàíó. Ñëîæíåå óñòàíîâèòü çàêðûòûå ïåðåëîìû. Îñíîâíûå ïðèçíàêè ïðè óøèáàõ è ïåðåëîìàõ — áîëü, ïðèïóõëîñòü, ãåìàòîìà, íåâîçìîæíîñòü äâèæåíèé — ñîâïàäàþò. Îðèåíòèðîâàòüñÿ ñëåäóåò íà îùóùåíèå ïîõðóñòûâàíèÿ â îáëàñòè ïåðåëîìà è áîëü ïðè îñåâîé íàãðóçêå. Ïîñëåäíèé ñèìïòîì ïðîâåðÿåòñÿ ïðè ëåãêîì ïîêîëà÷èâàíèè âäîëü îñè êîíå÷íîñòè. Ïðè ýòîì âîçíèêàåò ðåçêàÿ áîëü â ìåñòå ïåðåëîìà.
Ïîìîùü ïðè ïåðåëîìàõ
Ïðè çàêðûòûõ ïåðåëîìàõ, òî÷íî òàêæå êàê è ïðè âûâèõàõ, íåîáõîäèìî îáåñïå÷èòü èììîáèëèçàöèþ êîíå÷íîñòè è ïîêîé. Ñðåäñòâà èììîáèëèçàöèè âêëþ÷àþò øèíû, âñïîìîãàòåëüíûå ïðèñïîñîáëåíèÿ. Ïðè ïåðåëîìàõ êîñòåé áåäðà è ïëå÷à øèíû íàêëàäûâàþò, çàõâàòûâàÿ òðè ñóñòàâà (ãîëåíîñòîïíûé, êîëåííûé, áåäðåííûé è ëó÷åçàïÿñòíûé, ëîêòåâîé è ïëå÷åâîé).  îñòàëüíûõ ñëó÷àÿõ ôèêñèðóþò äâà ñóñòàâà — âûøå è íèæå ìåñòà ïåðåëîìà. Íè â êîåì ñëó÷àå íå íàäî ïûòàòüñÿ ñîïîñòàâèòü îòëîìêè êîñòåé — ýòèì Âû ìîæåòå âûçâàòü êðîâîòå÷åíèå.
Ïðè îòêðûòûõ ïåðåëîìàõ ïåðåä Âàìè áóäóò ñòîÿòü äâå çàäà÷è: îñòàíîâèòü êðîâîòå÷åíèå è ïðîèçâåñòè èììîáèëèçàöèþ êîíå÷íîñòè. Åñëè Âû âèäèòå, ÷òî êðîâü èçëèâàåòñÿ ïóëüñèðóþùåé ñòðóåé (àðòåðèàëüíîå êðîâîòå÷åíèå), âûøå ìåñòà êðîâîòå÷åíèÿ ñëåäóåò íàëîæèòü æãóò (ñì. Ïåðâàÿ ïîìîùü ïðè êðîâîòå÷åíèè). Ïîñëå îñòàíîâêè êðîâîòå÷åíèÿ íà îáëàñòü ðàíû íàëîæèòå àñåïòè÷åñêóþ (ñòåðèëüíóþ) ïîâÿçêó è ïðîèçâåäèòå èììîáèëèçàöèþ. Åñëè êðîâü èçëèâàåòñÿ ðàâíîìåðíîé ñòðóåé, íàëîæèòå äàâÿùóþ àñåïòè÷åñêóþ ïîâÿçêó è ïðîèçâåäèòå èììîáèëèçàöèþ.
Ïðè èììîáèëèçàöèè êîíå÷íîñòè ñëåäóåò îáåçäâèæèòü äâà ñóñòàâà — âûøå è íèæå ìåñòà ïåðåëîìà. À ïðè ïåðåëîìå áåäðåííîé è ïëå÷åâîé êîñòè îáåçäâèæèâàþò òðè ñóñòàâà (ñì. âûøå). Íå çàáóäüòå, ÷òî øèíó íå óêëàäûâàþò íà ãîëóþ êîæó — ïîä íåå îáÿçàòåëüíî ïîäêëàäûâàþò îäåæäó èëè âàòó.
Âû äîëæíû çíàòü, ÷òî ïðè îòêðûòîì èëè çàêðûòîì (ñî ñìåùåíèåì êîñòíûõ îòëîìêîâ) ïåðåëîìå êðóïíûõ êîñòåé íåîáõîäèìà ñðî÷íàÿ ãîñïèòàëèçàöèÿ è ðåïîçèöèÿ (âîññòàíîâëåíèå àíàòîìè÷åñêîãî ïîëîæåíèÿ) êîñòåé â óñëîâèÿõ áîëüíèöû. Åñëè ïîñëå ïåðåëîìà ïðîøëî áîëåå 2 ÷, à êîñòíûå îòëîìêè íå ñîïîñòàâëåíû, âîçìîæíî òÿæåëåéøåå îñëîæíåíèå — æèðîâàÿ ýìáîëèÿ, êîòîðàÿ ìîæåò ïðèâåñòè ê ñìåðòè èëè èíâàëèäèçàöèè áîëüíîãî. Çíàÿ ýòî, íàñòàèâàéòå â ïðèåìíîì ïîêîå, ÷òîáû Âàøåìó ïàöèåíòó îêàçàëè ñðî÷íóþ ïîìîùü.
Источник
Рядом с вами человек попал в беду – неудачно приземлился, поскользнулся… Случаев, когда мы можем получить перелом голеностопа, немало. Как понять, что с вами или с другим человеком случилась именно эта беда? Что характерно для того или иного вида перелома голеностопа, каковы его симптомы и признаки? Что предпринимать можно — и что нельзя делать после переломов голеностопного сустава, какую помощь можно оказывать пострадавшем, в чем заключается первая помощь? Наконец, причины перелома голеностопного сустава – в чем они заключаются, можно ли избежать травмы?
Ответы на вопросы – в этом материале.
Основные причины переломов голеностопного сустава – какие ситуации наиболее травмоопасны?
Поговорим о факторах и причинах возникновения перелома голеностопного сустава. Чтобы это произошло, сила воздействия должна превышать прочность костной ткани.
Т.е., причины врачи делят на 2 группы. Первая группа включает в себя травмы здоровых тканей, а вторая – с патологически измененными.
От чего может повредиться здоровая ткань?
Это может быть падение, скажем, в той ситуации, если человек оступился. Здесь чаще травмы случаются у женщин, которые носят обувь на высоких каблуках.
Или случился прямой удар по лодыжке.
Видео: Травмы голеностопа. Перелом лодыжки
ЗНАЙТЕ: Медики говорят, что чаще всего травмируется патологически измененная костная ткань, что бывает при некоторых болезнях (при остеомиелите, туберкулезном, опухолевом поражении, остеопорозе). Чтобы в такой ситуации возник перелом, достаточно даже небольшого воздействия.
Основные причины переломов голеностопного сустава
Перелом может случиться из-за:
- Падения на прямые ноги.
- Прыжка, когда человек приземлился на стопы.
- Подворачивания ноги внутрь или наружу у людей, занимающихся спортом или активным отдыхом.
- Удара или падения тяжелого предмета на кость.
Наиболее травмоопасные ситуации
- При травме с подворотом ноги внутрь, страдает медиальная (внутренняя) лодыжка.
- При подвороте наружу повреждается наружная лодыжка.
- Если стопа фиксируется, и происходит скручивание, то травмируются обе лодыжки, стопа вывихивается, может повредиться межберцовый синдесмоз.
Таранная кость травмируется при падении или прыжке на стопы. При такой травме пострадают связки и мыщелки большеберцовой кости
Виды переломов голеностопа в медицинской классификации
Сустав, укрепленный связками, относится к блоковым. Если на него посмотреть, то можно уловить сходство с «вилкой», которую образуют две кости — большеберцовая и малоберцовая. Их концы вставляются над таранной костью.
Виды переломов
Специалисты, говоря о переломе голеностопа, говорят, что эта травма относится к разряду внутрисуставных, если линия перелома сообщается с суставной полостью. В этом случае, существует своя тактика и лечения, и последующей реабилитации.
Есть травмы закрытые и открытые:
- Открытой считается в том случае, если кожа повреждена, а перелом сообщается с окружающей средой. Опасность в том, что при таком условии в рану попадает инфекция. А значит, нельзя исключать развитие нагноения и мягкой ткани, и кости.
- В случае с закрытым повреждением нет ран. Но тут тоже есть свои сложности. Так, это может быть травма со смещением отломков — или без такового. В первом случае потребуется более длительное лечение и реабилитация. И в основном единственный выход справиться с переломом голеностопа со смещением – это операция.
Если это перелом по типу трещины, исход более благоприятен, ведь процесс срастания происходит оперативнее.
Переломы бывают:
- Простые, это когда травма заключается в изолированном повреждении лодыжек — наружных или внутренних, заднего края большеберцовой, таранной кости.
- Сложные, речь о таком виде травм, при которых пострадала не одна кость, а несколько, или анатомическое образование, входящее в состав сустава.
Как классифицируется перелом голеностопа?
Травмированная кость приобретает ту или иную линию излома.
Классификация представлена переломами:
- Косыми.
- Продольными.
- Поперечными.
- Т-образными.
- У-образныит.
- Звездчатыми.
СТОИТ ЗНАТЬ: Вид травмы имеет большое значение, когда доктор определяется со стратегией лечения, а также, когда начинается реабилитация.
Если перелом сопровождается травмой связочного аппарата, здесь приходится говорить, в основном, о разрыве синдесмоза — связки, которая соединяет две кости, большеберцовую и малоберцовую.
Симптомы перелома голеностопного сустава – как вовремя заметить повреждение?
УЧТИТЕ: Чем раньше вы поймете, что у вас или у близких, случайных прохожих или пассажиров, которые едут с вами, перелом лодыжки голеностопного сустава — тем быстрее доктор поставит диагноз.
На что надо обратить внимание, чтобы повреждение было вовремя выявлено? Абсолютные и вероятные признаки переломов костей у человека — какие бывают переломы?
Симптомы перелома голеностопного сустава
Знание определенных симптомов поможет специалисту поставить правильный диагноз и вовремя назначить адекватное лечение. Например, если речь об открытом переломе, то здесь будет присутствовать рана с отломками костей в дне.
Как правило, врачи определяются с диагнозом без проблем — особенно при переломе голеностопа со смещением. Но все остальное они уточняют, призвав на помощь рентгенобследование.
- Главным симптомом является острая боль в поврежденном месте, из-за которой пострадавший не может даже ступить на ногу. А если и ступит, то заметно хромает. Если постукивать по пятке, боль усиливается еще больше и человек может указать место, которое повреждено.
- Одним из основных признаков перелома голеностопа является отечность поврежденного места. Порой она сопровождается подкожными кровоизлияниями.
- Кроме резкой боли и отечности, надо обратить внимание на изменение контуров пострадавшей ноги, сравнив их со здоровой.
- Если случился или подвывих, то симптомы перелома голеностопа будут выражаться в неестественном положении стопы, если вы посмотрите на здоровую.
- Если ощупывать пострадавшее место или пытаться идти, больной модет почувствовать крепитацию и даже хруст отломков.
НАДО ЗНАТЬ: Если этой симптоматической картины недостаточно для уточнения диагноза — врач, особенно при небольшом переломе, отправит пациента на дополнительную диагностику в виде, например, рентгенографии, а в случаях посложнее добавит КТ, МРТ и пр.
Первая помощь при переломе голеностопа – нужно ли фиксировать ногу, надевать ортез и т.д.?
Как правило, травмы происходят неожиданно. Рядом с человеком может не оказаться специалиста, способного дать дельный совет, что делать после перелома голеностопа. А значит, первая помощь – это дело каждого, кто в этот момент оказался рядом с пострадавшим.
Но оказывать ее надо грамотно, чтобы человек не пострадал от неверных действий еще больше.
Первая помощь при переломе голеностопного сустава
- Первое, что надо сделать — разобраться с признаками перелома голеностопного сустава.
- Второе — обеспечьте фиксацию поврежденного места и вызовите медиков.
- Медики советуют фиксировать сустав, но — без вправления. Надо лишь зафиксировать голеностоп в том положении, в котором он находится. Фиксирующие повязки необходимо расположить выше и ниже места перелома, чтобы не вызвать опасное состояние у пострадавшего — болевой шок. Если под рукой не оказалось ничего, что можно использовать в качестве шины — можно зафиксировать поврежденную ногу, прибинтовав её к здоровой ноге пострадавшего.
- При открытом переломе голеностопа надо, по возможности, наложить на рану стерильную повязку. А в роли шины используйте все, что есть под рукой, прибинтовывая к ноге плотно, но без сдавливания тканей.
- Чтобы облегчить состояние пострадавшего, можно дать ему обезболивающее (таблетку или в виде укола) — или приложить к поврежденному месту холод. Это может быть пакет или контейнер из морозилки, обернутые в ткань (сначала минут 20 держать холод, потом перерыв — и снова холод на место повреждения. Можно делать десятиминутные перерывы в течение 3-4 подходов).
- Ортезы и бандажи для ноги натягивать не нужно — ткани могут очень сильно отекать, и снять фиксирующие устройства будет проблематично. Воспользуйтесь подручными средствами и полосками ткани или бинтами для временной иммобилизации голеностопа.
- Помните, что алкоголь больному нельзя принимать ни в коем случае!
С наступлением холодов и появлением гололёда пешеходы падают чаще и, как следствие, – учащаются случаи переломов и вывихов. В этих опасных ситуациях важно знать правила оказания первой помощи.
Перелом – это нарушение целостности кости, полное или частичное.
Чаще всего причиной перелома является падение или удар (травматические переломы); кроме того, существует ряд состояний, которые приводят к нарушению нормальной структуры кости, что, в свою очередь, способствует возникновению переломов (патологические переломы). Причиной таких переломов являются заболевания (например, остеопороз – заболевание, характерное для людей пожилого возраста), нарушение питания, чрезмерные физические нагрузки. Травматические переломы могут быть закрытыми, при которых не нарушается целость кожи и слизистых оболочек, и открытыми, сопровождающиеся их повреждением.

Переломы могут быть полными и неполными (надломы и трещины). Полные переломы подразделяются: со смещением и без смещения. Полные переломы без смещения характерны для детского возраста. В этом случае нет достоверных признаков перелома, их легко можно принять за ушиб. Именно поэтому во всех неясных случаях необходимо обращаться к врачу.
Вывихи – стойкое изменение правильных анатомических взаимоотношений (конгруэнтности) суставных поверхностей, сопровождающееся нарушением функции пораженного сустава.

Для переломов и вывихов характерным является появление боли в поврежденной части тела, отёка (припухлости) и кровоизлияния вследствие травматизации лимфатических и кровеносных сосудов, нарушение функции повреждённой конечности. Эти признаки переломов и вывихов являются косвенными, т.к. встречаются не только при данных состояниях, но и при ушибах и растяжениях.
Если помимо указанных признаков у пострадавшего отмечается деформация конечности, укорочение её длины, необычная (патологическая) подвижность кости, при осторожном ощупывании слышится костный хруст, можно с уверенностью говорить о переломе (даже при наличии одного из этих признаков) – это достоверные признаки перелома. При открытом переломе в ране можно увидеть костные отломки; возможно удлинение части конечности. Достоверными признаками вывиха является деформация конечности в области сустава, её характерное вынужденное положение, запустение суставной впадины; при попытке совершения пассивного движения конечности отмечается пружинящее сопротивление.
Первая помощь при закрытом переломе
Первая помощь при закрытых переломах заключается в обезболивании и иммобилизации. Обезболивание можно обеспечить местным применением холода, созданием покоя повреждённой конечности и приёмом анальгетиков (порядок их использования приводится ниже). Иммобилизация – создание неподвижности части тела, конечности.
В условиях города, когда «Скорая помощь» прибудет через несколько минут, повреждённой конечности необходимо обеспечить покой и приложить холод к месту травмы. Иммобилизацию проведут медицинские работники после надёжного медикаментозного обезболивания. В случае отсутствия возможности вызова экстренной медицинской помощи и необходимости самостоятельно доставить пострадавшего в лечебное учреждение после обезболивания (желательно медикаментозного) приступают к обеспечению неподвижности пострадавшей конечности. Для уменьшения боли из анальгетиков лучше использовать анальгин 1 – 2 таблетки (для взрослых и детей старше 12 лет). Таблетки лучше измельчить и дать в виде порошка. В этом случае обезболивающий эффект наступит через 10 – 20 минут. Перед применением лекарственного средства необходимо выяснить, нет ли у пострадавшего непереносимости к каким-либо препаратам. Если таковая имеется, то медикаментов не давать.
Правила иммобилизации
Для создания неподвижности необходимо зафиксировать два сустава: выше и ниже перелома. При переломе плечевой и бедренной кости фиксируют три сустава (при переломе плечевой кости – лучезапястный, локтевой, плечевой суставы; при переломе бедренной кости – голеностопный, коленный, тазобедренный суставы). При закрытых переломах конечности придают физиологически правильное положение. Для верхней конечности – угол 90° в локтевом суставе, ладонь обращена к туловищу, пальцы полусогнуты. Для нижней конечности – угол 90° в голеностопном суставе, лёгкое сгибание в коленном суставе (угол 165° –170°). В качестве транспортных шин можно использовать подручный материал: доски, палки, лыжи и т.д. Их не накладывают на голое тело. Под костные выступы дополнительно подкладывают мягкую ткань. Одежду и обувь снимать не надо, если есть возможность осмотреть место повреждения.


При отсутствии какого-либо подручного материала для использования в качестве импровизированной шины можно выполнить аутоиммобилизацию, т.е. зафиксировать верхнюю конечность, прибинтовав её к туловищу, а повреждённую нижнюю конечность – к здоровой конечности.


Первая помощь при открытом переломе
В условиях города, когда «Скорая помощь» может прибыть через несколько минут, при открытом переломе первая помощь включает: остановку кровотечения (при артериальном кровотечении – наложение жгута), наложение стерильной нетугой повязки, обезболивание методом придания конечности наименее болезненного положения, прикладывания холода к месту травмы. Транспортную иммобилизацию произведут медицинские работники, предварительно выполнив медикаментозное обезболивание. Если нет возможности вызвать «Скорую помощь» и транспортировать пострадавшего вы собираетесь самостоятельно, необходимо выполнить транспортную иммобилизацию с помощью транспортных шин (при их наличии) или подручных средств после предварительного лекарственного обезболивания (при отсутствии аллергии).
Алгоритм оказания первой помощи при открытом переломе :
- Остановка кровотечения (при артериальном кровотечении – наложение кровоостанавливающего жгута)
- Обезболивание.
- Наложение стерильной повязки на рану.
- Иммобилизация.
Особенности иммобилизации при открытых переломах
- При открытых переломах конечность фиксируют в том положении, в каком она находится после травмы.
- Из раны ничего не вынимать, костные отломки не сопоставлять.
- Давящую повязку на рану не накладывать.
Первая помощь при вывихах
Первая помощь при вывихах заключается в обезболивании и иммобилизации. Подходы здесь те же, что и при переломах. В случае ожидаемого быстрого прибытия «Скорой помощи» к месту травмы прикладывают холод и создают наиболее удобное (наименее болезненное) положение для пострадавшего. В автономных условиях пребывания пострадавшему необходимо дополнительно дать обезболивающий препарат, предварительно заручившись отрицательным ответом на вопрос о наличии лекарственной аллергии. После достижения эффекта обезболивания приступают к иммобилизации конечности. Особенность иммобилизации заключается в том, что конечность фиксируют в том положении, в каком она находится после травмы (поступают так же, как при открытых переломах). Нельзя пытаться самостоятельно вправить вывих, нужно помнить о том, что вывихи могут сочетаться с переломами.
Текст подготовлен, по материалам Малоймедицинскойэнциклопедии. — М.:Медицинскаяэнциклопедия. 1991-96гг., методистами по ОБЖ: Антоновым Н.В., Бычковым В.А., Герасимовой С.И., Труховым П.В.
Источник
