Пластины при переломе нижней челюсти
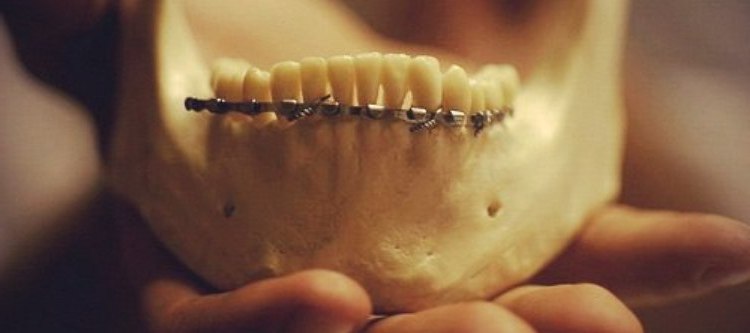

Нижняя челюсть – единственная подвижная кость головы. Она является непарной и располагается под углом к основанию черепа и верхней челюсти. Это определяет повышенную склонность данной кости к переломам.
А мышцы, которые к ней крепятся, обеспечивая подвижность, также обеспечивают и серьезные смещения обломков при переломе. На нижнюю челюсть приходится почти 70% травм скелета черепа.
Методы терапии
Способ нейтрализации последствий травмы будет зависеть от сопутствующих факторов:
- Вид перелома. Открытые переломы, связанные с дроблением кости и/или затрагивающие другие органы требуют однозначной госпитализации и наложения шины.
- Возможность немедленной транспортировки больного в медучреждение.
- Общее состояние пострадавшего.
- Возможность проведения лечения в условиях поликлиники. В некоторых случаях необходима отправка в стационар (больницу), поскольку на месте отсутствуют препараты или инструменты, врач обладает недостаточной квалификацией.
Выбор метода должен осуществляться исходя из потребностей пациента, с учетом минимальных последствий для его здоровья и сокращения периода реабилитации.
Предлагаем посмотреть небольшое видео, в котором кратко рассказано о видах перелома и особенностях лечения:
Первая медицинская помощь
Самое главное при переломе нижней челюсти – зафиксировать ее в неподвижном положении до приезда врача.
Для этого используется повязка, которая проходит под подбородком и завязывается на темени, при возможности имеет смысл закрепить ее дополнительно горизонтально, на лбу. В крайнем случае, подойдет шлем мотоциклиста, каска или даже шапка-ушанка.
Если у человека затруднено дыхание, важно перед фиксацией удалить из его рта инородные предметы. Язык необходимо извлечь изо рта. В крайнем случае, его можно проткнуть стерилизованной булавкой, чтобы предотвратить его западание в дыхательные пути.
Если пострадавший находится в шоковом состоянии, ему необходимо постоянно поддерживать сидячее или стоячее положение.
Ортопедическая (консервативная) терапия
Данный вид лечения сводится к накладыванию шин или протезов. Шинирование может быть назубным, надесневым или смешанным. В зависимости от материала протезы делятся на металлические и пластмассовые.
Шины начали изготовлять в начале прошлого века. С тех пор их конструкция претерпела множество изменений. Но все шины, начиная от самых первых, созданных Тигерштедтом, заканчивая современными моделями, изготовленными по индивидуальному образцу, имеют негативные последствия.
Популярными видами шин являются:
- стандартная ленточная шина Васильева с зацепными петлями, закрепляется бронзоалюминиевой проволокой. Изготавливается из нержавеющей стали, имеет параметры 0,26-0,28 мм. Включена в наборы первой помощи. Хирург придает нужную форму шины вручную;
- пластиковая шина Уразалина. Выглядит как дуга с поперечным сечением в форме эллипса, зацепные крючки расположены по нижнему краю основания, вокруг него с трех сторон имеются сквозные каналы для продевания фиксирующей нити.
Надевается на зубы снаружи и закрепляется как минимум на трех зубах, фиксируется резиновыми кольцами на зацепных крючках;
- универсальная гнутая проволочная шина Тигерштедта. Изготовлена из алюминия, гнется вручную.
Существует 5 видов: одночелюстная гладкая связующая шина-скоба, одночелюстная связующая с распорочным загибом, с зацепными петлями для межчелюстной фиксации, одночелюстная с наклонной плоскостью, одночелюстная с опорной плоскостью;
- одночелюстная компрессионно- дистракционная шина Сагандыкова.
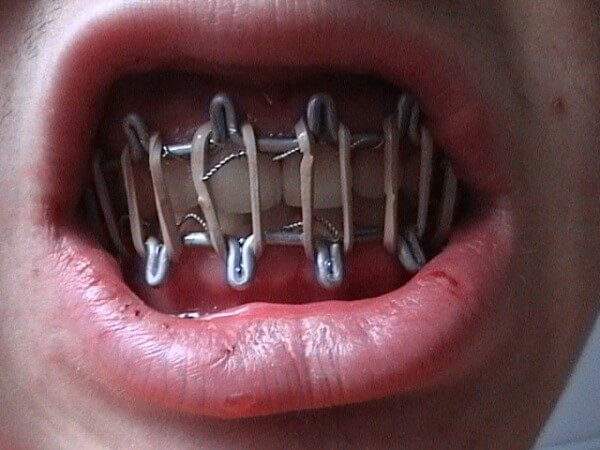 Главными недостатками такого метода лечения можно назвать:
Главными недостатками такого метода лечения можно назвать:
- Травмы слизистой губ.
- Трудности гигиены полости рта.
- Лейкоплакия (эрозия) слизистой в результате возникновения гальванических токов (касается всех металлических шин).
- Возможность аллергии.
- Травмы зубов (вывихи, сломы), нарушение прикуса, которое даже после реабилитации может носить постоянный характер.
По этой причине современные стоматологи и хирурги склонны рассматривать шинирование только как временную меру фиксации кости, отдавая в большинстве случаев предпочтение остеосинтезу челюсти.
Хирургия (остеосинтез)
Показаниями для оперативного вмешательства являются:
- Отсутствие зубов или их подвижность.
- Поражение мягких тканей.
- Множественные переломы.
Для сращения кости и фиксации обломков применяются шины, штифты, спицы и проволоки особой конструкции. Возможно также нанесение специального клея на кость, позволяющего более полно совместить поверхности и ускорить заживление.
Главным минусом остеосинтеза является высокий риск осложнений (по данным российских ученых представленных за 1997 год – 27%). Чаще всего – это инфицирование полости рта или коррозия металлов, используемых для соединения костей.
Современные технологии и высокий профессионализм специалистов позволяют снизить вероятность такого исхода, можно надеяться, что со временем он будет сведен к минимуму.
Суть ортопедического процесса в условиях стационара
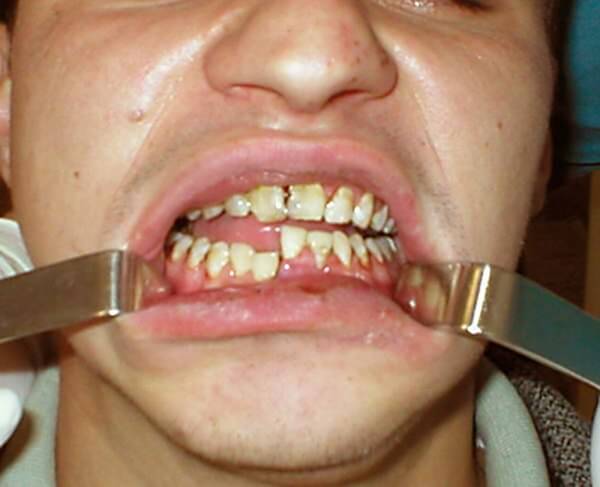 При попадании в больницу с переломом нижней челюсти первое, на чем необходимо настоять – это на обезболивании. Далеко не все хирурги считают, что оно обязательно. Задача пациента в данном случае предоставить информацию о препаратах, на которые возможна аллергия, и адекватно оценить свой болевой порог.
При попадании в больницу с переломом нижней челюсти первое, на чем необходимо настоять – это на обезболивании. Далеко не все хирурги считают, что оно обязательно. Задача пациента в данном случае предоставить информацию о препаратах, на которые возможна аллергия, и адекватно оценить свой болевой порог.
Даже незначительная и быстрая на первый взгляд операция может затянуться, если будут обнаружены новые повреждения, незаметные ранее.
После рентгена, позволяющего оценить перелом и спланировать метод лечения, следует удаление всех зубов, расположенных в месте травмы. Во время операции пациент находится в сознании (общий наркоз применяется редко).
Боль и шоковые состояния случаются редко, но нужно подготовиться к необычным ощущениям, виду скальпеля, крови.
Стоимость шинирования составляет от 20 000 рублей, при обращении в государственную больницу процедура осуществляется по полису ОМС.
Специалисты рекомендуют при возможности использовать одночелюстную фиксацию. Это означает, что шина не крепится к верхней челюсти и сломанная кость сохраняет подвижность.
Это позволяет сохранить ее функцию на весь период ношения протеза и раньше начать лечебную восстановительную гимнастику. Сами операции классифицируются в зависимости от места крепления шины.
Назубные шины
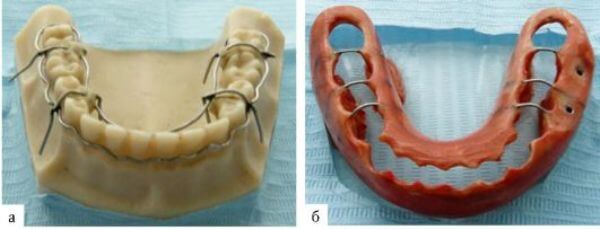
Фото: назубная шина: а — в процессе изготовления; б — полностью готовая
Используются при наличии в челюсти как минимум трех здоровых зубов. Шина в данном случае представляет собой проволоку, при помощи которой челюстная кость приматывается к основаниям зубов. Если в месте перелома их недостаточно или имеет место смещение обломков, дополнительно устанавливается распорка.
Шины могут затрагивать одну или две стороны челюсти. Во втором случае используется более массивная конструкция и жесткая проволока.
При переломе в области зубного ряда или переломе и верхней, и нижней челюсти необходимо применение двухчелюстной шины. За четные зубы крепятся петли или крючья, на которые фиксируются шины.
Петли верхней и нижней челюсти соединяются резиновыми кольцами. Подобная конструкция ограничивает подвижность, питание возможно только через трубочку.
В следующем видео подробно показана подобная процедура:
Зубодесневые и надесневые шины
Такие конструкции применяются при отсутствии здоровых зубов, на которых можно закрепить шину. Чаще всего используют монолитную пластмассовую пластину, в которой делается отверстие для приема жидкой пищи. При незначительных переломах возможно использование съемных протезов пациента.
Если у больного шатаются зубы, шину крепят в отверстия в кости, которые просверливаются в альвеолярной части. Это позволяет избежать удаления и добиться иммобилизации (неподвижности) частей челюсти.
Этапы остеосинтеза
Операция проводится под обязательной местной анестезией. Перед ее проведением за 6 часов необходимо воздерживаться от приема пищи. Операция состоит из следующих этапов:
- После
 действия обезболивающего проводится внутриротовой или внеротовой разрез.
действия обезболивающего проводится внутриротовой или внеротовой разрез. - Рану очищают от обломков, сгустков крови, поврежденных мягких тканей.
- Обнажается кость, отслаивается надкостница.
- Обломки кости соединяют при помощи проволоки, спицы или пластины.
- Соединяются мягкие ткани, накладываются швы.
Иногда при недостатке костной ткани или поздней диагностике перелома может понадобиться использование тканей из других костей организма.
Так в Стоматологическом журнале (2004 год) был описан случай, когда у двадцатилетней пациентки после наложения шины по истечении положенного срока не было положительной динамики и началось нагноение. Проблема успешно была решена после операции с использованием тканей подвздошной кости (тазовая область) и курса антибиотиков.
В последнее время в практику входит так называемый устойчивый остеосинтез. Он позволяет закрепить кости с минимальным оперативным вмешательством. Такой остеосинтез проходит без разреза надкостницы.
Метод подходит для ограниченного количества переломов, но уже показал свою эффективность и высокую степень адаптации используемых аппаратов.
Стоимость стандартного остеосинтеза в частных клиниках начинается от 25 000 рублей. При сложных операциях, необычном строении челюсти может понадобиться индивидуальное изготовление соединяющей конструкции. В этом случае цена будет соответственно выше.
Особенности терапии суставной головки (отростка)
Фото: двусторонний перелом нижней челюсти в области суставных отростков
Такие переломы обычно являются показанием к оперативному вмешательству, особенно если они сопровождаются вывихом головки. Соединение костных обломков может происходить путем извлечения их из раны и последующей фиксацией в составе сложного имплантата.
Другой способ – сращение при помощи острой спицы. Такой метод имеет довольно много противопоказаний и применяется только при массивной челюсти. В противном случае возможен раскол головки.
Альтернативой является аппаратный способ лечения. Он сводится к наружной фиксации обломков кости. Применяется система из крючков-зажимов, стержней и винтов. Она закрепляется на голове пациента.
В области перелома совершается разрез, крючками фиксируется кость. Мягкие ткани послойно зашиваются. Время ношения аппарата может доходить до 1,5-2 месяцев.
Терапия в домашних условиях
Самостоятельно стоит прибегать только к оказанию первой медицинской помощи. При невозможности доставить пострадавшего в больницу, стоит позаботиться о фиксации нижней челюсти, остановке крови при открытой ране, обеззараживании.
При наблюдении признаков инфицирования (жар, лихорадка, опухоль) возможен прием антибиотиков широкого спектра действия. Помимо наложения фиксирующей повязки стоит максимально ограничить подвижность нижней челюсти: не разговаривать, не жевать (питаться жидкой пищей) до посещения врача.
Перелом нижней челюсти хорошо поддается излечению при грамотной и своевременной консультации специалиста. Современный арсенал средств позволяет сохранить привлекательный внешний вид после реабилитации, а также добиться полного восстановления утраченных функций.
Реабилитация
Срок реабилитации зависит от общего состояния организма пациента. В среднем шина накладывается на период от полутора до двух месяцев.
На протяжении всего лечения присутствуют болевые ощущения, это нормально. Процесс снятия шины тоже болезненный.
Чтобы не навредить срастанию костей, нужно следовать указаниям врача. Особые проблемы у пациентов возникают с приемом пищи и соблюдением гигиены полости рта, т.к. челюсть зафиксирована.
Как правильно принимать пищу
Жевательные действия совершать запрещено, даже при употреблении кашеобразной мягкой еды. Больные с шиной на челюсти питаются следующим образом:
- Разрешены только блюда консистенции жидкой сметаны, чтобы можно было сразу глотать. В рот вставляется трубочка и всасывающими движениями больной принимает пищу.
- По возможности, еда не должна попадать на зубы, т.к. их чистка невозможна, а гниение остатков жидкого питания приведет к развитию патогенной микрофлоры, что опасно, особенно при открытом переломе.
- В еде не должно быть семечек и прочих примесей. Например, такие образуются при приготовлении молочного коктейля из киви или клубники.
Есть вероятность подавиться, что приведет, во-первых, к невозможности качественно прокашляться и извлечь инородное тело, во-вторых, к физическому воздействию при кашле на срастающиеся кости и нарушению процесса, увеличению срока реабилитации и осложнениям.
- Рекомендовано ежедневно употреблять кисломолочную продукцию, богатую кальцием, который необходим для улучшения процесса срастания костей.
Восстановление после перелома
Для восстановления после снятия шины назначается физиотерапия: магнит, УФО, УВЧ.
- Магнит. Прибор воздействует на пораженный участок магнитным полем низкой частоты, которое проникает в глубину тканей до 5 см. Процедура необходима для недопущения развития воспаления и для ускорения регенерации тканей.
- УФО (ультрафиолетовое облучение). Улучшает кровоток в проблемной зоне и клеточный обмен.
- УВЧ. Воздействие на больную область электромагнитного поля делает активными лейкоциты, что способствует повышению местного иммунитета.
Особую роль в восстановлении здоровья играет лечебная гимнастика.
За 2 месяца без движения челюсти, жевательные и глотательные мышцы ослабевают, грамотно подобранные физические упражнения помогут восстановить их нормальное функционирование.
Кроме того, ухудшается работа легких, для предупреждения нежелательных сопутствующих заболеваний, требуется постепенно вводить нормальный ритм дыхания.
Несколько примеров упражнений:
- Поднять руки вверх. Зубы не размыкать. Вдохнуть через рот. Опустить руки.
- Руки на поясе. Поворот головы влево, сопровождающийся вдохом через левый угол рта. Аналогичный поворот вправо.
- Закрыть глаза. Сложить губы в трубочку. Напрячь мышцы рта. Сделать выдох через рот.
Важно! Гимнастику назначает лечащий врач! Делать примерный комплекс может быть опасно или бесполезно.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
похожие статьи
Источник
Сдавление
Описание компрессирующих пластин важно для понимания фиксации переломов нижней челюсти. По существу, сдавление — это метод предотвращения подвижности отломков нижней челюсти. Действие компрессионной пластины состоит в сведении вместе двух поверхностей для создания осевой предварительной нагрузки на линии перелома и увеличения трения между отломками. Поэтому перелом остается неподвижным до тех пор, пока создаваемая пластиной реальная осевая преднагрузка превышает растягивающие силы, создаваемые жеванием.
Предварительная нагрузка пластиной и винтами механически создает разделение нагрузки между костью и пластиной. Компрессионные пластины сконструированы так, чтобы два отверстия с каждой стороны перелома были расположены эксцентрично (рис. 1). Эти отверстия сделаны с наклонными, горизонтально скошенными краями, позволяющими закручиваемому винту соскальзывать по направлению к середине пластины. Так как винт удерживает кость, то она тоже смещается медиально по мере затягивания винта и придавливается к противоположному отломку. Эксцентрично нужно ввинчивать только два винта, по одному с каждой стороны перелома. Остальные винты ввинчиваются в центрах отверстий или нейтрально. Такой метод фиксации удобен только тогда, когда имеется нераздробленный, простой поперечный перелом нижней челюсти. Кости с косым изломом или раздробленные кости при сдавлении будут накладываться, смещать раздробленные фрагменты, и фиксация станет нестабильной, с возможным нарушением прикуса.
Рис. 1. Сдавление пластиной.
(А) Два самых внутренних винта должны ввинчиваться в отверстия эксцентрично.
(Б) При закручивании эти винты сопоставляют отломки.
(В) При окончательном их затягивании винтов создается компрессия.
Компрессии также можно добиться с помощью стягивающего шурупа. Фиксация стягивающим шурупом удобна для объединения сегментов перелома и для фиксации костных трансплантатов. Техника фиксации стягивающими шурупами предусматривает создание отверстия скольжения в наружном корковом слое. Отверстие скольжения позволяет винту проходить насквозь без захвата кости. Второе отверстие под резьбу делается в дальнем корковом слое. Первое отверстие, или отверстие скольжения, специально рассверливается так, чтобы его диаметр был не меньше наружного диаметра резьбы винта. Отверстие в дальнем корковом слое сверлится в соответствии с диаметром стержня винта. Затем винт проводится сквозь отверстие скольжения, и, когда он захватывает отверстие под резьбу в дальнем корковом слое и затягивается, то два костных фрагмента притягиваются друг к другу и достигается компрессия между ними.
Этот тип компрессии называется статической интерфрагментарной компрессией. Она статическая потому, что не изменяется существенно под нагрузкой. Стягивающие винты можно использовать при переломах у симфиза или при косых переломах тела, угла и подмыщелковой области, которые имеют значительно перекрывающиеся фрагменты (рис. 2). При переломах нижней челюсти ввинчивается не менее трех стягивающих винтов. В области симфиза можно использовать два винта. Одиночный винт применяется редко. Он не обеспечивает достаточной прочности, хотя и создает стабильность.
Рис. 2. (А) Косой перелом нижней челюсти с перекрывающимися сегментами.
(Б) Для жесткой фиксации косого перелома установлены три стягивающих винта.
Нейтрализующие пластины
Когда перелом нижней челюсти — больше чем простой поперечный перелом и компрессионные пластины противопоказаны, следует использовать нейтрализующую пластину. Нейтрализующая пластина представляет собой пластину достаточной длины и прочности для того, чтобы преодолевать функциональные нагрузки, воздействующие на нижнюю челюсть. Некомпрессирующие отверстия в пластине и достаточное число винтов, минимально по два с каждой стороны перелома, обеспечивают жесткость, достаточную для сращения кости (рис. 3).
Рис. 3. (А) Огнестрельное ранение нижней челюсти после хирургической обработки поврежденных мягких тканей.
(Б) Для репозиции сильно раздробленной нижнечелюстной кости использована нейтрализующая пластина.
Jaime R. Garza
Переломы нижней челюсти
Опубликовал Константин Моканов
Источник
Âòîðîé ìîé ÷åëþñòíî-ëèöåâîé êâåñò, êîòîðûé ÿ ëàñêîâî íàçûâàþ «àäñêèé àä», íà÷àëñÿ ñ ë¸ãêîé íîþùåé áîëè.
Îïöèÿ áðîñèòü âñ¸ è áåæàòü ê ñòîìàòîëîãó ïðè ìàëåéøåé çóáíîé áîëè, íåñìîòðÿ íà óæå èìåþùèé çà ïëå÷àìè ïå÷àëüíûé îïûò, ó ìåíÿ ê òîìó ìîìåíòó ïîêà åù¸ íå çàêðåïèëàñü.
Òàê, íåñêîëüêî äíåé ÿ ïðîáåãàëà íà ëþáèìîì òîãäà êåòîðîëå è, âðîäå êàê, ïðîøëî. ß áëàãîïîëó÷íî çàáûëà î çóáå, ïîãðóçèâøèñü â ðàáîòó. Íà äâîðå áûë ôåâðàëü, ðàáîòà ïðåäïîëàãàëà ÷àñòîå ìîòàíèå ïî ãîðîäó, ìàøèíû òîãäà ó ìåíÿ åù¸ íå áûëî, ïîýòîìó íà õîëîäå ÿ ïðîâîäèëà äîâîëüíî ìíîãî âðåìåíè. Êàê ìíå ïîòîì îáúÿñíèë âðà÷, ïîñòîÿííîå «îõëàæäåíèå» çàìåäëÿëî ïðîöåññ âîñïàëåíèÿ, íî îí óæå, êàê îêàçàëîñü, ø¸ë ïîëíûì õîäîì.
Ñïîéëåð: â èòîãå ìíå äèàãíîñòèðîâàëè àáñöåññ ÷åëþñòíî-ÿçû÷íîãî æåëîáêà è ÷òî-òî òàì åù¸ ñ ïîäúÿçû÷íûì âàëèêîì áûëî. Äî ýòîãî ñëó÷àÿ ÿ äàæå íå äîãàäûâàëàñü î íàëè÷èè ó ìåíÿ âî ðòó ýòèõ âîò æåëîáêîâ è âàëèêîâ)
Òàê âîò, çóá ðåøèë î ñåáå íàïîìíèòü ñïóñòÿ íåäåëè äâå. È, êàê îáû÷íî, íå ïðîñòî íåíàâÿç÷èâî íàìåêíóòü, ÷òî âñ¸-òàêè ïîðà ê ñòîìàòîëîãó à ðàçðàçèëñÿ àäñêîé áîëüþ. Ïîñìîòðåâ íà ñåáÿ â çåðêàëî, ÿ óâèäåëà, ÷òî çà íî÷ü çàìåòíî «ïîïðàâèëàñü» â ðàéîíå ïîäáîðîäêà — íà÷àëîñü îïóõàíèå.
ß ïîçâîíèëà ñâîåìó ñòîìàòîëîãó è îíà, â áóêâàëüíîì ñìûñëå îáðóãàâ ìåíÿ, ïðèêàçíûì òîíîì âåëåëà ìíå áðîñàòü âñ¸ è ñðî÷íî åõàòü ê íåé, ÷òî ÿ è ñäåëàëà. Áîëÿùèì îêàçàëñÿ çóá ìóäðîñòè, ïîýòîìó îíà áåç ñòåñíåíèÿ åãî óäàëèëà. Åù¸ äâà äíÿ, äâàæäû â äåíü, ÿ õîäèëà ê íåé íà óêîëû, íî íà òðåòèé äåíü, îíà îñìîòðåëà ìåíÿ è ñêàçàëà, ÷òî óëó÷øåíèÿ íåçíà÷èòåëüíûå íóæåí õèðóðã. «Åäü äîìîé, ñîáèðàéñÿ, ÿ òåáå ñêîðóþ âûçîâó!». Ê ýòîìó ìîìåíòó ó ìåíÿ óæå ïîÿâèëñÿ óâåðåííûé òàêîé «æèðíåíüêèé» âòîðîé ïîäáîðîäîê, çàêðûâàþùèé øåþ ïðèìåðíî íàïîëîâèíó.
Ê òàêîìó ïîâîðîòó ñîáûòèé ÿ áûëà íå ãîòîâà, íî ÷òî äåëàòü ïîåõàëà ñîáèðàòüñÿ.
Ñîáðàëà ñóìêó ñî âñåì íåîáõîäèìûì è ñòàëà æäàòü. Ïðèåõàëà ñêîðàÿ, ìåíÿ îñìîòðåë âðà÷, ìèëåéøèé, êñòàòè, îáèëüíî çàòàòóèðîâàííûé ìîëîäîé ÷åëîâåê. Ïîêà îñìàòðèâàë ìíîãî âñåãî èíòåðåñíîãî ðàññêàçàë. Íàïðèìåð, î òîì, ÷òî â Ïèòåðå âûøå 3-4 ýòàæà æèòü âîîáùå íå ðåêîìåíäóþòñÿ, èç-çà «íèçêîãî íåáà», îí äîñòàòî÷íî äîëãî ðàññêàçûâàë ÷òî-òî î ðàçíèöå àòìîñôåðíîãî äàâëåíèÿ â íàøåì ðåãèîíå è åãî âëèÿíèè íà ãèïåðòîíèêîâ è ãèïîòîíèêîâ, íî ÿ íå î÷åíü âíèìàòåëüíî ñëóøàëà, òàê êàê ïðåäâêóøàëà «âåñ¸ëîå» áîëüíè÷íîå ïðèêëþ÷åíèå, îäíàêî îñíîâíîé ïîñûë óëîâèëà.
Ïîñëå îñìîòðà, îí êóäà-òî ïîçâîíèë è ñêàçàë, ÷òî ìíå î÷åíü ïîâåçëî, è ÷òî ìåíÿ îòâåçóò â âîåííî-ìåäèöèíñêóþ àêàäåìèþ. Îäíàêî ïî÷åìó-òî îòâåç¸ò íå îí, à äðóãàÿ «êàðåòà», êîòîðàÿ ïðèåäåò çà ìíîé âå÷åðîì.
Íó, îê.
Ïîêà ïðèåõàëè çà ìíîé, ïîêà äîåõàëè (ñ ïðèìîðñêîãî ðàéîíà íà Çàãîðîäíûé) è îôîðìèëèñü, áûëî ïî÷òè 11 âå÷åðà. ß áûëà îòíîñèòåëüíî ñïîêîéíà, ðàññ÷èòûâàÿ, ÷òî îïåðèðîâàòü áóäóò òîëüêî çàâòðà, íî íå òóò-òî áûëî. Óëîæèâ ìåíÿ íà êóøåòêó äëÿ îñìîòðà, õèðóðã ïî÷åñàë áîðîäó è ñî ñëîâàìè «à ÷åãî æäàòü?», ñêàçàë ìåäñåñòðå, — «ãîòîâü ê îïåðàöèè, ñåé÷àñ âñ¸ ñäåëàåì!».
____
Íåìíîæêî îòâëåêàÿñü îò îïåðàöèîííîé — âðà÷ ïîçæå îáúÿñíèë ìíå, ÷òî ÿ íåäîñòàòî÷íî ýôôåêòèâíî ÷èñòèëà çóáû. ×òî ïðè ïðàâèëüíîé ãèãèåíå ðîòîâîé ïîëîñòè, èëè õîòÿ áû ñâîåâðåìåííîì îáðàùåíèè ê âðà÷ó, ýòîãî íè÷åãî áû íå áûëî. ×èñòèëà ÿ çóáû, êîíå÷íî, êàæäûé äåíü, íî íå äâà ðàçà, êàê ïîëîæåíî, à îäèí, è íå òàê òùàòåëüíî, êàê òðåáóåòñÿ, èçáåãàÿ áîëüíîãî ó÷àñòêà, à ñ «êà÷åñòâîì» ìîèõ çóáîâ òàêîå ïðåíåáðåæåíèå ñìåðòè ïîäîáíî.
Îí ïðî÷èòàë ìíå öåëóþ ëåêöèþ îá óõîäå çà ïîëîñòüþ ðòà (î÷åíü ãëóïî ÿ ñåáÿ ÷óâñòâîâàëà â òîò ìîìåíò, áûëî äàæå ñòûäíî, ñòîþ ÿ, âçðîñëàÿ äåâî÷êà, è äÿäåíüêà äîêòîð ðàññêàçûâàåò ìíå, êàê ïðàâèëüíî ÷èñòèòü çóáû).
Òåïåðü òùàòåëüíàÿ ÷èñòêà óòðîì è âå÷åðîì è â îáÿçàòåëüíîì ïîðÿäêå 2-3 ðàçà â òå÷åíèå äíÿ ïîëîñêàíèå. Êñòàòè, ðàç óæ ó íàñ òàêàÿ âîò íåïðèÿòíî-ãèãèåíè÷åñêàÿ òåìà, ìîãó ðåêîìåíäîâàòü ïîëîñêàíèå (2-3 ðàçà â äåíü) âñåì, âî-ïåðâûõ — ýòî çäîðîâüå, âî-âòîðûõ ñâåæåå äûõàíèå, äàæå åñëè âû êóðèëüùèê, íåïðèÿòíûé çàïàõ óáèðàåòñÿ ïðîöåíòîâ íà 90 è âû — âñåãäà ïðèÿòíûé ñîáåñåäíèê)
Ìîæíî âûáðàòü ëþáîé îïîëàñêèâàòåëü, íî ëó÷øå ïðîòèâîâîñïàëèòåëüíûé.
_____
 îáùåì, îáêîëîëè ìíå âñþ ÷åëþñòü è ðàçðåçàëè, òóò ìîæíî ñòàâèòü òåã «æåñòü», «ìåðçîñòü» è âñ¸-òàêîå, ðîò íàïîëíèëñÿ æèäêîñòüþ, ÿ ïîíèìàëà, ÷òî ýòî ãíîé, íî ñòàðàëàñü îá ýòîì íå äóìàòü.
Îïåðàöèÿ ïðîøëà áûñòðî, áîëüíî íå áûëî ñîâñåì. À íà ñëåäóþùåå óòðî íà÷àëñÿ òîò ñàìûé àäñêèé àä. Êîãäà ÿ ïîøëà íà «ïåðåâÿçêó» óæå íèêàêîãî îáåçáîëèâàíèÿ íå áûëî, è áèíò, èëè ìàðëþ, êîòîðóþ çàñóíóëè ìíå ïîä ÿçûê äîñòàâàëè è ìåíÿëè óæå «íàæèâóþ». Íå çíàþ, ñêîëüêî áûëî «çàïèõàíî» ìíå ïîä ÿçûê, íî, ïî-ìîåìó, ìåòðîâ 50, íå ìåíüøå) Ýòîò ïðîöåññ äëèëñÿ âå÷íî, è áûëî òàê áîëüíî, ÷òî ÿ äàæå âöåïèëàñü ðóêàìè â êóøåòêó. Êðîìå òîãî, ïðèêîñíîâåíèÿ ê íèæíåé ÷åëþñòè âûçûâàëè äèêóþ áîëü, à âðà÷ íå ïðîñòî îùóïûâàë, à ñèëüíî äàâèë, ÷òîáû ÷òî-òî òàì îïðåäåëèòü è íàùóïàòü, îò ýòèõ «ëàñêîâûõ» ïðèêîñíîâåíèé ó ìåíÿ äàæå ðåôëåêòîðíî âûãèáàëàñü ñïèíà. À îñìîòðû áûëè êàæäûé äåíü, èíîãäà äâàæäû, â îäèí èç íèõ îò áîëè ÿ óêóñèëà âðà÷à çà ïàëåö)
Ïîñëå ïåðâîé ïåðåâÿçêè ìíå çàñóíóëè ïîä ÿçûê òðóáî÷êó (êàê îò êàïåëüíèöû) è îíà ñàíòèìåòðîâ íà 30 òîð÷àëà ó ìåíÿ èçî ðòà. Ñåòóÿ íà òî, ÷òî ÿ ïîõîæà íà áåøåíîãî êîìàðà ñ ýòîé òðóáêîé, ÿ óãîâîðèëà ìåäñåñòðó å¸ îáðåçàòü.  èòîãå, òîð÷àëî âñåãî ñàíòèìåòðîâ 5, íî ñìûêàòüñÿ çóáàì òðóáêà íå ïîçâîëÿëà)
«Âòîðîé ïîäáîðîäîê» óõîäèë ìåäëåííî, ÿ áûëà ñòðàøíî êðàñèâà âñå ýòè äíè)
Íî, åñëè ÷åñòíî, ìíå áûëî ñîâåðøåííî áåçðàçëè÷íî, êàê ÿ âûãëÿäåëà, òàê êàê ñî ñëîâ âðà÷à, åñëè ãíîé íå óø¸ë áû, åñëè á îí ðàñïðîñòðàíèëñÿ, òî ðåçàòü ïðèøëîñü áû óæå ÷åðåç øåþ, ÷òî çàíèìàëî âñå ìîè ìûñëè (êîãäà áîëü ïîçâîëÿëà äóìàòü). Íî, áëàãî, îáîøëîñü.
Äà ê òîìó æå, áîëüøèíñòâî ïàöèåíòîâ â ×ËÕ âûãëÿäåëî íå ëó÷øå, à òî è õóæå)
Êàê è â ïåðâûé ðàç, ïðîëåæàëà ÿ â áîëüíèöå äíåé 10, òîæå íå çàøèâàëè. Òåïåðü ïîä ÿçûêîì ó ìåíÿ èìååòñÿ øðàì ñì 4-5. Êàæäûé ðàç, ïðîâîäÿ ïî íåìó ÿçûêîì, ÿ âñïîìèíàþ ýòè ïðåêðàñíûå äíÿ è èäó ïîëîñêàòü ðîò)
Íàìó÷èëàñü ÿ òîãäà çíàòíî, ñ ýòèìè ïåðåâÿçêàìè è îñìîòðàìè, áîëü îñòàâàëàñü äèêîé åù¸ äíÿ 3 ïîñëå îïåðàöèè, ñèëüíîé — åù¸ äíÿ 2, îáåçáîëèâàþùèå ïî÷òè íå ïîìîãàëè, à ïîòîì óæå ñòàëî ëåã÷å.
Ñåé÷àñ âîò ïèøó âñ¸ ýòî, è ñòîëüêî âîñïîìèíàíèé âñïëûâàåò, â òîì ÷èñëå è çàáàâíûõ. Ñêîðåå âñåãî, áóäåò òðåòüÿ (íî íå ñåãîäíÿ òî÷íî), çàêëþ÷èòåëüíàÿ ÷àñòü, óæå íå ïðî ìó÷åíèÿ, à ïðî áûò è ôëèðò â ×ËÕ, ïðî ìîþ èíòåðåñíóþ ñîñåäêó ïî ïàëàòå, ïðî êðûñ è òàðàêàíîâ, ïðî èíòåðíîâ, êîòîðûå ðàçãëÿäûâàëè ìîé ðîò êàê ó÷åáíîå ïîñîáèå, ïðî 8 ìàðòà, ïðîâåä¸ííîå â ñòåíàõ áîëüíèöû, ïðî «ïðåêðàñíîå» ïèòàíèå â öåëîì è ïðî òî, êàê äâà äíÿ ïîäðÿä â áîëüíèöå çàáûâàëè, ÷òî ìåíÿ òîæå íàäî êîðìèòü)
Çíàþ, ÷òî ìíîãèõ òóò ðàçäðàæàåò ðàçáèâàíèå èñòîðèé íà ÷àñòè, íî íå ïîëó÷àåòñÿ ó ìåíÿ îïèñûâàòü áåç äåòàëåé è êðàòêî (òîëüêî «ïðîñòûíè», òîëüêî õàðäêîð), óæ, ïðîñòèòå))
Áåðåãèòå çóáû, ïîëîùèòå ðîò)
Источник
