Пластины при переломах глазницы
Вмешательство следует осуществлять под внутривенной или эндотрахеальной анестезией, избегая при этом выраженной артериальной гипотонии. Операцию целесообразно начать с перитомии и наложения уздечного шва на нижнюю прямую мышцу.
Доступ к нижней стенке глазницы может быть осуществлен через транскутанный (инфраорбитальный или субтарзальный), субцилиарный разрез в различных его модификациях, а также трансконъюнктивальный (с пересечением латеральной связки век или без него). Каждый из них имеет достоинства и недостатки.
 Чрескожный доступ по подглазничному краю — инфраорбитальный — технически наиболее прост, однако чреват грубым рубцеванием, длительным лимфостазом при смещении разреза к виску из-за пересечения крупных лимфатических коллекторов, стойким слезотечением при смещении разреза к носу в связи с нарушением функционирования слезного насоса.
Чрескожный доступ по подглазничному краю — инфраорбитальный — технически наиболее прост, однако чреват грубым рубцеванием, длительным лимфостазом при смещении разреза к виску из-за пересечения крупных лимфатических коллекторов, стойким слезотечением при смещении разреза к носу в связи с нарушением функционирования слезного насоса.
Пациентам преклонного возраста с их складчатой кожей нижнего века показан предложенный J. Converse (1944) субтарзальный доступ. По сути он является разновидностью описанного ниже субцилиарного доступа с формированием кожно-мышечного лоскута.
После инфильтрационной анестезии разрез выполняется вдоль нижнего края хрящевой пластинки по субтарзальной складке кожи. Если она из-за отека не визуализируется, то инцизия осуществляется в 5–7 мм от края века.
 Начало разреза располагается на уровне нижней слезной точки, окончание — в 5-7 мм кнаружи от латерального края глазной щели. Далее осуществляется отсепаровка кожи от круговой мышцы глаза на 2–3 мм вниз с последующим разрезом круговой мышцы и обнажением передней поверхности тарзоорбитальной фасции.
Начало разреза располагается на уровне нижней слезной точки, окончание — в 5-7 мм кнаружи от латерального края глазной щели. Далее осуществляется отсепаровка кожи от круговой мышцы глаза на 2–3 мм вниз с последующим разрезом круговой мышцы и обнажением передней поверхности тарзоорбитальной фасции.
Ступенчатый профиль доступа предотвращает грубое рубцевание, кроме того не страдает иннервация претарзальной и пресептальной порций m. orbicularis oculi. Затем разрез (отсепаровка тканей) продолжается в пресептальной плоскости, то есть вдоль глазничной перегородки до подглазничного края.
Субтарзальный разрез сопровождается меньшим, чем субцилиарный, риском вертикального укорочения и выворота века, хотя дает видимый рубец и бóльший по сравнению с субцилиарным доступом риск лимфостаза. Неприменим у молодых пациентов. Оптимален для начинающих окулопластических хирургов.
 Субцилиарный доступ предложен J. Converse в 1944 г.. В классическом видеосуществляется следующим образом
Субцилиарный доступ предложен J. Converse в 1944 г.. В классическом видеосуществляется следующим образом
- После инфильтрации тканей лидокаином с добавлением адреналина начиная от медиального угла глазной щели осуществляется разрез по складке кожи в 1,5-2 мм ниже ресничного края века параллельно ему.
- Кожа отсепаровывается от круговой мышцы глаза до нижнего края тарзальной пластинки.
- На этом уровне волокна круговой мышцы разделяются тупым путем с выходом на тарзоорбитальную фасцию, которая затем рассекается у подглазничного края.
Несомненным достоинством субцилиарного доступа является обеспечение достаточной визуализации нижней и медиальной стенок глазницы, а также формирование малозаметного рубца.
«Skin-only — только кожа» модификация (предложенная в конце 60-х годов XX века эстетическими хирургами техника формирования изолированного кожного лоскута) предполагает типичный разрез и отсепаровку кожного лоскута от круговой мышцы глаза вниз — до уровня подглазничного края, где затем
разделяются волокна круговой мышцы, тарзоорбитальная фасция и надкостница. К недостаткам доступа следует отнести возможный некроз кожного лоскута, а также развитие в 40 % случаев преходящего эктропиона.
«Nonstepped skinmuscle flap» техника (формирование неступенчатого кожно-мышечного лоскута). Разрез кожи и круговой мышцы глаза в 2 мм ниже линии роста ресниц с последующим расщеплением века по поверхности хрящевой пластинки и тарзоорбитальной фасции до подглазничного края, где она рассекается вместе с периостом. Важно разрезать надкостницу на передней поверхности подглазничного края, то есть на несколько мм ниже места прикрепления тарзоорбитальной фасции к кости, что предотвратит укорочение нижнего века.
В связи с тем, что субцилиарный разрез иногда осложняется денервацией претарзальной порции круговой мышцы глаза, как следствие, атоническим выворотом века с обнажением склеры у нижнего лимба, была предложена «stepped skinmuscle flap» техника (формирование ступенчатого кожно-мышечного лоскута).
- Разрез кожи в 2 мм ниже линии роста ресниц, ее отсепаровка от круговой мышцы глаза на 2-3 мм вниз с последующим разрезом круговой мышцы и выходом на переднюю поверхность тарзоорбитальной фасции ниже хрящевой пластинки.
- Далее отсепаровка идет вдоль тарзоорбитальной фасции вплоть до подглазничного края. Разрез фасции и надкостницы дна орбиты осуществляется в одной плоскости.
- В результате формируется претарзальная полоска волокон круговой мышцы глаза, которая удерживает нижнее веко в правильном положении.
Трансконъюнктивальный доступ предложен J. Bourquet в 1923 г., получил дальнейшее развитие в работах P. Tessier и J. M. Converse (1973).
Техника доступа:
- после инфильтрационной анестезии субконъюнктивального и подкожного слоев нижнего века (гидродиссекция субконъюнктивального и прекапсулопальпебрального пространства) выполняется пятимиллиметровый горизонтальный разрез латеральной спайки век и пересечение нижней ножки латеральной связки век.
Данный прием мобилизует нижнее веко и облегчает выполнение разреза по нижнему конъюнктивальному своду. - С помощью векоподъемника Демарра нижнее веко оттягивается вниз; глазное яблоко пластинкой Егера отдавливается в глубь орбиты.
- Рассечение пальпебральной конъюнктивы и ретрактора нижнего века осуществляется в 3 мм над переходной складкой по всей длине века, завершаясь чуть медиальнее проекции слезной точки.
- Тщательный гемостаз с помощью диатермокоагуляции.
- Разрез надкостницы по подглазничному краю орбиты над местом выхода подглазничного нерва с последующей отсепаровкой надкостницы от дна глазницы.
Пресептальный трансконъюнктивальный доступ предпочтительнее ретросептального, так как при его использовании в минимальной степени повреждается соединительнотканная сеть глазницы, обеспечивается хорошая визуализация и отмечается незначительное число осложнений.
Основное преимущество трансконъюнктивального подхода (особенно в сочетании с латеральной кантотомией) — не только отсутствие рубцов на коже, но и доступ к подглазничному и латеральному краям орбиты, соответствующим глазничным стенкам, нижней части медиальной стенки орбиты, верхней части передней стенки верхнечелюстной пазухи, подглазничному нерву, внутренней половине скуловой кости.
Осложнения встречаются реже, чем при субцилиарном доступе, особенно у молодых пациентов.
Недостатки доступа — пересечение ретрактора нижнего века и персистирующий хемоз бульбарной конъюнктивы. Кроме того, требуется безукоризненное знание анатомии нижнего века, иначе хирург рискует «заблудиться» в его слоях.
Эндоскопические доступы к нижней стенке глазницы
Основным недостатком трансконъюнктивального и субцилиарного доступов к нижней стенке глазницы является затрудненная визуализация заднего края перелома из-за его удаленности и пролапса жировой клетчатки в костный дефект. Кроме того, мешает 15% элевация дна орбиты в направлении к ее вершине. В таких случаях незаменим эндоскопический (трансантральный или трансназальный) доступ.
Эндоскопия обеспечивает хорошую освещенность и одновременную визуализацию перелома всеми участниками операции, помогает оценить полноту высвобождения ущемленных орбитальных тканей и положение заднего края имплантата, по-зволяет проследить ход подглазничного нерва во избежание его повреждения.
Методика незаменима в случаях распространения перелома до задней стенки верхнечелюстной пазухи, когда для надежного размещения имплантата его дальний край надо разместить на маленьком костном выступе — глазничном отростке нёбной кости.
Эндовидеохирургия возможна даже в ранние сроки после травмы на фоне сохраняющегося отека век, препятствующего субцилиарному и транскутанному доступам. Эффективность эндоскопических методик по сравнению с трансконъюнктивальным подходом в плане адекватного восстановления исходного объема глазницы доказана в опытах на кадаверных орбитах и достаточно многочисленными исследованиями в клинике.
Техника трансантрального доступа
- Четырехсантиметровым разрезом по верхней гингивобуккальной складке обнажается передняя стенка верхнечелюстной пазухи.
- В ней формируется отверстие площадью 1-1,5 см через которое в синус вводится 4мм-вый эндоскоп для оценки протяженности и конфигурации перелома.
- Далее хирург, удерживая в левой руке эндоскоп, а в правой — инструменты, экономно удаляет костные структуры, ущемляющие орбитальные ткани, до получения отрицательного тракционного теста.
- Затем сквозь антростомическое отверстие и дефект нижней стенки проводится свернутый в трубочку гибкий пластинчатый имплантат.
- Будучи введенной в орбиту, пластинка расправляется, ротируется и укладывается на передний, медиальный и латеральный края перелома. При нестабильности краев фрактуры имплантат фиксируется снизу, со стороны пазухи, шурупом, а дно на протяжении 10-14 суток поддерживается антральным баллоном, в роли которого обычно выступает катетер Фолея.
Трансназальный доступ осуществляется через расширенное устье верхне-челюстной пазухи с соблюдением тех же технических приемов.
Для лечения обширных (свыше 4 см2) задних переломов нижней стенки орбиты, устранения энофтальма в отдаленные сроки после травмы целесообразно использовать комбинацию субцилиарного (трансконъюнктивального) разреза и эндоскопического (эндоназального или трансантрального) доступа.
Доступ через веко используется для подведения имплантата, а эндоскопический — для визуализации заднего края перелома.
Следует признать, что, будучи недавно разработанными, эндоскопические методы благодаря постоянному совершенствованию превратились в альтернативные доступы к зоне перелома, обеспечивающие хорошую визуализацию и полноценное анатомическое восстановление дна глазницы, исключающие неправильное положение нижнего века в послеоперационном периоде.
Слабым местом эндоскопических методов является обязательная временная антральная поддержка костных отломков. Необходимость удаления баллона через 2 недели чревата риском повторного пролапса нижней стенки глазницы. Еще менее пригодным приемом является тампонада верхнечелюстной пазухи марлевым тампоном, нередко осложняющаяся целлюлитом, орбитальной гематомой и персистирующей диплопией в послеоперационном периоде.
Последующие этапы операции: высвобождение ущемленных тканей и закрытие костного дефекта.
- Надкостница дна глазницы отсепаровывается на глубину распространения перелома.
- Пролабированные мягкие ткани поднимаются в орбиту с помощью шпателя, введенного в зону костного дефекта. При выполнении данного этапа операции очень важно, во-первых, как можно быстрее идентифицировать подглазничный нерв во избежание его повреждения, во-вторых, не занести в глазницу слизистую верхнечелюстной пазухи, что чревато развитием кисты вокруг имплантата, в-третьих, избегать чрезмерного давления на глаз и зрительный нерв.
Полнота высвобождения ущемленных тканей контролируется с помощью тракционного теста. Следующим этапом вмешательства является формирование имплантата, который должен перекрывать дефект кости во всех направлениях на 2-3 мм.
При отсутствии вертикальной дистопии используются пластины минимальной (0,5-1 мм) толщины. При наличии у пациента гипофтальма толщина вкладыша равняется степени опущения глазного яблока.
Для определения размера и контура перелома может использоваться толстая фольга, служащая оболочкой шовного материала викрил 5,0. Листок фольги вводится в глазницу и прижимается к зоне перелома. В результате получается «оттиск» костного дефекта. После того как излишки фольги вокруг оттиска обрезаются ножницами, полученное лекало укладывается на пластину и обводится. Затем из нее формируется имплантат. Иногда во избежание компрессии подглазничного нерва имплантату целесообразно придать подковообразную форму путем формирования вырезки в его заднем крае.
При закрытии обширных переломов следует помнить, что задние отделы дна орбиты поднимаются вверх. Чтобы задний край введенного в глазницу имплантата не оказался в верхнечелюстной пазухе, целесообразно воспользоваться несложным приемом. Прямой распатор вводится в пазуху до ее задней стенки, затем поднимается вверх до упора в костный выступ, являющийся остатками нижней стенки глазницы. Распатор играет роль проводника, помогающего хирургу обеспечить правильное положение заднего края пластины.
После помещения орбитального имплантата проводится повторный тракционный тест. При необходимости пластина фиксируется на переднем крае перелома с помощью вырезки Beyer. Вмешательство при субцилиарном доступе завершается тщательным послойным ушиванием надкостницы, тарзоорбитальной фасции, круговой мышцы глаза и кожи, предотвращающим миграцию имплантата. Во избежание послеоперационной ретракции нижнего века ушивание тарзоорбитальной фасции не должно сопровождаться ее укорочением.
Ушивание трансконъюнктивального доступа не требует обязательного наложения швов на слизистую оболочку глазного яблока, и это обстоятельство не приводит к возрастанию вероятности инфекционных
осложнений, миграции или отторжения имплантата. Однако восстановление латеральной связки и спайки век должно производиться с особой тщательностью.
Послеоперационное лечение предполагает кратковременный (5-6 часов) постельный режим, возвышенное положение головы, холодные компрессы на область орбиты, по показаниям — анальгетики и противорвотные препараты. Давящая повязка не нужна, но если она наложена, ее надо обязательно снять на следующий день после операции или раньше, если появил-ся болевой синдром. Тракционные швы, наложенные на край нижнего века, могут быть оставлены на несколько суток для профилактики его рубцово-го сокращения.
Длительность послеоперационного лечения в стационаре зависит от состояния пациента и обычно составляет 4-10 дней. После выписки, по крайней мере, на протяжении двух недель следует избегать сморкания. Физические нагрузки должны быть исключены на бóльший период, особенно для лиц, занимающихся тяжелым физическим трудом.
Обычно ограничительный режим при «взрывном» переломе составляет шесть недель, исходя из общей концепции заживления ран и темпов остеогенеза при орбитальных переломах.
Однако G. D. Gilliland с соавторами на экспериментальной модели установили, что уже через три недели после остеопластики дно орбиты с покрывающим его имплантатом не уступает по механической прочности интактной нижней стенке.
Источник
Рассказывает Роман Карташов,
челюстно-лицевой хирург
 Травмы черепа могут сопровождаться переломами костей, образующих глазницу – полость, в которой располагается глазное яблоко. Если вы или ваш ребенок получили травму, приведшую к появлению «синяка» под глазом, важно своевременно обратиться к специалисту, который определит, нет ли перелома. Это важно, потому что перелом стенки глазницы может привести к неприятным последствиям, связанным с нарушением функции зрения.
Травмы черепа могут сопровождаться переломами костей, образующих глазницу – полость, в которой располагается глазное яблоко. Если вы или ваш ребенок получили травму, приведшую к появлению «синяка» под глазом, важно своевременно обратиться к специалисту, который определит, нет ли перелома. Это важно, потому что перелом стенки глазницы может привести к неприятным последствиям, связанным с нарушением функции зрения.
Симптомы перелома стенки глазницы
- появление боли, отека или гематомы в области глаза;
- онемение щеки, десны;
- кровотечение из носа;
- изменение положения глаза, двоение в глазах;
- снижение остроты зрения;
- нарушение конфигурации лица (из-за переломов лицевого скелета при обширных травмах).
Диагностика перелома стенки глазницы
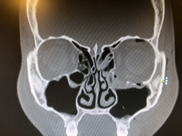
Компьютерная томография (КТ) является золотым стандартом в диагностике переломов глазницы, позволяющим точно воспроизвести вид скелета орбиты и прилежащих структур в нескольких плоскостях. 3D реконструкция дает достоверную информацию о количестве костных отломков орбиты и их положении.
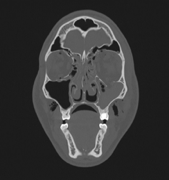
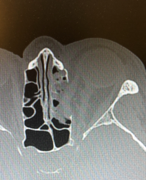
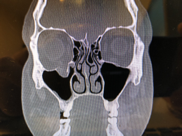

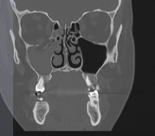
Лечение переломов стенки глазницы
- антибактериальное для предотвращения развития инфекции;
- симптоматическое для купирования боли, отека, подкожных гематом;
- хирургическое для восстановления прежней формы скелета, положения глаза, дренирование внутриглазничных гематом.
Переломы глазницы существенно отличаются как по локализации, так и по степени тяжести. Глобально врачу важно определить, необходима ли операция.
Показания к проведению операции:
- нарушение функции зрения (часто из-за перелома происходит смещение глаза, в результате чего появляется двоение; нарастающая гематома может привести к атрофии зрительного нерва и потере зрения; костные фрагменты могут препятствовать сокращению мышц, что приводит к ограничению движения глаза);
- нарушение структуры лицевого скелета из-за смещения костных отломков, что проявляется изменением черт лица, асимметрией, обезображиванием;
- сдавление подглазничного нерва смещенными костными фрагментами, что привело к онемению щеки, половины носа, губы и десны.
Предпочтительно выполнять операцию сразу после перелома до развития отека. Если отек все же успел появиться, то необходимо подождать 3-5 дней.
Если оставить перелом без лечения, то возможны неблагоприятные последствия в виде посттравматической деформации, нарушения зрения, изменения положения глаза. Лечить их гораздо сложнее, нежели «свежую» травму.
Виды операций при переломе глазницы:
Стенки глазницы представлены очень тонкими костями, и вернуть их в прежнее положение не представляется возможным. Однако в арсенале хирургов есть несколько материалов для протезирования: собственная кость пациента со свода черепа, титановая сеть и различные синтетические протезы.
Если речь идет о переломе края глазницы, то восстановление его формы выполняется при помощи фиксации титановых пластинок винтами, т.к. в этом месте кость достаточно толстая.
Реабилитация после перелома стенки глазницы
После операции выполняется компьютерная томография для контроля результата проведенной операции. Пациент находится под наблюдением челюстно-лицевого хирурга и офтальмолога.
Как правило, при гладком течении послеоперационного периода на 3-4 сутки отек в области операции начинает спадать, а через 7-10 дней могут оставаться только следы гематом.
Реабилитация направлена на восстановление функции зрения. Пациентам рекомендуется выполнять глазодвигательные упражнения, избегать повышения давления в полости носа во время чихания и высмаркивания.
Противопоказания к операции
— тяжелая черепно-мозговая травма
— сопутствующая патология, при которой противопоказаны любые операции.
Источник

- 10 Июля, 2018
- Офтальмология
- Марина Шаймухаметова
Перелом глазницы — это часто встречающееся явление, обычно сопровождающее травмы головы, особенно часто сотрясения мозга.
Глазница — одна из двух впадин в черепе, в ней расположено глазное яблоко и его придатки. Иначе эта полость носит название орбиты.
Строение глазницы
Орбита имеет четыре стенки, прочно скрепленные друг с другом: верхнюю, нижнюю, наружную и внутреннюю. Так как глазница пирамидальной формы, то у нее также имеется основание и вершина. Основание расположено ближе к наружной части черепа, а противоположная сторона орбиты уходит острием вглубь, к глазничной щели, где соединяется с каналом зрительного нерва.
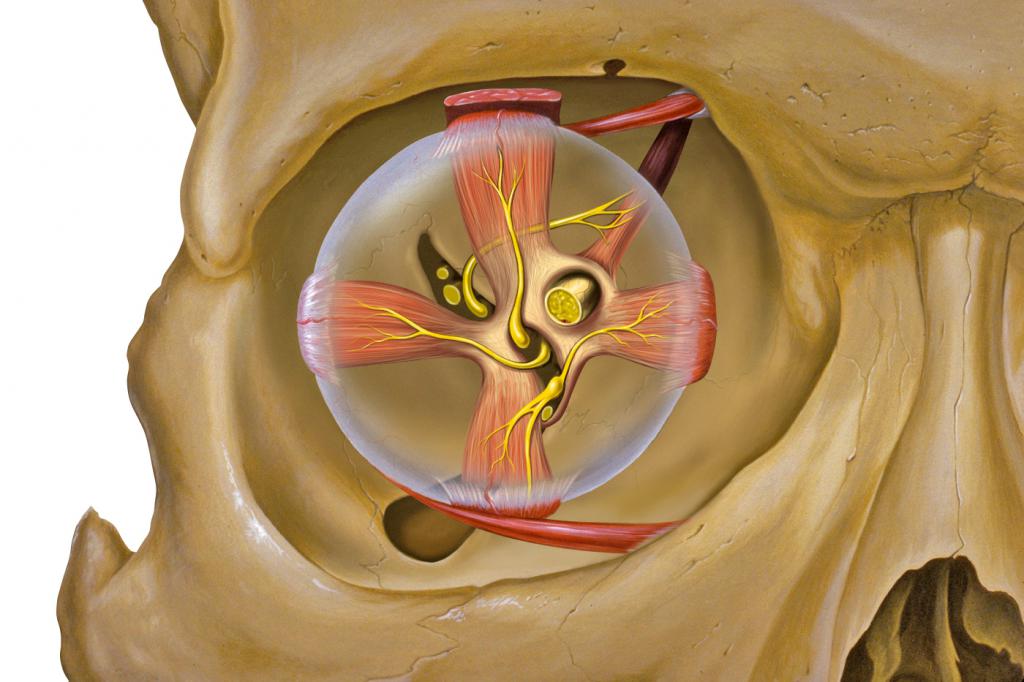
Строение глазницы:
- Верхняя стенка сформирована лобной костью и соседствует с передней черепной ямкой. Внутри лобной кости находится лобная пазуха. По этой причине, если в этой пазухе возникает воспаление, оно переходит и на глаз.
- Нижняя стенка образуется частью верней челюсти. Она также граничит с пазухой, но с гайморовой, возникающие в ней воспалительные процессы легко начинают распространяться и на орган зрения.
- Наружная стенка страдает реже всего, так как состоит сразу из трех костей глазницы: клиновидной, скуловой и лобной и является наиболее прочной.
- Внутренняя стенка обладает самой хрупкой структурой. Виной тому решетчатая кость, именно она формирует этот участок орбиты. Для нарушения целостности стенки достаточно несильного удара тупым предметом. Повреждение костной ткани и века приводит к попаданию воздуха, в следствии чего образуется мягкая опухоль, при пальпации явственно чувствуется перемещение воздуха, слышен хруст. Возникающие воспаления в этой области легко перекидываются на глазничную впадину.
Глазное яблоко имеет множество отходящих от него нервов и сосудов, по этой причине костная ткань орбитальной впадины испещрена отверстиями.
Причины повреждения

Переломы всегда возникают в результате физического воздействия, нарушение целостности глазницы не является исключением:
- По статистике, большая часть таких повреждений приходится на мужскую часть населения, так как представители сильного пола получают подобные травмы в результате драк, если удар приходится в район глаза или переносицы.
- Еще один распространенный источник переломов орбиты -это автомобильные аварии, при столкновении часто удар приходится на лицо.
- Травмы при занятии спортом.
- Несчастные случаи, падения и удары об тупые жесткие предметы.
Симптоматика
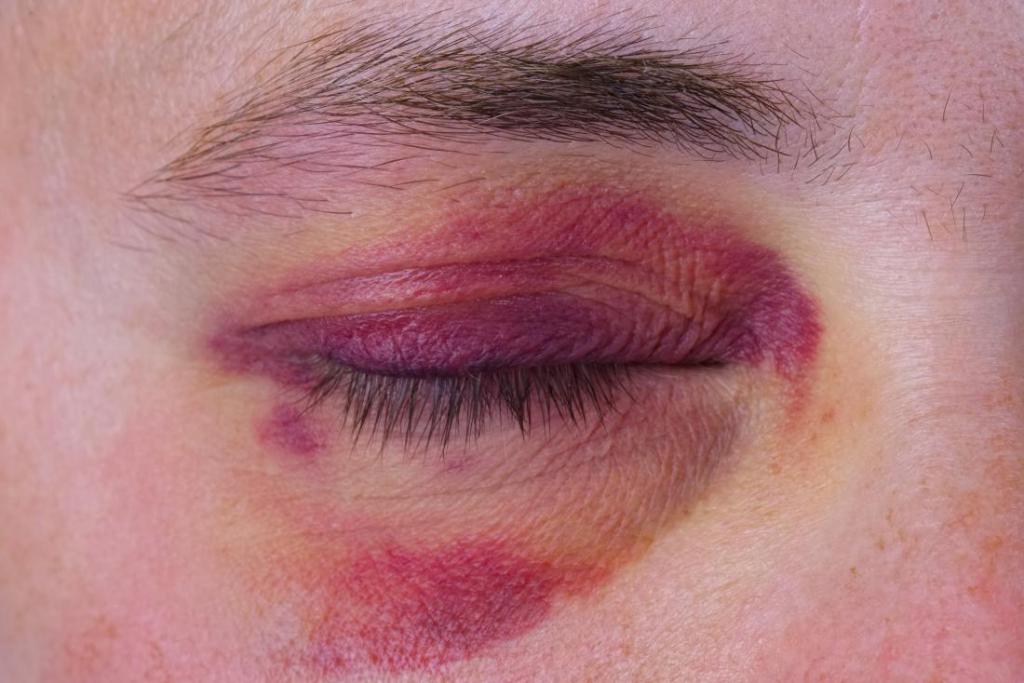
Одним из первых признаков перелома глазницы являются резкие болевые ощущения в глазу и области вокруг него. Но, так как подобный симптом возможен при любом заболевании зрительного аппарата, то необходимо учитывать совокупность факторов.
- Зрение пострадавшего теряет четкость, изображения он видит, «как в тумане».
- Отек глаза и близлежащих тканей.
- Скопление крови и, как следствие, синий оттенок кожи лица и век.
- Из-за гематом и отеков больной не может полностью открыть глаз, сомкнуть веки также становится затруднительно.
- Потеря подвижности глазного яблока.
- При пальпации в предполагаемом месте перелома наблюдается крепитация.
- Часто при травмах такого рода возникает двоение в глазах.
- Смещение глазного яблока — оно может сдвинуться в сторону от своей оси или вперед, либо же уйти глубже в орбиту.
- Гиперемия глаза.
- В некоторых случаях переломов орбиты глаза наблюдается кровотечение.
- Косоглазие — глаза пострадавшего не смотрят в одну точку.
- Опущение верхнего века.

Диагностика
Приведенные выше первые признаки перелома глазницы помогут установить диагноз в простых случаях или дать предварительную оценку при тяжелых, осложненных травмах. Травматолог после самоличного осмотра для подтверждения вердикта может назначить ряд процедур.
- Рентген-способ, сочетающий в себе простоту и достоверность. Снимок покажет состояние поврежденной орбиты, а также возможные попутные травмы.
- Компьютерная томография определит малейшие изменения в костной ткани орбит. Дополнительным плюсом КТ становится возможность определить повреждения близко расположенных органов, а также сосудов и нервов.
- МРТ — не менее эффективная процедура, позволяет оценить состояние глазницы и глазного яблока, а также выявить участок поражения.
МКБ-10
По международному классификатору травмы орбиты относятся к переломам лицевых костей и помечаются символом S. Травмы глаза и глазницы имеют код S05.
Классификация переломов глазницы по разным признакам
Каждый медицинский случай индивидуален, поэтому введена классификация травм орбиты.
По характеру повреждения целостности кожи:
- Закрытый — такой перелом глазницы называется изолированным, так как он не контактирует с соседними органами и внешней средой.
- Открытый — кожные покровы и внутренние оболочки орбиты нарушены, высок риск занесения и распространения инфекции.
По месту локализации повреждения:
- Прямое воздействие — удар пришелся непосредственно на орбитальную область глаза.
- Непрямое воздействие — стенки глазницы были повреждены в результате давления и смещения других черепных костей, которые были деформированы в первую очередь.
Также различают переломы глазницы по степени тяжести:
- Травма без перелома, иными словами, трещина кости. Не требует оперативного вмешательства, лечится консервативными методами.
- Перелом без смещения.
- Повреждение со смещением кости. Только опытный врач сможет поставить костный отломок на место. Понадеявшись на самолечение, можно добиться печальных последствий.
Степень интенсивности воздействия влияет на то, как будет протекать ход болезни:
- Низкоинтенсивные повреждения возникают при малом применении силы, часто предполагаемый перелом оказывается только трещиной. При этом виде травмы обходятся без хирургического воздействия.
- Среднеинтенсивный перелом образуется при умеренном приложении силы и характеризуется небольшими смещениями костей и наличием некоторого количества отломков. Для лечения этих повреждений может понадобиться незначительное оперативное вмешательство, при котором произойдет вправление костей, после чего нужна жесткая фиксация пострадавшего участка.
- Травмы с высокоинтенсивным уровнем воздействия отличаются большим количеством блуждающих отломков, которые нестабильны, множественными разрывами кожных покровов, сопутствующими травмами, а также нарушениями строения лица. Такой вид повреждения возникает, когда сломано больше 2 орбитальных стенок.
Исправить ситуацию можно только при помощи врача-хирурга и прочих специалистов, обратиться к ним следует, как можно быстрее.
Первая помощь
Если у пострадавшего наблюдается боль вокруг глаза, а также отек и синюшность тканей век, необходимо вызвать карету скорой помощи. Пока она едет, любой человек может предпринять ряд мер.
При наличие необходимых медикаментов рекомендуется промыть рану антисептическим средством и закапать капли, направленные по своему действию на борьбу с инфекцией, которая вероятно могла проникнуть в очаг поражения.
Для снижения болевого синдрома и отека глаза к поврежденному участку прикладывается холодный компресс.

Чтобы облегчить состояние пострадавшего, ему можно дать обезболивающее лекарство.
Даже при видимом наличии инородных тел в глазном яблоке, неспециалисту нельзя пытаться их извлечь. Лучшим вариантом в данной ситуации будет наложение нетугой стерильной повязки из любой чистой материи, таким образом, чтобы она полностью закрывала пострадавшую область.

Лечение
Терапия травм орбиты зависит от тяжести перелома. Для успешного выздоровления больному потребуется наблюдаться не только у хирурга, но и у окулиста и лора.
Цель всех медицинских процедур состоит в восстановлении целостности костной ткани и возвращении на свои места смещенных обломков. Лечение должно исправить возникшие проблемы со зрением, такие, как косоглазие и двоение в глазах.
При несложных переломах и трещинах возможно обойтись без операций, используя медикаментозное лечение и фиксацию перелома. При этом пациент должен соблюдать полный покой, нельзя чихать и сморкаться.
Если переломы сложные, со смещением, а также есть риск потери зрения и распространения патогенной микрофлоры из носогайморовых пазух, требуется немедленно оперировать пострадавшего.
Дополнительно, может понадобиться исправление неверного расположения глазного яблока.
При высоком глазном давлении хирурги откладывают проведение операции. Этот выбор врачей чреват рисками, если произойдет кровоизлияние, давление в глазу дойдет до критической отметки. Понадобится использование дренирующего устройства.
При отсутствии лечения в промежутке 2-3 недель после случившегося несчастного случая кости начинают неверно срастаться, а блуждающие отломки нижней стенки разрушаются. Вместо нее образуется рубцовая ткань.
Реабилитация
Для скорейшего восстановления и возвращения к дотравматическому состоянию, больному понадобится пройти курс реабилитации. После проведения операции она занимает от 2 недель до пары месяцев.
В реабилитационную терапию входит:
- прием лекарств, обеспечивающих обезболивание, подавление воспалительных процессов, а также повышающих иммунитет пациента.
- Дополнительно лечащий врач может назначить физиотерапию.
- Прием препаратов, содержащих необходимые витамины и минералы для более интенсивного восстановления костных тканей.
Крайне важно соблюдать все рекомендации и назначения врача.
Последствия
Даже при своевременном лечении невозможно вернуть зрение, которое пациент имел до несчастного случая.
Когда пострадавший затягивает с обращением в больницу, у него может развиться ряд самых неприятных последствий перелома глазницы:
- Отсутствие медицинского вмешательства, в том числе постановки смещенной кости на место, приведет к неправильному срастанию костей и образованию в местах их отсутствия рубцовых тканей. Эта структура не может справиться с функциями костного каркаса.
- Вероятно, что в рану может попасть инфекция, в дальнейшем проводящая за собой гниение и абсцесс.
- При травмировании орбитальной кости часто рвутся глазные мышцы, после этого нарушается подвижность глазного яблока, пострадавший не может сменить направление взгляда. Чтобы посмотреть на предмет, находящийся сбоку, человеку приходится поворачиваться всем корпусом.
- Ущемление мышцы приводит к косоглазию.
- Нарушение симметричности лица, шрамы и рубцы.
К сожалению, избежать негативных последствий травм глазницы совсем невозможно, но в силах и в интересах каждого человека снизить вероятность их возникновения. Для этого необходимо как можно скорее обратиться в больницу за помощью. Если в течении пары месяцев не поставить на место смещенные кости, они срастутся в деформированном виде, что скажется на внешнем виде человека. Помимо этого, навсегда будут нарушено полноценное функционирование зрительного органа.
Источник
