Переломы тел позвонков рентгенологически

Лучевая диагностика компрессионного перелома позвонка с передней компрессией
а) Терминология:
1. Синонимы:
• Клиновидный компрессионный перелом
2. Определения:
• Перелом тела позвонка, характеризующийся компрессией передней колонны с сохранением средней и задней колонн
б) Визуализация:
1. Общие характеристики компрессионного перелома позвонка с передней компрессией:
• Наиболее значимый диагностический признак:
о Клиновидная деформация тела позвонка
• Локализация:
о Могут наблюдаться на нескольких смежных или не смежных уровнях
о Наиболее частая локализация — средне- и нижнегрудной отдел позвоночника
2. Рентгенологические данные:
• Увеличение объема паравертебральных мягких тканей за счет гематомы на рентгенограмме в прямой проекции
• Клиновидная деформация тела позвонка:
о Снижение высоты переднего отдела тела относительно заднего
о У пациентов с нормальной плотностью костной ткани снижение высоты тела позвонка не превышает 40-50%:
— Если снижение высоты выражено в большей степени, возможно у пациента имеет место перелом Шанса
• Нарушение целостности замыкательной пластинки:
о Наиболее часто повреждению подвергается верхняя замыкательная пластинка
о Могут быть повреждены обе замыкательные пластинки
о Менее, чем в 5% случаев имеет место повреждение нижней замыкательной пластинки
• Вариабельные изменения контура замыкательных пластинок:
о Фокальная, угловая деформация
о Диагональная ориентация
о Округлое вдавление (обычно при компрессионных переломах на фоне остеопороза)
• Редко-фронтально ориентированная плоскость перелома, проходящая через все тело позвонка
• В области передней покровной пластинки формируется угловая деформация или образуется ступенька
• Задняя покровная пластинка всегда интактна
• Средняя и задняя колонны позвоночника также интактны
• У пациентов с остеопорозом может сформироваться плоский позвонок
• Верхнегрудные позвонки поражаются наименее часто:
о На рентгенограммах эти уровни увидеть сложно
о Можно выполнить рентгенографию в проекции «пловца»
3. КТ при компрессионном переломе позвонка с передней компрессией:
• Перелом лучше всего виден на фронтальных и сагиттальных изображениях
• Горизонтальная уплотненная линия перелома:
о Ее формирование связано с импакцией костных трабекул
о Не распространяется на заднюю покровную пластинку тела позвонка
о Нередко оскольчатый характер перелома
• Деформация замыкательных пластинок и/или передней покровной пластинки тела позвонка:
о Угловая деформация или смещение (кортикальная ступенька)
• Переломы задних элементов отсутствуют
• Анатомия задней колонны позвоночника сохранена
• Во многих травматологических центрах на сегодняшний день при травме позвоночника рутинно назначается КТ, минуя рентгенологическое исследование
4. МРТ при компрессионном переломе позвонка с передней компрессией:
• Линия перелома характеризуется низкой интенсивностью сигнала во всех режимах исследования:
о В STIR режиме линия перелома может экранироваться участком отека костного мозга
о Морфология перелома соответствует таковой, описанной в КТ-исследовании
• Участки отека костного мозга в виде тяжей, окружающих линии перелома:
о Низкая или промежуточная интенсивность сигнала в Т1 -режиме
о Высокая интенсивность сигнала в Т2 и STIR режимах
• Гематома паравертебральных тканей, которая может напоминать опухолевое поражение
• Зоны перелома, отека костного мозга и паравертебральной гематомы усиливают сигнал при контрастировании гадолинием
5. Радиоизотопные исследования:
• Сцинтиграфия скелета:
о В острый период положительные результаты исследования во всех трех фазах
о Результаты не позволяют дифференцировать травму с инфекцией, опухолевым поражением, артропатией Шарко, дегенеративной нестабильностью
6. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о Наиболее информативным методом диагностики, позволяющим дифференцировать компрессионные переломы с переломами Шанса и взрывными переломами является КТ
• Протокол исследования:
о Мультидетекторная КТ с тонкими взаимоперекрывающимися спиральными срезами
о Для диагностики связочных повреждений обязательны сагиттальные/фронтальные реконструкции изображений
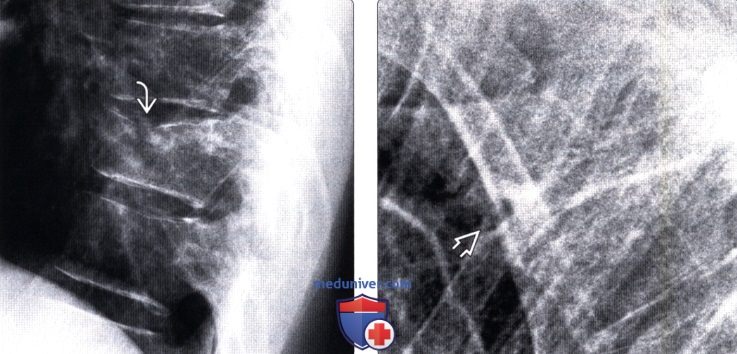
(Слева) Рентгенограмма в боковой проекции: угловая деформация верхней замыкательной пластинки Т10. Отмечается лишь минимальное снижение высоты переднего отдела тела позвонка.
(Справа) На рентгенограмме в боковой проекции определяется компрессионный перелом Т3. Переломы на этом уровне увидеть достаточно нелегко, однако при усилении кифоза их всегда следует подозревать.
в) Дифференциальная диагностика компрессионного перелома позвонка с передней компрессией:
1. Компрессионно-дистракционное повреждение (перелом Шанса):
• Передняя компрессия + дистракция средней и задней колонн
• Горизонтально ориентированная линия перелома задних элементов или
• Разрыв капсулы дугоотростчатых суставов и межостистых связок
• Для подтверждения связочного повреждения задней колонны показана МРТ
2. Взрывной перелом:
• Механизм травмы аналогичен компрессионным переломам (аксиальная нагрузка)
• Повреждение задней покровной пластинки тела позвонка
• ± смещение фрагментов в спинномозговой канал
• На грудном уровне встречается менее часто благодаря стабилизирующему эффекту реберного каркаса
3. Патологический перелом на фоне опухолевого поражения:
• Разрушение кортикальных стенок позвонка
• Разрушение костных трабекул поданным КТ, округлое мягкотканное объемное образование
• Ограниченный или диффузный отек костного мозга по данным МРТ
• Метастазы нередко поражают как тела, так и задние элементы позвонков
• Паравертебральный мягкотканный компонент может быть связан с гематомой (компрессионный перелом) или распространением опухоли
• Нередко можно наблюдать другие очаги опухолевого поражения, отдаленные от уровня перелома
• Диффузионное исследование в направлении фазы и в противоположном направлении характеризуются спорной информативностью в отношении дифференциальной диагностики
4. Грыжа Шморля:
• Округлое вдавление замыкательной пластинки позвонка
• Края вдавления обычно ровные
• Линия перелома может проходить непосредственное через грыжу
• На МР-томограммах может определяться отек костного мозга на фоне перелома или дискогенного происхождения
5. Болезнь Шейерманна:
• Клиновидная деформация > 5° тел трех смежных позвонков
• Грыжи Шморля
• Волнообразная деформация замыкательных пластинок
6. Физиологическая клиновидная деформация тел позвонков:
• Локализация — Т11, Т12 и/или L1
• Минимальное снижение высоты тела
• Обычно вовлечение обеих замыкательных пластинок
• Отсутствие фокальной угловой деформации Limbus vertebra
• Аномалия слияния кольцевого апофиза с телом позвонка
• Образование небольшой треугольной косточки у переднего угла тела позвонка
• Наличие кортикального края позволяет отличить эту патологию от свежего перелома
7. Старый сросшийся перелом:
• Отсутствие гематомы паравертебральных тканей, отека костного мозга по данным МРТ позволяет отличить свежий/несвежий перелом от старой деформации
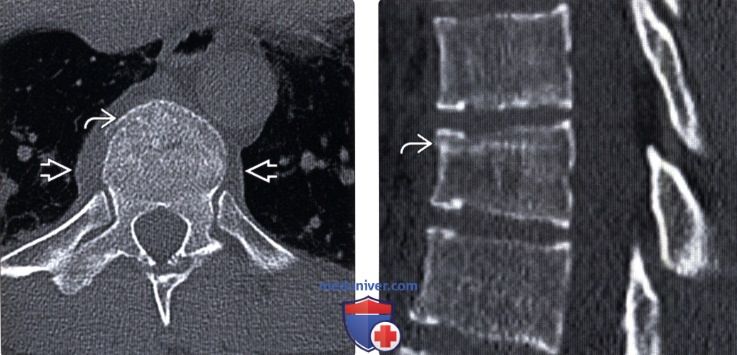
(Слева) КТ, аксиальный срез: компрессионный перелом в области переднего отдела тела позвонка. Дополнительным признаком перелома служит гематома паравертебральных тканей. Для дифференциальной диагностики компрессионных и взрывных переломов эффективны сагиттальные изображения.
(Справа) КТ, сагиттальный срез: компрессионный перелом тела позвонка с минимальным снижением высоты тела. Плотная полоса в толще тела позвонка представляет собой зону импакции трабекулярной кости.
г) Патология. Общие характеристики компрессионного перелома позвонка с передней компрессией:
• Этиология:
о Аксиальная нагрузка ± сгибательный компонент
о Благодаря наличию физиологического кифоза грудного отдела позвоночника аксиальная нагрузка перераспределяется в первую очередь на передние отделы тел позвонков, а не на задние
• Сочетанные повреждения:
о Другие переломы позвонков на смежных и отдаленных уровнях
о Переломы костей таза ± нижних конечностей
д) Клинические особенности:
1. Клиническая картина компрессионного перелома позвонка с передней компрессией:
• Наиболее распространенные симптомы/признаки:
о Эпизод травмы и следующий за ним локальный болевой синдром в области позвоночника
о Внезапное развитие болевого синдрома при минимальной травме либо отсутствии таковой у пациентов старческого возраста
о Другие симптомы/признаки:
— Радикулопатия
— Кифотическая деформация
2. Демография:
• Эпидемиология:
о Наиболее распространенный тип переломов грудных позвонков при закрытых травмах
о Две отдельных категории пациентов: те, кто получил достаточно адекватную по силе травмы, и пациенты с переломами на фоне недостаточности костной ткани
о Пациенты молодого возраста: перелом обычно возникает вследствие падения с относительно значительной высоты
о Пациенты с остеопорозом: усталостные переломы
3. Течение заболевания и прогноз:
• У пациентов с нормальной костной плотностью хорошая консолидация перелома наступает и при консервативном лечении
• Увеличение риска преждевременного дегенеративного поражения межпозвонковых дисков у пациентов относительно молодого возраста
• У пациентов с остеопорозом возможно прогрессирование переломов с формированием стойкого болевого синдрома
• У пациентов с остеопорозом нередко отмечается прогрессирование кифотической деформации
• При развитии первого перелома на фоне остеопороза риск развития следующих переломов возрастает
• Неврологическая симптоматика может развиваться в отсроченном периоде
4. Лечение компрессионного перелома позвонка с передней компрессией:
• Консервативное лечение обычно достаточно эффективно
• При хроническом болевом синдроме, кифотической деформации показана вертебропластика и кифопластика:
о Влияние этих процедур на конечные исходы перелома неоднозначно
о Практические рекомендации Американской Академии Ортопедической хирургии (AAOS, 2011):
— Отказ от вертебропластики при остеопоротических компрессионных переломах у неврологически интактных пациентов:
Эта рекомендация является обязательной
• Назначение бисфосфонатов, кальцитонина позволяет уменьшить выраженность болевого синдрома и снизить риск развития остеопоротических переломов в будущем:
о Согласно рекомендациям AAOS, кальцитонин назначается на 4 недели:
— Другим вариантом лечения, направленным на предотвращение развития новых переломов, является назначение ибандроната и стронция ранелата
о Длительный прием бисфосфонатов увеличивает риск переломов бедра
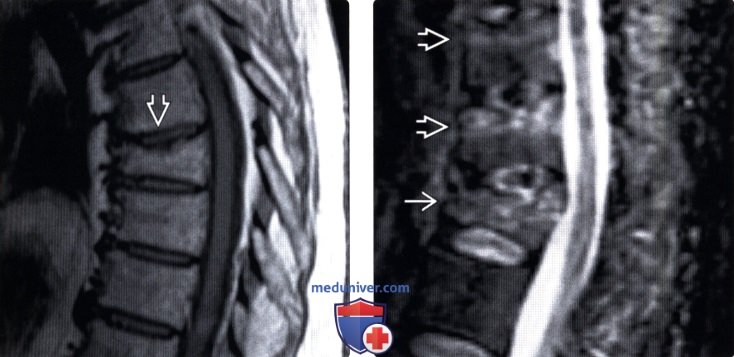
(Слева) На сагиттальном Т1-ВИ определяется чашеобразное вдавление верхней замыкательной пластинки позвонка у пациента с остеопорозом. Линия перелома, характеризующаяся низкой интенсивностью сигнала, расположена сразу же под замыкательной пластинкой. Пациенты с остеопорозом часто отмечают острое начало болевого синдрома после минимальной травмы либо вообще при отсутствии таковой.
(Справа) STIR МР-И: взрывной перелом Т12 и компрессионные переломы Т10 и Т11. При компрессионных переломах задняя покровная пластинка остается интактной.
е) Диагностическая памятка:
1. Следует учесть:
• У пациентов с компрессионными переломами на других уровнях нередко выявляются другие компрессионные, взрывные, переломы Шанса или повреждения вследствие сдвига
2. Советы по интерпретации изображений:
• Компрессионные переломы с повреждением нижней замыкательной пластинки при сохранении целостности верхней замыкательной пластинки наиболее вероятно связаны с патологическим характером перелома
• Расширение тени паравертебральных мягких тканей на рентгенограмме груди в прямой проекции нередко является первым рентгенологическим признаком перелома грудных позвонков
• Усиление грудного кифоза на рентгенограмме груди в боковой проекции часто является первым рентгенологическим признаком остеопоротических компрессионных переломов
• Если имеет место повреждение средней или задней колонн позвоночника, то перелом нельзя отнести к компрессионному
ж) Список использованной литературы:
1. Kroon F et al: Two-year results of a randomized placebo-controlled trial of vertebroplasty for acute osteoporotic vertebral fractures. J Bone Miner Res. 29(6): 1346-55, 2014
2. Rho YJ et al: Risk factors predicting the new symptomatic vertebral compression fractures after percutaneous vertebroplasty or kyphoplasty. Eur Spine J. 21 (5):905-11, 2012
3. Esses SI et al: The treatment of symptomatic osteoporotic spinal compression fractures. J Am Acad OrthopSurg. 19(3): 176-82, 2011
4. Klazen CAet al: Vertebroplasty versus conservative treatment in acute osteoporotic vertebral compression fractures (Vertos II): anopen-label randomised trial. Lancet. 376(9746): 1085-92, 2010
5. Capeci CM et al: Bilateral low-energy simultaneous or sequential femoral fractures in patients on long-term alendronate therapy. J Bone Joint Surg Am. 91(11):2556-61,2009
6. Kallmes DF et al: A randomized trial of vertebroplasty for osteoporotic spinal fractures. N Engl J Med. 361 (6):569-79, 2009
7. Folman Y et al: Late outcome of nonoperative management of thoracolumbar vertebral wedge fractures. J Orthop Trauma. 17(3): 190-2, 2003
8. Haba H et al: Diagnostic accuracy of magnetic resonance imaging for detecting posterior ligamentous complex injury associated with thoracic and lumbar fractures. J Neurosurg. 99(1 Suppl):20-6, 2003
9. Hsu JM et al: Thoracolumbar fracture in blunt trauma patients: guidelines for diagnosis and imaging. Injury. 34(6):426-33, 2003
— Также рекомендуем «Рентгенограмма при компрессионном переломе позвонка с латеральной компрессией»
Редактор: Искандер Милевски. Дата публикации: 4.8.2019
Источник
Наиболее часто возникают переломы тел I и II поясничных, XI и XII грудных и VI—VII шейных позвонков.
Признаки. При переломах шейных позвонков больные жалуются на боли при любых движениях шеи. Пальпация остистых отростков и динамическая нагрузка по оси вызывают болезненность на уровне перелома. Нередко наблюдаются корешковые расстройства в виде гиперестезии.
При компрессионных переломах грудных и поясничных позвонков движения туловища ограничены и болезненны. Больные с трудом поворачиваются на живот и поднимают ноги в положении лежа. Напряжены мышцы спины, на уровне перелома выявляется угловой кифоз за счет выступания кзади остистого отростка поврежденного или вышележащего позвонка. Между этими двумя остистыми отростками отмечается диастаз вследствие повреждения связки. Болезненны поколачивания по остистым отросткам и динамическая нагрузка по оси позвоночника. Корешковые расстройства проявляются гипер- или гипестезией сегментов, лежащих ниже поврежденного позвонка. Иногда наблюдается задержка мочеиспускания и дефекации, которая проходит в течение нескольких дней, если отсутствует повреждение спинного мозга.
Для уточнения диагноза и выяснения характера перелома необходимы рентгенограммы в двух-трех проекциях, например при переломах суставных отростков, а также при переломах верхних шейных и верхних грудных позвонков. Детализацию диагноза осуществляют с применением КТ и МРТ.
Лечение. Больных следует транспортировать на жестких носилках в положении на спине, подложив под место перелома валик из одежды для создания гиперэкстензии. При транспортировке на мягких носилках следует уложить пострадавшего на живот и под грудь подложить подушку, что тоже способствует разгибанию позвоночника.
Основной задачей при лечении стабильных переломов является возможно более ранняя и полная разгрузка позвоночника. Этим достигается некоторое исправление кифоза, предупреждается дальнейшее сплющивание сломанных позвонков и создаются благоприятные условия для регенерации. Больного укладывают на волосяной матрац, помещенный поверх деревянного щита. Головной конец кровати приподнимают на 40—50 см. Верхнюю часть туловища фиксируют лямками (кожаными, полотняными или ватно-марлевыми), проходящими через подмышечные ямки, к головному концу кровати. За счет веса тела создается вытяжение позвоночника, он удлиняется и распрямляется (рис. 1). Больной лежит на спине, и для отдыха 3-4 раза в день ему разрешают поворачиваться на живот, при этом подкладывают подушку под грудь. Одновременно с вытяжением применяют реклинацию посредством подкладывания под выступающие остистые отростки мешочка с льняным семенем или пшеном.

Рис. 1. Лечение переломов поясничных позвонков вытяжением по Звереву—Ключевскому
Вытяжение за подмышечные тяги применяется при переломах в нижнегрудном и поясничном отделах позвоночника. При повреждении шейных и верхних грудных позвонков вытяжение осуществляют петлей Глиссона или, что наиболее эффективно, при помощи скелетного вытяжения за теменные бугры.
Реклинация и вытяжение продолжаются 8-10 нед., одновременно проводят функциональное лечение по В. В. Гориневской и Е. Ф. Древинг. С первых дней начинают сначала легкую, а затем постепенно усложняющуюся систематическую гимнастику. Весь комплекс движений рассчитан на развитие мышечного аппарата и приобретение больным навыка удерживать позвоночник в максимально выпрямленном положении. Упражнения проводят в зависимости от периода лечения.
Первый период (6—10-й день после травмы): дыхательные упражнения, движения верхними и нижними конечностями в небольшом объеме (число упражнений не превышает 10).
Второй период (11-20-й день после травмы) включает упражнения для укрепления мышц спины и живота, а также более усиленные упражнения для конечностей. В конце этого периода больному разрешают активно поворачиваться на живот. Число движений возрастает до 20. Темп более ускоренный, чем в первом периоде. Продолжительность каждого периода занятий необходимо строго индивидуализировать. При ослабленном состоянии больного первые два периода могут продолжаться до 1 мес.
Третий период (21—60-й день после травмы). В этом периоде ставят задачу создания мышечной опоры путем значительного укрепления мышц спины и брюшного пресса. Укрепление мышц достигается медленным выполнением упражнений, многократным повторением одного и того же движения и статическим напряжением мышц. Сокращение мышц спины усиливается работой рук с гантелями. К концу третьего периода число упражнений доводят до 30 и более за 1 сеанс, причем каждое движение повторяют 10—15 раз. Кроме занятий, проводимых методистом, больной должен заниматься самостоятельно еще 2 раза в день.
Четвертый период (61-80-й день после травмы). Упражнения в этом периоде являются подготовительными к переходу в вертикальное положение и к упражнениям стоя. Их задачи — выработать у больного правильную осанку при ходьбе и развить нормальную подвижность позвоночника. Больной находится на ногах сначала 10—20 мин. Постепенно это время доводят до нескольких часов. Затем больного выписывают для амбулаторного лечения.
Через 60—80 дней, в зависимости от тяжести перелома, больной свободно передвигается без помощи корсета, костылей или трости. Сидеть больному разрешают через 31/2—4 мес.
Трудоспособность восстанавливается через 8—10 мес, но к тяжелому физическому труду больные могут быть допущены не ранее чем через год после травмы.
Функциональный метод обеспечивает хорошие результаты, но не исправляет полностью искривление позвоночника. Для этого применяют одномоментную или постепенную репозицию компрессионных переломов тел позвонков. Принцип вправления заключается в максимальном разгибании позвоночника. Репозицию осуществляют под местной анестезией по Шнеку.
Техника анестезии по Шнеку. Положение больного на боку. Отступя на 6 см от остистого отростка сломанного позвонка в сторону лежания, вкалывают иглу под углом 35° по направлению к телу сломанного позвонка. Последовательно анестезируя
1 % раствором новокаина кожу, подкожную клетчатку, мышцы, проводят иглу до упора в поперечный отросток (или ребро), затем определяют иглой верхний край отростка и продвигают ее до упора в тело позвонка (рис. 2). На правильное положение иглы указывает появление крови из гематомы в области перелома позвонка. Вводят 5-10 мл 1 % раствора новокаина.

Рис. 2. Техника анестезии области перелома позвонка по Шнеку
Производят форсированное переразгибание позвоночника, для чего туловище больного укладывают на два стола с промежутком между ними и подтягивают его с помощью блока за плечи и за ноги. В таком положении накладывают гипсовый корсет (рис. 3) на 3—4мес. Одномоментную репозицию производят через 8 дней после травмы, после ликвидации явлений и местного, и общего шока и восстановления сил больного. При переломах, осложненных повреждением спинного мозга и наличием параличей, особенно при наличии подвывиха позвонка, вправление следует производить в первые сутки. Имеются сведения об исчезновении параличей и парезов через несколько часов после репозиции.

Рис. 3. Гипсовые корсеты: а — при переломах нижнегрудных позвонков; б — при переломах верхнегрудных позвонков
При нестабильных переломах показано оперативное лечение. Задний спондилодез осуществляют металлическими пластинами. Для формирования костного блока между остистыми и поперечными отростками используют костные аутотрансплантаты из крыла подвздошной кости (губчатые) или из малоберцовой (кортикальные). При разрушении тела позвонка применяют передний спондилодез с костной аутопластикой (рис. 4) или транспедикулярную фиксацию.

Рис. 4. Транспедикулярная фиксация с дистракцией (а) и компрессией (б) тел позвонков; варианты переднего спондилодеза с использованием различных металлоконструкций (в-ж)
Оперативное лечение способствует ранней мобилизации больных, сокращает сроки постельного режима (на 1—11/2 мес), дает возможность раньше приступить к активной ЛФК.
Продолжительность реабилитации — от 2 до 10 мес, в зависимости от тяжести переломов.
Сроки нетрудоспособности колеблются от 6 мес до 1 года.
Переломы дужек позвонков обычно сочетаются с переломами других частей позвоночника, в частности тел позвонков. Наиболее часто повреждаются дужки шейных позвонков вследствие того, что они широки и недостаточно прочны.
Переломы дужек возникают в результате непосредственного удара или падения на голову. Диагноз ставят на основании данных рентгенографического исследования.
Лечение перелома дужек сводится к вытяжению в течение 2—3 нед. с последующим ношением воротника Шанца.
Оскольчатые переломы дужек могут вызвать сдавление спинного мозга и требуют срочного оперативного лечения, заключающегося в удалении осколков.
Переломы остистых отростков встречаются редко и возникают либо от непосредственного приложения силы, либо от чрезмерного сокращения мышц.
Диагноз ставят на основании резкой болезненности при пальпации поврежденного отростка, а также его подвижности.
Лечение: постельный режим в течение 3-4 нед., массаж, ЛФК, УВЧ.
Переломы поперечных отростков возникают либо от резкого сокращения мышц, либо в результате непосредственного приложения силы. Типичный симптом — строго локализованная болезненность в паравертебральной области при движениях в сторону, противоположную повреждению (симптом Пай-ра, держится до 2-3 нед.).
В положении на спине больной не может поднять ногу на стороне повреждения (симптом «прилипшей» пятки). Пассивная гиперэкстензия ноги в тазобедренном суставе вызывает резкую боль на месте перелома вследствие растягивания подвздошно-поясничной мышцы. Нередко наблюдаются корешковые явления, проявляющиеся гипер- или гипестезией. Диагноз уточняют по рентгенограмме.
Лечение: постельный режим в течение 3 нед. с одновременным применением ЛФК, массажа, светолечения. При поступлении больного необходимо сделать новокаиновую блокаду области поврежденных отростков.
Трудоспособность восстанавливается в сроки от 1 до 2 мес. в зависимости от профессии больного.
Переломовывихи. Признаки: резкие боли в позвоночнике, иррадиирующие в ноги, выраженная деформация позвоночника, симптомы поражения спинного мозга. При таких повреждениях шейного отдела прогноз неблагоприятный.
При переломовывихах в поясничном отделе прогноз лучше, большинство больных выживают.
Лечение заключается в одномоментном вправлении посредством вытяжения и противовытяжения по длиннику позвоночника с одновременным давлением на выступающий позвонок.
Если неоперативным путем вправление не удается и имеются явления сдавления спинного мозга, то необходимо прибегнуть к срочному оперативному вмешательству.
Травматология и ортопедия. Н. В. Корнилов
Опубликовал Константин Моканов
Источник
