Переломы средней зоны лица клиника
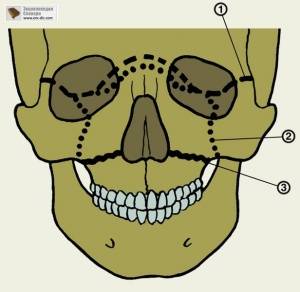
Что важно знать о переломах костей лица
- «Взрывные» (blowout) переломы глазницы: 3-5% переломов костей средней зоны лица.
- Изолированные переломы костей носа составляют 50% всех переломов костей лица
- Второй по частоте тип — переломы костей центральнолатеральной части средней зоны лица
- Все подтипы имеют примерно одинаковую распространенность
- Переломы костей средней зоны лица со смещением, но без ротации — встречаются чаще (30%), чем переломы с ротацией отломков (6%)
- Переломы костей лица вызываются травматическим повреждением лицевого скелета, вызванное прямым или непрямым воздействием
- Острая или тупая травма, которая приводит к повреждению опорных структур средней зоны лица (сагиттальные: сошник, латеральные и медиальные стенки придаточных пазух носа или глазницы, крыловидные отростки; горизонтальные: крыша и дно глазницы, скуловая дуга, верхняя челюсть).
Клинические проявления
Типичные симптомы:
- Расхождение, деформация или западение костей, обнаруживаемые при осмотре и пальпации
- Гематома
- Повреждение нервов (повреждение подглазничного нерва возникает в 60-70% случаев переломов Ле-Фор II и III)
- Нарушения зрения (например, диплопия).
Какой метод диагностики перелома костей лица выбрать: МРТ или КТ
Метод выбора
- КТ (с реконструкцией во фронтальной плоскости).
Что покажут снимки КТ костей лица при переломе
Прямые признаки:
- Линия перелома
- Возможно смещение отломков.
Косвенные признаки:
- Уровни воздух-жидкость в придаточных пазухах носа (гематосинус)
- Скопление воздуха в мягких тканях или полости черепа
- Наличие инородного тела.
Классификация:
— Переломы носа.
— Переломы костей центральной части средней зоны лица (Ле-Фор I—III).
— Переломы костей латеральной части средней зоны лица (переломы скуловых дуг).
— Специфические типы: «взрывной» перелом дна глазницы.
Что хотел бы знать лечащий врач
- Наличие осложнений или поражения соседних структур (например, полости черепа, глазницы).
- Конфигурация линии перелома
- Тип перелома (медиальной или центрально-латеральной части средней зоны лица)
Какие заболевания имеют симптомы, схожие с переломом костей средней зоны лица
Врожденные пороки, например энцефалоцеле
— Изменение анатомии с интактными костными структурами и отсутствием прямых признаков перелома
Посттравматические изменения
— Отсутствие клинических проявлений
— Анамнез
— Дефекты с ровными краями
— Отсутствие смещения или деформации
Шов черепа, костный шов
— Сравнение симметричных участков
— «Чистая», заполненная воздухом пазуха исключает перелом ее стенки
Лечение
- Фиксация фрагментов для первичного заживления переломов
- При сложных переломах отдельные части лицевого скелета могут быть фиксированы к основанию черепа
- Декомпрессия нервов.
Врачи каких специальностей диагностируют и лечат переломы лицевых костей
— Невропатолог (оценка неврологического статуса)
— Нейрохирург (удаление гематом, декомпрессия нервов, восстановаление костных отломков)
Прогноз
- Раннее хирургическое лечение снижает риск остеомиелита с 1,5% до 0,5%
- Частота развития посттравматических синуситов достигает 10%.
Возможные осложнения и последствия
- Посттравматический синусит
- Остеомиелит
«Взрывной» перелом левой глазницы у мужчины 42 лет. Смещение фрагментов кости с выбуханием жировой ткани глазницы в верхнечелюстную пазуху.
Двусторонний перелом центрально-латеральной части средней зоны лица с поражением верхней челюсти , стенки верхнечелюстной пазухи и обоих крыловидных отростков (Ле-Фор 3 тип ), полученный в результате несчастного случая при катании на велосипеде.
Источник
 13.12.2014
13.12.2014
Перелом костей лица
К переломам лицевых костей могут привести многие ситуации. В большинстве случаев их причинами являются автомобильные аварии, спортивная травма, падение и физическое насилие.
Причины переломов костей лица
К переломам лицевых костей могут привести многие ситуации. В большинстве случаев их причинами являются автомобильные аварии, спортивная травма, падение и физическое насилие. Впрочем, такие переломы происходят также при участии огнестрельных ран или ранений холодным оружием.
Переломы лицевых костей практически всегда сопровождаются другими травмами. В частности, если человек получил лицевые травмы в автомобильной катастрофе, у него могут быть и другие повреждения.
Симптомы переломов лица
Хотя некоторые симптомы специфичны для перелома именно костей лица, остальные признаки являются общими для любого костного перелома. Помните, что данные симптомы могут указывать и на повреждение мягких тканей (без сломанных костей). Это:
Симптомы перелома носа
- Опухоль;
- Болезненность;
- Деформация;
- Кровотечение из носа (если оно присутствуют, то как правило, незначительное);
- Значительная травма переносицы может привести к перелому кости в носа (решетчатой кости);
- Перелом этих костей может привести к тому, что мозг соединяется с внешней средой;
- Возможные симптомы включают в себя постоянное кровотечение из носа и/или выделения из носа.
Симптомы перелома челюсти
- Боль в челюсти;
- Болезненность при прикосновении;
- Неспособность свести зубы вместе должным образом (неправильный прикус);
- Синяки под языком почти всегда указывают на перелом челюсти.
Симптомы перелома средней зоны лица (верхней челюсти), если пациент находится в сознании
- Неспособность свести зубы в правильное положение;
- Проблемы со зрением;
- Прозрачные выделения из носа;
- Ушиб может присутствовать вокруг глаз, и средняя зона лица может быть смещена;
- Эти переломы обычно не являются незаметными и часто являются результатом высокой скорости при дорожно-транспортных происшествиях. В результате могут быть тяжелые травмы в других районах кроме лица;
- Многие из пострадавших будут иметь затрудненное дыхание и требуют трубки для размещения в их горле, чтобы помочь им дышать.
Симптомы перелома скул
- Несимметричность щек;
- Измененная чувствительность под глазом на пораженной стороне;
- Жалобы на зрение;
- Боль при движении челюстей;
- Иногда присутствует кровь в глазном яблоке на пораженной стороне.
Симптомы перелома глазницы (орбитальной кости)
- Провалившийся глаз (энофтальм);
- Измененные ощущения под пораженным глазом;
- Дублированная направленность глаз, в частности, взгляд вверх;
- Это включает в себя разрушение костей глазницы;
- Травма обычно происходит, когда тупой предмет попадает в глаз, такой как кулак или шар.
Симптомы перелома височно-нижнечелюстного сустава
- Отвисание челюсти;
- Неспособность закрыть рот;
- Вывих височно-нижнечелюстного сустава (место, где челюсть соединяется с височной костью, в передней части уха) может произойти по причине закрытой травмы, судороги, или чрезмерного открытия рта.
Когда обращаться за медицинской помощью
Все люди с травмами лица и любыми, даже незначительными, повреждениями должны быть обследованы врачом. Пострадавший может либо обратиться к врачу, либо обратиться в отделение неотложной помощи.
В случае серьезной травмы неотложная помощь должна быть вызвана на дом.
Если человек испытывает нижеперечисленные симптомы, следует немедленно обратиться к врачу:
- Прозрачные выделения из носа;
- Кровотечение из носа;
- Потеря сознания;
- Любые нарушения зрения, такие как двоящееся изображение или нечеткое зрение;
- Любые проблемы со слухом;
- Неспособность свести зубы верхней и нижней челюстей вместе;
- Боль при движении челюстей;
- Измененные ощущения на лице;
- Лицо неравномерное (асимметричное);
- Открытые раны с видимыми костями.
Диагностика переломов лица
Переломы носа
- Даже если у человека есть перелом носа, необходимо рентгеновское обследование, чтобы начать лечение. Начальное лечение переломов носовой кости не изменится, даже если пациент имеет трещины.
- Если подозревается перелом костей, расположенных высоко в носу (решетчатой кости), врач может назначить компьютерную томографию.
Перелом нижней челюсти
Если у пациента есть возможный перелом челюсти, врач может назначить рентген. Иногда может быть использован специальный стоматологический рентгеновский аппарат, чтобы помочь в диагностике. Но не все больницы имеют это оборудование.
Перелом средней зоны лица (верхняя челюсть)
- Так как такие переломы чаще всего появляются при дорожно-транспортных происшествиях, переломы средней зоны лица часто связаны с другими существенными, потенциально опасными для жизни травмами. Таким образом, диагностика переломов лица часто не самая важная часть первичного лечения пациента.
- После того, как состояние пациента стабилизируется, КТ лица является наиболее эффективной для диагностики перелома средней зоны лица.
Перелом скул
- Если пациент обратился к врачу сразу же, врач может диагностировать его состояние при обычном медицинском обследовании. Процесс усложняется со временем из-за распространяющегося отека.
- Специальный рентгеновский снимок скуловой кости часто становится решающим. Если пациент имеет серьезные разрушения с участием других костей лица, врач может также назначить компьютерную томографию, чтобы получить больше информации.
Перелом глазницы
- Рентгеновское обследование может оказаться полезным в постановке первоначального диагноза.
- Если перелом глазницы обнаружен на рентгене, пациенту, возможно, придется пройти КТ, чтобы получить больше информации.
Смещение височно-нижнечелюстного сустава
- Если дислокация сустава является результатом травмы, будет сделан рентгеновский снимок, чтобы исключить перелом челюсти.
- Пациент не нуждается в рентгеновском обследовании, если подобные смещения у него наблюдаются спонтанно или носят рецидивирующий характер.
Лечение переломов лица
Лечение в домашних условиях
Уход на дому ограничен до тех пор, пока врач не осмотрит потерпевшего
- Используйте лед на пораженном участке, чтобы помочь справиться с болью и отеком.
- Применение прямого давление на область кровотечения
Медицинское лечение
Перелом носа
- Во-первых, врач будет контролировать кровотечение из носа (если у пациента есть кровотечение). Если кровь в носу скапливается, образуя так называемую септальную гематому, врач, посредством небольшого надреза, сделает возможным удаление крови наружу.
- Так как нос пациента будет очень распухшим на начальном этапе, сломанный нос не сразу вправляется на место. Даже после того, как отек уменьшится, вправление сломанного носом необходимо только в том случае, если пациента ожидает косметический дефект или затруднено дыхание. Если это необходимо, специалист выполнит процедуру при последующем приеме пациента. К этому времени опухоль обычно уходит, и кости могут быть возвращены на место более точно.
- Переломы костей внутри носа (переломы решетчатой кости) требуют госпитализации.
Перелом нижней челюсти
- Сломанные кости, которые видны через кожу или в полости рта и называемые открытыми переломами, требуют госпитализации и назначения антибиотиков.
- В основном, если у пациента закрытый перелом челюсти, он будет направлен для лечения к стоматологу.
Перелом глазницы
- Время и необходимость восстановления перелома глазницы является спорным.
- Некоторые специалисты считают, что хирургическое вмешательство необходимо только в том случае, если пациент имеет постоянное раздвоение в глазах или глаз углубляется в глазницу.
- Другие специалисты используют компьютерную томографию, которая может помочь им принять решение. Пациент должен принять решение о проведении операции вместе со специалистом.
Смещение височно-нижнечелюстного сустава
Эта травма, как правило, подлежит восстановлению в отделении неотложной помощи. Может быть использована местная анестезия не только для обезболивания, но также в качестве лекарства для расслабления мышц челюсти.
Предупреждения переломов костей лица
Эти травмы часто связаны с употреблением алкоголя и насильственных действий, дорожно-транспортных происшествий, а также занятия спортом.
Всегда застегивайте ремень безопасности во время вождения и используйте надлежащие средства защиты при занятиях спортом.
Прогнозы при переломах костей лица
Носовые переломы
- Пациент требует последующего ухода в течение 5-7 дней для повторной оценки после того, как опухоль спала.
- Если нос пациента нуждается в восстановлении, как правило, это делается во время последующего визита.
- Прогноз, как правило, благоприятный.
Перелом нижней челюсти
Прогноз, как правило, благоприятный.
Перелом средней зоны лица
- Люди с переломами средней зоны лица имеют неблагоприятный прогноз, потому как их состояние усугубляется другими травмами в результате аварии, которая вызвала этот перелом.
- Тяжелый уровень слепоты возникает при определенных типах перелома верхней челюсти.
Перелом скул
Как самостоятельное повреждение, это обычно представляет собой только косметическую проблему.
Смещение височно-нижнечелюстного сустава
Будьте осторожны, чтобы не открывать рот широко после того, как челюсть вставлена на место, потому что возникает риск повторного вывиха сустава.
Теги:
234567
Начало активности (дата): 13.12.2014 15:33:00
234567
Кем создан (ID): 645
234567
Ключевые слова:
перелом,лицо,кости
12354567899
Источник
УДК 616.831+617.52] -001 -07-089
Ж. Б. Ипкарбековд.м.н., Р. М. Кистей2, А. К. Аманжолов, А. К. Майликбаева
Алматинский государственный институт усовершенствования врачей1,
7-я Городская клиническая больница2 г. Ал маты
СОЧЕТАИНЫЕ ПОВРЕЖДЕНИЯ КОСТЕЙ СРЕДНЕЙ ЗОНЫ ЛИЦА С ЧЕРЕПНО-МОЗГОВОЙ ТРАВМОЙ: АЛГОРИТМЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
АННОТАЦИЯ
Рассмотрены результаты лечения 28 больных с диагнозом сочетанные повреждения костей средней зоны лица с черепно-мозговой травмой. Для правильной диагностики, методов лечения и прогрессивного оздоровления больных с диагнозом «сочетанные повреждения костей средней зоны лица с черепно-мозговой травмой» определена необходимость различных специалистов.
Ключевые слова: повреждения костей средней зоны лица с черепно-мозговой травмой.
И звестно, что в среднюю зону лица включают верхнюю челюсть, скуловые кости и дуги кости носа, стенок глазниц.В последние годы наметилась тенденция увеличения частоты повреждения костей средней зоны лица по сравнению с данными 10-летней давности от 2,4 и более раза [1]. При этом произошло не только количественное увеличение переломов костей средней зоны лица, но и качественное изменение, т.е. чаще стали наблюдаться тяжелые повреждения средней зоны в сочетании черепно-мозговой травмы и смежных областей.
Сложность диагностики и лечения переломов костей средней зоны лица заключается в том, что эти переломы часто сопровождаются повреждениями стенок верхнечелюстной пазухи, стенок глазницы, органов зрения, носо-глазнично-решетчатые переломы с черепно-мозговой травмой.
Как мы ранее отмечали [2], оказание специализированной помощи пострадавшим с со-четанными и множественными повреждениями средней зоны лица с черепно-мозговой травмой необходимо проводить в многопрофильных лечебных учреждениях с участием различных специалистов, т. е. необходим междисциплинарный подход к этой проблеме.
При переломах скуловой кости с повреж-
дениями передней стенки верхнечелюстной пазухи А.Г.Шаргородский (2004 г.) предлагает называть «скуловерхнечелюстными переломами» (СВЧП), а при переломах скуловой кости с повреждениями стенок глазницы — переломами скулоглазничного комплекса.
При таких переломах, как отмечает Ф. И. Тарасова [4], переломы скуловой сопровождаются повреждениями стенки верхнечелюстной пазухи, латеральной и нижней стенки глазницы с повреждениями глазного яблока. Переломы скуловой кости, дуги и стенок глазницы с повреждением глазного яблока мы предлагаем называть «скулоорбитальным повреждением».
Авторами на основании анализа собственных клинических наблюдений и архивного материала 7 ГКБ отражены особенности диагностики и лечебной тактики при сочетаиных повреждениях скуло-орбитального комплекса с ЧМТ.
За 10-летний срок в 7 ГКБ на стационарном лечении находились 2609 больных с переломами костей лицевого скелета с черепно-мозговой травмой, из них у 2115 (73,7%) наблюдались переломы костей средней зоны лица. По локализации переломы распределяют следующим образом: переломы костей носа — 1678 (64,3 %), переломы скуловой кости, дуги — 265 (10,2%), переломы верхней челюсти — 180 (6,9 %).
АГИУВ
Среди вышеприведенных переломов костей средней зоны лица переломы скуловой кости и дуги во всех случаях нуждались в хирургическом лечении в репозиции смещенных отломков и фиксации современными способами остео-синтеза.
Приводим результаты лечения 28 больных с сочетанными переломами скуловой кости и дуги с ЧМТ в возрасте 19-35 лет. Среди них мужчин было 23, женщин — 5. Все больные поступали в нейрохирургические отделения и реанимации 7 ГКБ по поводу сочетанной черепно-мозговой травмы.
По характеру повреждений скуловой кости и дуги эти больные были разделены на 3 группы:
Первая группа — изолированные переломы скуловой кости и дуги со смещением (15 больных). Диагностика и лечение этой группы больных особых трудностей не вызвали. Клинические признаки перелома зависели от ее локализации, характера и степени смещении отломков. Показаниями к репозиции отломков скуловой кости являлись:
1) косметические нарушения (западение в области скуловой кости )
2) функциональные нарушения:
• ограниченное открывание рта;
• снижение чувствительности в зоне иннервации подглазничного нерва;
• диплопия.
Среди оперативных методов лечения изолированных переломов скуловой кости и дуги большое распространение получил метод вправления отломков однозубым крючком Лим-берга, который позволяет внеротовьш доступом репонировать отломки скуловой кости и дуги. Трудности возникают при поздней диагностике переломов скуловой кости. Это обусловлено тем обстоятельством, что повреждения костей лицевого скелета сопровождаются черепно-мозговой травмой, поэтому больные длительное время находятся на лечении в нейрохирургическом отделении. Место западения мягких тканей лица маскируется быстро нарастающим отеком. Другие симптомы перелома скуловой кости тщательно не анализируются.
Вторая группа — перелом скуловой кости и скуловой дуги со смещением отломков и ос-кольчатый переломом передней стенки верхнечелюстной пазухи. (8 больных) В этих случаях на рентгенограмме придаточных пазух
носа в полуаксиальной проекции отмечается гемосинус — гомогенное затемнение соответствующей половины верхнечелюстной пазухи. Вправление отломков в этих случаях производили внеротовым способом с помощью крючка Лимберга, введенного под скуловую кость через кожный разрез длиной около 1 см, проводимый вдоль ее нижнего края. Производили разрез слизистой оболочки по переходной складке верхней челюсти и степень сопоставления отломков скуловой кости контролировали по скулоальвеолярному гребню верхней челюсти. При неправильно сросшихся переломах после рефрактуры и репозиции скуловой кости производили фиксацию отломков 1 и У- образными титановыми мини-пластинками. Операцию заканчивали тампонадой верхнечелюстной пазухи йодоформной турундой. Турун-ду из пазухи удаляли на 4-5-е сутки, постепенно. Результаты хирургического лечения во всех случаях были положительными. Оперативным методом во всех случаях нам удалось устранить как косметические, так и функциональные нарушения.
В других случаях, наряду с типичной локализацией линий переломов скуловой кости, удается определить наличие крупных костных отломков рядом с подглазничным отверстием, которые могут вызвать компрессию подглазничного нерва. В результате отмечается зона гипостезии кожи подглазничной области, крыла носа и верхней губы соответствующей стороны повреждения. Одним из постоянных симптомов переломов скуловой кости данной группы больных является наличие в анамнезе указание на носовое кровотечение из соответствующей половины носа после травмы. На обзорной рентгенограмме определяется затемнение гайморовой пазухи, вызванное скоплением в ней крови и отеком мягких тканей подглазничной области. Лечение этой группы больных осуществляли следующим образом: производили разрез слизистой оболочки по переходной складке верхней челюсти, отслаивали слизис-то-надкостничный лоскут, уточняли степень смещения отломков скуловой кости и характер повреждения передней стенки верхнечелюстной пазухи. Удаляли свободнолежащие отломки, вскрывали верхнечелюстную пазуху по общепринятой методике, создавали соустье с нижним носовым ходом. Производили ревизию верхнечелюстной пазухи (удаляли свободнолежа-
щие отломки, сгустки крови). Репозицию отломков скуловой кости осуществляли крючком Лим-берга. Одновременно контролировали степень сопоставления отломка по скулоальвеолярному гребню. В этом участке производили остеосин-тез титановой мини-пластинкой.
iНе можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Третья группа — перелом скуловой кости и скуловой дуги со значительным смещением отломка скуловой кости в сторону орбиты, оскольчатый перелом передней стенки верхнечелюстной пазухи, сопровождающийся тяжелой черепно-мозговой травмой (5 больных). В трех случаях причиной повреждения послужила автодорожная травма и в двух случаях -производственная травма (падение с высоты) Особенностью этих тяжелых черепно-лицевых травм является сочетание переломов скулоор-битальиого и скуломаксилярного комплекса с тяжелой черепно-мозговой травмой в виде ушиба головною мозга тяжелой степени. Трудности в диагностике и лечении данных больных объяснялись тем, что в ранний период после травмы больные находились в состояние комы. Для уточнения диагноза проводили KT, МРТ и другие виды обследования. На врачебных консилиумах с участием врачей: нейрохирурга, невропатолога, оториноларинголога, терапевта, челюстно-лицевого хирурга определяли лечебную тактику и проводили коррекцию консервативной терапии.
В качестве примера приводим следующее наблюдение.
Больной X, 23 года после полученной травмы в результате дорожно-транспортного происшествия поступил в крайне тяжелом, в бессознательном состояние в реанимационное отделение нейрохирургии 7 ГКБ. Неврологический статус: уровень сознания — кома по шкале Глазго 8 баллов. После обследования был выставлен клинический диагноз: открытая проникающая черепно-мозговая травма; ушиб головного мозга тяжелой степени; оскольчатый перелом скулоорбиталыюго комплекса справа со смещением и вдавлением отломков, повреждением глазного яблока; перелом костей носа; перелом основания черепа через среднюю и переднюю черепную ямку; скальпированная рана правой половины лица, ушибленная рана верхнего века справа, субконъюктивальное кровоизлияние; контузия глазного яблока ОД 2-й степени; ушиб зрительного нерва ОД, состояние после эвисцерации справа; ушиб мяг-
ких тканей лица; закрытый перелом 6-го ребра справа (рис. 1).
Рис. 1. Компьютерная томография до операции
Больному проводили лечение по поводу тяжелой черепно-мозговой травмы. Выполнены операции: энокуляция глазного яблока справа, вскрытие абсцесса параорбитальиой области справа. Состояние больного постепенно улучшилось, выписан на амбулаторное лечение. Находился длительное время (в течение 3 месяцев) под наблюдением врачей: невропатолога, офтальмолога, челюстно-лицевого хирурга. Через 4 месяца после травмы проведена операция рефрактура, репозиция и остеосинтез скулоорбиталыюго комплекса титановыми мини-пластинами по латеральному краю орбиты в области соединения височного отростка скуловой кости с височной костью. Сложности во время оперативного вмешательства были вызваны большим сроком, прошедшим со дня травмы. Это затрудняло сопоставление отломков в правильном положение из за рубповых изменений в окружающих мягких тканях (рис. 2).
Рис. 2. Обзорная рентгенограмма придаточных пазух носа в полуаксиальной проекции (после операции)
АГИУВ
В послеоперационном периоде проводили антибактериальное и симптоматическое лечение. В результате проведенной операции уменьшилась асимметрия лица. Создано условие для протезирования глазного яблока.
Во втором случае больной Ж.Б. 26 лет, получил травму в результате падения с высоты и удара о твердый предмет скуловой областью справа. Поступил в клинику в крайне тяжелом бессознательном состоянии, уровень сознания — кома по шкале Глазго 4 балла, общая мышечная гипотония, гипорефлексия. Зрачки: ОД’ЮБ, фотореакция отсутствует, ОД-экзоф-тальм. Двигательное возбуждение, судорожные подергивания в конечностях. Ригидность затылочных мышц на два поперечных пальца. Симптом Бабинского положительный с обеих сторон. Местно отмечалась деформация правой половины лица, области глазницы, ушибленные раны правой околоушно-жевательной области, назо — и отоликворея справа.
После обследования поставлен клинический диагноз: сдавление головы; тяжелая открытая проникающая черепно-мозговая травма; ушиб головного мозга тяжелой степени; отек головного мозга; импрессионный фрагментарный перелом правой височной кости с переходом на основание, скат и затылочную кость слева; вдавленный перелом правой скуловой кости со смещением ее в полость орбиты; ушибленные раны околоушно-жевательной области справа; перелом тела нижней челюсти справа; ушиб правого височно-челюстного сустава. ОД: контузия глазного яблока IV степени; ушиб зрительного нерва ОД; нейропатия правого лицевого нерва (рис. 3).
Больному проводили интенсивную консервативную терапию, направленную на профилак-
Рис. 3. Компьютерная томография до операции
тику менингита, дегидратацию и улучшение микроциркуляции мозга. Только лишь на 5-й день нахождения больного в стационаре с целью устранения травматического экзофтальма и компрессии зрительного нерва произведена операция: репозиция и остеосинтез правой скуловой кости и дуги титановыми мини-пластин-ками, двухчелюстное шинирование (рис. 4).
Рис. 4. Компьютерная томография после операции
В послеоперационном периоде проводили комплексный курс лечения: дегидратационная и антибактериальная терапия, общеукрепляющие и сосудистые препараты. Состояние больного постепенно улучшилось, асимметрия лица устранена.
В последующих наблюдениях были отмечены посттравматический парез лицевого нерва справа, ограниченное открывание рта из-за посттравматического артрита ВНЧС справа. Несмотря на устранение смещения отломка скуловой кости из полости глазницы, зрение у больного не было восстановлено. Это осложнение авторы склонны объяснить поздним сроком проведения операции, прошедшим после травмы, так как в зрительном нерве произошли необратимые изменения. Поздний срок операции объясняется, с одной стороны, общим тяжелым состоянием больного вследствие тяжелой ЧМТ (кома), с другой стороны — организационными трудностями в проведении консилиума врачей смежных специалистов в ранний период после травмы.
Выводы
Вышеприведенные два случая тяжелых со-четанных черепно-лицевых травм свидетельствуют о необходимости организации специализированного черепно-лицевого отделения, штат которого должен включать следующих смежных специалистов: челюстно-лицевого хирурга, нейрохирурга, хирурга-окулиста, оториноларинголога и т.д. Как раннее сообщалось,
проведение специализированного лечения повреждения челюстно-лицевой области при политравме в ранние сроки является одним из эффективных методов противошоковых мероприятий, улучшающих течения и исходы травматических болезней и качество конечной реабилитации больных с подобными челюстно-лицевыми травмами.
ЛИТЕРАТУРА
1 Ипполитов В.П., Шаргородский А.Г. Перелом средней зоны лица // Травмы мягких тканей и костей лица / под ред. А.Г. Шаргородского. — М., 2004. — 27 с.
2 Инкарбеков Ж.Б. Шакаралиев A.A., Иогайбеков Е.К., Даулетбаева Г.К. Инновационные технологии в хирургическом лечение переломов скуловой кости и нижней челюсти при сочетаниых черепно-лицевых повреждениях // Медицина. — 2008. — № 1. — С. 2-5.
3 Шаргородскои А.Г. Травмы мягких тканей и костей лица: Руководство для врачей. — М.: Медицина, 2004. — С. 36.
4 Тарасова Ф.И. Клиника, диагностика и лечение скуловерхнечелюстных переломов: автореф. … канд. мед. наук. — Омск, 1983. — 17 с.
ТУЙ1Н
Макалада бет суйеп, оньщ дотасы коса сынып жэне бас суйеп мен мидьщ б1рлескен жаракаттарын алган 28 наукастын емдеу нэтежилер1 керсеттген. Беттщ орта белИнщ суйектерЫщ сынуы бас-ми жа-ракаттарымен б1рлескен наукастарта дурью диагноз кою, оларды емдеу Tecinflepi мен каркынды турде сауыктыру ушж ofaH Typni шектес мамандарымен 6ipnece катысуыньщ кажетллю айтылтан.
Туйшд1 сездер: беттщ орта жак суйеп жаракатыньщ бас-ми жаракатымен жанамаласуы.
SUMMARY
The article deals with the results of treatment of 25 patients with combined fracture of the malar bone and arch with craniocerebral trauma.
iНе можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Interdisciplinary approach with participation of adjacent experts is required to diagnose, define treatment tactics and ensure successful rehabilitation of patients having fracture of midface bones and craniocerebral trauma.
Key words: midface bone damages and craniocerebral trauma.
Источник
