Переломы ребер оперативное лечение

Хирургическое лечение окончатых переломов ребер разделяется на экстра- и интраплевральный остеосинтез.
Одной из наиболее распространенных методик экстраплеврального остеосинтеза является способ А.П. Паниотова. В центре флотирующего участка грудной клетки после обработки кожи антисептиками и местной анестезии делается разрез мягких тканей длиной 1 см и в плевральную полость вводится специальный троакар, имеющий в носовой части складывающийся шарнирный четырехзвенник, который раскрывается путем подтягивания внутреннего стержня.
Плечики троакара упираются во внутреннюю поверхность пораженных ребер, инструмент подтягивается и ребра плотно прикрепляются к дугообразной пластмассовой панели гайками. Обязательное условие — фиксация концов дугообразной панели, превышающей участок флотации, к неповрежденным участкам ребер или грудины. Такое лечение проводится 2-3 неддо образования костной мозоли (рис. 7).

Рис. 7. Схема стабилизации поврежденного каркаса грудной стенки по А.П. Паниотову (а) и двухлепестковый троакар А.П. Паниотова для стабилизации поврежденного каркаса (б).
Основной недостаток остеосинтеза ребер по А.П. Паниотову — трудности при удалении троакара, при котором нередко повреждается легкое.
Более прост и доступен метод, предложенный Н.К. Голобородько в 1967 г. Он предусматривает фиксацию сломанных ребер к шине из термопластика или проволоки. Пластинка термопластика должна перекрывать линии переломов спереди и сзади на 5-7 см. Для моделирования шины по форме грудной клетки ее погружают в горячую воду, придав необходимую форму, а затем опускают в холодную, где она затвердевает, сохраняя изгиб.
В средней части «флотирующего» сегмента грудной стенки прошивают кожу, подкожную клетчатку и межреберные мышцы во втором — третьем межреберьях. Иглу проводят по верхнему краю ребра, не нарушая целостности париетальной плевры. В некоторых случаях, проводя шелковые или лавсановые нити, захватывают не только ребро флотирующего сегмента, но и соседнее непораженное ребро. Однако наблюдения показывают, что для стабилизации достаточно захватить мягкие ткани над поврежденным ребром (желательно с надкостницей).
Нить проводят поперек или вдоль середины ребра, для этого используют иглу большого диаметра. Соответственно проделывают отверстия в панели. Кожу закрывают стерильной марлей, через нее проводят нити, поверх накладывают панель, проводят нити через отверстия панели и завязывают их, плотно прижимая ее к коже (рис. 8). Таким образом создаются условия для активного участия в акте дыхания пораженных отделов грудной стенки. Сроки фиксации шины — 2-3 нед. К отрицательным сторонам этой методики относятся невозможность использовать ее при двусторонних многопроекционных переломах ребер, повреждении грудины, а также риск инфицирования по ходу лигатур.

Рис. 8. Фиксация флотирующего фрагмента грудной стенки.
1 — пластмассовая панель; 2 — марля; 3 -флотирующий фрагмент грудной стенки; 4 -ребро; 5 — плевра; 6 — легкое.
Ю.Б. Шапот и соавт. предложили два способа остеосинтеза множественных многопроекционных переломов ребер спицами Киршнера: экстрамедуллярный и внеочаговый.
Методика экстрамедуллярного остеосинтеза заключается в том, что спица Киршнера изгибается по форме ребра, накладывается поверх него и фиксируется к ребру с помощью танталовых скобок модифицированным аппаратом СГР-20 (см. рис. 5, а). Спицы удаляются через 8-10 мес. При такой методике остеосинтеза не возникает деформации костно-мышечного каркаса грудной стенки, восстанавливаются показатели функции дыхания и кровообращения.
При внеочаговом остеосинтезе используются неповрежденные или стабилизированные сегменты грудной стенки и надплечья. Выше и ниже флотирующего участка через неповрежденные ребра (грудину, ключицу) проводится по одной паре перекрещивающихся спиц, которые проходят через оба кортикальных слоя. Таким же образом проводятся две пары спиц и через поврежденные ребра. Спицы фиксируются между собой резьбовым стержнем вдоль передней стенки груди.
Иногда для экстраплеврального остеосинтеза нестабильных переломов ребер и грудины применяют сшивающие аппараты СГР-20 или СРКЧ-22 (А.П. Кузьмичев, В.Д. Колесников, 1983). Однако излишняя травматичность оперативных доступов и длительность оперативного вмешательства ограничивают применение этих методов остеосинтеза при тяжелой торакальной или сочетанной травме в условиях постгеморрагической анемии.
Заслуживают также внимания оригинальные методы грудной стенки, которые с успехом применяются нами.
Для паллиативной стабилизации грудной стенки применяется шина Н.К. Голобородько, которая представляет собой зигзагообразную проволоку диаметром 5 мм с надетой на нее силиконовой трубкой. Еще удобнее пластина из нержавеющей стали толщиной 2 мм, шириной 30 мм, в средней части которой имеется щелевидная прорезь для проведения и закрепления фиксирующих нитей. Пластина изгибается по форме грудной клетки и создает упругость, достаточную для иммобилизации флотирующих фрагментов ребер.
Простота изготовления и использования шин и пластин Н.К. Голобородько позволяет применять их в общехирургических стационарах у больных в состоянии шока.
Из радикальных способов стабилизации каркаса грудной стенки наиболее эффективным является метод внеочагового экстраплеврального остеосинтеза аппаратом внешней фиксации на основе заклепочных элементов или реберных крючков. Последние фиксируются к флотирующим и непораженным отделам ребер, затем подшиваются к несущей штанге и прикрепляются к ней гайками и кронштейнами. При одновременном повреждении ребер и грудины вначале производят остеосинтез грудины, а затем ребер. Несущая штанга прикрепляется к стабилизирующей штанге грудины (рис. 9).

Рис. 9. Схема устройства для экстраплевральной стабилизации каркаса грудной стенки на основе реберных крючков по Н.К. Голобородько (а). И схема экстраплеврального внеочагового экстрамодулярного остеосинтеза при множественных переломах ребер по Н.К. Голобородько и Д.В. Кареву (б), а: 1 — реберные крючки; 2 — ребро. б: 1 — заклепочные элементы; 2 — несущая штанга; 3 — ребро.
Таким образом удается устранить нестабильность каркаса грудной стенки, ее деформацию, а также восстановить объем плевральной полости. Аппарат удаляют через 3-4 нед после образования костной мозоли. Разработанный принцип лечения пострадавших с нестабильностью костно-мышечного каркаса грудной стенки позволил снизить летальность с 58,3 до 27,9% (А.К. Флорикян, 1998).
Внутриплевральный остеосинтез производится пострадавшим, у которых наряду с флотирующими переломами имеются повреждения внутри-грудных органов. Наибольшее распространение получила методика А.П. Кузьмичева и соавт., предусматривающая по окончании хирургической коррекции поврежденных внутренних органов грудной полости фиксацию переломов ребер танталовыми скрепками, сшивающими аппаратами СГР-20 или СРКЧ-22 (рис. 10).

Рис. 10. Интраплевральный остеосинтез ребер аппаратом СРКЧ-22.
С этой же целью А.К. Флорикян (1998) рекомендует накладывать на ребра пластины из нержавеющей стали и фиксировать их к ребрам для надежности шурупами соответствующего диаметра. При размозжении большого участка ребра после удаления костных отломков и обработки сломанных ребер образуется довольно большое пространство, которое можно заменить с помощью пластины (рис. 11).

Рис. 11. Остеосинтез ребер танталовой пластиной.
В заключение считаем необходимым отметить, что ни в одной области неотложной хирургии фактор времени не имеет такого большого значения, как при тяжелых повреждениях грудной стенки. Поэтому помощь больным с данной патологией должна быть четко организована. В эффективности этого мы могли убедиться на собственном опыте после организации специализированного отделения множественной и сочетанной травмы и установления взаимодействия с такими же специализированными бригадами скорой помощи. Это позволило повысить хирургическую активность с 21 до 37%, при этом частота диагностических торакотомий снизилась с 17 до 2%, а летальность — с 19 до 7%.
А.А. Вишневский, С.С. Рудаков, Н.О. Миланов
Опубликовал Константин Моканов
Источник
 СовÑÐµÐ¼ÐµÐ½Ð½Ð°Ñ Ñ
иÑÑÑÐ³Ð¸Ñ Ð½ÐµÐ¾Ñделима Ð¾Ñ ÑеÑ
нологиÑеÑкого пÑогÑеÑÑа. С изобÑеÑением новÑÑ
маÑеÑиалов и ÑиÑÑем пÑоÑезиÑÐ¾Ð²Ð°Ð½Ð¸Ñ ÑволÑÑиониÑÑÑÑ Ð¸ Ñ
иÑÑÑгиÑеÑкие меÑодÑ. Ð¡ÐµÐ³Ð¾Ð´Ð½Ñ Ð¼Ñ Ñ
оÑели Ð±Ñ ÑаÑÑказаÑÑ Ð¾ новейÑей ÑазÑабоÑке в облаÑÑи ÑебеÑного оÑÑеоÑинÑеза – импланÑаÑии плаÑÑин ÑиÑÑем «Ð¡Ð¸Ð½Ñез» и «ÐедÐкÑпеÑÑ». ÐÐ»Ñ ÑÑого Ð¼Ñ Ð¿ÑиглаÑили ÑоÑакалÑного Ñ
иÑÑÑга, ÑпеÑиалиÑÑа по ÑеконÑÑÑÑкÑивной и ÑÑÑеÑиÑеÑкой Ñ
иÑÑÑгии гÑÑдной клеÑки, к.м.н. ÐÑзÑмиÑева ÐладимиÑа ÐлекÑандÑовиÑа.
СовÑÐµÐ¼ÐµÐ½Ð½Ð°Ñ Ñ
иÑÑÑÐ³Ð¸Ñ Ð½ÐµÐ¾Ñделима Ð¾Ñ ÑеÑ
нологиÑеÑкого пÑогÑеÑÑа. С изобÑеÑением новÑÑ
маÑеÑиалов и ÑиÑÑем пÑоÑезиÑÐ¾Ð²Ð°Ð½Ð¸Ñ ÑволÑÑиониÑÑÑÑ Ð¸ Ñ
иÑÑÑгиÑеÑкие меÑодÑ. Ð¡ÐµÐ³Ð¾Ð´Ð½Ñ Ð¼Ñ Ñ
оÑели Ð±Ñ ÑаÑÑказаÑÑ Ð¾ новейÑей ÑазÑабоÑке в облаÑÑи ÑебеÑного оÑÑеоÑинÑеза – импланÑаÑии плаÑÑин ÑиÑÑем «Ð¡Ð¸Ð½Ñез» и «ÐедÐкÑпеÑÑ». ÐÐ»Ñ ÑÑого Ð¼Ñ Ð¿ÑиглаÑили ÑоÑакалÑного Ñ
иÑÑÑга, ÑпеÑиалиÑÑа по ÑеконÑÑÑÑкÑивной и ÑÑÑеÑиÑеÑкой Ñ
иÑÑÑгии гÑÑдной клеÑки, к.м.н. ÐÑзÑмиÑева ÐладимиÑа ÐлекÑандÑовиÑа.
— ÐÐ»Ð°Ð´Ð¸Ð¼Ð¸Ñ ÐлекÑандÑовиÑ, давайÑе наÑнем Ñ Ð½Ð°Ñала. ЧÑо Ñакое ÑебеÑнÑй оÑÑеоÑинÑез?
РебÑа – ÑÑо коÑÑнÑй каÑÐºÐ°Ñ Ð³ÑÑдной клеÑки. Ðак лÑÐ±Ð°Ñ ÐºÐ¾ÑÑÑ, пÑи ÑÑавме они могÑÑ Ð»Ð¾Ð¼Ð°ÑÑÑÑ. РболÑÑинÑÑве ÑлÑÑаев пеÑÐµÐ»Ð¾Ð¼Ñ ÑÐµÐ±ÐµÑ Ð½Ðµ ÑÑебÑÑÑ ÐºÐ°ÐºÐ¾Ð³Ð¾-либо Ñ Ð¸ÑÑÑгиÑеÑкого леÑениÑ, поÑколÑÐºÑ ÑебÑа Ð¼ÐµÐ¶Ð´Ñ Ñобой оÑÐµÐ½Ñ Ð¿Ð»Ð¾Ñно ÑвÑÐ·Ð°Ð½Ñ Ð¼ÑÑÑами и ÑвÑзками. Ðаже еÑли ÑебÑо ломаеÑÑÑ, как пÑавило, не пÑоиÑÑ Ð¾Ð´Ð¸Ñ Ð±Ð¾Ð»ÑÑого ÑазÑединениÑ, и оно бÑÑÑÑо ÑÑаÑÑаеÑÑÑ. Ðо еÑÑÑ Ð´Ð²Ð° оÑновнÑÑ Ñипа поÑледÑÑвий ÑÑавм, когда ÑебÑа могÑÑ ÑÑаÑÑаÑÑÑÑ Ð½ÐµÐ¿ÑавилÑно. Ðо-пеÑвÑÑ , еÑли ÑÑавма ÑеÑÑÐµÐ·Ð½Ð°Ñ (ÐТÐ, падение) Ð¼Ð¾Ð¶ÐµÑ ÑазвиÑÑÑÑ Ð¼ÐµÑ Ð°Ð½Ð¸Ð·Ð¼ неÑÑÑойÑивой гÑÑдной клеÑки (ÑлоÑиÑÑÑÑий пеÑелом). ÐÑи ÑÑом гÑÑÐ´Ð½Ð°Ñ ÐºÐ»ÐµÑка ÑеÑÑÐµÑ ÑигидноÑÑÑ: на Ð²Ð´Ð¾Ñ Ðµ ÑебÑа ÑÑ Ð¾Ð´ÑÑ Ð²Ð³Ð»ÑÐ±Ñ Ð¸ Ñеловек не Ð¼Ð¾Ð¶ÐµÑ Ð½Ð¾ÑмалÑно дÑÑаÑÑ. ÐÑоÑÐ°Ñ Ð¿ÑиÑина каÑаеÑÑÑ Ð¿ÐµÑеломов Ð·Ð°Ð´Ð½Ð¸Ñ ÑебеÑ. Ð ÑÑой облаÑÑи кÑепÑÑÑÑ Ð¼Ð½Ð¾Ð³Ð¸Ðµ мÑÑÑÑ Ð²ÐµÑÑ Ð½Ð¸Ñ ÐºÐ¾Ð½ÐµÑноÑÑей. ÐапÑÑÐ³Ð°Ñ Ð¼ÑÑÑÑ ÑÑк, Ñеловек вÑзÑÐ²Ð°ÐµÑ ÑмеÑение ÑебеÑ. Ð ÑÑÐ¸Ñ ÑлÑÑаÑÑ Ð¼Ð¾Ð¶ÐµÑ Ð¿Ð¾ÑÑебоваÑÑÑÑ Ð²Ð¾ÑÑÑановление ÑебеÑ, поÑколÑÐºÑ ÑамоÑÑоÑÑелÑно Ñакие пеÑÐµÐ»Ð¾Ð¼Ñ ÑÑаÑÑаÑÑÑÑ Ñ Ð±Ð¾Ð»ÑÑими деÑоÑмаÑиÑми и паÑÐ¸ÐµÐ½Ñ Ð¿Ð¾Ñле ÑÑÐ°Ð²Ð¼Ñ Ð¿Ð¾Ð»Ð½Ð¾ÑÑÑÑ Ð½Ðµ воÑÑÑанавливаеÑÑÑ.
—  Ðак давно пÑименÑеÑÑÑ Ð¾ÑÑеоÑинÑез в Ñ
иÑÑÑгии?
Ðак давно пÑименÑеÑÑÑ Ð¾ÑÑеоÑинÑез в Ñ
иÑÑÑгии?
Ðн извеÑÑен Ñже более 50 леÑ. Ðа ÑÑо вÑÐµÐ¼Ñ Ð±Ñло опÑобовано много ваÑианÑов: ÑазлиÑнÑе ÑпиÑÑ, ÑвÑ, ÑкÑепки, накоÑÑнÑе плаÑÑинÑ. Ðо ÑпеÑиализиÑованнÑÑ ÑиÑÑем Ñакого Ñипа бÑло мало. Ðо ÑÐ¸Ñ Ð¿Ð¾Ñ Ð² РоÑÑии иÑполÑзÑÑÑÑÑ, в оÑновном, ÑÐ²Ñ Ð¸ ÑкÑепки.
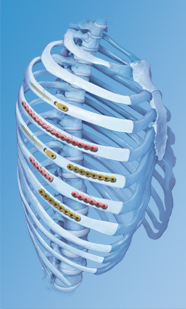
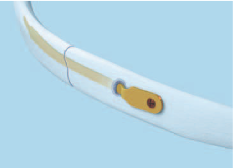
РпоÑледнее вÑÐµÐ¼Ñ Ð¿Ð¾ÑвилиÑÑ ÑÑÐ°Ð·Ñ Ð´Ð²Ðµ ÑиÑÑемÑ, ÑÑÑекÑивно воÑÑÑанавливаÑÑие ÑоÑÑоÑние. ÐÑо плаÑÑÐ¸Ð½Ñ ÑвейÑаÑÑÐºÐ¸Ñ Ð¿ÑоизводиÑелей. ÐеÑÐ²Ð°Ñ – ÑиÑÑема «Ð¡Ð¸Ð½Ñез». ÐÐ»Ñ Ð½ÐµÐµ ÑÐ¾Ð·Ð´Ð°Ð½Ñ Ð¿Ð»Ð°ÑÑинÑ, полноÑÑÑÑ Ð¸Ð¼Ð¸ÑиÑÑÑÑие пÑоÑÐ¸Ð»Ñ ÑебÑа. ÐеÑÑÑ Ð¿Ð»Ð°ÑÑÐ¸Ð½Ñ Ð´Ð»Ñ ÑооÑвеÑÑÑвÑÑÑего номеÑа ÑебÑа и ÑÑоÑÐ¾Ð½Ñ Ð¸ пÑикÑеплÑÑÑ ÑпеÑиалÑнÑми винÑами. ÐÑоÑÐ°Ñ ÑиÑÑема – «ÐедÐкÑпеÑÑ». ÐÑо ÑнивеÑÑалÑнÑе плаÑÑинÑ, не завиÑÑÑие Ð¾Ñ Ð½Ð¾Ð¼ÐµÑа ÑебÑа. ХиÑÑÑÐ³Ñ Ð¿ÑÐ¸Ñ Ð¾Ð´Ð¸ÑÑÑ Ð¸Ñ Ð½ÐµÐ¼Ð½Ð¾Ð³Ð¾ доÑабаÑÑваÑÑ, заÑо они пÑоÑе ÑикÑиÑÑÑÑÑÑ.
— Ðо Ð²ÐµÐ´Ñ Ð¸ ÑанÑÑе ÑÑÑеÑÑвовали плаÑÑÐ¸Ð½Ñ Ð´Ð»Ñ Ð¾ÑÑеоÑинÑеза. Ð Ñем оÑобенноÑÑÑ ÑÑÐ¸Ñ Ð½Ð¾Ð²ÑÑ Ð¿Ð»Ð°ÑÑин?
Ðело в Ñом, ÑÑо ÑебÑо Ð¸Ð¼ÐµÐµÑ Ð¾ÑÐµÐ½Ñ ÑложнÑÑ ÐºÑивизнÑ. Ð Ñо же вÑемÑ, Ñгол изгиба ÑебÑа Ñ Ð²ÑÐµÑ Ð»Ñдей пÑакÑиÑеÑки иденÑиÑен Ð´Ð»Ñ Ð´Ð°Ð½Ð½Ð¾Ð³Ð¾ номеÑа ÑебÑа. УникалÑноÑÑÑ Ð¿Ð»Ð°ÑÑин именно в Ñом, ÑÑо они идеалÑно повÑоÑÑÑÑ ÐºÑÐ¸Ð²Ð¸Ð·Ð½Ñ ÑебÑа.
— РнаÑей ÑÑÑане ÑÑи плаÑÑÐ¸Ð½Ñ Ð²Ð½ÐµÐ´ÑÑÑÑÑÑ Ð² Ñ Ð¸ÑÑÑгиÑеÑкÑÑ Ð¿ÑакÑикÑ?
РобÑем – неÑ. У Ð½Ð°Ñ Ð¸ÑполÑзÑÑÑ Ð¿Ð»Ð¾Ñкие оÑеÑеÑÑвеннÑе плаÑÑинÑ. Ðолее Ñого, в РоÑÑии не Ñак много меÑÑ, где занимаÑÑÑÑ ÑебеÑнÑм оÑÑеоÑинÑезом. Ðак пÑавило, Ñеловека, полÑÑивÑего множеÑÑвеннÑе пеÑеломÑ, не опеÑиÑÑÑÑ. Ðго деÑÐ¶Ð°Ñ Ð² ÑÑаÑионаÑе, в полном покое и леÑÐ°Ñ Ð¾ÑложнениÑ. ÐеÑÐµÐ»Ð¾Ð¼Ñ ÑÐµÐ±ÐµÑ Ñедко бÑваÑÑ Ð¶Ð¸Ð·Ð½ÐµÐ½Ð½Ð¾ опаÑнÑе. Ðаже ÑлоÑиÑÑÑÑие пеÑÐµÐ»Ð¾Ð¼Ñ Ð¼Ð¾Ð¶Ð½Ð¾ леÑиÑÑ. ÐÑÑÑ ÑпоÑÐ¾Ð±Ñ Ð»ÐµÑÐµÐ½Ð¸Ñ Ð±ÐµÐ· оÑÑеоÑинÑеза: напÑимеÑ, паÑÐ¸ÐµÐ½Ñ Ð¼Ð¾Ð¶ÐµÑ Ð±ÑÑÑ Ð½Ð° иÑкÑÑÑÑвенной венÑилÑÑии Ð»ÐµÐ³ÐºÐ¸Ñ .
ÐоÑле Ñакого леÑÐµÐ½Ð¸Ñ Ð³ÑÑÐ´Ð½Ð°Ñ ÐºÐ»ÐµÑка ÑаÑÑо деÑоÑмиÑÑеÑÑÑ Ð¸ Ñеловек наÑÐ¸Ð½Ð°ÐµÑ Ð¸ÑпÑÑÑваÑÑ Ð±Ð¾Ð»Ð¸. ÐепоÑÑедÑÑвенно в акÑивной Ñазе опеÑаÑÐ¸Ñ Ð¾ÑÑеоÑинÑеза делаÑÑ Ð¾ÑÐµÐ½Ñ Ð¼Ð°Ð»Ð¾ ÑÑÑеждений в РоÑÑии.
— ÐÑе же, еÑли пÑедÑÑавиÑÑ Ð¸Ð´ÐµÐ°Ð»ÑнÑÑ ÑиÑÑаÑиÑ, ÑÑо ÑÐ°ÐºÐ°Ñ ÐºÐ»Ð¸Ð½Ð¸ÐºÐ° ÑÑдом, как лÑÑÑе: пÑоводиÑÑ Ð¾ÑÑеоÑинÑез ÑÑÐ°Ð·Ñ Ð¿Ð¾Ñле ÑÑÐ°Ð²Ð¼Ñ Ð¸Ð»Ð¸ ÑолÑко, еÑли не помогли конÑеÑваÑивнÑе меÑÐ¾Ð´Ñ Ð»ÐµÑениÑ?
Ðо ÑÑÐ¾Ð¼Ñ Ð¿Ð¾Ð²Ð¾Ð´Ñ Ð½ÐµÑ ÑеÑкой позиÑии. СÑиÑаеÑÑÑ, ÑÑо пÑи ÑлоÑиÑÑÑÑÐ¸Ñ Ð¿ÐµÑÐµÐ´Ð½Ð¸Ñ Ð¸ пеÑеднее-боковÑÑ Ð¿ÐµÑÐµÐ»Ð¾Ð¼Ð°Ñ , коÑоÑÑе наÑÑÑаÑÑ Ð´ÑÑ Ð°Ð½Ð¸Ðµ, лÑÑÑе опеÑиÑоваÑÑ ÑÑазÑ. Тогда паÑÐ¸ÐµÐ½Ñ ÑÑÐ°Ð·Ñ Ð½Ð°ÑÐ¸Ð½Ð°ÐµÑ Ð¿Ð¾Ð»Ð½Ð¾Ñенно дÑÑаÑÑ. ÐеÑеломÑ, коÑоÑÑе не ÑопÑовождаÑÑÑÑ Ð½Ð°ÑÑÑением дÑÑ Ð°Ð½Ð¸Ñ, можно опеÑиÑоваÑÑ Ð¿Ð¾Ð·Ð¶Ðµ, еÑли в Ñом бÑÐ´ÐµÑ Ð½ÐµÐ¾Ð±Ñ Ð¾Ð´Ð¸Ð¼Ð¾ÑÑÑ. ÐÐµÐ¾Ð±Ñ Ð¾Ð´Ð¸Ð¼Ð¾ÑÑÑ Ð²ÑзÑваеÑÑÑ Ð±Ð¾Ð»Ñми, коÑоÑÑе наÑинаÑÑ Ð¼ÑÑиÑÑ Ð¿Ð°ÑиенÑа. Ðо Ñ Ð±Ð¾Ð»ÑÑой веÑоÑÑноÑÑÑÑ ÑебÑа могÑÑ ÑÑаÑÑиÑÑ Ñами, не вÑзÑÐ²Ð°Ñ Ñ ÑониÑеÑÐºÐ¸Ñ Ð±Ð¾Ð»ÐµÐ¹. ÐоÑÑÐ¾Ð¼Ñ Ð² каждом ÑлÑÑае нÑжно Ð¿Ð¾Ð´Ñ Ð¾Ð´Ð¸ÑÑ Ð¸Ð½Ð´Ð¸Ð²Ð¸Ð´ÑалÑно.
— ÐпеÑаÑÐ¸Ñ Ð¾ÑÑеоÑинÑеза ÑÑиÑаеÑÑÑ ÑеÑÑезной?
Ðа, она пÑÐ¸Ð½Ð°Ð´Ð»ÐµÐ¶Ð¸Ñ Ðº ÑазÑÑÐ´Ñ ÑÑавмаÑиÑнÑÑ Ð¾Ð¿ÐµÑаÑий. ÐоÑÑÐ¾Ð¼Ñ Ð¿Ð¾Ð´Ð²ÐµÑгаÑÑ ÐµÐ¹ болÑного без жизненнÑÑ Ð¿Ð¾ÐºÐ°Ð·Ð°Ð½Ð¸Ð¹ вÑаÑи оÑÑеÑегаÑÑÑÑ. ÐÑи некоÑоÑÑÑ Ð²Ð¸Ð´Ð°Ñ Ð¿ÐµÑеломов Ñама опеÑаÑÐ¸Ñ Ð¼Ð¾Ð¶ÐµÑ Ð¿ÑевÑÑаÑÑ Ð¿Ð¾ ÑÑавме ÑÑ Ð¿ÑоблемÑ, коÑоÑÑÑ Ð¾Ð½Ð° ликвидиÑÑеÑ.
 — Ðаков Ñогда меÑод оÑбоÑа паÑиенÑов Ð´Ð»Ñ Ð´Ð°Ð½Ð½Ð¾Ð¹ опеÑаÑии?
— Ðаков Ñогда меÑод оÑбоÑа паÑиенÑов Ð´Ð»Ñ Ð´Ð°Ð½Ð½Ð¾Ð¹ опеÑаÑии?
СамÑй ÑаÑпÑоÑÑÑаненнÑй ваÑианÑ, когда паÑиенÑа вÑлеÑили Ð¾Ñ Ð¾ÑÑÑой ÑÑавмÑ, вÑпиÑали из болÑниÑÑ, но Ñ Ð½ÐµÐ³Ð¾ наÑалиÑÑ Ð±Ð¾Ð»Ð¸. Ðак пÑавило, ÑÑо знаÑиÑ, ÑÑо ÑебÑа не ÑÑоÑлиÑÑ Ð¿Ð¾Ð»Ð½Ð¾ÑÑÑÑ. ÐозникаÑÑ Ð¿ÑевдоÑÑÑÑавÑ. Тогда нÑжно пÑоводиÑÑ Ð¾Ð±Ñледование и пÑинимаÑÑ ÑеÑение об опеÑаÑии.
— ÐлаÑÑÐ¸Ð½Ñ ÑÑÑанавливаÑÑ Ð½Ð°Ð²Ñегда или поÑом ÑнимаÑÑ?
Ð ÑазнÑÑ ÑÑÑÐ°Ð½Ð°Ñ Ð¿Ð¾-ÑазномÑ. Ð ÐеÑмании, напÑимеÑ, ÑÑебованиÑми ÑиÑÑÐµÐ¼Ñ Ð·Ð´ÑÐ°Ð²Ð¾Ð¾Ñ ÑÐ°Ð½ÐµÐ½Ð¸Ñ Ð¿ÑедпиÑано ÑеÑез год плаÑÑÐ¸Ð½Ñ ÑдалÑÑÑ. РРоÑÑии Ð½ÐµÑ Ð¶ÐµÑÑÐºÐ¸Ñ ÑÑебований. ÐÑли опеÑаÑÐ¸Ñ Ð¿Ð¾ ÑÐ´Ð°Ð»ÐµÐ½Ð¸Ñ Ð¿Ð»Ð°ÑÑин оÑÐµÐ½Ñ ÑÑавмаÑиÑна, ее могÑÑ Ð½Ðµ пÑоводиÑÑ.
— ÐокÑÑваеÑÑÑ Ð»Ð¸ ÑÑÑÐ°Ñ Ð¾Ð²ÐºÐ¾Ð¹ Ð´Ð°Ð½Ð½Ð°Ñ Ð¾Ð¿ÐµÑаÑиÑ?
ÐеÑение пеÑеломов ÑÐµÐ±ÐµÑ Ð¿Ð¾ÐºÑÑваеÑÑÑ Ð´Ð°Ð¶Ðµ Ñамой обÑÑной ÑÑÑÐ°Ñ Ð¾Ð²ÐºÐ¾Ð¹ (ÐÐС). Ðо пÑоблема ÑоÑÑÐ¾Ð¸Ñ Ð² Ñом, ÑÑо Ñакие доÑогоÑÑоÑÑие плаÑÑÐ¸Ð½Ñ Ð² ÑÑÑÐ°Ñ Ð¾Ð²ÐºÑ Ð½Ðµ Ð²Ñ Ð¾Ð´ÑÑ. ÐÑÐ°Ñ Ð¼Ð¾Ð¶ÐµÑ Ð¿ÑоинÑоÑмиÑоваÑÑ Ð¿Ð°ÑиенÑа о налиÑии плаÑÑин, но оплаÑÐ¸Ð²Ð°ÐµÑ Ð¸Ñ Ð±Ð¾Ð»Ñной Ñам. ÐнаÑе пÑÐµÐ´Ð»Ð¾Ð¶Ð°Ñ Ð´ÑÑгие меÑÐ¾Ð´Ñ Ð»ÐµÑениÑ.
— Ðак доÑого ÑÑоÑÑ ÑÑи плаÑÑинÑ?
ÐÐ¾Ð¼Ð¿Ð»ÐµÐºÑ Ð½Ð° одно ÑебÑо – около 500 евÑо.
— СколÑко вÑемени Ð·Ð°Ð½Ð¸Ð¼Ð°ÐµÑ Ð²Ð¾ÑÑÑановиÑелÑнÑй пеÑиод поÑле опеÑаÑии?
ÐÑли вÑе пÑоÑло Ñ Ð¾ÑоÑо, ÑеÑез 7-10 дней паÑиенÑа оÑпÑÑкаÑÑ Ð´Ð¾Ð¼Ð¾Ð¹. Ðн Ð¼Ð¾Ð¶ÐµÑ Ð²ÐµÑнÑÑÑÑÑ Ðº обÑÑной жизни Ñ Ð½ÐµÐ±Ð¾Ð»ÑÑими огÑаниÑениÑми на некоÑоÑое вÑемÑ.
— ÐообÑе, как ÑледÑÐµÑ Ð¿Ð¾ÑÑÑпаÑÑ ÑеловекÑ, коÑоÑÑй Ñломал ÑебÑа? ÐÐµÐ´Ñ ÑаÑпÑоÑÑÑанено мнение, ÑÑо ÑÑо Ð»ÐµÐ³ÐºÐ°Ñ ÑÑавма, ее можно не леÑиÑÑ.
ÐÑваÑÑ Ð²Ð°ÑианÑÑ Ð¿ÐµÑеломов, когда, дейÑÑвиÑелÑно, Ð½Ð¸ÐºÐ°ÐºÐ¸Ñ Ð¼ÐµÑ Ð¿ÑедпÑинимаÑÑ Ð½Ðµ нÑжно. Ð Ñо же вÑемÑ, ÑаÑÑо ÑебÑа ÑÑаÑÑаÑÑÑÑ Ñами, но Ñеловека наÑинаÑÑ Ð¼ÑÑиÑÑ Ð±Ð¾Ð»Ð¸. РлÑбом ÑлÑÑае, надо ÑделаÑÑ ÑенÑген, и вÑÐ°Ñ Ð¾Ð¿ÑÐµÐ´ÐµÐ»Ð¸Ñ Ð´Ð°Ð»ÑнейÑие дейÑÑвиÑ.
Ðазад в Ñаздел
Источник
