Переломы под воздействием

Перелом руки – один из наиболее частых видов переломов, встречающихся в быту. Очень важно уметь оказывать первую помощь. Самым важным является вовремя иммобилизовать руку, иначе закрытый перелом может превратиться в открытый. Для иммобилизации к руке необходимо приложить шину и зафиксировать. В качестве шины можно использовать подручные материалы: доску, фанеру, толстую ветку и тд. Существуют несколько разновидностей шин, подбирать которые необходимо в зависимости от вида перелома.
Лестничная шина Крамера изготавливается из проволоки. Ее необходимо накладывать поверх одежды. Шину моделируют по здоровой руке, а затем накладывают на поврежденную конечность. Важно, чтоб шина охватывала два сустава.
Пневматические шины представляют собой герметичные камеры, внутрь которых помещается конечность. Различают три основных типа пневматических шин – для кисти и предплечья, для стопы и голени и для бедра. Этот тип шин прост в применении и наиболее часто используется не только сотрудниками «скорой помощи», но и службами МЧС, медицины катастроф, в спортивной медицине. Эти виды шин можно использовать не только при переломе, но и при ушибах, кровоизлияниях, повреждениях суставов.
При сильной боли можно принять анальгезирующий препарат – анальгин, кеторол, ибупрофен. Руку с шиной подвесить в согнутом в локте положении. При развитии болевого шока – то есть реакции организма на боль, при которой страдает нервная и сердечно-сосудистая система, важно принять незамедлительные меры. В противном случае, такое состояние может привести к смерти. Важно оказать первую помощь пострадавшему до приезда скорой помощи. О развитии болевого шока у пострадавшего свидетельствуют спутанность сознания, заторможенность, бледность, понижение температуры тела, снижение тонуса мышц, больной не понимает, что с ним происходит. На следующей стадии снижается артериальное давление до 90-100 мм рт.ст, учащенный пульс до 120 уд. в мин., холодный пот.
Пострадавшего с симптомами болевого шока необходимо согреть с помощью грелок, одеял, отпоить горячим чаем. При рвоте или ранениях брюшной полости пить запрещено.
Транспортировать пострадавшего можно только после устранения симптомов шока.
При открытом переломе руки в первую очередь необходимо остановить кровотечение. Для этого необходимо наложить жгут на область выше раны. Жгут представляет из себя прочную резиновую полоску. Жгут накладывают на 30-40 минут, в зависимости от состояния человека, времени года. Более длительное наложение может быть чревато некрозом, ведь конечность по сути отключают от кровотока, что может быть чревато развитием кислородного голодания. Что делать если под рукой не оказалось жгута? Можно наложить импровизированное средство, например, кусок ткани, ленты, веревки, собственный ремень и др.
Существуют две разновидности жгутов – ленточные и воронкообразные. Ленточный жгут – это небольшой отрезок ленты из резины. На нем могут быть нанесены отверстия для кнопок, или кнопки, которые позволяют его застегнуть.
Воронковые жгуты обычно используются в экстремальных условиях. Они представляют собой широкую синтетическую ленту, застегивающуюся с помощью липучки, которая обеспечивает надежную фиксацию. Часто такие жгуты снабжены медицинским маячком, который отслеживает время наложения.
Рану обработать антисептиком для того, чтобы предупредить попадание инфекции. После остановки кровотечения и обработки раны руку необходимо зафиксировать.
Источник
С наступлением консолидации еще далеко не заканчивается излечение поврежденной конечности.
Требуется более или менее длительный промежуток времени на уничтожение патологических изменений, остающихся в организме после переломов. Изменения эти разнообразны и касаются мягких тканей и костей.
Влияние переломов на мягкие ткани и кости

Кожа
Кожа долго остается синюшной и холодной; на ней нередко наблюдаются резкие трофические изменения.
Мышцы
Атрофия мышц начинает развиваться в ближайшие дни и бывает особенно резко выражена при пара- и интраартикулярных переломах; она ограничивается сегментом переломанной конечности или захватывает ее целиком; одновременно падает мышечный тонус. Пропорционально атрофии уменьшается и сила мышц.
По мере восстановления функции конечности атрофия может исчезнуть; в других случаях она только уменьшается, но окончательно не исчезает.
Причинными моментами для развития мышечной атрофии могут быть: длительная неподвижность конечности, сдавление мышц и нарушение их питания, прорастание соединительной тканью и раздражения, исходящие из места перелома.
Ослабление мышечной силы, с одной стороны, и обусловленная этим неуверенность при пользовании конечностью, равно как некоторая связанность и скованность, вызванные склерозом мышц, с другой — надолго задерживают полное восстановление функций.
Суставы и связки
Прилежащие к месту перелома суставы становятся тугоподвижными вследствие длительной иммобилизации, наличия кровоизлияния, воспалительного экссудата и отека, а также в результате сморщивания суставной сумки и связочного аппарата; этой тугоподвижности способствуют спайки между сухожилиями и их влагалищами, слабость мышц, их ретракция и сращения с окружающими тканями.
Особенно резко эти явления могут быть выражены при внутри- и околосуставных переломах.
Кости
Изменения со стороны костей выражаются в атрофии отломков, особенно дистального (данные Sudeck).
Прогноз при переломах костей

Переломы костей сами по себе редко приводят к гибели больных; в громадном большинстве случаев это бывает следствием побочных повреждений, ранений головного и спинного мозга при переломах черепа и позвоночника, разрывов мочевого пузыря и прямой кишки при переломах таза и т. п,
В другом ряде случаев жизнеопасными могут оказаться осложнения переломов: жировая эмболия, эмболия легочных артерий, delirium tremens, гипостатическая пневмония, равно как инфекция, развивающаяся при открытых переломах.
В отношении сохранения переломанной конечности существенную роль играет не столько нарушение целости кости, сколько повреждение мягких тканей, кожи, сосудисто-нервного пучка и инфекция, присоединяющаяся к открытым переломам.
На восстановление формы сломанной кости и функции конечности оказывают влияние возраст и состояние здоровья пострадавшего: переломы протекают лучше у детей и у здоровых субъектов, чем у стариков и больных.
Прогноз при переломах в значительной степени зависит от характера переломанной кости и степени повреждения мягких тканей. Переломы с небольшим количеством отломков, которые легко вправить, дают лучшие результаты, чем раздробленные, где правильно поставить отломки почти не представляется возможным.
Переломы диафизов протекают более благоприятно, чем пара- или интраартикулярные.
Восстановление формы кости и функции конечности в значительной степени зависит от рационального лечения и является важнейшим условием для благоприятного прогноза перелома, хотя даже при наилучшем лечении не всегда удается достигнуть желаемых результатов.
Источник
Перелом – повреждение кости с нарушением ее целостности. Травматические переломы разделяют на открытые (есть повреждения кожи в зоне перелома) и закрытые (кожный покров не нарушен).
При открытом переломе травма не вызывает сомнений. Закрытый перелом не так очевиден, особенно, если он неполный, когда нарушается часть поперечника кости, чаще в виде трещины.
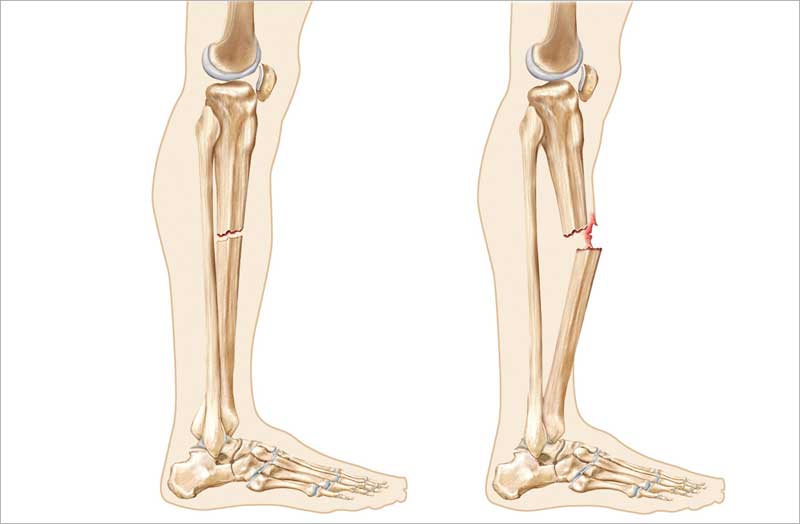
Для всех переломов характерны:
- резкая боль при любых движениях и нагрузках;
- изменение положения и формы конечности, ее укорочение;
- нарушение функций конечности (невозможность привычных действий или ненормальная подвижность);
- отечность и кровоподтек в зоне перелома.
Оказание первой помощи при переломах конечностей во многом определяет исход травмы: быстроту заживления, предупреждение ряда осложнений (кровотечение, смещение отломков, шок) и преследует три цели:
- создание неподвижности костей в области перелома (что предупреждает смещение отломков и повреждение их краями сосудов, нервов и мышц);
- профилактику шока;
- быструю доставку пострадавшего в медицинское учреждение.
Первая помощь при закрытом переломе
Если есть возможность вызвать скорую помощь, то сделайте это. После чего обеспечьте неподвижность поврежденной конечности, например, положите ее на подушку и обеспечьте покой. На предполагаемую зону перелома положите что-нибудь холодное. Самому пострадавшему можно дать выпить горячий чай или обезболивающее средство.
Если транспортировать пострадавшего вам придется самостоятельно, то предварительно необходимо наложить шину из любых подручных материалов (доски, лыжи, палки, прутья, зонты).
Любые два твердых предмета прикладывают к конечности с противоположных сторон поверх одежды и надежно, но не туго (чтобы не нарушать кровообращение) фиксируются бинтом или другими подходящими подручными материалами (кушак, ремень, лента, веревка).

Фиксировать надо два сустава — выше и ниже места перелома. Например, при переломе голени фиксируются голеностопный и коленный суставы, а при переломе бедра – все суставы ноги.
Если под рукой совсем ничего не оказалось, то поврежденную конечность следует прибинтовать к здоровой (руку — к туловищу, ногу – ко второй ноге).
Транспортировка пострадавшего с переломом ноги осуществляется в положении лежа, травмируемую конечность желательно приподнять.
Первая помощь при открытом переломе
Открытый перелом опаснее закрытого, так как есть возможность инфицирования отломков.
Если есть кровотечение, его надо остановить. Если кровотечение незначительное, то достаточно наложить давящую повязку. При сильном кровотечении накладываем жгут, не забывая отметить время его наложения. Если время транспортировки занимает более 1,5-2 часов, то каждые 30 минут жгут необходимо ослаблять на 3-5 минут.

Кожу вокруг раны необходимо обработать антисептическим средством (йод, зеленка). В случае его отсутствия рану надо закрыть хлопчатобумажной тканью.
Теперь следует наложить шину, так же как и в случае закрытого перелома, но избегая места, где выступают наружу костные обломки и доставить пострадавшего в медицинское учреждение.
Нельзя пытаться вправлять кость и переносить пострадавшего без наложения шины!
Источник
Íàðóøåíèå öåëîñòíîñòè êîñòè ïðè íàãðóçêå, ïðåâûøàþùåé ïðî÷íîñòü ó÷àñòêà ñêåëåòà. Îòíîñèòåëüíûå è àáñîëþòíûå ïðèçíàêè, òèïè÷íûå ìåñòà è êðèòåðèè êëàññèôèêàöèè ïåðåëîìà. Âîññòàíîâëåíèå êîñòíîé òêàíè, ñòàäèè ðåãåíåðàöèè. Ïîñëåäñòâèÿ òðàâìû è ðåàáèëèòàöèÿ.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.Allbest.ru/
Ïðèäíåñòðîâñêèé ãîñóäàðñòâåííûé óíèâåðñèòåò èì. Ò.Ã. Øåâ÷åíêî
Ôàêóëüòåò ôèçè÷åñêîé êóëüòóðû è ñïîðòà
Êàôåäðà «Ñïîðòèâíàÿ ìåäèöèíà»
Ïðåäìåò: Ôèçè÷åñêàÿ ðåàáèëèòàöèÿ
Ðåôåðàò
Òåìà:
Ïîíÿòèå ïåðåëîìà, âèäû ïåðåëîìîâ, ïåðåëîìû â çàâèñèìîñòè îò ëîêàëèçàöèè
Âûïîëíèëà: Èîíîâà Ã.Â.,
Ñòóäåíòêà 43 ãðóïïû
Ïðîâåðèëà: Ìàçóð Å.À.
Òèðàñïîëü 2018 ã.
Ñîäåðæàíèå
1. Ïîíÿòèå ïåðåëîì êîñòè è ïðèçíàêè
2. Êëàññèôèêàöèÿ ïåðåëîìîâ
3. Ïîñëåäñòâèÿ òðàâìû è ðåàáèëèòàöèÿ
Ñïèñîê ëèòåðàòóðû
1.Ïîíÿòèåïåðåëîìêîñòèèïðèçíàêè
Ïåðåëîì êîñòè — ïîëíîå èëè ÷àñòè÷íîå íàðóøåíèå öåëîñòíîñòè êîñòè ïðè íàãðóçêå, ïðåâûøàþùåé ïðî÷íîñòü òðàâìèðóåìîãî ó÷àñòêà ñêåëåòà. Ïåðåëîìû ìîãóò âîçíèêàòü êàê âñëåäñòâèå òðàâìû, òàê è â ðåçóëüòàòå ðàçëè÷íûõ çàáîëåâàíèé, ñîïðîâîæäàþùèõñÿ èçìåíåíèÿìè â ïðî÷íîñòíûõ õàðàêòåðèñòèêàõ êîñòíîé òêàíè.
Òÿæåñòü ñîñòîÿíèÿ ïðè ïåðåëîìàõ îáóñëîâëåíà ðàçìåðàìè ïîâðåæä¸ííûõ êîñòåé è èõ êîëè÷åñòâîì. Ìíîæåñòâåííûå ïåðåëîìû êðóïíûõ òðóá÷àòûõ êîñòåé ïðèâîäÿò ê ðàçâèòèþ ìàññèâíîé êðîâîïîòåðè è òðàâìàòè÷åñêîìó øîêó. Òàêæå áîëüíûå ïîñëå òàêèõ òðàâì ìåäëåííî âîññòàíàâëèâàþòñÿ, ðåàáèëèòàöèÿ ìîæåò çàíÿòü íåñêîëüêî ìåñÿöåâ.
Îòíîñèòåëüíûå ïðèçíàêè ïåðåëîìà:
Áîëü — óñèëèâàåòñÿ â ìåñòå ïåðåëîìà ïðè èìèòàöèè îñåâîé íàãðóçêè. Íàïðèìåð, ïðè ïîñòóêèâàíèè ïî ïÿòêå ðåçêî óñèëèòñÿ áîëü ïðè ïåðåëîìå ãîëåíè.
Îò¸ê — âîçíèêàåò â îáëàñòè ïîâðåæäåíèÿ, êàê ïðàâèëî, íå ñðàçó. Íåñ¸ò îòíîñèòåëüíî ìàëî äèàãíîñòè÷åñêîé èíôîðìàöèè.
Ãåìàòîìà — ïîÿâëÿåòñÿ â îáëàñòè ïåðåëîìà (÷àùå íå ñðàçó). Ïóëüñèðóþùàÿ ãåìàòîìà ñâèäåòåëüñòâóåò î ïðîäîëæàþùåìñÿ èíòåíñèâíîì êðîâîòå÷åíèè.
Íàðóøåíèå ôóíêöèè ïîâðåæä¸ííîé êîíå÷íîñòè — ïîäðàçóìåâàåòñÿ íåâîçìîæíîñòü íàãðóçêè íà ïîâðåæä¸ííóþ ÷àñòü òåëà è çíà÷èòåëüíîå îãðàíè÷åíèå ïîäâèæíîñòè.
Àáñîëþòíûå ïðèçíàêè ïåðåëîìà:
Íååñòåñòâåííîå ïîëîæåíèå êîíå÷íîñòè.
Ïàòîëîãè÷åñêàÿ ïîäâèæíîñòü (ïðè íåïîëíûõ ïåðåëîìàõ îïðåäåëÿåòñÿ íå âñåãäà) — êîíå÷íîñòü ïîäâèæíà â òîì ìåñòå, ãäå íåò ñóñòàâà.
Êðåïèòàöèÿ (ñâîåîáðàçíûé õðóñò) — îùóùàåòñÿ ïîä ðóêîé â ìåñòå ïåðåëîìà, èíîãäà ñëûøíà óõîì. Õîðîøî ñëûøíà ïðè íàäàâëèâàíèè ôîíåíäîñêîïîì íà ìåñòî ïîâðåæäåíèÿ.
Êîñòíûå îòëîìêè — ìîãóò áûòü âèäíû â ðàíå (ðàíåå ñ÷èòàëîñü ïðèçíàêîì îòêðûòîãî ïåðåëîìà. Íà íàñòîÿùèé ìîìåíò, äëÿ ïîñòàíîâêè äèàãíîçà îòêðûòûé èëè èíôèöèðîâàííûé ïåðåëîì, äîñòàòî÷íà âèçóàëèçàöèÿ ïîâðåæäåííûõ êîæíûõ ïîêðîâîâ â îáëàñòè ïåðåëîìà èëè âáëèçè íåãî).
Ïåðåëîìû êîñòåé âîçíèêàþò â ðåçóëüòàòå íàãðóçêè, ïðåâûøàþùåé ïðåäåë èõ ïðî÷íîñòè. Äëÿ êàæäîé êîñòè, ïî ðàçíûì îñÿì, âåëè÷èíû ïðåäåëüíîé íàãðóçêè îòëè÷àþòñÿ. Òèï ïåðåëîìà â êàæäîì êîíêðåòíîì ñëó÷àå çàâèñèò îò íàïðàâëåíèÿ âåêòîðà ïðèëîæåííîé ñèëû. Íàïðèìåð, åñëè óäàð ïðèõîäèòñÿ ïåðïåíäèêóëÿðíî òðóá÷àòîé êîñòè, òî âîçíèêàåò ïîïåðå÷íûé ïåðåëîì, ïðè ïðèëîæåíèè âåêòîðà ñèëû ïàðàëëåëüíî îñè êîñòè âîçíèêàþò ïðîäîëüíûå è îñêîëü÷àòûå ïåðåëîìû.
Ñóùåñòâóþò òèïè÷íûå ìåñòà ïåðåëîìîâ. Êàê ïðàâèëî, îíè íàõîäÿòñÿ â òåõ ìåñòàõ, ãäå êîñòü èñïûòûâàåò íàèáîëüøóþ íàãðóçêó, èëè òàì, ãäå å¸ ïðî÷íîñòü íèæå. Ê íàèáîëåå ðàñïðîñòðàí¸ííûì ïåðåëîìàì îòíîñÿòñÿ:
Ïåðåëîì ëó÷åâîé êîñòè â òèïè÷íîì ìåñòå.  70% ñëó÷àÿõ ïî ìåõàíèçìó òðàâìû îí ÿâëÿåòñÿ ðàçãèáàòåëüíûì ïåðåëîìîì.
Ïåðåëîì õèðóðãè÷åñêîé øåéêè ïëå÷åâîé êîñòè.
Îñêîëü÷àòûé ïåðåëîì ãîëåíè â ñðåäíåé òðåòè — òàê íàçûâàåìûé «áàìïåðíûé ïåðåëîì» — øèðîêî ðàñïðîñòðàí¸ííûé âèä òðàâìû, âîçíèêàþùèé, êàê ïðàâèëî, ïðè àâòîäîðîæíûõ òðàâìàõ.
Ïåðåëîì ìåäèàëüíîé è ëàòåðàëüíîé ëîäûæåê.
Ïåðåëîì øåéêè áåäðà. Òðóäíîèçëå÷èìûé, íî äîâîëüíî ðàñïðîñòðàí¸ííûé ïåðåëîì, îñîáåííî ó ïîæèëûõ ëþäåé. Íàèáîëåå ýôôåêòèâíûé ñïîñîá ëå÷åíèÿ — óñòàíîâêà èñêóññòâåííîãî òàçîáåäðåííîãî ñóñòàâà.
Ðàçëè÷íûå ïåðåëîìû êîñòåé ÷åðåïà.
Ïîìèìî ýòèõ ìåñò ïåðåëîìîâ âîçìîæíû è ìíîãèå äðóãèå. Ôàêòè÷åñêè, ëþáàÿ êîñòü ìîæåò áûòü ñëîìàíà â ëþáîé òî÷êå íà âñåì å¸ ïðîòÿæåíèè.
2.Êëàññèôèêàöèÿïåðåëîìîâ
Òèïû ïåðåëîìîâ êëàññèôèöèðóþò ïî íåñêîëüêèì êðèòåðèÿì, ýòî ñâÿçàíî ñ îòñóòñòâèåì åäèíûõ ïðè÷èí è ëîêàëèçàöèè ïåðåëîìîâ.
 ñîâðåìåííûõ êëàññèôèêàöèÿõ âûäåëÿþò òèïû ïåðåëîìîâ â çàâèñèìîñòè îò ñëåäóþùèõ ïðèçíàêîâ:
Ïî ïðè÷èíå âîçíèêíîâåíèÿ
Òðàâìàòè÷åñêèå — âûçâàííûå âíåøíèì âîçäåéñòâèåì.
Ïàòîëîãè÷åñêèå — âîçíèêàþùèå ïðè ìèíèìàëüíîì âíåøíåì âîçäåéñòâèè âñëåäñòâèå ðàçðóøåíèÿ êîñòè êàêèì-íèáóäü ïàòîëîãè÷åñêèì ïðîöåññîì (íàïðèìåð, òóáåðêóë¸çíûì, îïóõîëåâûì èëè äðóãèì).
Ïî òÿæåñòè ïîðàæåíèÿ
Ïîëíûå.
Áåç ñìåùåíèÿ (íàïðèìåð, ïîä íàäêîñòíèöåé).
Ñî ñìåùåíèåì îòëîìêîâ.
Íåïîëíûå — òðåùèíû è íàäëîìû.
Ïî ôîðìå è íàïðàâëåíèþ ïåðåëîìà
Ïîïåðå÷íûå — ëèíèÿ ïåðåëîìà óñëîâíî ïåðïåíäèêóëÿðíà îñè òðóá÷àòîé êîñòè.
Ïðîäîëüíûå — ëèíèÿ ïåðåëîìà óñëîâíî ïàðàëëåëüíà îñè òðóá÷àòîé êîñòè.
Êîñûå — ëèíèÿ ïåðåëîìà ïðîõîäèò ïîä îñòðûì óãëîì ê îñè òðóá÷àòîé êîñòè. êîñòíûé ïåðåëîì ðåãåíåðàöèÿ ðåàáèëèòàöèÿ
Âèíòîîáðàçíûå — ïðîèñõîäèò âðàùåíèå êîñòíûõ îòëîìêîâ, êîñòíûå îòëîìêè «ïîâ¸ðíóòû» îòíîñèòåëüíî ñâîåãî íîðìàëüíîãî ïîëîæåíèÿ.
Îñêîëü÷àòûå — íåò åäèíîé ëèíèè ïåðåëîìà, êîñòü â ìåñòå ïîâðåæäåíèÿ ðàçäðîáëåíà íà îòäåëüíûå îòëîìêè.
Êëèíîâèäíûå — êàê ïðàâèëî âîçíèêàåò ïðè ïåðåëîìàõ ïîçâîíî÷íèêà, êîãäà îäíà êîñòü âäàâëèâàåòñÿ â äðóãóþ, îáðàçóÿ êëèíîâèäíóþ äåôîðìàöèþ.
Âêîëî÷åííûå — êîñòíûå îòëîìêè ñìåùàþòñÿ ïðîêñèìàëüíåé ïî îñè òðóá÷àòîé êîñòè èëè ðàñïîëàãàþòñÿ âíå îñíîâíîé ïëîñêîñòè ãóá÷àòîé êîñòè.
Êîìïðåññèîííûå — êîñòíûå îòëîìêè ìåëêèå, ÷¸òêîé, åäèíîé ëèíèè ïåðåëîìà íåò.
Ïî öåëîñòíîñòè êîæíîãî ïîêðîâà
Çàêðûòûå — íå ñîïðîâîæäàþòñÿ ðàíåíèÿìè òêàíåé, ïðîíèêàþùèõ ê ìåñòó ïåðåëîìà, è íå ñîîáùàþòñÿ ñ âíåøíåé ñðåäîé. Åäèíè÷íûå — åñëè îäèí ïåðåëîì îäíîãî ñåãìåíòà îïîðíî-äâèãàòåëüíîãî àïïàðàòà. Ìíîæåñòâåííûå — åñëè ïåðåëîì â ïðåäåëàõ îäíîãî ñåãìåíòà èëè ðàçëè÷íûõ ñåãìåíòîâ îïîðíî-äâèãàòåëüíîãî àïïàðàòà.
Îòêðûòûå — ïåðåëîìû êîñòåé (îãíåñòðåëüíûå è íåîãíåñòðåëüíûå), ñîïðîâîæäàþùèåñÿ ðàíåíèÿìè ìÿãêèõ òêàíåé è ñîîáùàþùèåñÿ ñ âíåøíåé ñðåäîé. Ñî÷åòàííûå — åñëè ïåðåëîì ñî÷åòàåòñÿ ñ òðàâìîé âíóòðåííèõ îðãàíîâ, ÷åðåïà. Êîìáèíèðîâàííûå — åñëè ïîðàæåíèå â îäíîé àíàòîìè÷åñêîé îáëàñòè èëè â ðàçíûõ àíàòîìè÷åñêèõ îáëàñòÿõ.
Ïî ëîêàëèçàöèè ïåðåëîìà
 ïðåäåëàõ òðóá÷àòîé êîñòè âûäåëÿþò:
äèàôèçà (ñàìûé ðàñïðîñòðàíåííûé âèä ïåðåëîìà)
ýïèôèçà (ýïèôèçàðíûå ïåðåëîìû ïðåèìóùåñòâåííî áûâàþò âíóòðèñóñòàâíûìè)
ìåòàôèçà (íàèáîëåå óÿçâèìàÿ çîíà äëèííîé êîñòè)
Ïî îñëîæíåíèÿì
Îñëîæí¸ííûå:
òðàâìàòè÷åñêèì øîêîì.
ïîâðåæäåíèåì âíóòðåííèõ îðãàíîâ.
êðîâîòå÷åíèåì.
æèðîâîé ýìáîëèåé.
ðàíåâîé èíôåêöèåé, îñòåîìèåëèòîì, ñåïñèñîì.
Íåîñëîæí¸ííûå.
Òàêæå íàèáîëåå ðàñïðîñòðàí¸ííûå òèïû ïåðåëîìîâ èìåþò îáùåïðèíÿòûå íàçâàíèÿ — ïî èìåíè àâòîðà, âïåðâûå èõ îïèñàâøåãî.
Òàê, íàïðèìåð, ïåðåëîì øèëîâèäíîãî îòðîñòêà ëó÷åâîé êîñòè íàçûâàåòñÿ ïåðåëîìîì Êîëëåñà. Òàêæå ê äîâîëüíî èçâåñòíûì òèïàì òðàâì âåðõíåé êîíå÷íîñòè îòíîñÿòñÿ ïåðåëîì Ìîíòåäæà, âîçíèêàþùèé ïðè ïåðåëîìå ëîêòåâîé êîñòè â âåðõíåé òðåòè è âûâèõå ãîëîâêè ëó÷åâîé êîñòè ñ ïîâðåæäåíèåì âåòâè ëó÷åâîãî íåðâà, è ïåðåëîì Ãîëåàööè, ïðåäñòàâëÿþùèé ñîáîé ïåðåëîì ëó÷åâîé êîñòè â íèæíåé òðåòè ñ ðàçðûâîì äèñòàëüíîãî ðàäèî-óëüíàðíîãî ñî÷ëåíåíèÿ è âûâèõîì â ýòîì ñóñòàâå.
 äåòñêîì è þíîøåñêîì âîçðàñòå íàáëþäàþòñÿ ïåðåëîìû ïî íåîêîñòåíåâøåé ðîñòêîâîé (ýïèôèçàðíîé) ëèíèè — ýïèôèçåîëèçû.  ïîæèëîì âîçðàñòå ïåðåëîìû ïðîèñõîäÿò ïðè çíà÷èòåëüíî ìåíüøåé òðàâìèðóþùåé íàãðóçêå è ñðîêè âîññòàíîâëåíèÿ óâåëè÷èâàþòñÿ. Ýòî ñâÿçàíî ñ èçìåíåíèåì ñîîòíîøåíèÿ ìèíåðàëüíîãî è îðãàíè÷åñêîãî êîìïîíåíòîâ êîñòè.
3.Ïîñëåäñòâèÿòðàâìûèðåàáèëèòàöèÿ
Ïîñëå âîçíèêíîâåíèÿ ïåðåëîìà ïðîèñõîäèò íàðóøåíèå öåëîñòíîñòè êîñòè, âîçíèêàåò êðîâîòå÷åíèå è ñèëüíàÿ áîëü. Ïðè ïîëíûõ ïåðåëîìàõ òðóá÷àòûõ êîñòåé ïðîèñõîäèò òàêæå ñìåùåíèå êîñòíûõ îòëîìêîâ. Ýòî ñâÿçàíî ñ òåì, ÷òî ïðè âîçíèêíîâåíèè áîëåâîé èìïóëüñàöèè ìûøöû ðåôëåêòîðíî ñîêðàùàþòñÿ, à òàê êàê îíè êðåïÿòñÿ ê êîñòÿì, òî îíè òÿíóò çà ñîáîé êîíöû êîñòíûõ îòëîìêîâ, óñóãóáëÿÿ òÿæåñòü òðàâìû è çà÷àñòóþ ïðèâîäÿ ê äîïîëíèòåëüíûì ïîâðåæäåíèÿì.  îáëàñòè çàêðûòîãî ïåðåëîìà ôîðìèðóåòñÿ ãåìàòîìà, à ïðè îòêðûòîì ïåðåëîìå — ñèëüíîå íàðóæíîå êðîâîòå÷åíèå. ×åì áîëåå ìàññèâåí ìûøå÷íûé ñëîé â ðàéîíå ñëîìàííîé êîñòè, òåì òðóäíåå ðåïîçèöèÿ êîñòíûõ îòëîìêîâ è èõ óäåðæàíèå â ïðàâèëüíîì ïîëîæåíèè äëÿ àäåêâàòíîãî âîññòàíîâëåíèÿ êîñòè.  ñëó÷àå ïåðåëîìîâ áåäðåííûõ êîñòåé âîçìîæíî ðàçâèòèå æèðîâîé ýìáîëèè èç æåëòîãî êîñòíîãî ìîçãà, ïðèâîäÿùåå ê ðåçêîìó óõóäøåíèþ ñîñòîÿíèÿ è äàæå ê ëåòàëüíîìó èñõîäó.
Ñðàñòàíèå îòëîìêîâ ïîñëå ïåðåëîìà ñîïðîâîæäàåòñÿ îáðàçîâàíèåì íîâîé òêàíè, â ðåçóëüòàòå êîòîðîãî ïîÿâëÿåòñÿ êîñòíàÿ ìîçîëü. Ñðîêè çàæèâëåíèÿ ïåðåëîìîâ êîëåáëþòñÿ îò íåñêîëüêèõ íåäåëü äî íåñêîëüêèõ ìåñÿöåâ, â çàâèñèìîñòè îò âîçðàñòà (ó äåòåé ïåðåëîìû ñðàñòàþòñÿ áûñòðåå), îáùåãî ñîñòîÿíèÿ îðãàíèçìà è ìåñòíûõ ïðè÷èí — âçàèìíîãî ðàñïîëîæåíèÿ îòëîìêîâ, âèäà ïåðåëîìà è ò. ä.
Âîññòàíîâëåíèå êîñòíîé òêàíè ïðîèñõîäèò çà ñ÷¸ò äåëåíèÿ êëåòîê êàìáèàëüíîãî ñëîÿ íàäêîñòíèöû, ýíäîñòà, ìàëîäèôôåðåíöèðîâàííûõ êëåòîê êîñòíîãî ìîçãà è ìåçåíõèìàëüíûõ êëåòîê (àäâåíòèöèè ñîñóäîâ).
 ïðîöåññå ðåãåíåðàöèè ìîæíî âûäåëèòü 4 îñíîâíûå ñòàäèè:
Àóòîëèç — â îòâåò íà ðàçâèòèå òðàâìû ðàçâèâàåòñÿ îò¸ê, ïðîèñõîäèò àêòèâíàÿ ìèãðàöèÿ ëåéêîöèòîâ (â ÷àñòíîñòè îñòåîêëàñòîâ), àóòîëèç ïîãèáøèõ òêàíåé. Äîñòèãàåò ìàêñèìóìà ê 3—4 äíþ ïîñëå ïåðåëîìà, çàòåì ïîñòåïåííî ñòèõàåò.
Ïðîëèôåðàöèÿ è äèôôåðåíöèðîâêà — àêòèâíîå ðàçìíîæåíèå êëåòîê êîñòíîé òêàíè è àêòèâíàÿ âûðàáîòêà ìèíåðàëüíîé ÷àñòè êîñòè. Ïðè áëàãîïðèÿòíûõ óñëîâèÿõ ñíà÷àëà ôîðìèðóåòñÿ õðÿùåâàÿ òêàíü, êîòîðàÿ çàòåì ìèíåðàëèçóåòñÿ è çàìåíÿåòñÿ êîñòíîé.
Ïåðåñòðîéêà êîñòíîé òêàíè — âîññòàíàâëèâàåòñÿ êðîâîñíàáæåíèå êîñòè, èç êîñòíûõ áàëîê ôîðìèðóåòñÿ êîìïàêòíîå âåùåñòâî êîñòè.
Ïîëíîå âîññòàíîâëåíèå — âîññòàíîâëåíèå êîñòíîìîçãîâîãî êàíàëà, îðèåíòàöèÿ êîñòíûõ áàëîê â ñîîòâåòñòâèè ñèëîâûìè ëèíèÿìè íàãðóçêè, ôîðìèðîâàíèå íàäêîñòíèöû, âîññòàíîâëåíèå ôóíêöèîíàëüíûõ âîçìîæíîñòåé ïîâðåæä¸ííîãî ó÷àñòêà.
Íà ìåñòå ïåðåëîìà ôîðìèðóåòñÿ êîñòíàÿ ìîçîëü. Âûäåëÿþò 4 âèäà êîñòíîé ìîçîëè:
Ïåðèîñòàëüíóþ — ôîðìèðóåòñÿ íåáîëüøîå óòîëùåíèå âäîëü ëèíèè ïåðåëîìà.
Ýíäîîñòàëüíóþ — êîñòíàÿ ìîçîëü ðàñïîëîæåíà âíóòðè êîñòè, âîçìîæíî íåáîëüøîå óìåíüøåíèå êîñòíî-ìîçãîâîãî êàíàëà â ìåñòå ïåðåëîìà.
Èíòåðìåäèàëüíóþ — êîñòíàÿ ìîçîëü ðàñïîëîæåíà ìåæäó êîñòíûìè îòëîìêàìè, ïðîôèëü êîñòè íå èçìåí¸í.
Ïàðàîññàëüíóþ — îêðóæàåò êîñòü äîñòàòî÷íî êðóïíûì âûñòóïîì, ìîæåò èñêàæàòü ôîðìó è ñòðóêòóðó êîñòè.
Òèï ñôîðìèðîâàâøåéñÿ êîñòíîé ìîçîëè çàâèñèò îò ðåãåíåðàöèîííûõ ñïîñîáíîñòåé ÷åëîâåêà è ëîêàëèçàöèè ïåðåëîìà.
Âñïîìîãàòåëüíûå ìåòîäû ëå÷åíèÿ: ëå÷åáíàÿ ãèìíàñòèêà, ìàññàæ, ôèçèîòåðàïåâòè÷åñêîå ëå÷åíèå, CPM-òåðàïèÿ. Ñðîêè âîññòàíîâëåíèÿ ïðè ïåðåëîìàõ âî ìíîãîì îïðåäåëÿþòñÿ ñëîæíîñòüþ è ëîêàëèçàöèåé ïåðåëîìà. Îíè âàðüèðóþòñÿ îò íåñêîëüêèõ íåäåëü äî íåñêîëüêèõ ìåñÿöåâ.  íåêîòîðûõ ñëó÷àÿõ âîññòàíîâëåíèå ïîñëå ïåðåëîìà íå ïðîèñõîäèò, ôîðìèðóåòñÿ ëîæíûé ñóñòàâ.  òàêèõ ñèòóàöèÿõ ïðèìåíÿþò ðàçëè÷íûå ìåòîäû ýíäîïðîòåçèðîâàíèÿ.
Ñïèñîêëèòåðàòóðû
1. Ïîëÿêîâ Â.À. Èçáðàííûå ëåêöèè ïî òðàâìàòîëîãèè. — Ì.: Ìåäèöèíà, 1980.
2. ïðîô. Â.Ì. Øàïîâàëîâ, ïðîô. À.È. Ãðèöàíîâ, äîö. À.Í. Åðîõîâ. Òðàâìàòîëîãèÿ è îðòîïåäèÿ / Ïîä ðåä. ïðîô. Â.Ì. Øàïîâàëîâà, ïðîô. À.È. Ãðèöàíîâà, äîö. À.Í. Åðîõîâà.. — 2-å èçä. — ÑÏá., 2004.
3. Ïåòðîâ Ñ.Â. Îáùàÿ õèðóðãèÿ: Ó÷åáíèê äëÿ âóçîâ. — 2-å èçä. — 2004
Ðàçìåùåíî íà Allbest.ru
Источник
