Переломы лодыжек руководство

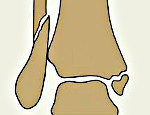
Перелом лодыжек – это нарушение целостности лодыжек в результате травматического воздействия. Обычно возникает при подворачивании стопы кнаружи или кнутри. Проявляется болью, отеком, кровоподтеками, ограничением опоры и движений. В ряде случаев наблюдается крепитация, деформация и патологическая подвижность. Для уточнения диагноза назначают рентгенографию голеностопного сустава. Лечение чаще консервативное: по показаниям осуществляется репозиция, на лодыжки накладывается гипсовая повязка. При неэффективности закрытой репозиции требуется операция.
Общие сведения
Перелом лодыжек – одна из самых распространенных скелетных травм. Может возникать у пациентов любого возраста и пола, однако чаще страдают люди среднего и пожилого возраста, что обусловлено ухудшением координации движений и общей физической формы. Частота переломов лодыжек резко увеличивается зимой, особенно в период гололедицы. Повреждение может сопровождаться или не сопровождаться разрывом связок, подвывихом и смещением отломков. Бывает одно-, двух- или трехлодыжечным. Прогноз, а также тактика и сроки лечения зависят от особенностей перелома.
Патология может сочетаться с переломами других костей конечностей, повреждением грудной клетки, ЧМТ, переломом таза, тупой травмой живота, повреждением почки и т. д. Изолированные переломы лодыжек, как правило, закрытые. При сочетанной травме нередко наблюдаются открытые повреждения и размозжения. Лечение осуществляют врачи-травматологи.
Перелом лодыжек
Причины
Обычно перелом лодыжек является изолированным повреждением, возникает в результате подкорачивания ноги. Реже патология обнаруживается в составе сочетанной травмы. В последнем случае перелом может быть обусловлен ударом, падением тяжелого предмета или сдавлением области голеностопного сустава при автодорожной либо производственной аварии.
Классификация
В зависимости от механизма повреждения в травматологии и ортопедии различают следующие виды переломов лодыжек:
- Пронационно-абдукционные. Возникают при чрезмерном насильственном поворачивании стопы кнаружи. Характерны отрывы внутренней лодыжки у основания в сочетании с переломом наружной лодыжки на уровне сустава или на 5-7 см выше него, в самой тонкой части малоберцовой кости. Возможен разрыв передней межберцовой связки с незначительным (1-2 мм) расхождением берцовых костей. В тяжелых случаях наблюдается разрыв обеих межберцовых связок с образованием выраженного подвывиха кнаружи.
- Супинационно-аддукционные. Возникают при насильственном чрезмерном повороте стопы кнутри. Характерен перелом наружной лодыжки на уровне сустава либо отрыв верхушки наружной лодыжки. Линия излома внутренней лодыжки располагается выше, чем при пронационно-абдукционных переломах, и нередко захватывает нижневнутреннюю часть большеберцовой кости. Возможен подвывих стопы кнутри.
- Ротационные переломы. Образуются при чрезмерном выворачивании стопы (как правило, кнаружи, реже – кнутри). Обычно наблюдается перелом обеих лодыжек на уровне сустава, при форсированном воздействии возможен также отрыв заднего края большеберцовой кости с образованием треугольного отломка.
- Изолированные сгибательные переломы заднего края большеберцовой кости. Образуются при насильственном подошвенном сгибании стопы, выявляются очень редко. Сопровождаются образованием треугольного отломка. Смещение, как правило, отсутствует.
- Изолированные разгибательные переломы переднего края большеберцовой кости. Образуются при насильственном тыльном сгибании стопы или при прямом ударе по передней поверхности голеностопного сустава. При такой травме треугольный отломок образуется не по задней, а по передней поверхности большеберцовой кости, обычно наблюдается смещение фрагмента кпереди и кверху.
- Комбинированные (сочетанные). Возникают при одновременном действии нескольких перечисленных выше механизмов.
В клинической практике переломы одной лодыжки называют однолодыжечными, переломы обеих лодыжек (внутренней и наружной) – двухлодыжечными, переломы обеих лодыжек и переднего или заднего края большеберцовой кости – трехлодыжечными. Одно- и двухлодыжечные повреждения в 50-70% случаев не сопровождаются смещением фрагментов. Трехлодыжечные переломы относятся к категории тяжелых повреждений, при них, как правило, наблюдается выраженное смещение, расхождение вилки голеностопного сустава, подвывих и разрыв связок.
Симптомы перелома лодыжек
Пациент жалуется на боль в голеностопе или области травмированной лодыжки. Выраженность симптомов напрямую зависит от степени повреждения связочного аппарата, а также от смещения лодыжек, стопы и периферического конца большеберцовой кости. При повреждениях без смещения (особенно однолодыжечных) клиническая картина может напоминать ушиб или надрыв связок. Отек локальный, кровоизлияния в области сустава выражены незначительно или отсутствуют. Опора и движения умеренно затруднены. Осевая нагрузка по оси голени болезненна, но возможна. При пальпации боль локализуется выше верхушки лодыжек. Выявляется положительный «симптом иррадиации» — боль в области лодыжек при сжатии костей голени в средней трети.
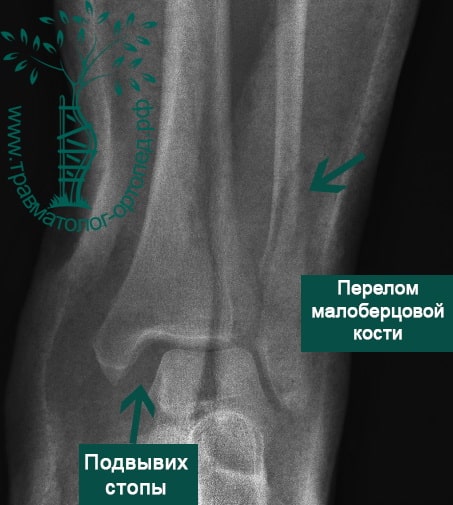
При переломах со смещением сустав сильно отечен, деформирован. Кожа с синюшным или багровым оттенком, имеются выраженные кровоподтеки, иногда распространяющиеся на тыл стопы и подошву. Лодыжки не контурируются из-за отека. Между голенью и стопой образуется угол, открытый кнаружи или кнутри (в зависимости от вида подвывиха). Отмечается патологическая подвижность, в некоторых случаях определяется крепитация. Движения и опора невозможны из-за боли.
Диагностика
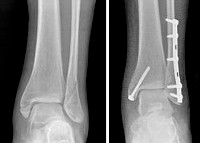
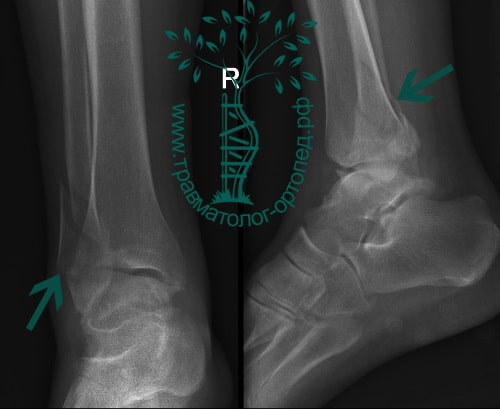
Переломы лодыжек следует дифференцировать с повреждением связок голеностопного сустава. При переломах боль, как правило, локализуется выше, максимальная болезненность определяется при пальпации костей, а не мягкотканных образований. Для постановки окончательного диагноза назначается рентгенография голеностопного сустава в двух стандартных проекциях (боковой и переднезадней). На снимках определяются линии изломов, направление и степень смещения отломков, вид подвывиха и степень расхождения берцовых костей. В сомнительных случаях назначают КТ голеностопного сустава, при необходимости оценить состояние мягкотканных структур – МРТ голеностопного сустава.

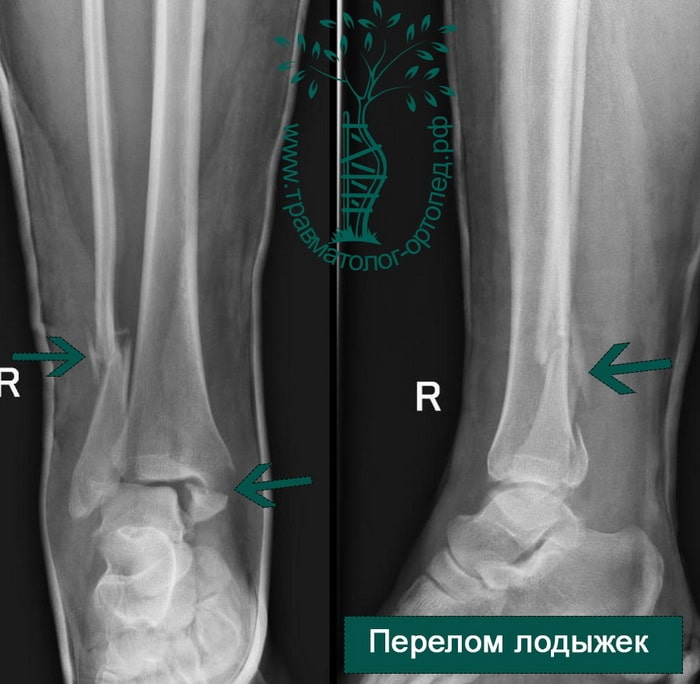
Рентгенография голеностопного сустава. Переломы обеих лодыжек со смещением отломков.
Лечение перелома лодыжек
Репозиция и гипсовая иммобилизация
Основной задачей при лечении повреждений лодыжек является точное восстановление нарушенных анатомических соотношений между различными элементами голеностопного сустава, поскольку без такого восстановления нормальное функционирование сустава невозможно. При переломах без смещения соотношение между элементами сустава не нарушено, поэтому достаточно наложить гипсовую повязку сроком на 4-8 недель. При переломах со смещением проводится одномоментная закрытая репозиция.
Репозиция осуществляется под местной анестезией в условиях стационара. При подвывихе сустава кнаружи травматолог одной рукой надавливает на наружную поверхность сустава, а другой – на внутреннюю поверхность голени выше лодыжки. После вправления подвывиха он сдавливает вилку голеностопного сустава, устраняя расхождение берцовых костей. При подвывихе сустава кнутри проводятся аналогичные манипуляции, но руки травматолога располагаются наоборот: одна – на внутренней поверхности сустава, вторая – на наружной поверхности голени выше лодыжки.
При повреждении заднего края большеберцовой кости стопу выводят вперед, производя тыльное сгибание, при повреждении переднего края – назад, производя подошвенное сгибание. Затем на ногу накладывают гипсовый сапожок в положении гиперкоррекции и выполняют контрольные снимки. Пациенту назначают обезболивающие и УВЧ. После спадания отека гипс циркулируют. Срок иммобилизации зависит от характера повреждения и составляет 4 недели при однолодыжечных переломах, 8 недель – при двухлодыжечных переломах и 12 недель – при трехлодыжечных переломах.
Хирургическое лечение
Показанием к хирургическому вмешательству является неустранимое смещение лодыжек, подвывих стопы и расхождение вилки сустава, а также невозможность удержания фрагментов в правильном положении. Кроме того, операции проводят при несросшихся переломах, интенсивных болях, выраженных нарушениях функции и статики. При свежих повреждениях хирургическое вмешательство обычно осуществляется на 2-5 день после травмы, при застарелых – в плановом порядке.
Внутреннюю лодыжку фиксируют двухлопастным гвоздем или винтами. При разрывах межберцового синдесмоза производят сближение берцовых костей, используя длинный винт или специальный болт. Для фиксации наружной лодыжки применяют гвоздь или спицу. При переломах заднего и переднего края производят остеосинтез лодыжек винтом или гвоздем. Затем рану послойно ушивают и дренируют, на ногу накладывают гипс. В послеоперационном периоде проводят антибиотикотерапию, назначают анальгетики, УВЧ и лечебную физкультуру. После снятия гипса осуществляют мероприятия по разработке сустава.
Прогноз и профилактика
Переломы лодыжек без смещения, как правило, хорошо срастаются и в дальнейшем не доставляют неудобства пациентам. Иногда отмечаются нерезкие боли, связанные с изменением погоды или со значительной нагрузкой на сустав. При правильно отрепонированных переломах со смещением изредка развивается посттравматический дистрофический болевой синдром – выраженные боли в стопе и голеностопном суставе, делающие невозможной опору на ногу. Причиной развития такого синдрома являются сосудистые и нейротрофические нарушения. Лечение консервативное – электрофорез с новокаином, парафин, новокаиновые блокады, ЛФК и витаминотерапия. Обычно выздоровление наступает в течение года.
Исходом нерепонированных переломов лодыжек со смещением становятся постоянные боли, деформация и отек сустава, ограничение движений, неустойчивость и неуверенность при ходьбе, хромота. Быстро развивается деформирующий артроз, который еще больше затрудняет опору и движения в голеностопном суставе. В подобных случаях требуются восстановительные операции, которые могут предусматривать иссечение рубцовых тканей, остеосинтез с применением различных металлоконструкций, использование костных трансплантатов и пластику связок. Профилактика заключается в проведении мероприятий по снижению уровня травматизма.
Источник
Пример 1
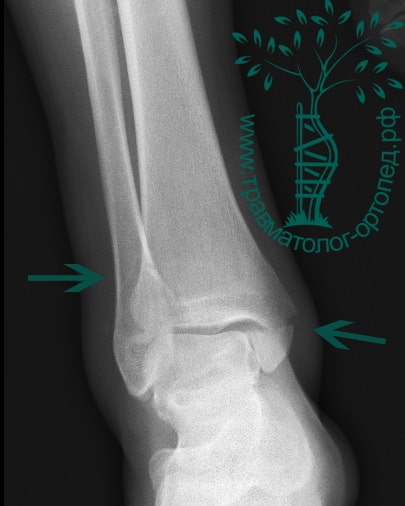
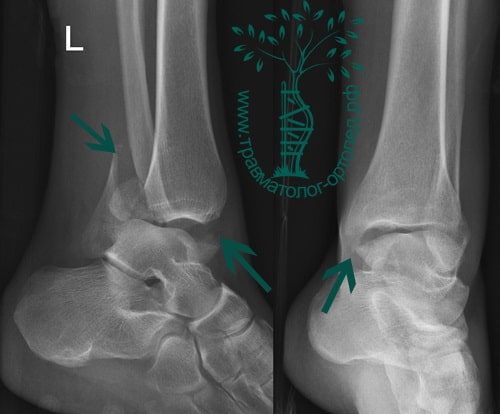
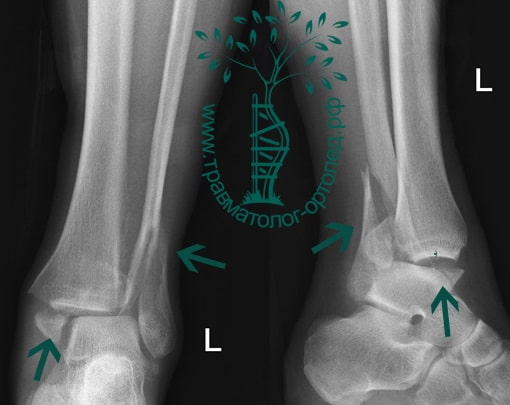
Пациентка, 54 года, подвернула левую ногу, когда выходила из автобуса. Вызвала скорую, доставлена в травматологический пункт, где была оказана первая помощь и наложена гипсовая лонгета. На третьи сутки с нарастающими болями обратилась в нашу клинику. Была осмотрена травматологом, на рентгенограммах, выполненных в нашей клинике, определялось полное смещение костных отломков лодыжки с подвывихом стопы кнаружи.
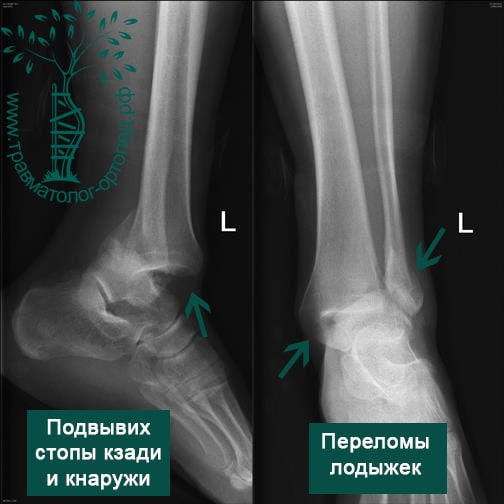
После тщательного опроса пациентки выяснилось, что она была отпущена без рекомендаций, «приступала» на сломанную конечность.
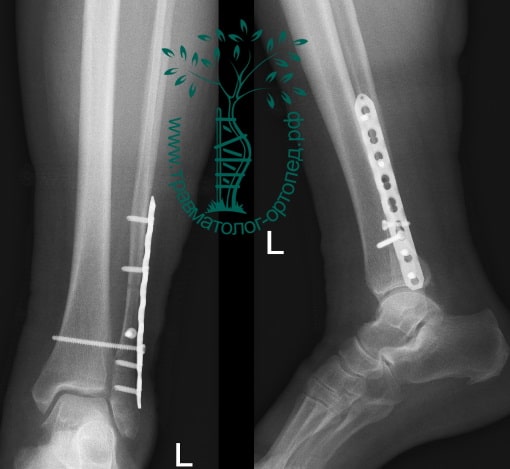
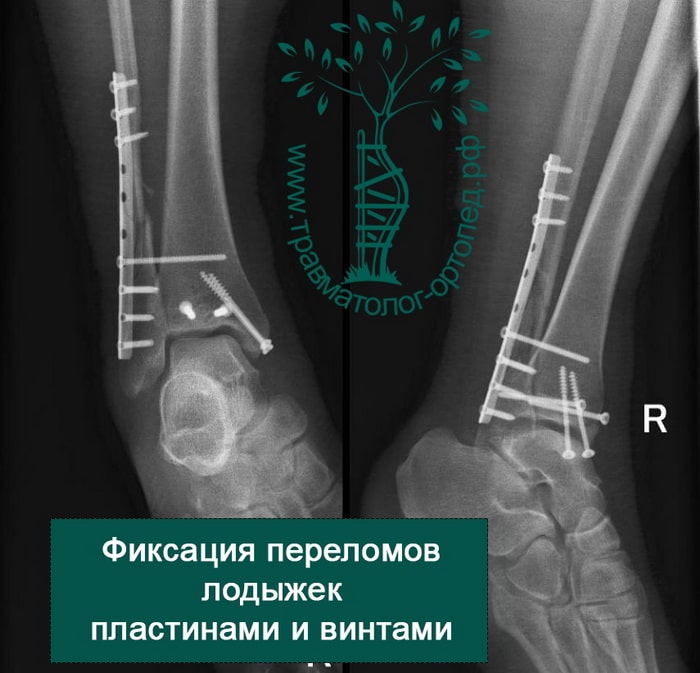
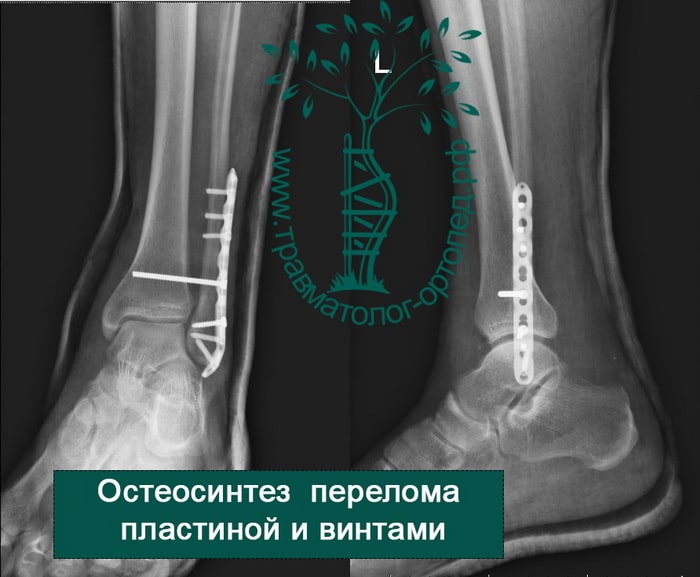
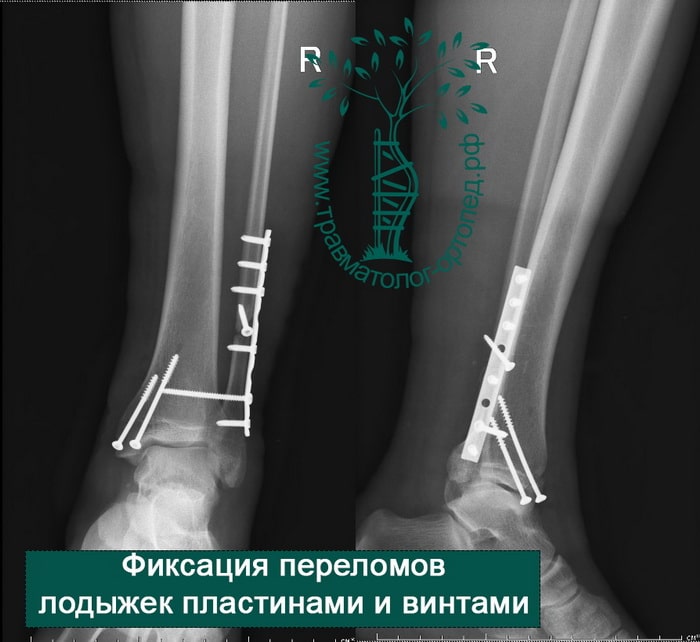
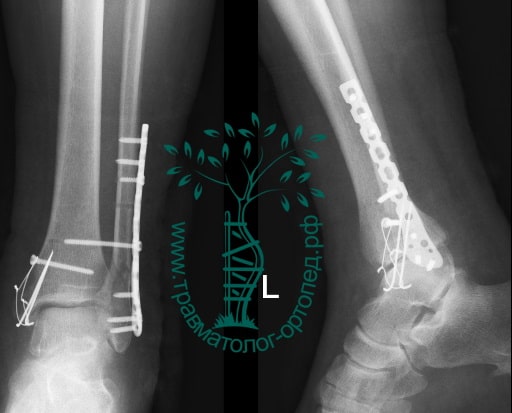
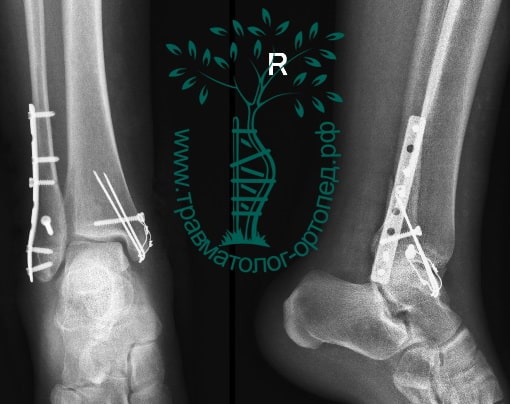
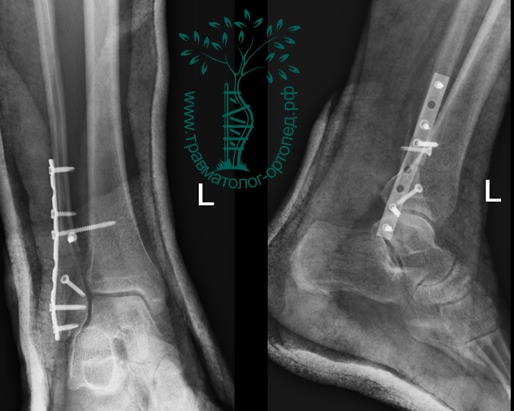
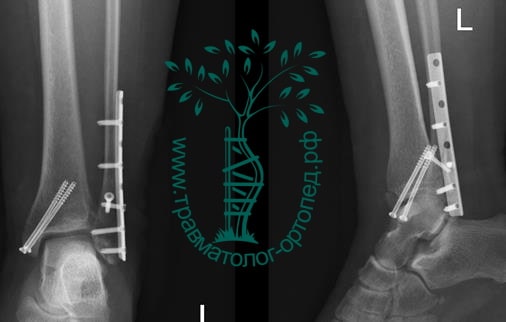
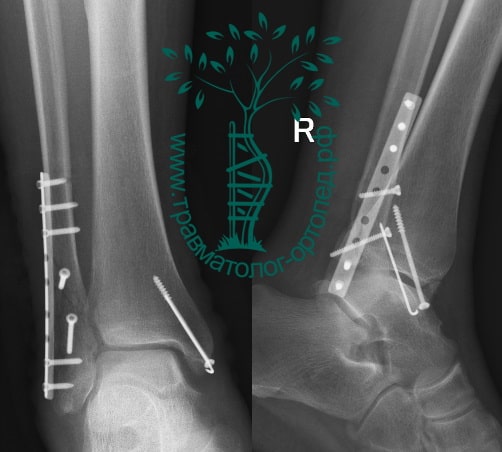
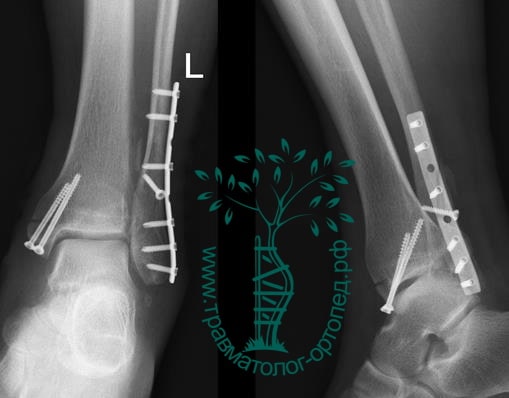
Вследствие давности травмы и развившихся осложнений операция была выполнена на седьмые сутки. Малоберцовая кость зафиксирована премоделированной пластиной, медиальная лодыжка – одним маллеолярным винтом и спицей.
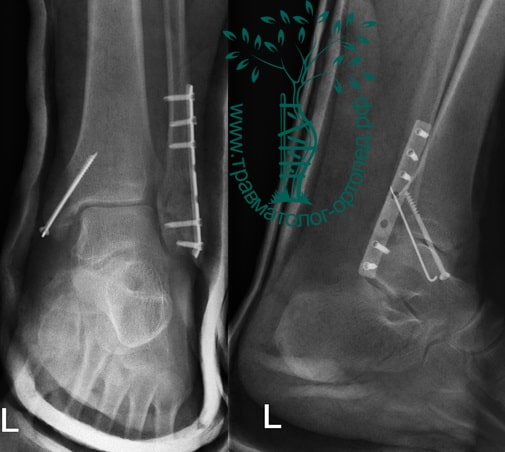
Пример 2
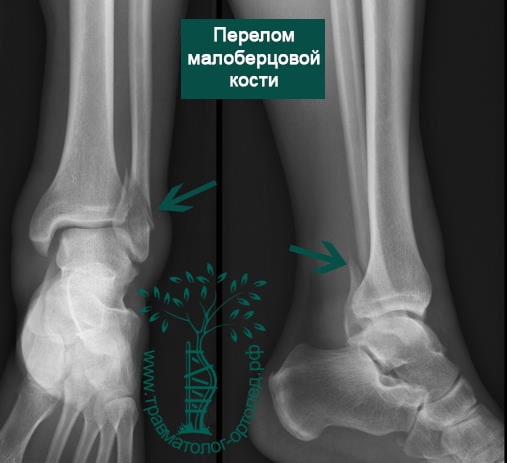
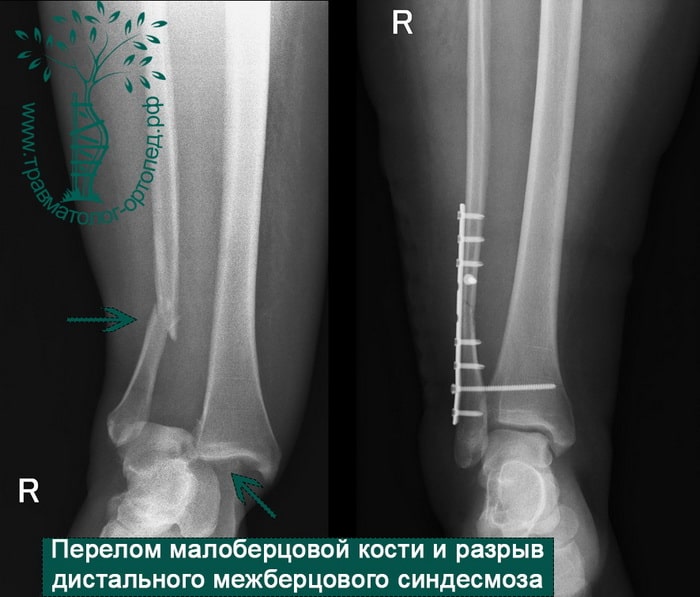
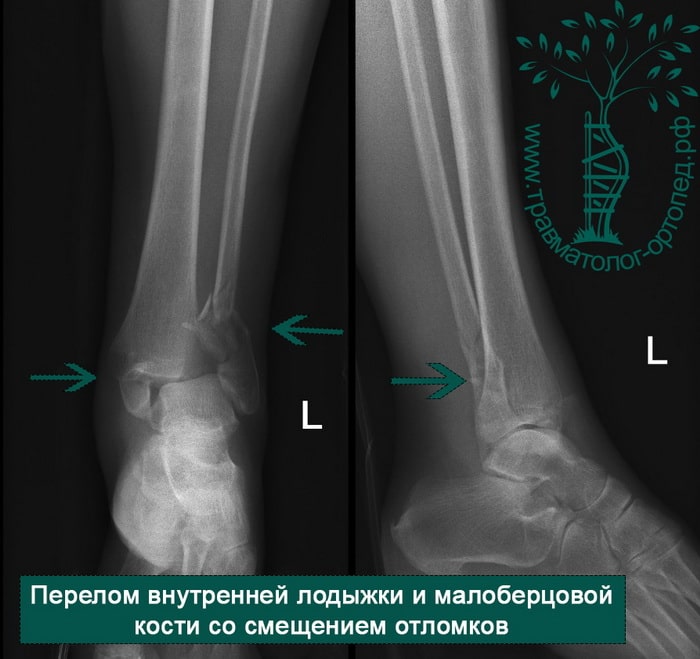
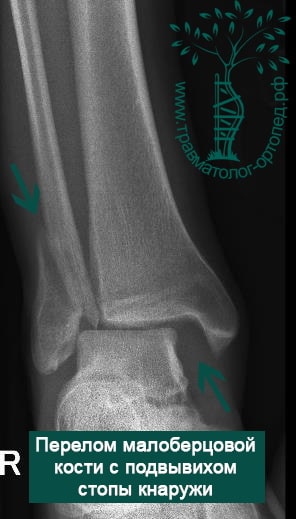
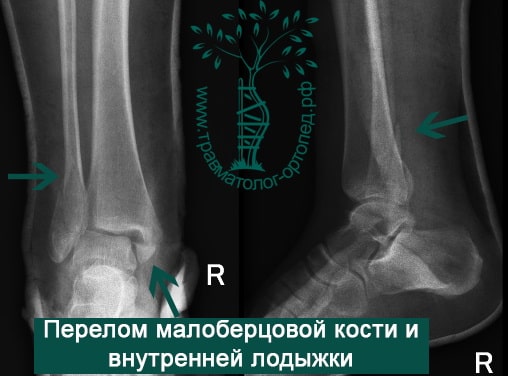
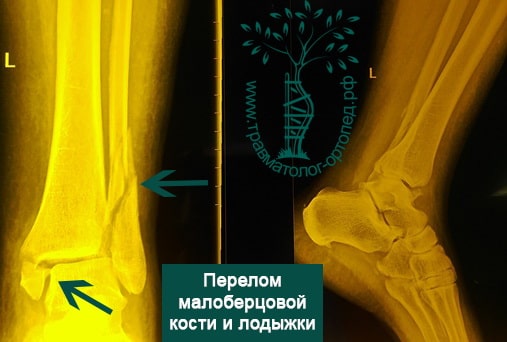
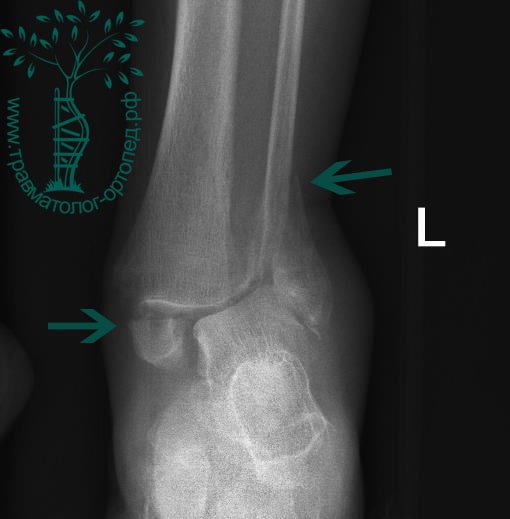
Пациент, 35 лет, подвернул ногу по пути на работу, поднимаясь по эскалатору в метро. На такси добрался до нашей клиники. Осмотрен травматологом, выполнены рентгенограммы. Установлен диагноз: «Закрытый надсиндесмозный перелом левой малоберцовой кости. Разрыв дистального межберцового синдесмоза. Разрыв дельтовидной связки. Подвывих стопы».
Пациент подготовлен к операции. Важно отметить, что идеальное время для её выполнения – первые 12 часов, в противном случае развивающийся отёк и воспалительная реакция вынуждают отложить хирургическое вмешательство на 5 – 7 дней, что ограничивает пациента в движении, усложняется операция, откладывается начало реабилитации.
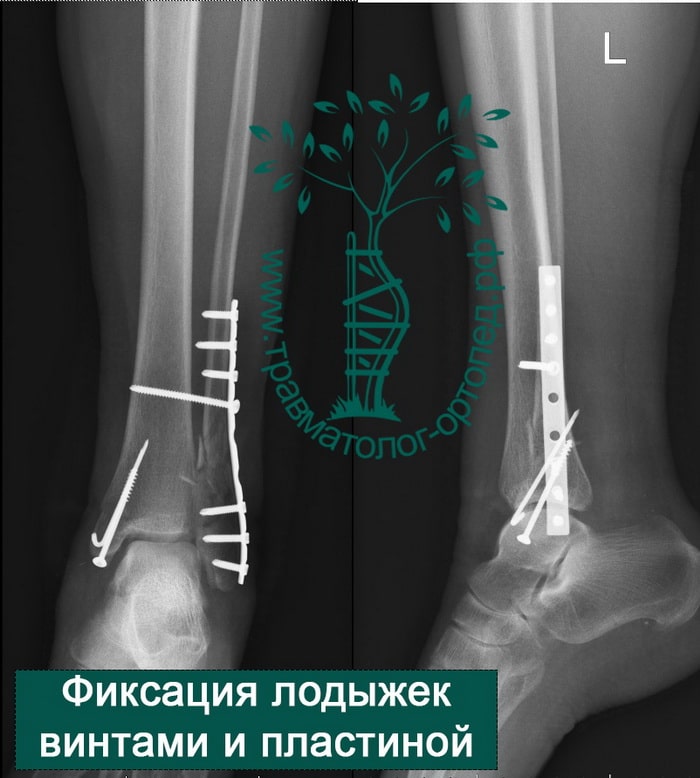
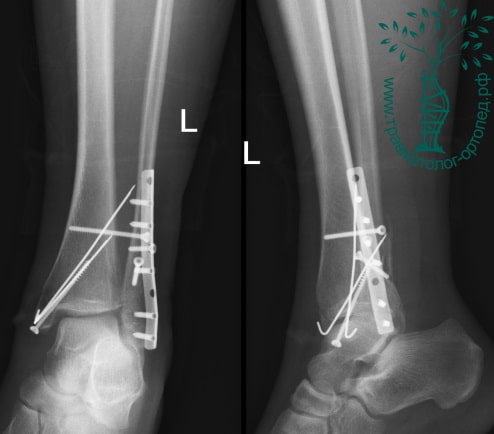
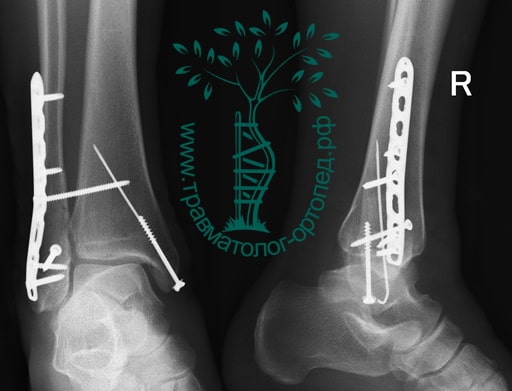
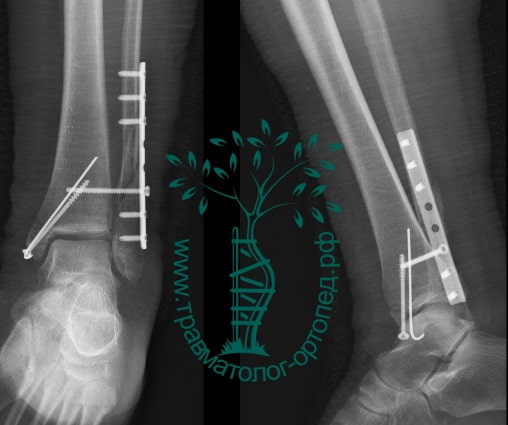
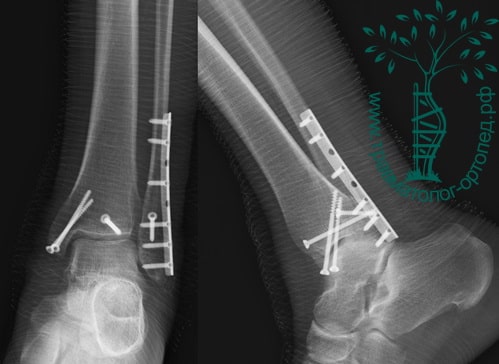
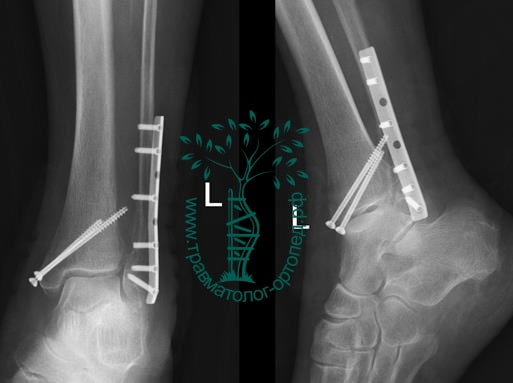
Через пять часов после получения травмы, до развития выраженного отека мягких тканей, выполнена операция. Восстановлена длинна малоберцовой кости и произведена её фиксация реконструктивной пластиной. Соотношение костей в межберцовом синдесмозе восстановлено, последний фиксирован позиционным винтом. Выполнен шов дельтовидной связки. Послеоперационный период без осложнений, выписан на четвёртые сутки.
Рекомендована иммобилизация голеностопного сустава жестким ортезом в течение двух недель, ходьба без опоры на оперированную конечность в течение шести недель, с последующим дозированным увеличение нагрузки. Через десять недель пациент вернулся к труду.
Пример 3
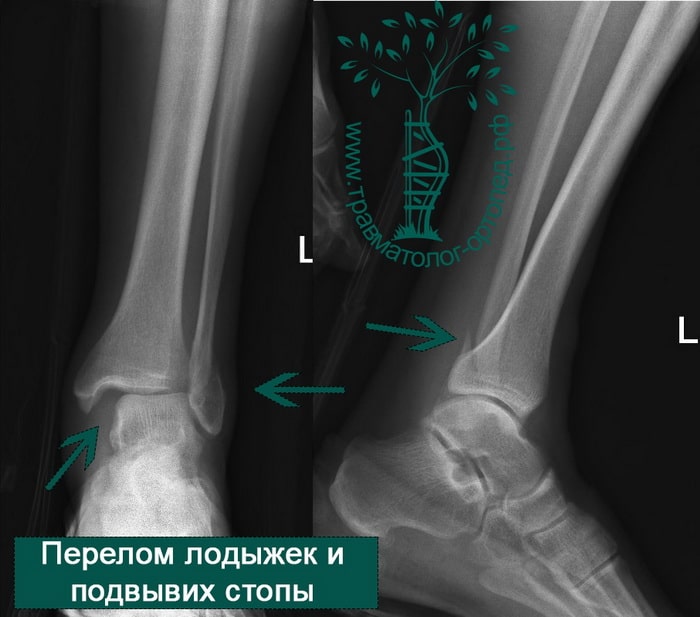
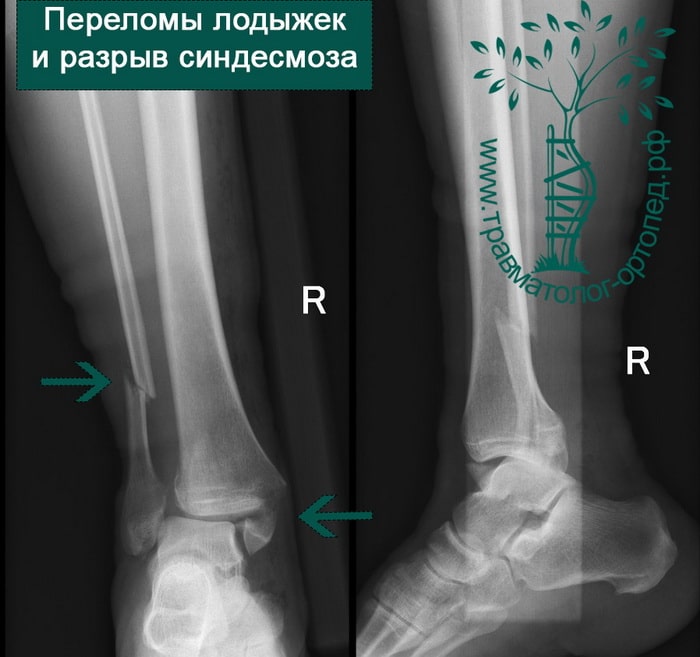
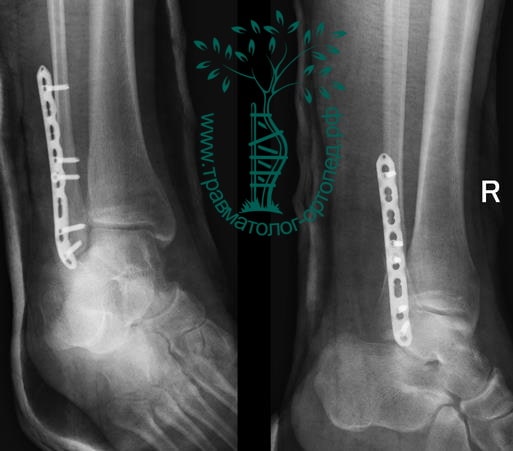
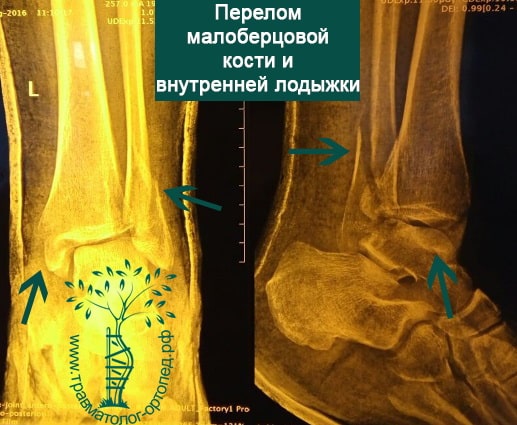
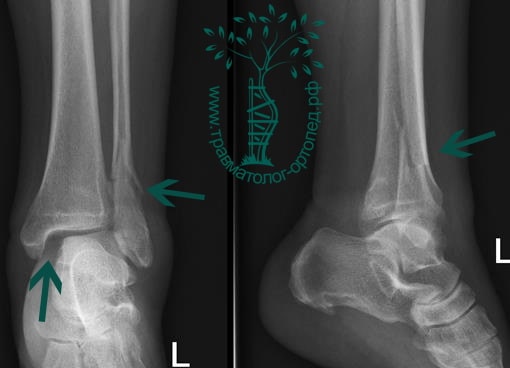
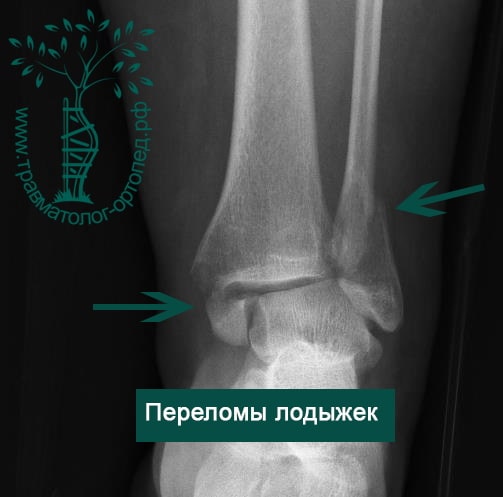
Пациент, 52 года, упал со стремянки, с высоты около 1,5 метров. Родственниками доставлен в нашу клинику. Осмотрен травматологом, выполнен рентген, диагностирован оскольчатый внутрисуставной перелом левой малоберцовой кости. После экстренных манипуляций выполнена компьютерная томография голеностопного сустава.
Согласно современным принципам лечения переломов, при всех внутрисуставных переломах необходимо выполнять КТ (компьютерную томографию). Исследование позволяет детализировать тип повреждения, провести тщательное предоперационное планирование и выбрать соответствующий металлофиксатор. Это требуется для того, чтобы максимально точно сопоставить все осколки и восстановить суставную поверхность.
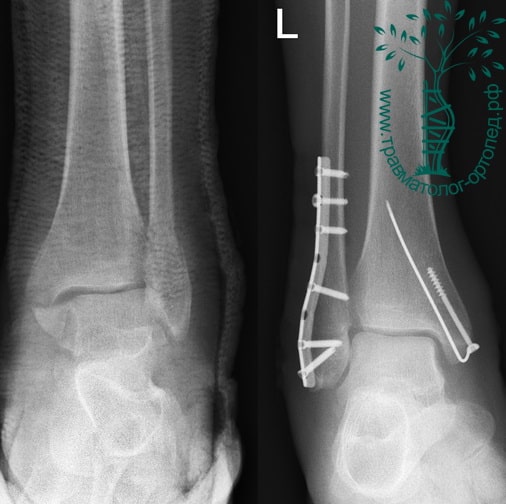
На восьмые сутки выполнен остеосинтез левой малоберцовой кости премоделированной реконструктивной пластиной из одного операционного доступа.
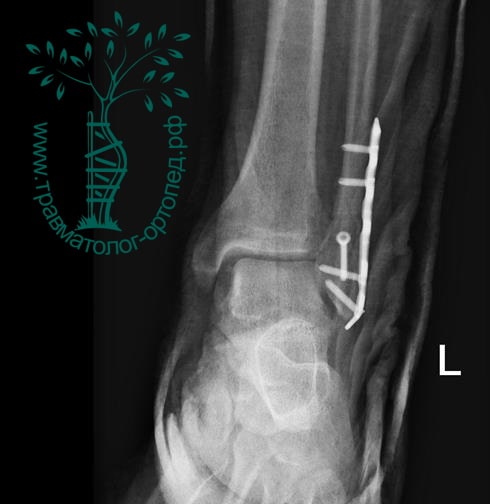
Через трое суток после операции пациент выписан из больницы с соответствующими рекомендациями.
Послеоперационный период без осложнений. Через четыре месяца вернулся к прежнему образу жизни.
ПРИМЕР 4
ПРИМЕР 5
ПРИМЕР 6
ПРИМЕР 7
ПРИМЕР 8

ПРИМЕР 9
ПРИМЕР 10
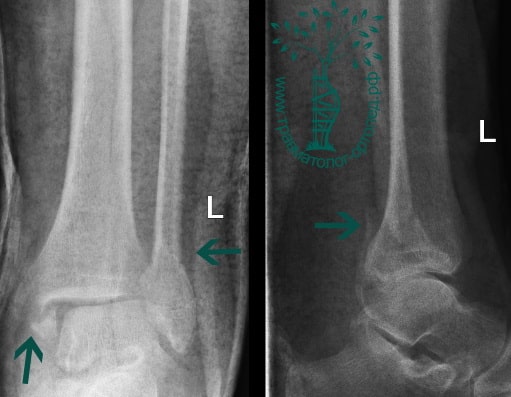
ПРИМЕР 11
ПРИМЕР 12
ПРИМЕР 13
ПРИМЕР 14
ПРИМЕР 15
ПРИМЕР 16
ПРИМЕР 17
ПРИМЕР 18
ПРИМЕР 19
ПРИМЕР 20
ПРИМЕР 21
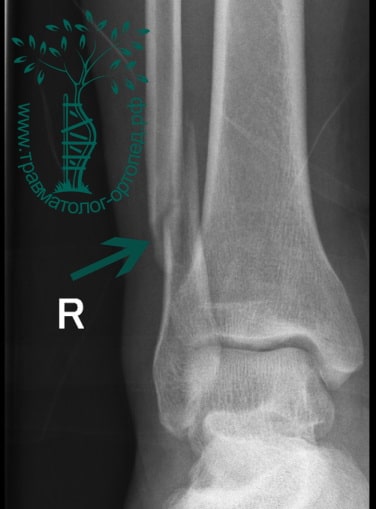
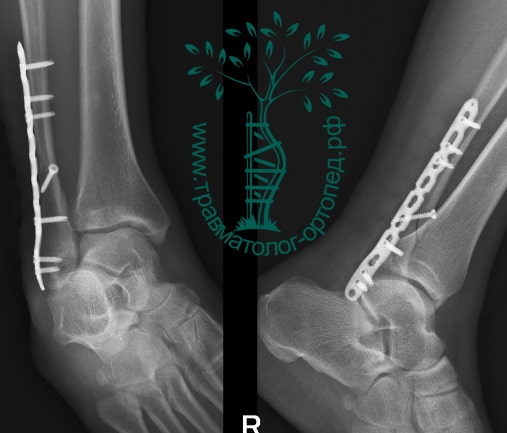
ПРИМЕР 22
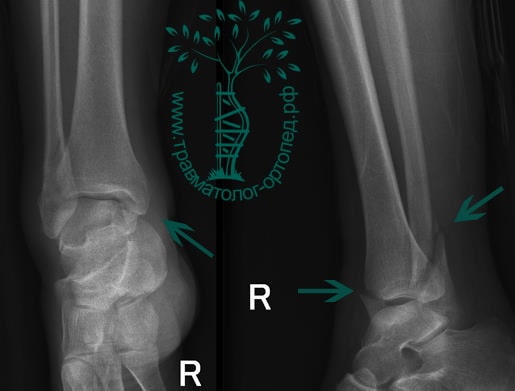
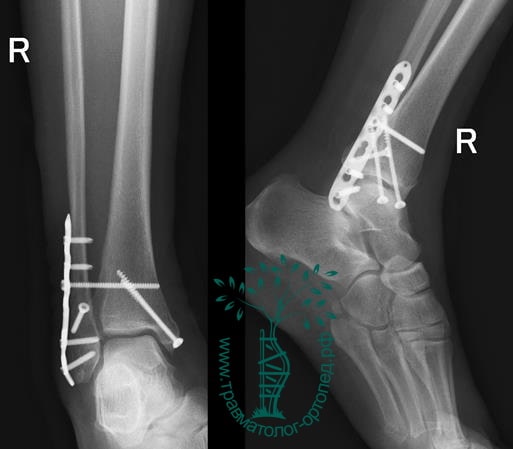
ПРИМЕР 23
Источник

ПЕРЕЛОМЫ КОСТЕЙ НИЖНЕЙ КОНЕЧНОСТИ | 405 |
Рис. 8-25. Способы фиксации отломков большеберцовой кости.
Хирургическое лечение
Оперативное лечение диафизарных переломов голени проводят по строгим показаниям. Заключается оно в открытой репозиции и фиксации отломков одним из приемлемых способов (рис. 8-25).
Внутрикостная фиксация металлическими штифтами Кюнчера, Богданова и другими показана при закрытых переломах. Применение интрамедуллярного остеосинтеза при открытых переломах таит опасность разноса инфекции из раны по костномозговому каналу. Скрепление отломков при открытых переломах целе сообразнее проводить непосредственно в ране с помощью проволоки, шурупов, различного рода пластин, минимально травмируя мягкие ткани и кость.
Оптимальным же способом лечения открытых переломов костей голени служит внеочаговый компрессионно-дистракционный остеосинтез.
После хирургического вмешательства, равно как и после репозиции, конечность фиксируют циркулярной гипсовой повязкой от паховой складки до концов паль цев при сгибании в коленном суставе до угла 10-5°, в голеностопном — 90°.
При переломах голени в верхней и средней третях постоянная иммобилизация длится 12 нед, съёмная — 2-4 нед.
В нижней трети большеберцовая кость лишена мышц. Артериальные стволы проходят, не отдавая ветвей, а вены, наоборот, образуют сплетения, что ставит в критическое положение сломанную в этой зоне кость. Это место наиболее частого развития замедленной консолидации и ложных суставов. Поэтому сроки иммоби лизации конечности при переломах костей голени в нижней трети длиннее, чем в других её отделах. Постоянная иммобилизация составляет 14-16 нед, съёмная — 2-4 нед.
Несмотря на широкий диапазон методов хирургического лечения переломов костей голени (многие из них устарели, их редко применяют), методом выбора стал закрытый интрамедуллярный блокируемый остеосинтез.
Оперативное вмешательство проводят на операционном столе, оснащённом специальными приспособлениями для вытяжения и рентгеновским аппаратом с

406 ПЕРЕЛОМЫ КОСТЕЙ НИЖНЕЙ КОНЕЧНОСТИ
Рис. 8-26. Схема этапов бло кируемого остеосинтеза большеберцовой кости.
электронно-оптическим преобразовате лем. Разрез кожи проводят от нижне го полюса надколенника до бугристос ти болыиеберцовой кости. Из нужной точки (рис. 8-26) по проведённой спице Киршнера вскрывают костномозговой канал, промеряют его и готовят для внедрения стержня. Собирают прокси- мально-дистальный везир и внедряют стержень. Производят дистальное, а затем проксимальное блокирование.
Минимальная операционная травма, стабильность фиксации отломков, отказ от внешней иммобилизации, сохра нение качества жизни и мобильности пациента сделали закрытый интрамедуллярный блокируемый остеосинтез болыиеберцовой кости практически
Рис. 8-27. Рентгенограмма больного после бло идеальным вмешательством в хирур кируемого остеосинтеза болыиеберцовой кости. гии повреждений (рис. 8-27).
Приблизительный срок нетрудоспособности
При переломах голени в верхней и средней третях трудоспособность восстанав ливается через 16-20 нед. При переломах в нижней трети трудиться разрешают через 16-24 нед.
Перелом малоберцовой кости
КОД ПО МКБ-10
S82.4. Перелом только малоберцовой кости.
ЭПИДЕМИОЛОГИЯ
Изолированные переломы малоберцовой кости (исключая дистальный конец) встречают довольно редко.
ЭТИОЛОГИЯ, МЕХАНИЗМ ТРАВМЫ
Переломы малоберцовой кости происходят в результате прямой травмы.
ПЕРЕЛОМЫ КОСТЕЙ НИЖНЕЙ КОНЕЧНОСТИ | 4 0 7 |
КЛИНИЧЕСКАЯ КАРТИНА
Пациентов беспокоят боли в месте перелома.
ДИАГНОСТИКА
Анамнез
В анамнезе — указание на соответствующую травму.
Осмотр и физикальное обследование
При внешнем осмотре находят отёк, иногда кровоподтёк в месте травмы. Ощупывание вызывает боль, реже, когда кость повреждена в зоне, не покрытой мышечным массивом, выявляют деформацию в виде ступеньки и крепитацию отломков. Опорная функция нижней конечности страдает незначительно. При переломах малоберцовой кости в верхней трети, особенно её головки, следует тща тельно проверить активные движения в голеностопном суставе и чувствительность по наружной поверхности голени, так как подобные переломы часто сопровожда ются травматизацией проходящего под головкой кости малоберцового нерва.
Лабораторные и инструментальные исследования
Диагноз подтверждают рентгенологически.
ЛЕЧЕНИЕ Консервативное лечение
После прокаиновой блокады места перелома накладывают корытообразную гипсовую лонгету от средней трети бедра до концов пальцев при согнутом колен ном суставе до угла 10°, голеностопном — до угла 90°. Срок иммобилизации составляет 3 нед.
Приблизительный срок нетрудоспособности
Трудоспособность восстанавливается через 4-5 нед.
Переломы лодыжек
КОД ПО МКБ-10
582.5.Перелом внутренней [медиальной] лодыжки.
582.6.Перелом наружной [латеральной] лодыжки.
АНАТОМИЯ
В дистальном отделе костей голени локализованы два образования, именуемых лодыжками. Утолщение нижнего эпифиза малоберцовой кости — наружная лодыж ка, отросток нижнего эпифиза большеберцовой кости с внутренней стороны — медиальная лодыжка (рис. 8-28).
Нижние эпифизы костей соединены с помощью дистального межберцового синдесмоза и образуют вилку, которая, сочленяясь с таранной костью, формиру ет голеностопный сустав. От лодыжек к костям стопы идут связки, скрепляющие голеностопный сустав: от наружной лодыжки — передняя и задняя таранномалоберцовые и пяточно-малоберцовая; от внутренней лодыжки — дельтовид ная (медиальная), состоящая из четырёх частей: передней и задней больше- берцово-таранных, большеберцово-ладьевидной, большеберцово-пяточной (рис. 8-29).
Голеностопный сустав по форме относят к блоковидным, в нём возможны толь ко сгибание и разгибание стопы. При максимальном подошвенном сгибании функ циональные возможности сустава несколько увеличиваются за счёт качательных боковых и ротационных движений.

408 | ПЕРЕЛОМЫ КОСТЕЙ НИЖНЕЙ КОНЕЧНОСТИ |
Рис. 8-28. Рентгенограмма голеностопного сустава {articulatio talocruralis) и её схема в прямой (а) и боковой (б) проекциях: 1 — большеберцовая кость (tibia); 2 — малоберцовая кость (fibula); 3 — меди альная лодыжка (malleolus medialis); 4 — латеральная лодыжка (malleolus lateralis); 5 — тело таранной кости (corpus tali); 6 — шейка таранной кости (collum tali); 7 — головка таранной кости (caput tali); 8 — ладьевидная кость (os naviculare); 9 — клиновидная кость (os cuneiforme); 10 — кубовидная кость (os cuboideum); 11 — кубовидная суставная поверхность пяточной кости (fades articularis cuboidea); 12 — тело пяточной кости (corpus calcane); 13 — опора таранной кости (sustentaculum tali); 14 — пазу ха предплюсны (sinus tarsi).
ЭПИДЕМИОЛОГИЯ
Переломы лодыжек составляют 20-22% всех повреждений костей скелета.
ЭТИОЛОГИЯ, МЕХАНИЗМ ТРАВМЫ
Возникают в результате непосредственного удара в область лодыжек или же (намного чаще) при механическом усилии, формирующем нехарактерные для голеностопного сустава движения с превышением его физиологических и механи ческих возможностей: отведение и приведение, супинацию и пронацию, эверзию и инверзию (ротацию кнаружи и кнутри). Атипичные движения стопы могут совер шаться при тыльном или подошвенном сгибании. Такая сложнейшая биомеханика травмы приводит к возникновению большого количества разновидностей пере-

Рис. 8-29. Связки голеностопного сустава, а: 1 — межкостная перепонка голени; 2 — передняя связка берцовых костей; 3 — передняя таранно-малоберцовая; 4 — пяточно-малоберцовая. б: 1, 2 — медиальная связка; 3 — пяточно-малоберцовая; 4 — таранно-малоберцовая задняя; 5 — задняя связка берцовых костей, в. Медиальная (дельтовидная связка): 1, 2 — передняя болыиеберцо- во-таранная часть; 3 — большеберцово-ладьевидная часть; 4 — болыиеберцово-пяточная часть; 5 — задняя большеберцово-таранная часть.
ломов дистального конца голени и сопутствующих осложнений. Это переломы лодыжек (а, б), заднего (в), переднего (г) и наружного края (д) большеберцовой кости, указанные на рис. 8-30, разрывы связок, синдесмоза, подвывихи и вывихи стопы и т.д.
Рис. 8-30. Возможные виды переломов дистального конца большеберцовой кости (схема).
410 | ПЕРЕЛОМЫ КОСТЕЙ НИЖНЕЙ КОНЕЧНОСТИ |
ПЕРЕЛОМЫ ОДНОЙ ЛОДЫЖКИ Этиология, механизм травмы
Изолированные переломы наружной или внутренней лодыжки возникают пре имущественно при прямом насилии — удар по лодыжке или лодыжкой о твёрдый предмет. Более половины этих переломов бывает без смещения отломков или с незначительным смещением, не требующим репозиции.
Клиническая картина
Пострадавшие предъявляют жалобы на боль и ограничение функций голено стопного сустава.
Диагностика
Анамнез
В анамнезе — характерная травма.
Осмотр и физикальное обследование
Сустав деформирован, преимущественно за счёт отёка в месте повреждения. Там же бывают довольно обширные кровоподтёки, особенно если с момента травмы прошло более суток. При пальпации лодыжки определяют локальную болезнен ность, а если есть смещение — деформацию, патологическую подвижность, кре питацию. Отклонение стопы в сторону перелома, равно как и от него, вызывает боль. В первом случае она возникает в результате нагрузки на сломанную лодыжку таранной костью, во втором происходит натяжение связок и раздражение места перелома. Движения в голеностопном суставе ограничены из-за боли.
Лабораторные и инструментальные исследования
Подводит итог диагностике рентгенография голеностопного сустава в двух про екциях.
Лечение
Показания к госпитализации
Пострадавших с переломом одной лодыжки лечат амбулаторно или под наблю дением семейного врача.
Консервативное лечение
В место повреждения вводят 20-30 мл 1% раствора прокаина и через 10 мин приступают к репозиции. Больной лежит на спине, нога согнута в тазобедренном
иколенном суставах до прямого угла. Сопоставление отломков производят дви жением стопы, обратным механизму травмы, под контролем и с помощью пальцев хирурга. Например, если при избыточной супинации и аддукции стопы произошёл отрывной перелом латеральной лодыжки со смещением фрагмента книзу, необхо димо стопе придать пронационно-абдукционное положение. Затем пальцами про контролировать уровень восстановления отломка, при необходимости усилить его
иприжать фрагмент к материнскому ложу. Стопе придать нормальное или гиперкорригированное положение (абдукционно-пронационное). Конечность иммоби лизуют задней корытообразной лонгетой или циркулярной гипсовой повязкой от верхней трети голени по концов пальцев (рис. 8-31).
Объём иммобилизации при переломе лодыжки, как и при переломе лучевой кости в типичном месте, — исключение из общего правила, так как не захватывает вышележащий сустав.
Срок фиксации конечности при переломе наружной лодыжки — 4 нед, при переломе внутренней — 6 нед. Назначают УВЧ на область повреждения и дви жения пальцами стопы с 3-го дня после травмы. Статическое сокращение мышц повреждённого сегмента и общеукрепляющая лечебная физкультура показаны на протяжении всего курса лечения.
После снятия гипса назначают ЛФК для голеностопного сустава, массаж, теп ловые процедуры (парафин, озокерит), ванны (содовые, солёные) с ЛФК в воде,

ПЕРЕЛОМЫ КОСТЕЙ НИЖНЕЙ КОНЕЧНОСТИ | 4 1 1 |
Рис. 8 — 3 1 . Иммобилизация конечности при переломе одной лодыжки.
электрофорез прокаина, препаратов кальция и фосфора на область перелома, механотерапию и т.д.
Приблизительный срок нетрудоспособности
Трудоспособность восстанавливается при переломе наружной лодыжки через 5-6 нед, внутренней — через 8 нед.
ПЕРЕЛОМЫ ОБЕИХ ЛОДЫЖЕК Классификация, этиология, механизм травмы
По механизму травмы переломы лодыжек делят на пронационно-абдукцион- ные и супинационно-аддукционные.
•Пронационно-абдукционные переломы возникают при механическом насилии с преимущественным отклонением и ротацией стопы кнаружи. Происходит отрыв внутренней лодыжки вследствие перенапряжения дельтовидной связки. Стопа, смещаясь кнаружи, ломает малоберцовую кость на 5-7 см выше уровня сочленения, разрывает дистальный межберцовый синдесмоз, устанавливается в положении подвывиха или вывиха. Это перелом Дюпюитрена (рис. 8-32).
•Супинационно-аддукционные переломы бывают результатом отклонения и внутренней ротации стопы. Происходит отрыв наружной лодыжки за счёт пере напряжения боковой связки. Продолжение применения силы ведёт к перелому внутренней лодыжки и подвывиху или вывиху стопы кнутри. Такое повреждение голеностопного сустава именуют переломом Мальгеня (см. рис. 8-32).
Рис. 8-32. Двухлодыжечные переломы Дюпюитрена (а) и Мальгеня (б).
412 | ПЕРЕЛОМЫ КОСТЕЙ НИЖНЕЙ КОНЕЧНОСТИ |
Многочисленные разновидности этих двух классических форм именуют как незавершенные переломы или повреждения типа переломов Дюпюитрена и Мальгеня.
В ряде случаев повреждения обеих лодыжек сочетаются с переломом переднего или заднего края большеберцовой кости. Сломанный один из краёв большеберцовой кости условно принимают за лодыжку, а повреждение называют трёхлодыжечным переломом (Пота-Десто). Трёхлодыжечные переломы с отрывом переднего края большеберцовой кости могут сопровождаться смещением стопы кпереди, а при разрушении заднего края — кзади.
Клиническая картина
Следует отметить, что клиничес?
