Переломы бедра в проксимальном отделе

Переломы
проксимального отдела бедра
(шейки и вертельной области) составляют
около 30% всех переломов этой кости. В
70% случаев они встречаются у лиц пожилого
и старческого возраста, у женщин. При
их возникновении не требуется приложения
значительной травмирующей силы. Это
связано с тем, что у пожилых снижен
тонуса мускулатуры, выражен остеопороз,
снижена упругость и прочность костей,
шеечно-диафизарный угол уменьшен.
Анатомические
особенности данной области обуславливают
большой процент осложнений при лечении
переломов — это асептический некроз
головки бедренной кости, ложный сустав
или замедленная консолидация, развитие
контрактур в тазобедренном суставе,
укорочение, порочное положение конечности.
Эти осложнения делают конечность не
опороспособной, а больных немощными,
требующими постоянного постороннего
ухода. Многие из них оказываются
прикованными к постели, а часть погибают
от осложнений: пролежней, пневмоний,
декомпенсации сопутствующих заболеваний.
Классификация.
Российская
школа (по А.В. Каплан) подразделяет
повреждения проксимального отдела
бедра на латеральные и медиальные
переломы, последние в свою очередь
делятся на:
1.Субкапитальный
перелом, когда плоскость перелома
проходит на месте
или
вблизи перехода головки в шейку бедренной
кости. 2.Трансцервикальный перелом:
плоскость перелома проходит непосредственно
через шейку. 3. Базальный: перелом проходит
у основания шейки. По характеру смещения
все медиальные переломы разделил на
абдукционные или вальгусные, и аддукционные
или варусные.
Среди
латеральных переломов выделяют
межвертельные и чрезвертельные
(А.В.Каплан, 1967).
Чрезвертельные
переломы подразделяются на следующие
виды Evans (1949)/Jensen(1975): 1. двухфрагментарные
переломы без смещения 2. двухфрагментарные
переломы со смещением 3. трехфрагментарные
переломы с повреждением заднее-латеральной
стенки 4. трехфрагментарные переломы с
повреждением медиальной стенки
Клиника.
Больной предъявляет жалобы на боль в
области тазобедренного сустава, который
проецируется на 2-3 см. ниже пупартовой
связки. Боль усиливается при пальпации.
При попытке произвести пассивные и
активные движения, а так же при осевой
нагрузке бедра или шейки (поколачивание
по пятке выпрямленной конечности или
по области большого вертела) боль резко
усиливается.
2.
Характерной является наружная ротация
поврежденной конечности, о которой
можно судить по положению надколенника
и переднего отдела стопы. При чрезвертельных
переломах ротация особенно выражена,
и наружный край стопы нередко касается
плоскости стола, медиальные переломы
сопровождаются меньшей наружной
ротацией, а при вколоченных абдукционных
медиальных переломах она может вовсе
отсутствовать.
3.
Больной не в состоянии поднять и удержать
выпрямленную в коленном суставе ногу.
При попытке поднять поврежденную
конечность пятка скользит по поверхности
кровати (положительный симптом «прилипшей
пятки»).
4.
Отек и гематома в области большого
вертела обычно возникают через несколько
дней и характерны для латеральных
переломов. При медиальных переломах
отмечается усиление пульсации бедренной
артерии под пупартовой связкой
(положительный симптом С. С. Гирголава).
Симптом обусловлен тем, что бедренная
артерия находится на передней поверхности
тазобедренного сустава и при переломе
шейки бедра периферический отломок
ротируется кнаружи и приподнимает её.
5.
При вертельных переломах со смещением,
а также при медиальных переломах с
формированием варусного положения
бедра отмечается укорочение конечности
на 3-4 см., которое называют надацетабулярным.
6.
При переломах со смещением большой
вертел находится выше линии Розер-Нелатона,
выявляется нарушение равнобедренности
треугольника Бриана.
При
вколоченных переломах ряд перечисленных
симптомов (укорочение и ротация
конечности, симптом «прилипшей пятки»)
выражены слабо или отсутствуют. Больной
может самостоятельно ходить. Окончательно
определить характер повреждения помогает
рентгенологическое исследование.
Соседние файлы в папке Ответы к экзамену
- #
- #
- #
- #
- #
Источник
 Проксимальный отдел бедра находится в особых анатомо-физиологических условиях.
Проксимальный отдел бедра находится в особых анатомо-физиологических условиях.
1. Шейка бедра не покрыта надкостницей. В вертельной области надкостница хорошо выражена.
2. Капсула тазобедренного сустава прикрепляется к бедру у основания шейки несколько проксимальнее межвертельной линии (спереди) и межвертельного гребешка (сзади). Таким образом, не только головка, но и большая часть шейки бедра находится в полости тазобедренного сустава.
3. Шейка и головка бедра снабжаются кровью за счет:
а) артерии круглой связки (у пожилых эта артерия, как правило, об л итерирована);
б) артерий, проникающих в шейку из места прикрепления капсулы; часть этих сосудов проходит под синовиальной оболочкой непосредственно по шейке бедра и входит в головку у места перехода костной части в хрящевую;
в) артерий, проникающих в кость в межвертельной области.
Таким образом, чем проксимальнее от места прикрепления капсулы происходит перелом, тем хуже кровоснабжение головки бедра. Область же вертелов бедра хорошо снабжается кровью за счет артерий, проникающих из мышц.
4. Шеечно-диафизарный угол, образованный осями шейки и диафиза бедра, в среднем равен 127° (от 115 до 135°). Чем меньше этот угол, тем большая нагрузка приходится на шейку бедра и тем легче возникают ее переломы. Уменьшение шеечно-диафизарного угла у пожилых людей является одним из условий, предрасполагающих к перелому шейки бедра.

Рис. 199. Схема переломов проксимального отдела бедра. а — зона капитальных переломов; б — зона субкапитальных переломов; в — зона транс-цервикальных переломов; г — зона базальных переломов; д — зона вертельных переломов
Если плоскость перелома проходит проксимальнее прикрепления капсулы тазобедренного сустава к бедру, перелом называется медиальным. По тому, где проходит линия перелома, различают капитальные (перелом головки), субкапитальные (у основания головки) и трансцервикальные (чресшеечные) медиальные переломы (рис. 199). Все они внутрисуставные, но кровоснабжение проксимального отломка страдает по-разному. Так, при капитальном и субкапитальном переломе головка, как правило, находится в аваскулярных условиях, т. е. ее кровоснабжение нарушено полностью. При трансцервикальных переломах кровоснабжение проксимального фрагмента частично сохранено и страдает тем меньше, чем ближе к основанию шейки произошел перелом. По деформации шеечно-диафизарного угла при медиальном переломе выделяют:
1) вальгусный, или абдукционный, перелом. Шеечно-диафизарный угол при этом виде перелома увеличивается. Такие переломы, как правило, вколоченные;
2) варусный, или аддукци-онный, перелом. При этом виде перелома шеечно-диафизарный угол уменьшается. Варусные переломы, как правило, невколоченные (рис. 200).

Рис. 200. Медиальный перелом шейки бедра. а — нормальный шеечно-диафизарный угол; б — варусный, невколоченный перелом; в — вальгусный вколоченный перелом.
Если плоскость перелома проходит дистальнее прикрепления капсулы сустава к шейке бедра, перелом называется латеральным, или вертельным. Латеральный, или вертельный, перелом может быть межвертельным, когда плоскость перелома проходит у основания шейки вблизи межвертельной линии, или чрезвертельным, т. е. проходящим в области вертелов (см. рис. 199). Чрез вертельные переломы часто бывают оскольча-тыми и сопровождаются отрывом малого вертела. Эти переломы могут быть вколоченными или невко-лоченными. Как медиальные, так и вертельные переломы чаще наблюдаются у лиц пожилого возраста и обычно наступают при нагрузке (чаще при падении) на область большого вертела. Сила травмирующего агента может быть и небольшой, так как повреждение наступает на фоне старческого остеопороза.
Клиника. Боль при переломах шейки бедра локализуется в паховой области и в состоянии покоя выражена нерезко. При попытке движений в тазобедренном суставе боль усиливается. Гематома в паховой (при медиальных переломах) или вертельной области не является ранним признаком, и обычно кровь пропитывает кожу только через несколько дней после травмы.
Наружная ротация ноги выявляется по положению стопы, когда она всем своим наружным краем лежит на горизонтальной плоскости, и по положению коленного сустава, соответствующего наружной ротации стопы (рис. 201).

Рис. 201. Положение наружной ротации при переломах проксимального отдела бедра.
Болезненность при осевой нагрузке на большой вертел. Поколачивание по пятке выпрямленной ноги или по области большого вертела вызывает усиление болей.
Укорочение конечности. Абсолютная длина конечности не меняется. Относительное укорочение конечности в пределах 2—4 см отмечается при переломах с варусной деформацией.
При таких переломах определяется усиление пульсации бедренной артерии под пупартовой связкой (симптом Гирголава).
Симптом «прилипшей пятки». Больной не может ни поднять, ни удержать поднятую и выпрямленную ногу, но сгибает ее в коленном и тазобедренном суставах так, что пятка скользит по опоре.
При переломах с варусной деформацией большой вертел стоит выше линии Розера — Нелатона (линия, соединяющая седалищный бугор с передневерхней остью).
При медиальных и вертельных переломах со смещением линия Шумахера, соединяющая вершину большого вертела с передне-верхней остью крыла подвздошной кости, проходит ниже пупка (рис. 202).

Рис. 202. Прохождение линии Шумахера. а — в норме; 6 — при переломах проксимального отдела бедра.
При вколоченных переломах большинство описанных симптомов могут быть выражены нерезко или вообще отсутствовать. Такие больные иногда даже ходят в течение нескольких дней или недель, пока не наступает расколачивания перелома. Наиболее постоянный признак вколоченных переломов — боль в паховой или вертельной области, усиливающаяся при нагрузке на ногу и на большой вертел. Иногда боль иррадирует в коленный сустав.
Рентгенологическое исследование переломов шейки бедра требует соблюдения некоторых условий. Рентгенограммы производят в переднезадней и боковой проекции. При необходимости для определения вколоченности перелома делают дополнительные рентгенограммы с максимальным отведением и приведением бедра.
Для получения переднезадней рентгенограммы больного укладывают на спину. Под область сустава подкладывают кассету. Рентгеновский луч направляют сверху на бедренную артерию на 2—4 см ниже пупартовой связки. Для получения боковой рентгенограммы кассету сильно вдавливают в мягкие ткани над крылом подвздошной кости под углом 70° к поверхности тела (параллельно шейке бедра), центральный пучок рентгеновских лучей направляют на внутреннюю поверхность бедра перпендикулярно установпенной кассете.
Травматология и ортопедия. Юмашев Г.С., 1983г.
Источник
Переломы проксимального отдела бедренной кости наиболее часто встречаются у лиц пожилого и старческого возраста. Одной из причин такого рода повреждений считается дисгормональный и сенильный остеопороз. Анатомические особенности данной области обуславливают большой процент осложнений при лечении переломов — это асептический некроз головки бедренной кости, ложный сустав или замедленная консолидация, развитие контрактур в тазобедренном суставе, укорочение, порочное положение конечности. Эти осложнения делают конечность не опороспособной, а больных немощными, требующими постоянного постороннего ухода. Многие из них оказываются прикованными к постели, а часть погибают от осложнений: пролежней, пневмоний, декомпенсации сопутствующих заболеваний. Летальность при переломах проксимального отдела бедренной кости составляет от 7,4% до 25% А если учитывать всех погибших в течении года после травмы, то смертность составляет 20-42%.
Клинически определяются достоверные признаки перелома: острая боль при осевой нагрузке, крепитация, деформация, патологическая подвижность, гематома в области перелома с наличием жира. Помимо этого выявляются вынужденное положение лежа, выраженная болезненность при попытке пассивных и активных движений в тазобедренном и коленном суставах, наружная ротация нижней конечности. При латеральных переломах наружная ротация наиболее выражена и наружный край стопы касается кушетки, при медиальных переломах данный симптом определяется не всегда.
Тип перелома, степень смещения отломков, направление плоскости перелома немаловажны при прогнозировании исхода. Поэтому целый ряд классификаций повреждений проксимального отдела бедра, предложенный различными специалистами может быть использован для определения тактики лечения. Одной из первых попыток систематизации пато-механических и структурных изменений этого сегмента была предпринята F.Pauwels, он предложил разделять переломы шейки бедра не только по характеру смещения дистального фрагмента, но и по плоскости перелома. Им были выделены три типа переломов в зависимости от угла образованного плоскостью перелома и горизонтальной линией Переломы шейки были разделены по схеме Пауэлса следующим образом (рис. 17):
1) Угол менее 35 градусов – благоприятный прогноз.
2) 35-50 градусов у 50% неблагоприятный прогноз.
3) Более 50 градусов — неблагоприятный прогноз.
| а | б | в | |
| Рис. 17. Классификация переломов шейки бедра по Пауэлсу. а – Пауэлс-I; б – Пауэлс-II; в – Пауэлс-III. | |||
Российская школа (по А.В. Каплан) подразделяет повреждения проксимального отдела бедра на латеральные и медиальные переломы, последние в свою очередь делятся на:
1.Субкапитальный перелом, когда плоскость перелома проходит на месте
или вблизи перехода головки в шейку бедренной кости.
2.Трансцервикальный перелоим: плоскость перелома проходит непосредственно
через шейку.
3. Базальный: перелом проходит у основания шейки.
По характеру смещения все медиальные переломы разделил на абдукционные или вальгусные, и аддукционные или варусные. При этом варусные прогностически менее благоприятны. Среди латеральных переломов выделяют межвертельные и чрезвертельные (А.В.Каплан, 1967).
R. Garden выделяет четыре прогностические группы передомов шейки бедра:
1 — неполный, субкапитальный перелом;
II — полный субкапитальный перелом бедра без смещения;
III — полный перелом шейки бедра с частичным смещением;
IV — полный перелом с полным смещением отломков.
В последней группе в связи со значительным смещением отломков резко нарушается венозный отток от головки бедренной кости, а следовательно, и микроциркуляция вообще, поэтому степень аваскулярных некрозов в этой группе приближается к 80%. При переломах без смещения (вколоченные) исходы более благоприятные в связи с сохранившимся достаточным уровнем кровоснабжения.
| Рис. 18. Схема Гардена |
Чрезвертельные переломы подразделяются на следующие виды Evans (1949)/Jensen(1975):
1. двухфрагментарные переломы без смещения
2. двухфрагментарные переломы со смещением
3. трехфрагментарные переломы с повреждением заднее-латеральной стенки
4. трехфрагментарные переломы с повреждением медиальной стенки
5. четырехфрагментарные переломы
Классификацией, которая учитывает повреждения всего проксимального отдела бедра является классификация Ассоциации Остеосинтез (АО).
Классификация АО:
А – околосуставные внекапсульные повреждения – перелом вертельной зоны;
В –околосуставные внутрикапсульные повреждения – перелом шейки;
С – внутрисуставные повреждения – переломы головки (рис.19).
Рис. 19. Распределение переломов проксимальног отдела бедра по типам в зависимости от локализации повреждения.
ТИП А – околосуставной внекапсульный перелом вертельной зоны. При вертельных переломах ломается кортикал бедренной кости:
А1 – чрезвертельный простой перелом по медиальной поверхности;
1. По межвертельной линии;
2. Через большой вертел (вколоченный или невколоченный);
3. Ниже малого вертела (высокий или низкий варианты);
А2 — чрезвертельный оскольчатый перелом по медиальной поверхности
1. С одним промежуточным фрагментом;
2. С несколькими промежуточными фрагментами;
3. Распространяющийся более 1 см ниже малого вертела;
А3 — межвертельный перелом латерального и медиального кортикалов
1. Простой, косой;
2. Простой, поперечный;
3. Оскольчатый (распространяющийся на большой вертел или распространяющийся на шейку (рис. 20)).
Рис. 20. Внесуставные переломы межвертельной зоны, типа А.
ТИП В – околосуставной внутрикапсульный перелом шейки. Прогноз переломов шейки бедра зависит от их локализации (субкапитальный или трансцервикальный), направления и величины смещения.
В1 – околосуставной перелом шейки, субкапитальный с небольшим смещением.
1. вколоченный в вальгус, более 150 (с угловым смещением кзади менее 150 или более 150);
2. вколоченный в вальгус менее 150 (с угловым смещением кзади менее 150 или более 150);
3. невколоченный;
В2 – трансцервикальный перелом шейки.
1. Базицервикальный;
2. Через середину шейки, аддукционный;
3. Чрезшеечный от сдвига;
В3 – субкапитальный, невколоченный перелом со смещением
1. Умеренное смещение с наружной ротацией;
2. Умеренное смещение по длине с наружной ротацией;
3. Значительное смещение (варусное смещение или смещение по длине), (рис. 21).
Рис. 21. Околосуставные переломы шейки бедра, типа В.
ТИП С – Внутрисуставной перелом головки. Головкой называется часть проксимального сегмента бедра, покрытая суставным хрящом.
С1 – внутрисуставной перелом головки.
1. Отрыв от места прикрепления круглой связки.
2. С разрывом круглой связки.
3. Большой осколок.
С2 — внутрисуставной перелом головки с вдавливанием.
1. Задневерхней части головки.
2. Передневерхней части головки.
3. Раскалывание с вдавливанием.
С3 — внутрисуставной перелом головки с переломом шейки (рис. 22).
1. Раскалывание и чрезшеечный перелом
2. Раскалывание и субкапитальный перелом.
3. Вдавливание и перелом шейки.
Рис. 22. Внутрисуставные переломы головки, типа С.
Источник
Переломы дистального отдела бедренной кости. Классификация, диагностика и лечение
Переломы дистального отдела бедра представляют собой нетипичные повреждения. По локализации их можно разделить на четыре типа. Надмыщелковые переломы I типа захватывают зону между мыщелками бедра и соединения метафиза с диафизом. Они являются внесуставными и не связаны с повреждением коленного сустава. Остальные типы относятся к внутрисуставным и включают мыщелковые, межмыщелковые и эпифизарные переломы. Мышцы, окружающие дистальный отдел бедра, при переломе вызывают смещение костных фрагментов.
Четырехглавая мышца бедра простирается по передней поверхности бедра и прикрепляется к бугристости большеберцовой кости. После перелома бедра в дистальном отделе эта мышца стремится сместить большеберцовую кость и дистальный фрагмент бедренной кости в передневерхнем направлении.
Сгибатели бедра располагаются по задней поверхности большеберцовой кости и крепятся на ее задневерхней поверхности. Они стремятся сместить большеберцовую кость и дистальный фрагмент бедренной кости кзади и вверх.
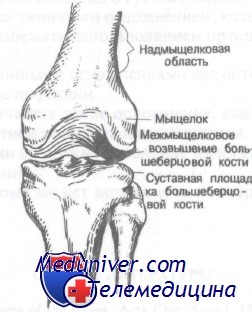
Передняя проекция коленного сустава. Обратите внимание на надмыщелки и мыщелки бедра
Икроножная и камбаловидная мышцы прикрепляются к задней поверхности дистального отдела бедра и после перелома приводят к смещению фрагмента вниз. Типичным комбинированным эффектом действия этих мышц является смещение дистального отломка кзади и вверх. Важно учитывать непосредственную близость к дистальному отделу бедра подколенной артерии и вены, проходящих вместе с большеберцовым и общим малоберцовым нервами.
Эпифизеолизы дистального отдела бедра являются нетипичными, но серьезными повреждениями, которые обычны у детей старше 10-летнего возраста. У детей 65% роста конечности в длину происходит за счет костей, составляющих коленный сустав, и особенно за счет дистального эпифиза бедра. Несмотря на анатомически точную репозицию в 25% случаев повреждений II типа по классификации Salter происходит укорочение конечности. Повреждения II типа по Salter являются наиболее частыми из повреждений эпифиза и имеют плохой прогноз в отличие от обычно хороших прогнозов при переломах I и II типа других суставов.
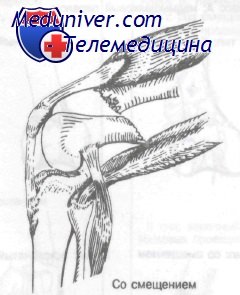
Типичное смещение при надмыщелковых переломах дистального отдела бедра, вызванное тягой сгибателей бедра и четырехглавой мышцы в одном направлении и тягой икроножной мышцы за дистальный фрагмент, что приводит к заднему угловому и поперечному смещению
Переломы бедра классифицируют по четырем типам:
Класс А: надмыщелковые переломы.
Класс Б: межмыщелковые переломы.
Класс В: переломы мыщелков.
Класс Г: переломы дистального эпифиза, или эпифизеолизы бедра.
Большинство переломов этого типа — результат прямой травмы или воздействия компонента прямой силы. Типичные случаи возникновения этих механизмов наблюдаются при дорожных происшествиях или падении. Переломы мыщелков обычно являются следствием комбинации чрезмерного отведения или приведения с прямой травмой. Эпифизеолизы дистального отдела бедренной кости, как правило, возникают при ударе по внутренней или наружной стороне, что чаще приводит к перелому более слабого эпифиза, чем метафиза. Другой характерный механизм заключается в переразгибании и скручивании колена.
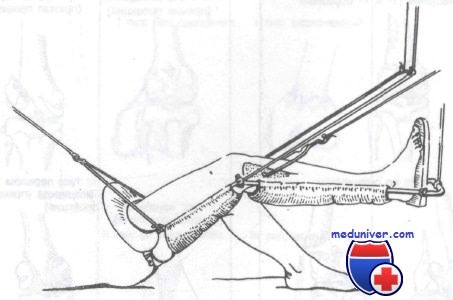
Скелетное вытяжение за проксимальный отдел большеберцовой кости
У больного с переломом дистального отдела бедра могут отмечаться боль, припухлость и деформация поврежденной конечности. В подколенной ямке при пальпации можно определить крепитацию или костные фрагменты. Надмыщелковые переломы со смещением обычно проявляются укорочением и наружной ротацией диафиза бедра. Важно, чтобы при первичном обследовании больного был исследован и документирован неврологический статус поврежденной конечности. Неврологические нарушения встречаются нечасто, но, если они есть и некорригированы, последствия могут быть самые неблагоприятные.
Должно быть исследовано пространство кожи между I и II пальцами ноги, иннервируемое глубокой ветвью малоберцового нерва. Надлежит проверить дистальныи пульс и документировать его наличие. Несмотря на повреждение артерии, может сохраняться наполнение капилляров вследствие хорошего коллатерального кровообращения. Тщательно исследуйте подколенное пространство на наличие пульсирующей гематомы, указывающей на повреждение артерии.
Для выявления этого перелома обычно достаточно снимков в прямой и боковой проекциях. Следует сделать рентгенограммы всего бедра и тазобедренного сустава. Для точной диагностики незначительных переломов мыщелков могут потребоваться косые, тангенциальные и сравнительные проекции. Снимки в сравнительных проекциях следует делать у всех детей в возрасте до 10 лет. Эпифизеолизы дистального эпифиза могут потребовать снимков при варусной и вальгусной нагрузке для дифференциации повреждений связок от повреждений эпифиза.
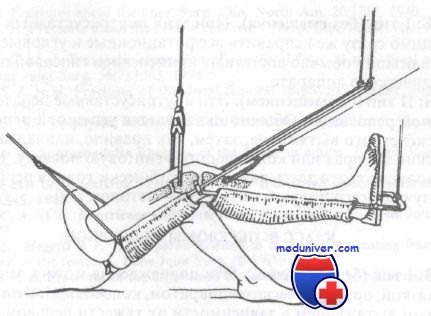
Скелетное вытяжение двумя спицами. Первая спица проведена через проксимальный отдел большеберцовой кости, вторая — дистальнее места перелома через дистальный отдел бедренной кости
Переломы дистального отдела бедренной кости могут сочетаться с:
1) сопутствующим переломом или вывихом бедра на этой же стороне;
2) повреждением сосудов;
3) повреждением малоберцового нерва;
4) повреждением четырехглавой мышцы бедра.
Лечение перелома дистального отдела бедра
Оказываемая неотложная помощь включает иммобилизацию, назначение анальгетиков и срочное направление к ортопеду. Лечение этих переломов варьируется от открытой репозиции с внутренней фиксацией до иммобилизации гипсовой повязкой в зависимости от типа перелома, степени смещения и успеха закрытой репозиции. Переломы сосмещением могут быть репонированы хирургически или с помощью скелетного вытяжения.
После репозиции методом скелетного вытяжения многие авторы предпочитают применять для иммобилизации шарнирный ортопедический аппарат, поскольку он не препятствует раннему началу ходьбы и разработке коленного сустава. Сравнительно новым методом лечения переломов области коленного сустава является иммобилизация в шарнирном ортопедическом аппарате. Последний объединяет преимущества неоперативного лечения и раннего начала движений.
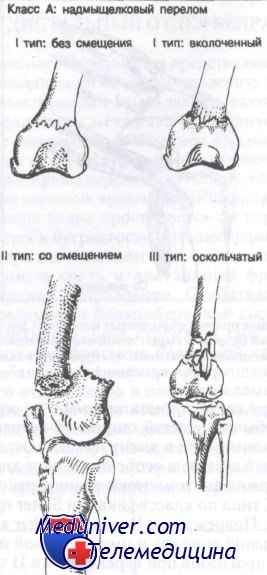
Класс А: надмыщелковые переломы бедренной кости
Класс А: I тип (без смещения). Большинство хирургов предпочитают иммобилизацию этих переломов ортопедическим аппаратом.
Класс А: II тип (со смещением). Как правило, вначале эти переломы лечат скелетным вытяжением. После репозиции рекомендована иммобилизация гипсовым корсетом.
Класс А: III тип (оскольчатые). Лечение варьируется от открытой репозиции и внутренней фиксации до скелетного вытяжения в зависимости от степени повреждения кости.
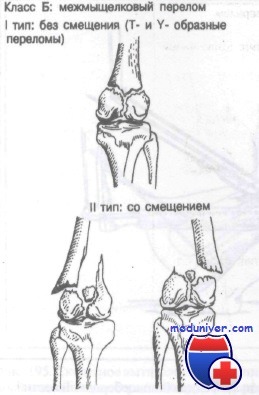
Класс Б: межмыщелковые переломы бедренной кости
Класс Б: I тип (без смещения). При этих внутрисуставных переломах необходимо сразу же исправить все ротационные и угловые смещения. Иммобилизации обычно достигают применением гипсовой повязки или ортопедического аппарата.
Класс Б: II тип (со смещением). Эти внутрисуставные переломы требуют точной репозиции. Обычно оказывается успешной репозиция методом скелетного вытяжения, затем, как правило, накладывают ортопедический аппарат или колосовидную гипсовую повязку. Многие хирурги полагают, что здесь важна анатомически точная репозиция, которую лучше всего получить открытым методом.
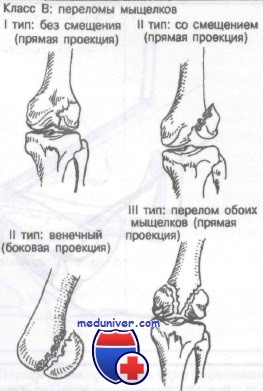
Класс В: переломы мыщелков бедренной кости
Класс В: I тип (без смещения). Эти повреждения можно лечить гипсовой повязкой, ортопедическим аппаратом, колосовидной повязкой или скелетным вытяжением в зависимости от тяжести перелома и выбора хирурга.
Класс В: II тип (со смещением). Рекомендуемым методом лечения является открытая репозиция с внутренней фиксацией.
Класс В: III тип (оба мыщелка). Рекомендуется открытая репозиция с внутренней фиксацией.
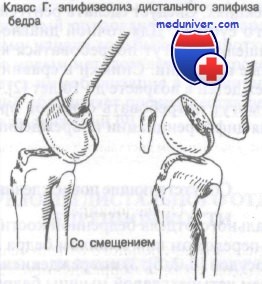
Класс Г: переломы дистального эпифиза бедренной кости
Более трети (36%) этих переломов проявляются варусной или вальгусной деформацией конечности до угла 5° и более. При внутреннем или наружном смещении лечение представляет более трудную задачу, чем при переднем или заднем. Переломы со смещением обычно требуют ручной репозиции под общей анестезией с последующим скелетным вытяжением.
Осложнения переломов дистального отдела бедренной кости
Переломы дистального отдела бедренной кости сочетаются с несколькими серьезными осложнениями.
1. Лечение этих переломов может осложниться развитием тромбофлебита или жировой эмболии.
2. Неполная репозиция или вторичное смещение отломков могут обусловить замедленное или неправильное сращение.
3. При внутрисуставных переломах может развиться спаечный процесс в суставе, в четырехглавой мышце бедра с развитием контрактуры или фронтальная угловая деформация.
4. Внутрисуставные переломы могут осложниться развитием артрита.
5. Эпифизеолизы бедренной кости часто приводят к нарушению роста поврежденной конечности.
— Также рекомендуем «Переломы мыщелков большеберцовой кости. Классификация, диагностика и лечение»
Оглавление темы «Переломы бедра, костей голени»:
- Межвертельный перелом бедра. Диагностика и лечение
- Вертельные и подвертельные переломы бедра. Диагностика и лечение
- Переломы диафиза бедренной кости. Классификация, диагностика и лечение
- Переломы дистального отдела бедренной кости. Классификация, диагностика и лечение
- Переломы мыщелков большеберцовой кости. Классификация, диагностика и лечение
- Переломы межмыщелкового возвышения большеберцовой кости. Классификация, диагностика и лечение
- Перелом бугристости большеберцовой кости. Классификация, диагностика и лечение
- Подмыщелковые и эпифизарные переломы большеберцовой кости. Диагностика и лечение
- Проксимальные переломы малоберцовой кости. Диагностика и лечение
- Переломы надколенника. Классификация, диагностика и лечение
Источник
