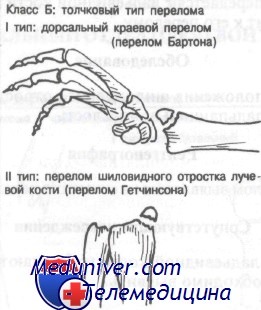
Переломы бартона
Перелом Бартона – это внутрисуставной перелом тыльного края дистального конца лучевой кости, возникает чаще всего при форсированном тыльном сгибании кисти. Данный вид перелома хорошо диагностируется на рентгенограммах, выполненных в боковой проекции. Как показывает врачебная практика, переломы данного типа плохо поддаются консервативному лечению из-за смещения отломков кости. В большинстве случаев терапия заключается в открытой фиксации костных отломков с помощью специальной пластины.
Что такое перелом Бартона
Перелом Бартона является внутрисуставным краевым переломом лучевой кости и захватывает тыльный или ладонный край её дистального отдела. Название перелома связано с именем американского хирурга-ортопеда Джои Бартона. Второе, народное, название травмы связано с профессией и звучит как перелом шоферов. Раньше автомобили заводили при помощи внешней специальной ручки, которая часто ломала руки шоферам, пытавшимся завести машину. Поскольку частота переломов данного типа среди шоферов была очень высокой, травма получила название, связанное с профессией шофера.
Когда врач ставит диагноз, он может использовать термины «стабильный перелом» и «нестабильный перелом». Нестабильный перелом Бартона характеризуется осложнениями в виде отрыва шиловидного отростка и нарушения целостности лучевой кости.
Причины возникновения перелома Бартона
Перелом Бартона лучевой кости возникает в результате действия сдавливающих сил на кисть, направленную вниз. Переломы могут быть либо тыльными, либо ладонными, причем последние более распространены.
Перелом Бартона возникает вследствие:
- падения на руку с относительно большой высоты;
- удара, полученного в дорожно-транспортном происшествии;
- чрезмерной нагрузки во время занятий спортом, где задействованы руки.

Симптомы перелома Бартона
Характерным симптомом перелома Бартона является острая боль сразу после травмы. Постепенно появляются отек и гематома в области повреждения. Пострадавший жалуется на болезненные ощущения при попытке совершить движение в запястье, которое может выглядеть деформированным. Наблюдается повышенная чувствительность при касании в области перелома.

Диагностика перелома Бартона
Для того чтобы поставить правильный диагноз, требуется проведение рентгенографии в двух проекциях, что позволяет уточнить характер повреждения. При постановке диагноза особое внимание уделяют углам наклона кости. В норме суставная площадка лучевой кости наклонена в ладонную сторону под десятиградусным углом. Важно произвести тщательно обследование, чтобы выявить сопутствующие повреждения дистального лучелоктевого сустава и локтевой кости.

Лечение перелома Бартона
Лечение перелома Бартона имеет разные формы в зависимости от особенностей перелома.
Перелом Бартона с тыльным подвывихом («тыльный перелом Бартона»)
В данном случае специалист проводит вправление закрытым способом с последующим обездвиживанием руки с помощью гипсовой повязки сроком на шесть недель. Если происходит повторное смещение, тогда рекомендуется оперативное лечение с применением спицы Киршнера или открытое вправление с наложением костной пластины.
Перелом Бартона с ладонным подвывихом («ладонный перелом Бартона»)
Такой перелом осложняется смещением отломков лучевой кости. Лечение заключается в устранении смещения, что в данном случае легко осуществляется, однако велика вероятность повторного смещения. Именно поэтому рекомендуется хирургическое вмешательство для фиксации костных фрагментов с помощью пластины.

Реабилитационные меры принимаются с третьего дня после получения травмы. Как правило, травматолог назначает курс сеансов физиотерапии, ЛФК, массажа. Стоит отметить важность приема витаминосодержащих препаратов, а также продуктов, богатых белком. Рекомендуется исключить сладкое, поскольку сахар разрушает коллагеновые волокна и способствует замедленной регенерации тканей.
→ Реабилитация после перелома Бартона в Москве
Реабилитация после перелома Бартона
Когда кость срастается, гипс снимают, и назначают процедуры, способные восстановить объем движения кисти и силу мышц. С этой функцией справляются специальные ванны, механотерапия, массаж, лечебная физкультура (ей отведена особая роль в восстановлении). Теплые компрессы и грязевые аппликации также полезны для ускорения восстановительных процессов, поскольку обогащают организм минералами и витаминами. Длительность восстановительного периода зависит от характера травмы, но, как правило, длится от 6 до 10 недель.
Также рекомендуется пройти курс лечебно-восстановительного массажа. Это необходимо для того, чтобы улучшить кровообращение, снабдить ткани кислородом и питательными веществами, ускорить регенерацию клеток. Кроме этого, массаж способен устранить болевые ощущения. Массаж начинается с плеча, затем специалист опускается к мышцам локтевого сустава и затем слегка начинает массировать область возле травмы. Крайне не рекомендуется заниматься самомассажем. Массажные процедуры должны проводиться только дипломированным специалистом.
Комплекс упражнений при переломе Бартона
- Упражнения для лучезапястного сустава после перелома Бартона
Заключение
Если случился перелом, немедленно обратитесь к врачу. Для постановки диагноза и определения степени травмы потребуется рентген. В большинстве случаев необходимо хирургическое вмешательство для соединения костных фрагментов. Затем запястье помещают в гипс на 6 недель. После снятия гипса особо важную роль в восстановлении двигательной функции руки играют реабилитационные мероприятия – физиотерапевтические процедуры, массаж, лечебная физкультура. Сроки восстановления зависят от сложности травмы. Как правило, реабилитация длится не более 2,5 месяцев.
Источник
Краевые переломы лучевой кости — переломы Бартона, Гетчинсона. Диагностика и лечение
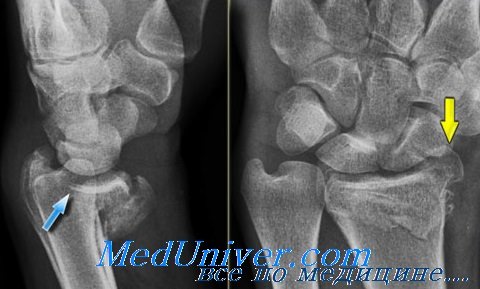
Перелом Бартона захватывает дорсальный край дистального отдела лучевой кости. В типичных случаях на рентгенограмме определяют треугольный костный фрагмент.
Чрезмерное тыльное сгибание кисти в сочетании с пронацией может привести к внутрисуставному перелому этого типа.
Дорсальная поверхность дистального отдела лучевой кости болезненна и отечна. Иногда могут быть повреждены чувствительные ветви лучевого нерва, что проявляется парестезиями по ходу нервных волокон.
Для определения состояния костных фрагментов и степени их смещения наилучшей считают боковую проекцию.
Изредка этим переломам сопутствуют повреждения или вывихи костей запястья с повреждением чувствительных ветвей лучевого нерва.
Лечение краевых переломов лучевой кости Бартона
Выбор лечения зависит от размера костного фрагмента и от степени его смещения.
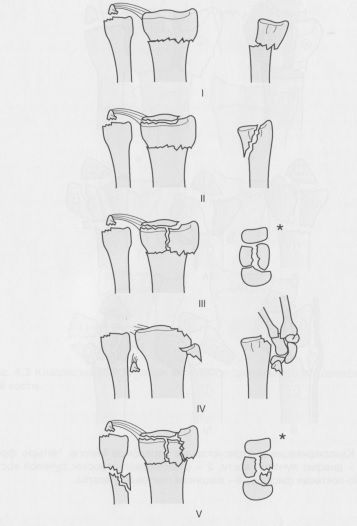
Класс Б: I тип (перелом Бартона без смещения). Рекомендуется наложение короткой гипсовой повязки с предплечьем в нейтральном положении.
Класс Б: I тип (перелом Бартона со смещением). Смещенный фрагмент большого размера с подвывихом или вывихом костей запястья требует регионарной анестезии с последующей закрытой репозицией. Если перелом стабилен и хорошо сопоставлен, рекомендуется наложить короткую гипсовую повязку с предплечьем в нейтральном положении.
Если перелом нестабилен или неадекватно репонирован, показана открытая репозиция с внутренней фиксацией. Маленький фрагмент можно репонировать и зафиксировать чрескожно спицей.
Частыми осложнениями являются артриты, развивающиеся после внутрисуставных переломов, а также артриты, связанные с переломами Коллиса.
Перелом шиловидного отростка лучевой кости Гетчинсона
Механизм сходен с таковым при переломе ладьевидной кости. В этом случае сила передается с ладьевидной кости на шиловидный отросток, что приводит к его перелому.
Над местом расположения шиловидного отростка отмечают боль, болезненность при пальпации и припухлость.
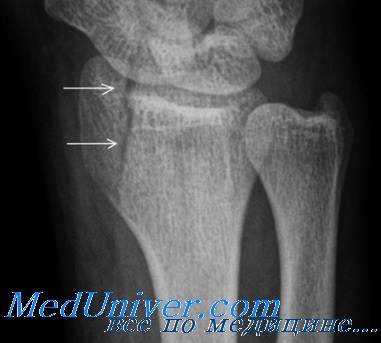
Лучше всего перелом выявляется на снимках в переднезадней проекции.
Хотя переломы ладьевидной кости наблюдаются редко, однако в любом случае их необходимо выявить.
Лечение перелома шиловидного отростка лучевой кости Гетчинсона
Предплечье иммобилизуют задней лонгетой. Показаны лед и приподнятое положение конечности. Больные подлежат неотложному направлению к ортопеду, поскольку при нестабильных переломах показана чрескожная фиксация.
Встречаются редко, хотя для исключения острых осложнений показано полное обследование нервов и сосудов конечности с документированием их состояния.
— Также рекомендуем «Переломы дистального отдела плечевой кости. Классификация, диагностика и лечение»
Оглавление темы «Переломы костей предплечья, плеча»:
- Перелом диафиза лучевой кости. Диагностика и лечение
- Переломы диафиза локтевой кости. Диагностика и лечение
- Перелом локтевой кости III типа — переломы Монтеджи. Диагностика и лечение
- Сочетанные переломы лучевой и локтевой костей. Диагностика и лечение
- Разгибательные переломы костей предплечья Коллиса. Диагностика и лечение
- Переломы дистального отдела лучевой кости у детей: эпифизеолиз и перелом Смита. Диагностика и лечение
- Краевые переломы лучевой кости I типа — переломы Бартона. Диагностика и лечение
- Переломы дистального отдела плечевой кости. Классификация, диагностика и лечение
- Надмыщелковые разгибательные переломы плечевой кости. Диагностика и лечение
- Надмыщелковые сгибательные переломы плечевой кости. Диагностика и лечение
Источник
Диагностика
Клинически перелом дистального отдела костей предплечья проявляется отёком, который распространяется на кисть, ограничением движений в л/запястном суставе, ощущением нестабильности, деформацией области л/запястного сустава, смещением кисти по отношению к проксимальному отделу предплечья, нарушением чувствительности пальцев кисти (при значительном смещении отломков). При переломе типа Colles дистальный фрагмент смещается в тыльную сторону с укорочением лучевой кости. При переломе типа Smith смещение дистального фрагмента и кисти происходит в ладонную поверхность (это всегда нестабильный перелом, который зачастую требует открытой репозиции, в виду трудности достижения адекватного стояния отломков при закрытой репозиции). Перелом типа Barton (дорзальный или волярный) – это Переломовывих с вывихом кисти в тыльную или ладонную сторону, а также со смещением дистального фрагмента. Это, чаще всего, нестабильный перелом. Перелом типа Hutchinson (Хатчинсон) – перелом с повреждением связок, прикрепляющихся к фрагменту шиловидного отростка, часто ассоциируется с повреждением внутрикарпальных связок (связок между ладьевидной и полулунной костями), перилунарным вывихом кисти.
Физикальное обследование
Необходимо определить пульс на лучевой и локтевой артериях, а также капилляронаполнение, для исключения сосудистых повреждений. Оценивается функция пальцев, разгибание большого пальца, чувствительность для исключения неврологических повреждений. Необходимо проверить функцию смежных суставов (плечевого, локтевого суставов). Обязательно оценить сосудисто-неврологическую симптоматику после проведения репозиции: функцию срединного нерва, симптомы сдавления, которые могут привести к развитию синдрома карпального канала, а давление отломков и гематомы может вызвать компартмент-синдром.
Рентгенологическое обследование
Рентгенография лучезапястного сустава проводится в передне-задней и боковой проекциях, с обязательной оценкой состояния костей запястья (ладьевидной, полулунной, трёхгранной). При необходимости выполняется рентгенография смежных суставов (локтевого, плечевого).
При подозрении на повреждение сосудов, или при нарушении кровотока, проводится допплеросонография, а при признаках развития ишемии обязательна ангиография.
При внутрисуставных переломах обязательно выполнение КТ, которое позволяет определить степень повреждения и определить выбор тактики лечения и типа фиксатора.
Лечение
Цель лечения:
· коррекция укорочения лучевой кости,
· востановление угла инклинации лучевой кости,
· коррекция волярного наклона и центрация запястья,
· коррекция суставных поверхностей кистевого сустава,
· воссоздание стабильности дистального радиоульнарного сочленения.
Факторы, влияющие на выбор тактики лечения и прогноз заболевания:
· характер перелома;
· местные факторы: состояние костной ткани и мягких тканей, оскольчатые переломы, степень смещения отломков, сила повреждающего фактора;
· индивидуальные особенности пациента: возраст, профессия, стиль жизни, соматический статус.
Причины нестабильности дистального радиоульнарного сочленения:
· наличие перелома основания шиловидного отростка локтевой кости;
· расширение дистального радиоульнарного сочленения;
· тыльный подвывих головки локтевой кости;
· повреждение триангулярного фиброзного комплекса.
Факторы, способствующие вторичному смещению отломков после закрытой репозиции:
· возраст пациента (пожилые пациенты с остеопенией кости имеют больший риск смещения отломков в поздние сроки);
· выраженность метафизарного дефекта, который определяется на одной из рентгенограмм или КТ;
· повторное смещение, следующее после закрытой репозиции, является признаком нестабильности, а повторные манипуляции приводят к плохому результату;
· высокоэнергетическая травма обусловливает бесперспективность закрытой репозиции.
Важным фактором, определяющим тактику лечения, является стабильность вправления и степень стабильности самого повреждения!!!
Консервативное лечение
Показания
· стабильные внесуставные переломы,
· внутрисуставные переломы с незначительным смещением,
· наличие местных или общих противопоказаний к выполнению хирургических вмешательств.
Репозиция и сроки фиксации гипсовой повязкой:
— при внесуставном переломе без смещения используется только иммобилизация короткой гипсовой шиной от головок пястных костей до в/3 предплечья в нейтральном положении кисти. Рентгенконтроль проводится через 1 неделю, продолжительность иммобилизации – 4-5 недель;
— при переломе со смещением производится закрытая репозиция с наложением гипсовой повязки. Под анестезией (преимущество регионарным обезболиванием плечевого сплетения), через 10-20 минут проводится ручная репозиция перелома. Всегда используется дорсальная тыльной шина по типу «щипцов для сахара» для избежания развития синдрома карпального канала. Обязательно выполнение рентгенконтроля после репозиции. С первых дней разрешается осуществление движений в пальцах кисти. Через 6-7 дней, после уменьшения отёка, проводится повторный рентгенконтроль, при стабильном стоянии отломков через 3 недели производится смена на короткую гипсовую тыльную шину. Гипсовая иммобилизация продолжается в течение 6 (8) недель. Затем нужно перевести в съёмную шину, с проведением разработки движений в суставах кисти и лучезапястном суставе. При легком вправлении и стабильном правильном стоянии отломков производится наложение гипсовой повязки на 4 недели. Гипсовая повязка – в положении локтевой девиации и ладонной флексии.
Обязательный рентгенконтроль: после репозиции, после смены гипсовой повязки, на 10, 28 день.
Противопоказанием к консервативному лечению являются нестабильные переломы
Признаки нестабильности перелома:
· дефект кости или многооскольчатая зона перелома,
· дорсальное смещение отломков более 20о,
· смещение дистального фрагмента в ладонную сторону,
· ладонный или тыльный краевой фрагмент,
· расхождение в дистальном лучелоктевом сочленении более 0,75 см,
· отрыв шиловидного отростка локтевой кости,
· перелом со ступенькой на уровне суставной поверхности.
Источник
Переломы дистального метаэпифиза лучевой кости у взрослых
Типы переломов
Выделяют следующие паттерны повреждений дистального отдела лучевой кости
- Низкоэнергетические Коллеса (Colles)
- Высоко-энергетические переломы
- Смита (Smith’s)
- Вартона (Barton’s)
- Переломы шиловидного отростка лучевой кости
Классификация
Классификация Fernandez-Jupiter
| Тип I: | Метафизарный сгибательный перелом (переломы Colles и Smith) |
| Тип II: | Срезанный перелом суставной поверхности (перелом Barton) |
| Тип III: | Компрессионный перелом суставной поверхности |
| Тип IV: | Отрывной перелом, связанный с повреждением связок |
| Тип V: | Высоко энергетическая травма (комбинация механизмов) |
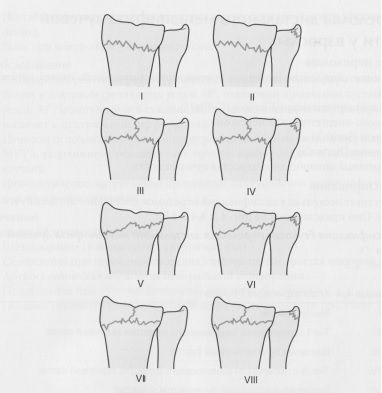
Классификация Frykman переломов дистального метаэпифиза лучевой кости.
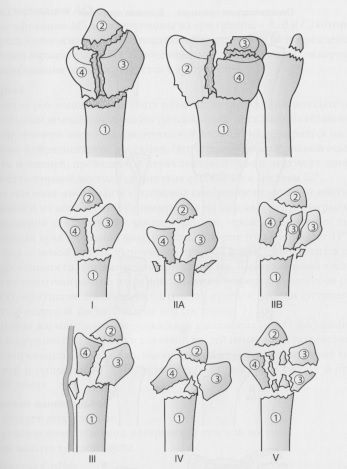
Классификация внутрисуставных переломов Melone. Четыре фрагмента: 1 — диафиз лучевой кости, 2 — шиловидный отросток лучевой кости, 3 — тыльно-локтевая фасетка, 4 — ладонная локтевая фасетка.

Классификация Fernandez-Jupiter.
Классификация АО
Классификация АО делит переломы на три группы — А, В и С. Полный вариант включает 27 потенциально возможных видов переломов. Эта классификация плохо согласуется с другими.
Перелом Colles
Перелом Colles встречается у людей старше 50 лет.
Механизм
Наиболее частой причиной является падение на вытянутую руку.
Диагностика
Классическая деформация в виде «вилки». Требуется рентгенография в переднезадней и боковой проекции, чтобы определить величину укорочения, смещения и степень раздробленности.
Методы лечения
- Гипсовая повязка
- Спицы Киршнера
- Наружная фиксация
- Фиксация ладонной пластинки
- Интрамедуллярный остеосинтез
- Тыльная пластинка.
Нет четкого руководства или данных, подтвержденных рандомизированным исследованием. Выбор способа лечения производится индивидуально в зависимости от особенностей перелома, опыта врача и доступных конструкций.
Переломы без смешения
Гипсовая иммобилизация в течение четырех недель. Контрольная рентгенограмма через неделю для исключения смещения.
Переломы со смешением
- Обычно смещение можно устранить путем ручной репозиции под проводниковой анестезией или после введения анестетика в гематому (в место перелома), но сохранить достигнутое положение отломков в гипсовой повязке крайне трудно.
- Моделирование гипсовой повязки для удержания запястья в ладонном сгибании под углом 30° и локтевой девиации кисти под углом 10°. Положение кисти под большими углами невозможно из-за риска развития синдрома карпального канала и комплексного CRPS. Гипс может быть ниже или выше локтевого сустава, что в последнем варианте контролирует тягу плече-лучевой мышцы.
- Вследствие остеопороза, особенно у женщин, при переломе отмечается склонность к импакции кости (= утраты костной массы и, следовательно, длины). Поэтому крайне часто встречается вторичное смещение, особенно в случаях выраженного остеопороза и недостаточности тыльной костной опоры.
- У лиц с заниженными требованиями допустимо смещение. При выборе анатомической репозиции возможны различные варианты, указанные выше.
- Первичная фиксация спицами Киршнера после ручной репозиции в таких случаях предпочтительнее, хотя возможность смещения остается, так как спицы могут прорезываться через мягкую кость.
- Тыльная опора поэтому должна быть восстановлена с использованием замещающих кость материалов через тыльный минидоступ в дополнение к фиксации спицами Киршнера.
- ORIF с использованием фиксирующей пластинки (тыльной или ладонной) является лучшим вариантом для пациентов с высокими требованиями.
- Альтернативный способ — фиксация спицами Киршнера и нейтрализация продольных компрессирующих сил с помощью наружной фиксации с дополнительным подкожным введением в тыльный дефект замещающих кость материалов.
Результаты
Показатели результата лечения внесуставных переломов:
- Восстановление длины лучевой кости
- Восстановление дистальной лучевой инклинации
- Методика консервативного лечения (степень плотности наложения — сдавления)
- Методика оперативного лечения (осложнения, связанные с металлоконструкциями, технические погрешности операции)
- Соответствующая реабилитация.
Плохой результат:
- Потеря длины лучевой кости более, чем на 5 мм
- Угол наклона суставной поверхности лучевой кости более +20° тыльного сгибания
- Дистальная лучевая инклинация менее 15°. Техника фиксации тыльной пластиной
Операция выполняется под жгутом. Профилактически вводят антибиотики. Выполняют тыльный разрез по средней линии предплечья. Пальпируют бугорок Листера для определения локализации третьего тыльного канала запястья. Канал вскрывают и сухожилие длинного разгибателя первого пальца (EPL) отводят в сторону. Отслаивают надкостницу во втором и четвертом тыльном канале. Открывают место перелома, выполняют репозицию и фиксируют тыльной низкопрофильной пластиной. Сухожилие длинного разгибателя первого пальца оставляют вне канала, удерживающую связку ушивают под ним, для изоляции от перелома и пластины. Возможные осложнения: пенетрация винтов в сустав, несращение, инфекция, тугоподвижность и дистрофия.
Техника фиксации ладонной пластиной
Операцию выполняют под жгутом. Профилактически вводят антибиотики. Выполняют разрез по ладонной поверхности вдоль сухожилия лучевого сгибателя запястья (FCR). Сухожилие отводят в локтевую сторону и вскрывают переднюю стенку карпального канала, чтобы открыть квадратный пронатор. Квадратный пронатор остро отделяют от лучевой кости и открывают место перелома. В зависимости от типа перелома используют опорную или фиксирующую пластинку. Ушивается только кожа. Возможны следующие осложнения: тыльная протрузия винтов с разрывом сухожилий, пенетрация в сустав, разволокнение сухожилия длинного сгибателя первого пальца (FPL) илиAPL/EPB, несращение, инфекция, тугоподвижность, дистрофия и тракционный парез срединного нерва.
Техника лечения оскольчатых (раздробленных) переломов
Накладывают наружный фиксатор на запястье со стержнями, проведенными в лучевую кость и вторую пястную кость. Болты не затягивают. Кисть подвешивают на артроскопической стойке за пальцы. Может также использоваться противотяга. Под контролем электронно-оптического преобразователя выполняют фиксацию спицами наиболее крупных фрагментов кости. При удовлетворительной репозиции затягивают наружный фиксатор для нейтрализации мышечной тяги. Вытяжение снимают и выполняют контрольную рентгенографию, для исключения перерастяжения по линии перелома. Возможны следующие осложнения: инфекция по ходу стержней, расшатывание и выпадение стержней, повреждение соседних сухожилий, нервов и сосудов, перерастяжение перелома, тугоподвижность сустава и дистрофия.
Высокоэнергетические переломы
Механизм
В некоторых случаях это осложненные повреждения. Травмируются, как правило, молодые люди с высокими требованиями, и лечение должно быть более агрессивным, чем при переломах Коллеса.
Диагностика
Эти повреждения следует рассматривать как элемент политравмы. Рентгенограммы, выполненные в реанимации, могут быть плохого качества, но они являются руководством к действию при первичном лечении повреждения.
Лечение
- Лечение повреждений, угрожающих жизни, и травмы конечности следует осуществлять по протоколу интенсивной терапии при травме на догоспитальном этапе (ATLS). Лечение повреждений не следует откладывать без веских оснований.
- Репозицию при переломах со смещением следует выполнять по возможности быстро и обеспечить иммобилизацию в оптимальном положении до начала окончательного лечения.
- Особое внимание нужно обращать на:
- Осложненные повреждения
- Компрессию срединного нерва
- Синдром повышения внутрифасциального давления (компартмент-синдром).
- Внесуставные переломы со смещением: закрытая репозиция. Гипсовая иммобилизация, при стабильном переломе, в противном случае — чрескожная фиксация спицами или ладонной пластинкой.
- Внутрисуставные переломы: необходима анатомичная репозиция. При возможности закрытой репозиции ее выполняют, если позволяет размер фрагментов, и фиксируют спицами. Если же закрытая репозиция невозможна, предпочтительнее открытая репозиция с внутренней фиксацией пластиной. При значительной раздробленности и фрагментах, не поддающихся фиксации спицами или винтами, делают выбор в пользу наружной фиксации с целью сохранения длины кости (нейтрализация). Спицами Киршнера фиксируют фрагменты большого размера и костные трансплантаты для заполнения дефектов. Целесообразны вытяжение на стойке и артроскопическая репозиция отломков.
Результаты
Для внутрисуставных переломов результаты оценивают по:
- Всем выше перечисленным факторам плюс
- Восстановлению конгруэнтности суставной поверхности в пределах 2 мм.
Переломы Smith (Смита)
К переломам Смита относятся внесуставные переломы дистального метаэпифиза лучевой кости с ладонным смещением дистального фрагмента. Поэтому их иногда трактуют как «обратные переломы колеса». Обычно лечение заключается в фиксации ладонной пластиной, хотя возможно и консервативное лечение.
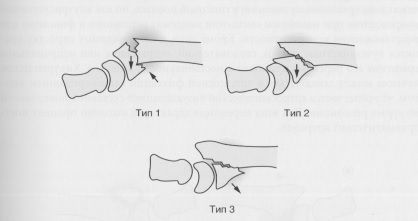
Перелом Смита. Классификация в модификации Thomas. Тип 1: внесуставные, поперечные; тип 2: внесуставные, косые с ладонным смещением запястья; тип 3: внутрисуставные с ладонным смещением запястья. Тип 3 — эквивалент ладонного переломовывиха Бартона.
Переломы Barton (Бартона)
Переломы Бартона являются внутрисуставными краевыми переломами дистального отдела лучевой кости у тыльного или ладонного края. При этом виде переломов имеется склонность к смещению в ладонную или тыльную сторону и в проксимальном направлении под давлением со стороны запястья и кисти. Это в свою очередь приводит к подвывиху в лучезапястном суставе. Консервативное лечение этих переломов трудно, особенно при волярном типе, и результаты неудовлетворительны. Оптимальным вариантом является фиксация поддерживающей ладонной пластинкой.
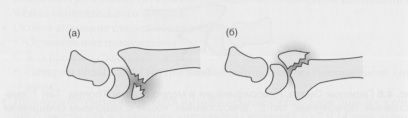
Перепомовывих Бартона. а) ладонный Бартон; б) тыльный Бартон.
Фиксация перелома дистального метаэпифиза лучевой кости волярной поддерживающей пластиной
Место перелома открывают волярным доступом, как описано выше. Репозицию выполняют с помощью вытяжения и тыльного сгибания запястья. Толстую пластину накладывают в виде опоры, т.е. фиксируют пластину проксимальными винтами, с упором торца на фрагменты, обеспечивая давление на них. Фиксация фрагментов винтами не требуется, так как это мешало бы поддержке. Рану ушивают и накладывают шину, фиксирующую запястье. Реабилитацию можно начинать после снятия швов.
Шиловидный отросток лучевой кости
Перелом шиловидного отростка лучевой кости происходит при тыльном сгибании и локтевой девиации в запястье. Это может быть первой стадией перилунарного переломовывиха, описанного ниже. Переломы без смещения подлежат консервативному лечению в гипсовой повязке, но как внутрисуставные повреждения при малейшем смещении подлежат репозиции и фиксации для восстановления конгруэнтности. Кроме того, к шиловидному отростку крепятся лучезапястные связки, следовательно, несращение или неправильное сращение его перелома приводит к нестабильности запястья. Хирургическое лечение может заключаться в чрескожной фиксации канюлированным винтом, что облегчается артроскопической визуализацией суставной поверхности во время репозиции. Для этих переломов характерен высокий процент посттравматических артрозов.
Восстановительное лечение при неправильном срашении переломов дистального метаэпифиза лучевой кости
В случаях неправильного сращения переломов дистального метаэпифиза лучевой кости, проявляющихся клинически, показана остеотомия. Выполнять эту операцию лучше не ранее полугода после травмы, но не позднее 18 месяцев. Может быть использован тыльный или ладонный доступ. Операция заключается в пересечении лучевой кости по месту неправильного сращения с использованием охлаждаемой пилы. Дистальный фрагмент после дистракции сгибают, пытаясь получить по возможности близкое к анатомическим параметрам положение отломков, описанным выше. Кортикально-губчатый трансплантат из гребня подвздошной кости используют для заполнения полостей, а при отсутствии нужного качества подвздошной кости — замещающими кость материалами. Фиксирующая конструкция накладывается по тыльной или ладонной поверхности, по современным стандартам применяют блокируемые пластинки. Если добиться удовлетворительного восстановления лучевой кости не удалось, позднее может потребоваться укорачивающая остеотомия. Однако эти две операции никогда не должны выполняться одновременно во избежание синостоза.
Переломы дистального метаэпифиза лучевой кости у детей
Вследствие толщины и защитной функции надкостницы выраженное смещение не свойственно. Переломы могут быть:
- Без смещения
- Со смещением: см. рисунок. Классификация Salter-Harris (S-H)
- Перелом по типу «зеленой ветки» (также называемый компрессионным веретенообразным переломом)
- Со смещением как у взрослых
Обычный механизм — падение на вытянутую руку, недоминирующее запястье травмируется чаще.
Диагностика
В некоторых случаях при переломах деформация незаметна. Единственными признаками могут быть отечность и то, что ребенок не пользуется рукой. Для диагностики необходима рентгенография в заднее-передней и боковой проекции.
Повреждение ростковой зоны на уровне запястья
Наличие ростковой зоны является основной особенностью патогенеза этих переломов. Это происходит вследствие того, что она имеет меньшую устойчивость к травме по сравнению со смежными метафизаной или эпифизарной зонами. Ростковая зона локтевой кости также может повреждаться, хотя это встречается гораздо реже.
Лечение
Перед тем как начать любое лечение, важно объяснить родителям (и ребенку), что нарушение роста может возникнуть независимо от выбранного способа лечения. Остаточное смещение может быть допустимо в соответствии с возрастом ребенка. Чем меньше возраст ребенка, тем больше возможностей для ремоделирования кости, что обусловлено временем, оставшимся для роста. Наложение гипсовой повязки детям грудного возраста и начинающим ходить требует особого внимания, так как сохранение повязки проблематично, поэтому предпочтительная повязка выше локтевого сустава. При переломах без смещения используют гипсовую иммобилизацию для покоя. При переломах со смещением по типу «зеленой ветки» и аналогичных переломах у взрослых выполняют закрытую репозицию под общей анестезией и используют иммобилизацию в гипсовой повязке. Только в случаях явной нестабильности показана фиксации спицами Киршнера. Предпочтительна фиксация гладкими стержнями или спицами Киршнера. Следует свести к минимуму любое повреждение ростковой зоны, чтобы уменьшить шансы преждевременного эпифизеодеза. Это достигается уменьшением количества попыток проведения спиц через ростковую зону под прямым углом и использованием для фиксации максимум двух спиц. Винты можно использовать для фиксации костных фрагментов при II—IV типах переломов по классификации Salter-Harris. Нарушение целостности суставной поверхности и ростковой зоны встречаются при III и IV типах переломов.
Результаты поврежлений ростковой зоны
Вопреки опасениям, нарушение роста при этих повреждениях встречается не часто. Переломы типа I и II по классификации Salter-Harris редко приводят к задержке роста. Переломы III, IV и V типов предрасполагают к таким последствиям в большей степени. При этих повреждениях требуется осторожная закрытая или открытая репозиция.
Лечение эпифизеолеза
Это серьезная проблема, являющаяся следствием травмы или инфекции. Нарушение соотношения длины костей предплечья ведет к укорочению, деформации и нестабильности конечности. Если костный мостик менее 50% и ребенок еще растет, может быть выполнен эпифиолиз для восстановления роста. В случаях, где деформация уже сформировалась, показана остеотомия после прекращения роста.
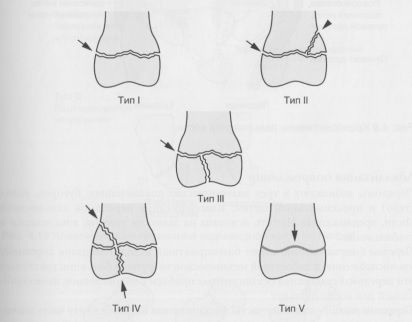
Классификация Salter-Harris повреждения ростковой зоны. Тип I: перелом через ростковую зону; тип II: тип I, включающий метафизарный фрагмент; тип III: перелом эпифиза; тип IV: линия перелома проходит через эпифиз, ростковую зону и метафиз; тип V: разрушение ростковой зоны.
Источник
