Перелома шейки бедра диагностика
Перелом шейки бедра – нарушение целостности костной структуры шейки бедренной кости. Главная причина — это травма.
Классификация
Классификаций огромное количество. Тип А (до 45% всех переломов)– внекапсулярный перелом вертельной зоны. Тип B – внутрикапсульный перелом шейки бедра. Тип С – внутрисуставной перелом головки бедра.
По виду выделяют переломы открытые и закрытые
Классификацию также проводят по линии перелома: трансцервикальный, субкапитальный, перелом основания (базисцервикальный перелом шейки бедра), межвертельный, подвертельный. По отношению к суставу: внутрисуставные, внесуставные. В зависимости от положения отломков: со смещение, без смещения. По объёму поражения: простые, сложные, комбинированные, осложнённые. По направлению и форме: продольный, поперечный, винтообразный, косой, клиновидный, вколоченный перелом шейки бедра, компресионный, оскольчатый. При оперативном лечении имеет важное значение классификация по Паульсу. Степень перелома зависит от угла отхождения отломков. Более подробно о ней будет описано в оперативных методах лечения.
В зависимости от вида перелома врач определяется с дальнейшей тактикой лечения.
Диагностика перелома шейки бедра
Диагноз ставят в зависимости от симптомов, характера травмы и дополнительных методов обследования. При осмотре нога укорочена, занимает вынужденное положение. Отёк, гематома, повреждение кожи в большинстве случаев даже не заметны. Больной не может поднять ногу, хотя движения в коленном и голеностопном суставе сохранены.
У пожилых же людей травмы может и не быть. Со слов пациента: «Шёл домой и вдруг заболела нога». Подобные случаи возникают на фоне остеопороза. Не все пациенты проходят диспансеризацию, и не могут знать о своих заболеваниях. Качественно собранный анамнез позволяет предположить остеопороз.
В большинстве случаев достаточно рентгенографии. А для уточнения остеопороза выполняется денситометрия. Линии перелома в редких случаях очень трудно заметить. В таком случае выполняют компьютерную томографию для уточнения диагноза.
Не все лечебно-профилактические учреждения имеют возможность в срочном порядке выполнить денситометрию. Не говоря уже о нештатных ситуациях с оборудованием. Всемирная организация здравоохранения в таких случаях рекомендует использовать для оценки перелома на фоне остеопороза определённые факторы риска. К ним относятся: возраст больше 55 лет, данные анализов крови и мочи, наличие частых «низкоэнергетических» переломов, аменорея, снижение массы тела, курение, ранняя менопауза, злоупотребление алкоголем, гипогонадизм, длительная иммобилизация, недостаточное потребление кальция.
Основные направления в лечении переломов
Профессор Ключевский В.В. заведующий кафедрой травматологии и ортопедии Ярославской государственной медицинской академии: «Все больные с переломами шейки бедра должны быть госпитализированы в травматологический стационар, независимо от общего состояния, возраста, наличия сопутствующих заболеваний».
Профессор Стивен Кейдс, один из ведущих специалистов в ортогериатрии Родчестерского университета города Нью-Йорк, сформулировав основные принципы оказания помощи пациентам с переломами шейки бедра, написал: «Командный подход от поступления до выписки: междисциплинарный подход, протоколы обследования и лечения; срочные операции «one shot surgery»; ранняя активная реабилитация; профилактика осложнений; профилактика повторных переломов».
У молодых пациентов при вколоченном переломе шейки бедра и общих противопоказаниях лечение консервативное. Накладывают большую тазобедренную гипсовую повязку. Разрешают передвижения на костылях без задействования травмированной ноги. Нагрузку разрешают через 6 месяцев. А трудоспособность восстанавливается через 8 месяцев.
Цель лечения — это ранняя активация пациентов. Тактика лечения зависит от «стабильности перелома». При стабильном переломе используют динамический бедренный винт.
При нестабильном проксимальный бедренный штифт. При вертельных переломах также используют эндопротезирование тазобедренного сустава. Особенно у пожилых пациентов.
От операции воздерживаются лишь при строгих показаниях: тяжёлая степень недостаточности сердца, почек, печени; наследственные заболевания, не позволяющие выполнить операцию (например, гемофилия); тяжёлые психические заболевания. Окончательное решение принимает лечащий врач.
Перелом на фоне остеопороза
Большая социальная и медицинская проблема — это переломы у пожилых людей. Интересно: до 90% всех переломов возрастных больных – это перелом на фоне остеопороза. Возникает иногда даже без травмы – «низкоэнергетический перелом». Переломы шейки бедренной кости ставят остеопороз на четвёртое место в качестве причины всех инвалидностей. Исследование с участием 360 пациентов показало, что после перелома шейки бедра на фоне остеопороза лишь в 15% случаев пациент сможет нормально ходить без дополнительной опоры.
Определение остеопороза
Остеопороз – метаболическое заболевание из-за нарушения обмена кальция в организме. В результате снижается костная масса, нарушается микроархитектоника костей. Вследствие этого снижается прочность костной ткани. Повышается риск переломов. Это может произойти даже без значительных физических воздействий. Иногда просто в покое.
Причины остеопороза
Одной единой причины остеопороза нет. Развитие заболевания зависит от генетической предрасположенности, образа жизни, физической активности, эндокринных нарушений, среды обитания, наличия хронических заболеваний, приёма лекарственных препаратов (особенно без назначения лечащего врача), возрастных изменений. Костная ткань достигает максимума своей массы к 30 годам. А в 40 начинает постепенно уменьшаться.
У женщин процесс деминерализации выше, чем у мужчин. Это связано с изменением гормонального статуса в период менопаузы. В костной ткани постоянно происходят процессы костеобразования и костная резорбция («вымывание костей»). Во время менопаузы происходит снижение выработки эстрогенов, начинаются изменения всего организма. Снижается масса костной ткани.
Важное значение в развитии остеопороза принадлежит нарушениям работы щитовидной железы, дефицит витамина D.
С возрастом увеличивается риск развития остеопороза. У женщин в два раза чаще. На территории России у 34% женщин старше 50 лет выявлен остеопороз. У мужчин 27%.
Дефицит витамина D приводит к гипокальциемии, гипо- или гиперфосфатемии. Обмен кальция и витамина D играет роль не только в процессах минерализации костей, но и в нервно-мышечном взаимодействии.
Адекватное потребление витамина D и кальция снижает риск деминерализации костей. Одним из важнейших фактором выработки витамина D является ультрафиолетовое излучение солнца.
Диагностика остеопороза
Диагноз ставят на основании клинической картины, данных лабораторных анализов, инструментальных методов. Врач принимает решение в комплексе.
Просто сдать анализ самостоятельно в частной лаборатории без осмотра врача не имеет смысла.
Среди лабораторных показателей имеют место следующие показатели, а также дифференциальная диагностика:
- Общий анализ крови: диагностика анемий, микроцидоза и макроцидоза косвенно указывающих на недостаточное питание, поражение копотного мозга и другие причины, вызвавшие остеопороз.
- Биохимический анализ крови: азот мочевины, креатинин, и СО2 указывает на нарушение функции почек. Щелочная фосфотаза при снижении показателя указывает на дефицит витамина D, недостаточное питание, гипофосфатизация. Повышение – на болезнь Педжета (Это остеодистрофия – деформирующее заболевание костей, при котором нарушены процессы ремоделирования и восстановления их тканей) или костные метастазы. Общий белок, альбумин и другие белковые фракции указывают на миелому, сниженное питание. Сывороточный кальций при повышении показателя позволяет заподозрить гиперпаратиреоз, опухоли, дефицит витамина D. Витамин D, паратиреоидный гормон (паратгормон для диагностики гиперпаратиреоза). Магний снижен при нарушении действия витамина D. Фосфат сыворотки крови показывает пониженное питание, мальабсорбцию (недостаточное всасывание кого-либо питательного элемента). Тиреотропный гормон сыворотки крови увеличивает риск развития остеопороза. Антитела к глиадину. Это маркер целиакии – мультифакториальное заболевание, нарушение пищеварения, вызванное повреждением ворсинок тонкой кишки некоторыми пищевыми продуктами, содержащими определенные белки – глютен (клейковина) Это приводит к скрытому синдрому мальабсорбции, а он в свою очередь к остеопорозу. Антиэндомизиальные антитела, антитела к тканевой трансглутаминазе, тестостерон.
- Общий анализ мочи.
- Контроль эффективности лечения остеопороза: изофермент щелочной фосфатазы (bALP) или костноспецифическая щелочная фосфатаза сыворотки (маркёр активности остеобластов). Остеокальцин — это белок, который повышается при гиперпаратиреозе, гипертириозе, болезни Педжета и др. Снижение уровня кальция происходит при гипотириозе, гипопаратиреозе, циррозе, хронической почечной недостаточностью. Карбокси- и аминотерминальные пропептиды проколлагена I типа. Пиридинолин (С-телопептид), дезокипиридинолин (N телопептид).
Согласно рекомендациям всемирной организации здравоохранения, достоверным методом выявления остеопороза является денситометрия.
Денситометрия
Денситометрия в переводе с латинского означает «измерение плотности». Методов много, и с каждым годом они становятся всё более информативными. В последние годы стала набирать популярность ультразвуковая денситометрия из-за доступности метода, простоты эксплуатации оборудования. Но основным видом денситометрии всё равно остаётся двухэнергетическая рентгеновская абсорциометрия DXP. При данном методе кости подвергаются воздействию определённого количества энергии в виде рентгеновского облучения. Количество энергии, которое при этом поглощается (абсорбируется) костями, зависит от их минерального состава. Для диагностики остеопороза исследуют две зоны: проксимальный отдел бедренной кости, поясничный отдел позвоночника.
Лечение перелома шейки бедра
На заседании президиума ассоциации травматологов-ортопедов России в 2014 году утверждены клинические рекомендации: «лечение патологических переломов шейки бедренной кости, возникающих на фоне системного остеопороза».
Прежде чем проводить операцию необходимо определиться с видом перелома и степенью расхождения отломков. В таком случаем применяется классификация по Паульсу. Тип I ставят при отхождении головки бедренной кости до 300 , тип II до 500 , тип III до 700, тип IV больше 700.
Первый этап при переломах I — II типа по Паульсу – это операция политензофасцикулярного остеосинтеза пучками V-образных спиц. Данный метод можно использовать даже при местной или региональной анестезии. Для пожилых пациентов это очень важно, так как они тяжело переносят общую анестезию. Разрез кожи всего лишь 1 см. Костная структура у пациентов остеопорозом очень хрупкая. Использование фиксатора, диаметр которого не больше 6 мм позволяет добиться лучших результатов. Фиксаторы большего диаметра, которые применяют у здоровых людей, просто не позволят получить удовлетворительный результат лечения.
Первый этап при переломе III — IV типов по Паульсу – это эндопротезирование.
Второй этап комбинированного лечения переломов шейки бедренной кости на фоне остеопороза – фармокологическая коррекция. Необходимо нормализовать процессы ремоделирования костной ткани.
В послеоперационном периоде используется часто препараты из группы бисфосфонатов (золедроновая кислота, резидроновая кислота, ибандроновая кислота, алендроновая кислота). Они стимулируют разрушение клеток остеокластов, которые отвечают за «вымывание костей», сохраняют остеоциты, которые участвуют в формировании новых костных структур. Дополнительно назначают препараты витамина D3 и препараты кальция, паратгормон. Эти вещества оказывают влияние на пролиферацию предшественников остеобластов, активизируют процессы формирования костной ткани, улучшают минерализацию вновь образованной костной ткани. Все эти препараты назначаются на основе анализов крови, и их доза корректируются в зависимости от контрольных анализов.
Увеличение массы костной ткани позволит лучше закрепить металлоконструкции в костях и избежать дальнейших низкоэнергетических переломов.
Реабилитация больных после проведённого лечения
Операция и консервативная терапия — это лишь часть лечения. К сожалению, в России мало кто придаёт этому значение. Даже врачи. Травматологи-ортопеды помогут залечить перелом, но если вы не будете работать над собой, то весь тяжкий труд лечащих врачей будет напрасным.
Реабилитация подразумевает целый комплекс лечебных мероприятий. К ним относится психотерапия, санаторно-курортное лечение, медикаментозное лечение, физиотерапия, лечебная физическая культура и массаж, рефлексотерапия, диетология, трудотерапия.
Большое количество специалистов участвует в процессе реабилитации. Врач реабилитолог организую весь восстановительный период. Он координирует работу остальных специалистов. А в восстановлении участвует огромное количество профессионалов: врач физиотерапевт, инструктор по лечебной физкультуре, врач общей практики, эрготерапевт (специалист по социальной и бытовой реабилитации), массажист, рефлексотерапевт, социальный работник, диетолог, психолог, психиатр и многие другие.
Решимость пациента тут будет играть решающую роль. Ведь реабилитация может потребовать много времени. К тому же активность нужно поддерживать всю жизнь. Восстановительное лечение начинается в стационаре, продолжается дома. Терапия начинается тогда, когда пациент ещё в постели. Правильное положение, повороты в постели, регулярные движения в суставах, дыхательные упражнения позволяют избежать мышечной слабости, атрофии, пролежней, пневмонии и многих других последствий.
При уходе за пациентом надо обращать внимание не только на физическую активность, но и эмоциональное состояние. Заболевание может вызвать страх, тревогу, депрессию. Поэтому необходим психологический комфорт. Очень важно восстановить навыки самообслуживания, это начинается с первого же дня после операции. К сожалению, в России система реабилитации плохо организовано. Малая часть пациентов доходит до реабилитационных центров. В таких случаях приходится лечиться в частных центрах.
Заключение. Профилактика остеопороза
Физические упражнения рекомендованы для набора костной ткани. Механическая нагрузка улучшает процессы формирования костной ткани. Силовые нагрузки требуются для формирования мощного мышечного корсета. Кроме того, тренированный человек лучше координирован в пространстве, что позволяет избегать падений или уменьшать их последствия, особенно в экстренных ситуациях.
Нужно регулярно проходить диспансеризацию. В 60 лет женщинам необходимо выполнить денситометрию, мужчинам в 65. Не забывайте посещать эндокринолога, исследовать свой гормональный статус. А также витаминно-минеральный комплекс крови.
Диетолог поможет организовать вашу программу питания для полноценного поступления витаминов и микроэлементов. «Человек живёт благодаря питанию. Питанием является пища, питьё и воздух». С давних времён Гиппократ понимал важность здорового образа жизни.
При остеопорозе особое место отводят витамину D и кальцию. В некоторых случаях врач назначит дополнительные добавки для коррекции минерально-витаминного комплекса. Зачастую достаточно назначения препаратов кальция и D3. Дозу назначают в первую очередь исходя из общего состояния пациента. А по результатам анализов крови увеличивают или уменьшаю.
Следить за здоровьем надо с первых дней жизни. Регулярно отводите детей на диспансеризацию, отдавайте их в спортивные кружки. Весь опорно-двигательный аппарат закладывается в первые годы жизни.
Соблюдайте технику безопасности, во избежание травмы. Ведь даже у здоровых людей перелом шейки бедра достаточно тяжело лечить. Не говоря уже о длительной послеоперационной реабилитации.
Государственное бюджетное учреждение высшего профессионального образования «Московский государственный медико-стоматологический университет имени А.И. Евдокимова» министерства здравоохранения Российской Федерации. Присуждена квалификация врач по специальности «лечебное дело».
Федеральное государственное бюджетное учреждение дополнительного профессионального образования «Центральная государственная медицинская академия» Управления делами Президента Российской Федерации. Присвоена квалификация врач по направлению: Хирургия. Специализация: хирургия, флебология, проктология, маммология, спортивная медицина, травматология.
Оценка статьи
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!
Загрузка…
Источник
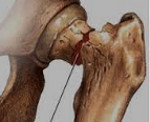
Перелом шейки бедра – это нарушение целостности верхней части бедренной кости в зоне чуть ниже тазобедренного сустава, между головкой бедра и большим вертелом. Является достаточно распространенной травмой, чаще возникает в быту и выявляется у пожилых людей, страдающих остеопорозом. Проявляется умеренной болью, ограничением опоры и движений, а также нерезко выраженным укорочением конечности. Диагноз выставляется на основании симптомов и результатов рентгенографии. При таких травмах очень высок риск несращения, для восстановления функции конечности обычно требуется операция.
Общие сведения
Перелом шейки бедра – повреждение верхней части бедренной кости. Составляет около 6% от общего количества переломов, при этом в 90% случаев страдают люди преклонного возраста. У женщин переломы шейки бедра выявляются вдвое чаще, чем у мужчин. В 20% случаев такие травмы становятся причиной летального исхода. У пожилых пациентов с остеопорозом данное повреждение может возникать даже при незначительном травматическом воздействии.
Поскольку явная травма в анамнезе отсутствует, а клинические проявления выражены слабо или умеренно, часть пациентов даже не предполагают у себя серьезных повреждений и не сразу обращаются к врачам. Иногда больные с переломами шейки бедра (особенно вколоченными) долго самостоятельно лечатся от остеохондроза, ишиалгии или артроза тазобедренного сустава. Между тем, отсутствие квалифицированной помощи может негативно влиять как на состояние проксимального отломка, так и на общее состояние пациента, поэтому при возникновении характерных симптомов следует сразу обращаться к травматологу-ортопеду.
Перелом шейки бедра
Причины
Перелом шейки бедра является достаточно распространенной травмой, чаще возникает в быту и обнаруживается у пожилых людей, страдающих остеопорозом. Непосредственной причиной повреждения обычно становится падение на бок дома или на улице. У пациентов старческого возраста с выраженным снижением прочности кости травма может развиваться даже при резком наклоне или неловком повороте в постели. У молодых больных перелому бедра, как правило, предшествует более тяжелое высокоэнергетическое воздействие – автомобильная авария или падение с высоты.
Патанатомия
Тазобедренный сустав – один из самых крупных суставов. Он выполняет опорную функцию и несет значительную нагрузку при беге и ходьбе. Сустав состоит из шаровидной головки бедра и глубокой округлой вертлужной впадины, окруженных капсулой и мощными связками. Еще одна крупная связка располагается прямо в центре сустава и соединяет дно вертлужной впадины с головкой бедра. В своей периферической части головка переходит в шейку, а шейка – в тело бедренной кости. Шейка расположена под углом к основной части кости, в области угла располагаются большой и малый вертелы.
Кровоснабжение головки осуществляется тремя путями. Первый – через сосуды, расположенные в капсуле сустава, второй – через артерии, проходящие внутри кости, и третий – через сосуд, расположенный внутри связки между головкой бедра и вертлужной впадиной. С возрастом кровоснабжение головки бедра ухудшается, сосуды сужаются, а артерия внутри связки полностью закрывается и перестает «работать». При переломах шейки проксимальный отломок лишается питания из внутрикостных сосудов. Артерий в капсуле оказывается недостаточно для адекватного снабжения кости кровью, поэтому проксимальный костный фрагмент не прирастает к дистальному, а в некоторых случаях и вовсе рассасывается. Такое состояние называется аваскулярным некрозом или остеонекрозом шейки и головки бедра.
Классификация
Все принятые в травматологии и ортопедии классификации данных переломов носят клинический характер, отражают особенности течения заболевания и помогают подобрать оптимальный метод лечения с учетом конкретных обстоятельств. Одним из существенных критериев является расположение излома по отношению к головке бедра. Чем выше эта линия, тем хуже кровоснабжение проксимального отломка и тем больше вероятность развития аваскулярного некроза или несращения перелома. С учетом этого критерия переломы шейки бедра делятся на:
- Базисцервикальные – линия излома проходит у основания шейки, чуть выше вертелов.
- Трансцервикальные – линия излома располагается в центре или близко к центру шейки бедра.
- Субкапитальные – линия излома проходит недалеко от головки бедра.
Еще одним важным показателем является угол, под которым располагается линия перелома. Чем более вертикально она проходит, тем выше вероятность смещения и меньше шансы на нормальное сращение. Для описания данного признака используют классификацию Пауэлса:
- 1 степень – угол менее 30 градусов.
- 2 степень – угол 30-50 градусов.
- 3 степень – угол более 50 градусов.
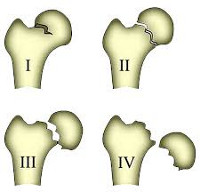
И, наконец, ряд травматологов для примерной оценки жизнеспособности шейки бедра и выбора тактики лечения используют классификацию Гардена (в рамках данной классификации рассматриваются только субкапитальные повреждения):
- 1 стадия (1 тип) – неполный или незавершенный перелом. Нижняя часть кости ломается по типу «зеленой ветки», верхняя немного поворачивается, что на рентгеновских снимках создает иллюзию образования вколоченного перелома. Без лечения может перейти в полный перелом.
- 2 стадия (2 тип) – полный или завершенный перелом без смещения. Целостность кости полностью нарушается, однако связки удерживают проксимальный отломок в нормальном или практически нормальном положении.
- 3 стадия (3 тип) – завершенный перелом с частичным смещением. Фрагменты частично удерживаются задним связочным креплением, головка «уходит» в положение абдукции и разворачивается кнутри.
- 4 стадия (4 тип) – завершенный перелом с полным смещением. Отломки полностью разобщены.

КТ таза. Перелом шейки правой бедренной кости со смещением отломков.
Симптомы перелома
Пострадавшие с переломом шейки бедра жалуются на нерезко выраженную боль, усиливающуюся при движениях. Кровоподтеки в области повреждения обычно отсутствуют, отек незначительный. При смещении отломков возможно укорочение конечности (не превышает 4 см, больше заметно в положении лежа на спине с выпрямленными ногами). В большинстве случаев выявляется симптом «прилипшей пятки» — пациент не может самостоятельно поднять пятку над поверхностью. Стопа развернута и своим наружным краем опирается о постель. При поколачивании по пятке возникает боль в области тазобедренного сустава и иногда в паху. Пальпация зоны повреждения болезненна.
Осложнения
Большинство осложнений при данной травме обусловлено длительной вынужденной неподвижностью больных в сочетании с их преклонным возрастом. Пожилые пациенты, долгое время находящиеся на постельном режиме, часто страдают от застойной пневмонии, которая может стать причиной развития дыхательной недостаточности и последующего летального исхода. При продолжительном пребывании в постели у больных часто развиваются пролежни в области ягодиц и крестца.
Еще одним тяжелым осложнением данной травмы является тромбоз глубоких вен, также обусловленный продолжительной неподвижностью пациентов. Осложнением такого тромбоза может стать отрыв тромба с последующей тромбоэмболией легочной артерии. Кроме того, у пожилых больных с переломами шейки бедра достаточно часто развиваются психоэмоциональные расстройства – депрессии или психозы. Все это, а также высокая вероятность несращения перелома является серьезнейшим аргументом в пользу оперативного лечения.
Таким образом, в настоящее время хирургическое вмешательство при нарушениях целостности шейки бедра у пожилых пациентов рассматривается как основной метод лечения, применяемый по жизненным показаниям. Молодые больные тоже тяжело переносят длительную неподвижность. Вероятность развития перечисленных выше осложнений у молодых людей ниже, чем у пожилых, однако, продолжительный постельный режим у них способствует развитию атрофии мышц и формированию посттравматических контрактур коленного и тазобедренного сустава. Поэтому современные травматологи рассматривают операцию в качестве основного метода лечения переломов шейки бедра как у пожилых, так и у молодых пациентов.
Диагностика
Диагностический поиск осуществляется врачом-травматологом. Для подтверждения диагноза выполняют рентгенографию тазобедренного сустава. В сомнительных случаях осуществляют КТ тазобедренного сустава, МРТ тазобедренного сустава или сцинтиграфию. Поскольку при данной травме обычно показано оперативное лечение, пациенту назначают полное обследование для выявления соматической патологии, оценки анестезиологических и операционных рисков.

КТ тазобедренного сустава. Перелом шейки бедра у пациентки 1938 г. р.
Лечение перелома шейки бедра
Консервативное лечение
Лечение данной патологии осуществляется в условиях травматологического отделения. Консервативную терапию проводят только в особых обстоятельствах – при наличии серьезных противопоказаний к хирургическому вмешательству (например, при недавно перенесенном инфаркте миокарда). В сомнительных случаях применяют индивидуальный подход, сравнивают риски длительного пребывания на постельном режиме (при консервативном лечении) и наркоза в сочетании с масштабной операцией (при оперативном лечении). Возможные варианты лечения:
- Скелетное вытяжение. Накладывают достаточно активным больным молодого, среднего и пожилого возраста при противопоказаниях к оперативному лечени.
- Деротационный сапожок. Является оптимальным вариантом при лечении пациентов старческого возраста (80-85 лет и старше), особенно при наличии старческого слабоумия и других психических отклонений. Эта методика, как правило, не обеспечивает сращения шейки бедра, но позволяет упростить уход за пациентом и дает возможность сохранить хотя бы минимальный уровень физической активности на тот период, пока в области перелома образуется соединительнотканная мозоль.
Хирургическое лечение
Хирургическое вмешательство показано сохранным пациентам. Выбор метода оперативного лечения осуществляют с учетом возраста больного и уровня его физической активности до перелома. Активным больным младше 65 лет проводят репозицию и выполняют остеосинтез перелома с использованием различных металлоконструкций. Людям старше 65 лет, при условии, что они до травмы свободно передвигались и выходили на улицу, устанавливают двухполюсные эндопротезы. Пациентам старше 75 лет, которые до перелома ограниченно передвигались в пределах дома или квартиры, проводят однополюсное эндопротезирование цементным эндопротезом.
Для остеосинтеза шейки бедра чаще используют три больших канюлированных (полых) винта. Вначале выполняют открытую репозицию, затем вводят в отломки несколько спиц, делают контрольную рентгенографию, выбирают наиболее удачно проведенные спицы и «надевают» на них винты, используя спицу как направитель. Реже для фиксации фрагментов применяют более массивные компрессионные винты, специальные пластины или трехлопастные гвозди.
В пожилом возрасте, когда увеличивается риск остеонекроза и несращения перелома, а также при значительном смещении отломков оптимальным вариантом становится эндопротезирование тазобедренного сустава. Двухполюсное эндопротезирование подразумевает замену не только шейки и головки бедренной кости, но и вертлужной впадины. Используются бесцементные протезы – специальные пористые конструкции, в которые в последующем прорастает кость. Иногда чашу, замещающую вертлужную впадину, дополнительно фиксируют винтами. Этот метод лучше подходит достаточно молодым пациентам – он обеспечивает надежную фиксацию и более удобен при последующей замене эндопротеза.
Оптимальным вариантом при переломе шейки бедра у пожилых, как правило, становится установка цементного эндопротеза – конструкции, которая не предполагает врастания костной ткани, а фиксируется к кости при помощи специального полимерного цемента. Использование данной методики позволяет обеспечить надежную быструю фиксацию эндопротеза даже при выраженном остеопорозе. Вместе с тем, вид эндопротеза определяется не только возрастом – всем пожилым больным протезы подбирают индивидуально, и при хорошем состоянии костей в преклонном возрасте в ряде случаев устанавливают бесцементные конструкции.
В послеоперационном периоде назначают анальгетики, проводят антибиотикотерапию. При необходимости для профилактики развития тромбоэмболических осложнений применяют антикоагулянты (фондапаринукс, варфарин, далтепарин натрия, эноксапарин натрия и т. д.). После нормализации состояния пациента назначают ЛФК и физиотерапию. В восстановительном периоде осуществляют реабилитационные мероприятия.
Прогноз и профилактика
Прогноз при переломах шейки бедра зависит от общего состояния здоровья больного, правильного выбора метода лечения, адекватной подготовки к хирургическому вмешательству, качества восстановительных мероприятий и ряда других параметров.
При консервативном лечении истинное сращение обычно отсутствует, отломки кости удерживаются за счет фиброзной рубцовой ткани, что негативно влияет на функцию конечности. При установке металлоконструкции фрагменты также не срастаются, но удерживаются более прочным фиксатором, что обеспечивает более высокую функциональность. Наилучшие результаты наблюдаются после эндопротезирования. Профилактика заключается в предупреждении травматизма, раннем выявлении и лечении остопороза.
Источник
