Перелома палача

Перелом палача — перелом ножек дуги II шейного позвонка, сочетающийся с поперечным разрывом передней продольной связки на уровне между II и III шейными позвонками и смещением атланта и тела эпистрофея кпереди. Впервые был описан у повешенных в 1913 году[1]. В 1964 году R. C. Schneider и соавт. опубликовали статью, в которой указывалось на сходство повреждений шейного отдела позвоночника при дорожно-транспортных происшествиях и у повешенных[2][3].
Механизм возникновения[править | править код]
Необходимыми условиями переломов костных структур являются мягкотканные повреждения, а именно разрыв передней продольной связки и отрыв межпозвонкового диска CII—CIII от нижней и (или) верхней замыкательной пластинки. Это в свою очередь приводит к воздействию сгибательных сил на дугу эпистрофея и последующему её перелому. Перелом дуги обычно симметричный, происходит вблизи тела позвонка[4].
Основной причиной переломов палача являются дорожно-транспортные происшествия при которых удар приходится в нижнюю часть лица[3][5]. Описаны случаи возникновения при спортивной травме[6].
Эпидемиология[править | править код]
Согласно данным ретроспективного исследования 657 пациентов с переломами шейного отдела позвоночника у 74 (11 %) из них отмечались переломы палача. Возраст подавляющего большинства (57 пострадавших) из них составлял от 20 до 59 лет[7].
Классификация и лечение[править | править код]
В литературе нашла широкое применение классификация переломов палача предложенная в 1985 году Levine и Edwards[8]. Согласно ей выделяют несколько типов. Тип I предполагает наличие небольшого смещения тела II шейного позвонка до 3 мм кпереди. Такие переломы являются стабильными и требуют лишь ношения шейного воротника[8][3][9]. При типе II имеется смещение и (или) угловое отклонение тела эпистрофея более чем на 11°. Тип III характеризуется значительными смещением и угловым отклонением, которые сопровождаются также смещением суставных поверхностей II и III шейных позвонков. При 2-м типе перелома палача возможно консервативное лечение в виде ношения шейного ортеза Halo 12 недель. При III типе повреждений, а также неэффективности консервативного показано хирургическое вмешательство в виде установки систем, обеспечивающих спондилодез[3][10].
Примечания[править | править код]
- ↑ Wood-Jones F. The ideal lesion produced by judicial hanging // Lancet. — 1913. — Vol. 1. — P. 53.
- ↑ Schneider R. C., Livingston K. E., Cave A. J., Hamilton G. «Hangman`s fracture» of the cervical spine // J. Neurosurg.. — 1965. — Vol. 22. — P. 141—154. — PMID 14288425.
- ↑ 1 2 3 4 Boyarsky I. Common C2 Fractures (англ.). Medscape. Дата обращения 22 июня 2015.
- ↑ Кассар-Пулличино, 2009, с. 41—42.
- ↑ Hadley M. N., Sonntag V. K., Grahm T. W. et al. Axis fractures resulting from motor vehicle accidents. The need for occupant restraints // Spine. — 1986. — Vol. 11. — P. 861—864. — PMID 3824060.
- ↑ Shaffrey C. I. Cervical Trauma in a Young Football Player (англ.). www.spineuniverse.com. Дата обращения 22 июня 2015.
- ↑ Ryan M. D., Henderson J. J. The epidemiology of fractures and fracture dislocations of the cervical spine // Injury. — 1992. — Vol. 23. — P. 38—40. (недоступная ссылка)
- ↑ 1 2 Levine A. M., Edwards C. C. The management of traumatic spondylolisthesis of the axis // J Bone Joint Surg Am. — 1985. — Vol. 67. — P. 217—226. — PMID 3968113.
- ↑ Jenkins A. L. III, Vollmer D. G., Eichler M. E. Cervical Spine Trauma // Youmans Neurological Surgery / Winn H. R.. — 5th edition. — Philadelphia: Saunders, 2004. — Vol. 4. — P. 4905—4906. — ISBN 0-7216-8291-X.
- ↑ Marcon R. M., Cristante A. F., Teixeira W. J. et al. Fractures of the cervical spine // Clinics. — 2013. — Vol. 68. — P. 1455—1461. — doi:10.6061/clinics/2013(11)12.
Литература[править | править код]
- Кассар-Пулличино В. Н., Имхоф Х. Спинальная травма в свете диагностических изображений. — М.: МЕДпресс-информ, 2009. — 264 с. — ISBN 5-98322-530-8.
- Луцик А. А., Раткин И. К., Никитин М. Н. Краниовертебральные повреждения и заболевания. — Новосибирск: Издатель, 1998. — 557 с. — ISBN 588399-003-7.
Источник
Содержание:
Перелом палача, или травма висельника – перелом ножек дуги второго шейного позвонка, что сочетается с разрывом продольной связки в районе второго и третьего шейных позвонков, а также смещением атланта. Впервые такое состояние было описано в 1913 году. В 1964 году патологоанатомы пришли к выводу, что такая травма часто случается при дорожно-транспортных происшествиях, причём все повреждения в области шеи идентичны тем, что остаются на шее человека после повешения. Именно это и дало этой травме такое название.

Как уже говорилось выше, травма затрагивает только второй шейный позвонок, и возникает в момент резкого разгибания головы назад. В то же время такое повреждение невозможно без повреждения мягких тканей – разрыва передней продольной связки и отрыва межпозвоночного диска второго или третьего позвонков. Перелом дуги чаще всего симметричный и происходит он на некотором расстоянии от тела позвонка.
Кроме автодорожных травм, когда удар приходится в нижнюю часть лица, такое же повреждение в редких случаях может возникать и в спорте – в футболе, регби, баскетболе.
Второй позвонок имеет своё название – эпистрофей, или аксис. Его особенность в наличии отростка в виде зуба. Он нужен, чтобы первый шейный позвонок — атлант, свободно вращался при движениях головы.
Клиническая картина
Симптомы перелома палача могут быть как от едва заметных до довольно выраженных. Это зависит не только от места поражения, но и от того, вовлечены ли в патологический процесс другие структуры спины. Также большую роль играет скорость и правильность оказания неотложной помощи. Основными симптомами будут:
- Нарушения движений рук и ног.
- Тремор конечностей.
- Полный паралич всего тела.
- Нарушение чувствительности кожных покровов.
- Проблемы с мочеиспусканием.
- Сильная боль в поврежденной области.
- Головокружение.
- Напряжение мышц шеи.
- Нарушение дыхания, в тяжёлом случае – его остановка.
- Нарушение сердцебиения, вплоть до полного прекращения.
- Нарушение в движениях в поврежденной области.
Симптом палача имеет одну особенность – определить его можно только с помощью специальной медицинской аппаратуры. А это значит, что при подозрении на любой перелом шейного отдела позвоночника должна быть проведена не только рентгенография, но и другие методы исследования, которые позволят определить степень повреждения спинного мозга.
Диагностика
Первичная диагностика основана на осмотре и опросе пациента. После этого обязательно проводится рентгенография, которая позволит определить наличие перелома в области второго позвонка. При необходимости может быть использованы МРТ или КТ исследования, которые позволяют оценить состояние спинного мозга, способы и методы лечения, а также сделать прогноз относительно выздоровления.
Также при подозрении на повреждение первого и второго шейных позвонков применяется такой специфический метод, как спондилорентгенография.
Лечение
 Лечение проводится только в условиях стационара. В зависимости от тяжести состояния терапия может быть консервативной или оперативной. В первую очередь проводится адекватное обезболивание с использованием таких препаратов, как диклофенак, диклоберл, трамадол. В самых тяжёлых случаях могут использоваться наркотические анальгетики.
Лечение проводится только в условиях стационара. В зависимости от тяжести состояния терапия может быть консервативной или оперативной. В первую очередь проводится адекватное обезболивание с использованием таких препаратов, как диклофенак, диклоберл, трамадол. В самых тяжёлых случаях могут использоваться наркотические анальгетики.
При неосложнённом переломе и наличии вывиха проводится его обязательное ручное вправление. После этого пациент на протяжении 3 месяцев должен носить специальный шейный воротник.
Вправление также может быть проведено с помощью скелетного вытяжения, однако такая методика сегодня не пользуется большой популярностью и применяется только в самых крайних случаях.
В лечении может быть использована и петля Глиссона, но в этом случае лечение растягивается до 4 недель, после чего на несколько месяцев накладывается гипсовый корсет. При переломах палача без смещения и других осложнений применяется воротник Шанца, но правильно подобрать его сможет только лечащий врач.
Операция используется только при отсутствии эффекта от консервативного лечения, при наличии большого количества осколков и при развитии осложнений. Среди них самыми частыми следует считать нарушение дыхания, полный паралич, разрыв спинного мозга и кровоизлияния.
После полного курса консервативного и оперативного лечения обязательно проводится курс реабилитации, который включает в себя физиотерапию, лечебную гимнастику, а также лечение в условиях местных курортов и специализированных санаториев.
Источник
Лучевая диагностика перелома палача
а) Терминология:
1. Синонимы:
• Травматический спондилолистез осевого позвонка (ТСОП)
2. Определения:
• Двусторонний перелом межсуставной части дуги С2
• Отрыв тела С2 от суставных отростков и дуги
б) Визуализация:
1. Общие характеристики перелома палача:
• Наиболее значимый диагностический признак:
о Классическая рентгенологическая картина:
— Перелом межсуставной части дуги С2
— Передняя дислокация тела С2 относительно С3:
— Смещение атланта и черепа вместе с телом С2 кпереди
Изменений здесь может и не быть несмотря на наличие перелома межсуставной части дуги С2
— Задние элементы С2 и спиноляминарная линия сохраняют свое нормальное положение
— Подвывих С2 относительно СЗ усиливается при сгибании о Наилучшим методом диагностики является КТ
о Часто можно наблюдать признаки отека превертебральных мягких тканей на уровне верхнешейного отдела позвоночника
• Локализация:
о Межсуставная часть дуги С2 с обеих сторон
2. Рентгенологическая картина перелома палача:
• Рентгенография:
о Передний подвывих тела С2 относительно С3
о Рентгенопрозрачный дефект межсуставной части дуги С2
о Отек превертебральных мягких тканей
о Смещение атланта и черепа вперед вместе с телом С2
о Задние элементы спиноляминарной линии на уровне С2-СЗ сохраняют свое нормальное положение
3. Флюороскопия:
• Подвывих С2 относительно СЗ усиливается при сгибании
• Метод эффективен в отношении диагностики стабильности повреждения при выборе тактики его лечения
4. КТ при переломе палача:
• Бесконтрастная КТ:
о Костный режим:
— Двусторонние переломы межсуставной части дуги С2
— Наблюдаются различные варианты переломов:
Распространение перелома на тело С2
Односторонний перелом межсуставной части или в сочетании с переломом противоположного корня или пластинки дуги
— Целостность зубовидного отростка обычно сохранена
— В 33% случаев наблюдаются переломы и на других уровнях, чаще всего-С1
— Спинномозговой канал расширен в передне-заднем направлении
о Мягкотканный режим:
— Отек превертебральных мягких тканей
— Эпидуральное кровоизлияние
• КТ-ангиография:
о Может быть диагностировано сопутствующее повреждение позвоночной артерии (расслоение стенки, окклюзия)
5. МРТ при переломе палача:
• Т1-ВИ:
о Снижение интенсивности сигнала от дуги С2, связанное с отеком костного мозга
• Т1 FS:
о Гиперинтенсивный периваскулярный сигнал при наличии сочетанного повреждения сосудов
• Т2-ВИ:
о Усиление интенсивности сигнала и увеличение объема превертебральных мягких тканей
о Отек и гиперинтенсивность сигнала спинного мозга свидетельствует о его повреждении:
— При паренхиматозном кровоизлиянии будет отмечаться фокальная неправильной формы гипоинтенсивность сигнала
• STIR:
о Усиление сигнала дуги С2 и окружающих мягких тканей, связанные с ее отеком и кровоизлияниями
• T2*GRE:
о Режим более чувствителен в отношении диагностики кровоизлияний в спинномозговой канал и паренхиму спинного мозга (гипоинтенсивность сигнала)
• МР-ангиография:
о При сочетанном повреждении позвоночной артерии — изменение ее контура (расслоение стенки) или окклюзия
6. Рекомендации по визуализации:
• Протокол исследования:
о Любой передний подвывих С2 относительно С3 на рентгенограмме в боковой проекции требует проведения КТ
о Обследование должно включать весь шейный отдел позвоночника (и даже верхнегрудной отдел): сочетанные переломы на других уровнях наблюдаются в 33% случаев
о Тонкосрезовая (1 мм) спиральная КТ с сагиттальной и фронтальной реконструкцией:
— Обязательный метод оценки характера перелома, степени подвывиха, состояния спинномозгового канала
о При наличии неврологической симптоматики — МРТ шейного отдела позвоночника
о При распространении перелома на отверстие позвоночной артерии — МР- или КТ-ангиография о При необходимости — катетерная ангиография и эндоваскулярное вмешательство
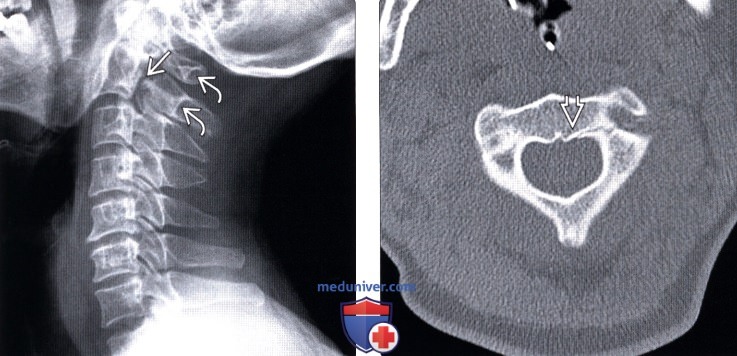
(Слева) Рентгенограмма в боковой проекции: линейное просветление в области межсуставной части дуги С2. Также здесь виден незначительный антелистез С2 и более заметное нарушение положения спиноляминарной линии на уровне С1-С2.
(Справа) КТ, аксиальный срез: случай атипичного варианта травматического спондилолистеза осевого позвонка (ТСОП), при котором перелом межсуставной части дуги С2 распространяется на нижний край задней покровной пластинки тела С2. При смещении фрагментов данный вариант атипичного перелома может «пересечь» содержимое спинномозгового канала.
в) Дифференциальная диагностика перелома палача:
1. Псевдоподвывих:
• Физиологический антелистез на верхнешейном уровне, встречается у детей младшего возраста (< 8 лет)
• Является следствием гипермобильности не до конца еще сформированного связочного аппарата шейного отдела позвоночника
• Наиболее частая локализация С2-С3, реже — СЗ-С4
• Определяется на рентгенограмме в боковой проекции в положении легкого сгибания
• Отсутствие признаков отека мягких тканей
• Нормальное положение спиноляминарной линии сохранено
2. Ротационный подвывих С2-С3:
• Односторонний перелом(ы) дуги С2, корня дуги
3. Спондилолиз, первичный, шейный отдел позвоночника:
• Редкая врожденная аномалия
• Наличие неоссифицированного эмбрионального синхондроза
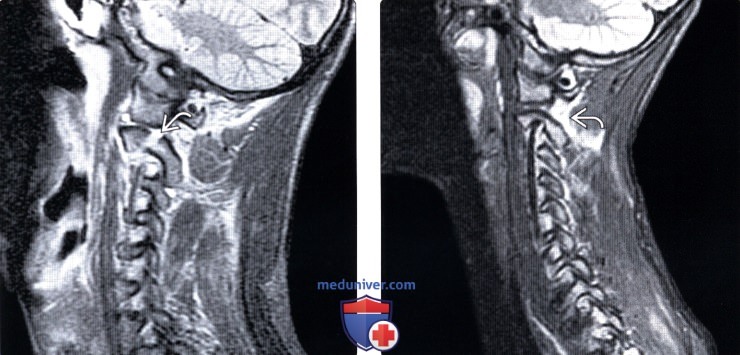
(Слева) STIR МР-И, сагиттальная проекция: нарушение целостности кортикального слоя в области межсуставной части дуги С2. Отек мягких тканей выражен минимально. Признаков отека костного мозга (в данном случае это острое повреждение) нет.
(Справа) На сагиттальном STIR МР-И еще у одного пациента с переломами межсуставной части дуги С2 определяется лишь минимальный отек окружающих мягких тканей. Сам перелом на данном скане не виден.
г) Патология:
1. Общие характеристики перелома палача:
• Этиология:
о ТСОП возникает в результате переразгибания головы с одновременной аксиальной нагрузкой либо вследствие насильственного избыточного сгибания головы в сочетании с аксиальной нагрузкой:
— Истинный перелом палача, наблюдавшийся ранее у казненных через повешение, возникает в результате переразгибания головы в сочетании с внезапной насильственной дистракцией позвоночника:
Классическое повешение, при котором узел петли располагают в подбородочной области, что приводит полному разрыву диска и связочного аппарата между С2 и СЗ
Подобное повреждение никогда не наблюдается при суицидальных попытках
— ТСОП в обычной жизни характеризуется другим механизмом травмы (например, удар подбородком о приборную панель), при котором, однако, возникают аналогичные повреждения
• Сочетанные травмы:
о Переломы на других уровнях, которые не всегда непосредственно связаны с С2:
— Наиболее часто из подобных сочетанных переломов встречаются переломы атланта
2. Стадирование, степени и классификация перелома палача:
• Effendi:
о Тип I: узкая линия перелома, отсутствие смещения, отсутствие разрыва диска С2-С3
о Тип II: переднее смещение С2 относительно С3 ≥ 3 мм, повреждение диска С2-С3
о Тип ПА: минимальное переднее смещение С2 относительно С3, однако выраженное угловое смещение, флексионно-дистракционный механизм травмы:
— Модификация Levine и Edwards классификации Effendi
о Тип III (редкий): переднее смещение С2 с односторонним или двусторонним вывихом или подвывихом в дугоотростчатых суставах
• Классификация Effendi может применяться и к другим переломам корней и пластинок дуги С2
• Атипичный перелом палача: перелом распространяется на заднюю покровную пластинку тела С2:
о Формируется выстоящий в полость спинномозгового канала костный «шип», увеличение частоты неврологических осложнений
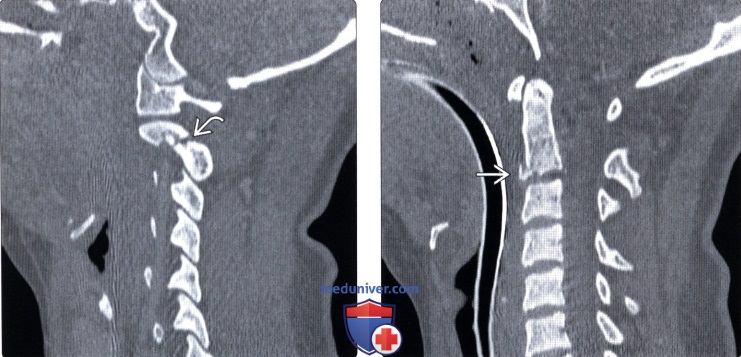
(Слева) КТ, сагиттальный срез: представлен перелом межсуставной части дуги С2 с минимальным смещением.
(Справа) На сагиттальном срединном КТ-срезе у этого же пациента виден небольшой фрагмент перелома каудо-вентрального угла тела С2.
д) Клинические особенности:
1. Клиническая картина перелома палача:
• Наиболее распространенные симптомы/признаки:
о Острая боль в шее
• Другие симптомы/признаки:
о Неврологический дефицит
о Мозжечковая симптоматика позволяет заподозрить инфаркт мозжечка на фоне расслоения стенки или окклюзии позвоночной артерии
• Внешний вид пациента:
о Боль в подзатылочной области после травмы
о Неврологическая симптоматика наблюдается лишь в небольшом проценте травматических повреждений С2 (25%)
— Размеры спинномозгового канала на этом уровне достаточно велики, при переломах со смещением они еще более увеличиваются
о Повреждение позвоночной артерии может сопровождаться развитием отсроченного неврологического дефицита:
— Инфаркт головного мозга в вертебробазилярном бассейне
2. Демография:
• Эпидемиология:
о Практически все случаи ТСОП на сегодняшний день являются следствием травм в результате ДТП, а не повешения:
— Лишь у немногих повешенных диагностируются переломы дуги С2
о ТСОП составляет 4-7% всех переломов и/или вывихов на уровне шейного отдела позвоночника
о В одном из исследований показано, что доля изолированного ТСОП среди всех пациентов с переломами в области краниовертебрального сочленения составляет 7%
3. Течение заболевания и прогноз:
• Зависит от наличия или отсутствия неврологического дефицита
• Тип I: стабильное повреждение, никогда не должно приводить к развитию стойкого неврологического дефицита
• Тип II: примерно в 20% случаев сопровождается транзиторной неврологической симптоматикой, у 5% пациентов развивается стойкий неврологический дефицит
• Тип III: относительно высокий риск развития стойкого неврологического дефицита и инвалидизации пациентов
• При повреждении позвоночной артерии существует риск развития инфаркта головного мозга в отсроченном периоде
• Ускорение развития дегенеративных изменений
4. Лечение перелома палача:
• Консервативное лечение:
о Иммобилизация
• Спондилодез при нестабильных повреждениях:
о Выраженная угловая деформация на уровне С2-С3, разрыв межпозвонкового диска С2-С3 и/или невозможность удержать фрагменты в правильном положении за счет внешней иммобилизации
е) Диагностическая памятка:
1. Следует учесть:
• На рентгенограмме в боковой проекции обращайте внимание на сохранение нормальных взаимоотношений позвонков, объем превертебральных мягких тканей (толщина должна составлять 4 мм или менее), при выявлении патологии показана КТ
• Обратите внимание на целостность стенок отверстия позвоночной артерии, для исключения ее повреждения показана МР-/КТ-ангиография
2. Советы по интерпретации изображений:
• Передний подвывих тела С2 относительно С3 при сохранении нормального положения спиноляминарной линии требует проведения КТ даже при отсутствии видимых признаков перелома на рентгенограмме
ж) Список использованной литературы:
1. Hadley MN et al: Introduction to the guidelines for the management of acute cervical spine and spinal cord injuries. Neurosurgery. 72 Suppl 2:5-16, 2013
2. RykenTCetal: Management of isolated fractures of the axis in adults. Neurosurgery. 72 Suppl 2:132-50, 2013
3. Pryputniewicz DM et al: Axis fractures. Neurosurgery. 66(3 Suppl):68-82, 2010
4. Yanni DSetal: Fixation of the axis. Neurosurgery. 66(3 Suppl): 147-52, 2010
5. Congress of Neurological Surgeons: Isolated fractures of the axis in adults. Neurosurgery. 50(3 Suppl): S1 25-39, 2002
6. Congress of Neurological Surgeons: Management of combination fractures of the atlas and axis in adults. Neurosurgery. 50(3 Suppl): S140-7, 2002
7. Ranjith RK et al: Hangman’s fracture caused by suspected child abuse. A case report. J Pediatr Orthop B. 11(4):329-32, 2002
8. Harrop JS et al: Acute respiratory compromise associated with flexed cervical traction after C2 fractures. Spine. 26(4): E50-4, 2001
9. Samaha C et al: Hangman’s fracture: the relationship between asymmetry and instability. J Bone Joint Surg Br. 82(7)4 046-52, 2000
10. Agrillo U et al: Hangman’s fracture. Spine. 24(22):241 2, 1999
11. Guiot B et al: Complex atlantoaxial fractures. J Neurosurg. 91 (2 Suppl): 139-43, 1999
12. Williams JP 3rd et al: CT appearance of congenital defect resembling the Hangman’s fracture. Pediatr Radiol. 29(7):549-50, 1999
13. Greene KA et al: Acute axis fractures. Analysis of management and outcome in 340 consecutive cases. Spine. 22(16):1843-52, 1997
14. Nunez DB Jr et al: Cervical spine trauma: how much more do we learn by routinely using helical CT? Radiographics. 16(6)4 307-18; discussion 1318-21, 1996
15. Starr JK et al: Atypical hangman’s fractures. Spine. 18(14)4 954-7, 1993
16. James R et al: The occurrence of cervical fractures in victims of judicial hanging. Forensic Sci Int. 54(1):81 -91, 1992
17. Parisi M et al: Hangman’s fracture or primary spondylolysis: a patient and a brief review. Pediatr Radiol. 21 (5):367-8, 1991
— Также рекомендуем «МРТ перелома апофизарного кольца позвонка»
Редактор: Искандер Милевски. Дата публикации: 31.7.2019
Источник
