Перелом зубовидного с 2

| Перелом зубовидного отростка | |
|---|---|
| Спиральная компьютерная томограмма перелома основания зубовидного отростка (тип II) со смещением | |
| МКБ-10 | S12.112.1 |
| МКБ-9 | 805.02805.02 |
Перелом зубовидного отростка — перелом зубовидного отростка II шейного позвонка. Может возникать при дорожно-транспортных происшествиях, либо при падении[1].
Механизм возникновения[править | править код]
Точный механизм переломов зубовидного отростка остаётся невыясненным. По всей видимости он включает в себя элементы сгибания, разгибания и ротации[2].
Классификация[править | править код]
Общепризнанной является классификация предложенная L. D. Anderson и R. T. D`Alonzo в 1974 году[3]. Она предполагает выделение трёх типов переломов зубовидного отростка[2].
- Тип I характеризуется наличием линии перелома на верхушке зуба. Встречается редко, в около 5 % случаев всех переломов данного анатомического образования[2].
- При типе II (более 60 %) линия перелома расположена на границе зубовидного отростка и тела позвонка[2].
- Тип III (около 30 %) предполагает отрыв зубовидного отростка вместе с частью тела эпистрофея[2].
Также достаточно информативной является классификация по А. А. Луцику, Н. К. Раткину и Н. М. Никитину 1998 года[4]:
1. Переломы через основание зуба:
а) без смещения;
б) со смещением:
— кпереди;
— кзади;
— под углом
2. Переломы шейки зубовидного отростка:
а) без смещения;
б) со смещением:
— кпереди;
— кзади;
— кнаружи;
— под углом;
— с диастазом
3. Переломы верхушки зубовидного отростка
4. Переломы через рудиментарный диск — остеоэпифизеолизы.
Клиническая симптоматика[править | править код]
Большинство пострадавших предъявляют жалобы на боль в шее и невозможность движений головы. Характерно ощущение обособленности головы от позвоночника. Многие придерживают голову во время ходьбы руками, чтобы исключить непроизвольные движения. Клинические симптомы могут варьировать от квадриплегии и вовлечения в процесс дыхательных центров продолговатого мозга до незначительных чувствительных и двигательных расстройств[2][4]. Особенностью переломов зубовидного отростка является возникновение в ряде случаев указанных симптомов в поздние сроки после травмы[4].
Диагностика[править | править код]
Диагностика заболевания включает наличие клинической симптоматики, данных пальпации, рентгенографии в 2-х проекциях (боковой и прямой через открытый рот) и компьютерной томографии. На снимках могут определяться линия перелома, наличие смещения, а также увеличение тени превертебральной ткани на уровне переднего бугорка атланта[4].
Лечение[править | править код]
Лечение может быть либо консервативным, либо оперативным. Переломы типа I требуют иммобилизации с помощью шейного воротника в течение 6-8 недель[5]. При переломах типа II могут применяться шейные ортезы Halo, либо проведение винтов, которые обеспечивают фиксацию отломка. Показано, что наиболее эффективными в контексте стабилизации отломков являются ранние операции. Затягивание проведения операции приводит к значительному уменьшению её эффективности, то есть формирования спондилодеза[6].
Примечания[править | править код]
- ↑ Omeis I., Duggal N., Rubano J. et al. Surgical treatment of C2 fractures in the elderly: a multicenter retrospective analysis // J Spinal Disord Tech. — 2009. — Vol. 22, № 2. — P. 91—95. — PMID 19342929.
- ↑ 1 2 3 4 5 6 Boyarsky I. C2 Fractures • Common C2 Fractures (англ.). Medscape (18 December 2014). Дата обращения 2 июля 2015.
- ↑ Anderson L. D., D`Alonzo R. T. Fractures of the odontoid process of the axis // J Bone Joint Surg Am. — 1974. — Vol. 56. — P. 1663—1674. — PMID 4434035.
- ↑ 1 2 3 4 Полищук Н. Е., Луцик А. А., Раткин И. К., Никитин М. Н. Часть II. Повреждения позвоночника и спинного мозга. Глава 1. Повреждения краниовертебральной области // Повреждения позвоночника и спинного мозга / Под ред. Н. Е. Полищука, Н. А. Коржа, В. Я. Фищенко. — К.: КНИГА плюс, 2001.
- ↑ Boyarsky I. C2 Fractures • Treatment & Management (англ.). Medscape (18 December 2014). Дата обращения 2 июля 2015.
- ↑ Cho D. C., Sung J. K. Analysis of risk factors associated with fusion failure after anterior odontoid screw fixation (англ.) // Spine. — 2012. — Vol. 37. — P. 30—34. — PMID 21228750.
Литература[править | править код]
- Кассар-Пулличино В. Н., Имхоф Х. Спинальная травма в свете диагностических изображений. — М.: МЕДпресс-информ, 2009. — 264 с. — ISBN 5-98322-530-8.
- Луцик А. А., Раткин И. К., Никитин М. Н. Краниовертебральные повреждения и заболевания. — Новосибирск: Издатель, 1998. — 557 с. — ISBN 588399-003-7.
Источник
Лучевая диагностика перелома зубовидного отростка второго шейного позвонка (С2)
а) Терминология:
1. Синонимы:
• Перелом зуба
2. Определения:
• Тип I: отрывной перелом верхушки зубовидного отростка в зоне прикрепления крыловидной связки
• Тип II: поперечный перелом в области основания зуба
• Тип III: косой перелом, распространяющийся с основания зуба на тело С2
б) Визуализация:
1. Общие характеристики перелома зубовидного отростка второго шейного позвонка (С2):
• Наиболее значимый диагностический признак:
о Рентгенография в боковой проекции: переднее или заднее смещение дуги С1 относительно С2, отек превертебральных мягких тканей
о Линия перелома видна на рентгенограмме через открытый рот
2. Рентгенологические данные:
• Рентгенография:
о Тип I: косой перелом краниальной части зубовидного отростка на рентгенограмме в прямой проекции
о Тип II:
— Прозрачная линия перелома, проходящая через основание зуба
— Заднее смещение дуги С1 и зубовидного отростка относительно тела С2
о Тип III:
— Прозрачная линия перелома в области основания зубовидного отростка и распространяющаяся на тело С2
— Перелом может захватывать верхние суставные отростки С2
— Нарушение целостности дуги С2 на рентгенограмме в боковой проекции
о Все типы переломов: признаки отека превертебральных мягких тканей
3. Флюороскопия:
• Оценка стабильности фиксации в послеоперационном периоде
4. КТ при переломе зубовидного отростка второго шейного позвонка (С2):
• Бесконтрастная КТ:
о Отек мягких тканей кпереди от С2 в острых случаях
о Прозрачная линия перелома в области верхушки зуба (тип I), основания зуба (тип II) ± распространение на тело С2 (тип III)
• КТ-ангиография:
о Простейший скрининговый метод диагностики сосудистых нарушений при наличии показаний к подобному исследованию
5. МРТ при переломе зубовидного отростка второго шейного позвонка (С2):
• Т1-ВИ:
о Аномально низкий Т1 -сигнал костного мозга вследствие отека о Нарушение непрерывности кортикальной пластинки
о Может быть непосредственно виден кортикальный дефект в области перелома
о Увеличение объема превертебральных мягких тканей
• Т2-ВИ:
о Вариабельный или неоднородно гиперинтенсивный сигнал костного мозга, связанный с его отеком:
— Переломы, не сопровождающиеся компрессией костного вещества, и/или переломы с дистракционным механизмом травмы не всегда приводят к отечным изменениям костного мозга, что может стать причиной ложноотрицательного результата МРТ
о Гиперинтенсивный отек мягких тканей
о Деформация дурального мешка при переломах со смещением о Повреждение спинного мозга, если таковое имеет место, выглядит в Т2-режиме как очаге гиперинтенсивным сигналом
о Эпидуральные гематомы в острейший и острый период характеризуются, соответственно, гиперинтенсивным и гипоинтенсивным сигналом
6. Радиоизотопное исследование:
• Сцинтиграфия скелета:
о Усиление накопления изотопа наблюдается в фазу консолидации перелома, т. е. по истечении некоторого времени после травмы
о Метод может использоваться для оценки консолидации при подозрении на формирование после хирургической стабилизации ложного сустава
о У пациентов старше 75 лет или сильно ослабленных пациентов изменений активности изотопа может не быть от нескольких дней до двух недель после травмы
7. Рекомендации по визуализации перелома зубовидного отростка второго шейного позвонка (С2):
• Наиболее оптимальный метод диагностики:
о Бесконтрастная мультидетекторная КТ
• Протокол исследования:
о Стандартная рентгенография (боковая проекция, прямая через открытый рот) является первичным методом диагностики и позволяет выставить показания к КТ
о Тонкосрезовая (< 1 мм) КТ с реконструкцией изображений:
— Максимальное ускорение времени исследования с тем, чтобы минимизировать влияние движений на качество изображений
— Сагиттальные и фронтальные реконструкции изображений обязательны
о Фронтальные и сагиттальные Т1-ВИ, сагиттальные Т2-ВИ, сагиттальные STIR, аксиальные Т1-ВИ и аксиальные Т2 или Т2* для оценки морфологии перелома, смещения фрагментов, состояния связочного аппарата, отека мягких тканей
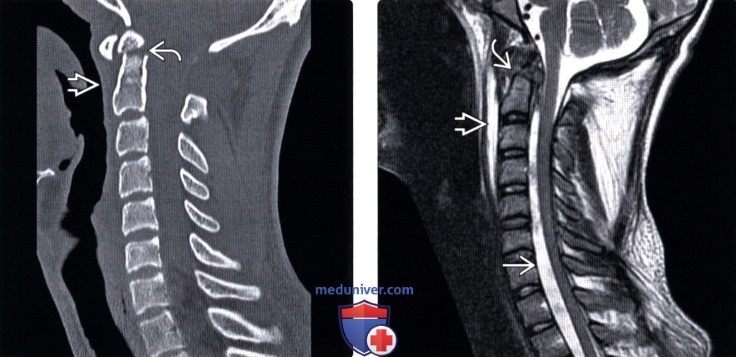
(Слева) КТ, сагиттальный-срез: типичный перелом зубовидного отростка I типа, линия перелома проходит горизонтально на уровне верхней части зубовидного отростка. Отмечается увеличение объема превертебральных мягких тканей.
(Справа) На сагиттальном Т2-ВИ этого же пациента определяется костный дефект верхней части зубовидного отростка при отсутствии, однако, признаков отека костного мозга. Превертебральные ткани увеличены в объеме и отечны. Также здесь видны распространенная вентральная эпидуральная гематома и псевдоменингоцеле, характеризующиеся гиперинтенсивным сигналом с минимальной гетерогенностью.
в) Дифференциальная диагностика перелома зубовидного отростка второго шейного позвонка (С2):
1. Зубовидная кость:
• Зубовидный отросток замещен косточкой, которая отделена от тела С2
• Косточка имеет полноценный кортикальный слой со всех сторон
• Отсутствует отек мягких тканей
• Отсутствие травмы в анамнезе, болевого синдрома
2. Патологический перелом С2:
• Патологический перелом С2 может затрагивать в т.ч. и зубовидный отросток
• Причинами его могут быть метастатическое поражение, инфекция или воспалительные (ревматоидные)заболевания
3. Ревматоидный артрит: подвывих С1/С2:
• Пролиферация синовиальной оболочки, приводящая к эрозивным изменениям зубовидного отростка
• Гипермобильность, подвывихи
4. Терминальная косточка:
• Отсутствие слияния терминальной косточки (эпифиз верхушки зуба) с основной массой зубовидного отростка, диагностируемое в возрасте старше 12 лет
5. Врожденный анатомический вариант: третий мыщелок затылочной кости (condylus tertius):
• Одно из нескольких аномальных костных образований в области большого затылочного отверстия, формирующееся из эмбриональных остатков первого склеротома
• Срединный костный вырост передней губы большого затылочного отверстия, который может сочленяться с зубовидным отростком и симулировать I тип перелома зуба
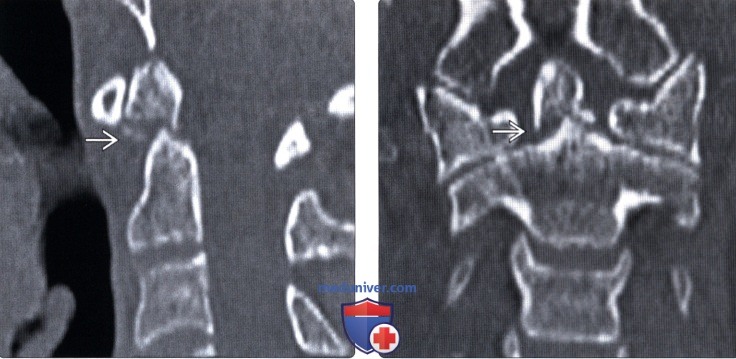
(Слева) КТ, сагиттальный-срез: перелом основания зубовидного отростка В (II тип). Фрагмент зуба умеренно смещен кпереди.
(Справа) На фронтальном КТ-срезе этого же пациента видно, что фрагмент зубовидного отростка несколько смещен вправо.
г) Патология:
1. Общие характеристики перелома зубовидного отростка второго шейного позвонка (С2):
• Этиология:
о Внезапное смещение головы вперед или назад при фиксированной и выпрямленной шее и блокированных межпозвонковых сочленениях
о Остеопороз у лиц старческого возраста предрасполагает к возникновению переломов II типа и развитию ложного сустава
• Сочетанные травмы:
о Переломы зубовидного отростка I типа редко встречаются изолированно, обычно они являются частью более обширного повреждения краниоцервикальной области
• Эмбриология: анатомия:
о С2 позвонок образуется из пяти первичных и одного вторичного центра оссификации
о Зубовидная кость представляет собой незакрытый зубоцентральный синхондроз, который в норме закрывается в возрасте 5-7 лет, нередко причиной формирования зубовидной кости становится как раз перелом, проходящий через зону синхондроза до его закрытия, который остался в свое время нераспознанным
о Линия перелома II типа проходит через зону слияния центров оссификации зубовидного отростка и тела С2 позвонка
о Терминальная косточка представляет собой вторичный центр оссификации верхушки зубовидного отростка, который обычно сливается с основной массой зубовидного отростка к 12 годам
2. Стадирование, степени и классификация перелома зубовидного отростка второго шейного позвонка (С2):
• Anderson и D’Alonzo (1974):
о Тип I: косой перелом краниальной части зубовидного отростка
о Тип II: перелом основания зубовидного отростка вблизи перехода его в тело позвонка
о Тип III: перелом зубовидного отростка, переходящий на тело позвонка
• Модификация Hadley (1988):
о Тип IIА: оскольчатый перелом основания зубовидного отростка с образованием свободных костных фрагментов
• Модификация Grauer (2005):
о Тип IIА: простой перелом без смещения или с минимальным смещением, показана внешняя иммобилизация
о Тип IIВ: перелом со смещением, линия перелома направлена спереди сверху вниз и назад либо поперечная, при достижении репозиции показана передняя стабилизация винтом
о Тип IIС: линия перелома направлена спереди снизу назад и вверх, оскольчатый характер перелома, показание к задней стабилизации и спондилодезу
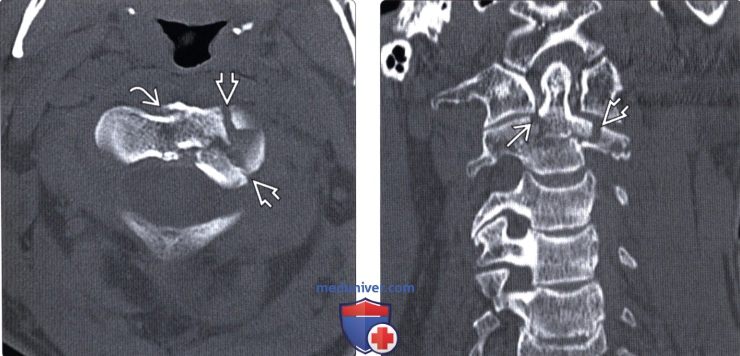
(Справа) КТ, сагиттальный-срез: признаки многооскольчатого перелома основания зубовидного отростка, продолжающегося на тело и боковую массу С2 (тип III перелома зубовидного отростка).
(Справа) Фронтальный КТ-срез этого же пациента: перелом зубовидного отростка III типа с распространением от основания зуба В через тело С2 на его левую боковую массу.
д) Клинические особенности:
1. Клиническая картина перелома зубовидного отростка второго шейного позвонка (С2):
• Наиболее распространенные симптомы/признаки: О Боль в шее
• Другие симптомы/признаки:
о Миелопатия
• Внешний вид пациента:
о Нередко это лица старческого возраста, пациенты с остеопорозом
о Единственными симптомами у лиц старческого возраста, не имеющих в анамнезе сколь бы то ни было значимого эпизода травмы, могут быть перемежающаяся клиника поражения длинных проводящих путей спинного мозга и спастичность конечностей, клинически перелом в таком случае может быть пропущен
2. Демография:
• Эпидемиология:
о 7-17% всех переломов шейного отдела позвоночника
3. Течение заболевания и прогноз:
• Формирование ложного сустава или фиброзное сращение перелома у пациентов старческого возраста
• Ложные суставы очень часто формируются у пациентов старческого возраста:
о При длительной иммобилизации может наступить фиброзное сращение
• Сращение перелома приводит к восстановлению стабильности сегмента
4. Лечение перелома зубовидного отростка второго шейного позвонка (С2):
• Выбор метода лечения определяется характером перелома
• Переломы I типа:
о Обычно стабильные:
— Нестабильные повреждения возникают при дистракционном механизме травмы
о Лечение ограничивается простой иммобилизацией
• Переломы II типа:
о С большой долей вероятности заканчиваются формированием ложного сустава
о Для восстановления стабильности позвоночника может быть показан спондилодез
• Переломы III типа:
о Показана тракция с последующей иммобилизацией, ложные суставы формируются редко
е) Диагностическая памятка:
1. Следует учесть:
• МРТ в режиме STIR позволяет выявить отек мягких тканей превер-тебральной области (при ложных суставах отсутствует)
о Отек костного мозга нельзя считать надежным признаком перелома, поскольку он может отсутствовать, например, при дистракционных повреждениях
• Сагиттальные и фронтальные Т1-ВИ позволяют увидеть нарушение целостности костных образований и оценить выраженность смещения:
о В острых случаях будет отмечаться потеря интенсивности сигнала костного мозга
о Нормальный сигнал костного мозга свидетельствует о наличии ложного сустава
• Для оценки стабильности позвоночника выполняется рентгенография в положении сгибания/разгибания
2. Советы по интерпретации изображений:
• Склерозированные края фрагментов зубовидного отростка свидетельствуют в пользу ложного сустава или уже застарелого перелома
• Оценивать целостность связочного аппарата следует по аксиальным Т2-ВИ высокого разрешения
ж) Список использованной литературы:
1. Brinckman МА et al: Marrow edema variability in acute spine fractures. Spine J. ePub, 2014
2. Ryken TC et al: Management of isolated fractures of the axis in adults. Neurosurgery. 72 Suppl 2:132-50, 2013
3. Patel AA et al: Surgical treatment of unstable type II odontoid fractures in skeletally mature individuals. Spine (Phila Pa 1976). 35(21 Suppl): S209-18, 2010
4. Pryputniewicz DM et al: Axis fractures. Neurosurgery. 66(3 Suppl):68-82, 2010
5. Smith HE et al: Trends in epidemiology and management of type II odontoid fractures: 20-year experience at a model system spine injury tertiary referral center. J Spinal Disord Tech. 23(8):501-5, 2010
6. Koech F et al: Nonoperative management of type II odontoid fractures in the elderly. Spine (Phila Pa 1976). 33(26):2881-6, 2008
7. Shears E et al: Surgical versus conservative management for odontoid fractures. Cochrane Database Syst Rev. (4): CD005078, 2008
8. Klimo P Jr et al: Cervical spine trauma in the pediatric patient. Neurosurg Clin N Am. 18(4):599-620, 2007
9. Grauer JN et al: Proposal of a modified, treatment-oriented classification of odontoid fractures. Spine J. 5(2): 123-9, 2005
10. Muller EJ et al: Non-rigid immobilisation of odontoid fractures. Eur Spine J. 1 2(5):522-5, 2003
11. Rao PV: Median (third) occipital condyle. Clin Anat. 15(2): 148-51,2002
12. Martin-FerrerS: Odontoid fractures. J Neurosurg. 95(1 Suppl): 1 58-9, 2001
13. Sasso RC: C2 dens fractures: treatment options. J Spinal Disord. 14(5):455-63, 2001
14. Hadley MN et al: New subtype of acute odontoid fractures (type IIA). Neurosurgery. 22(1 Pt 1):67-71, 1988
15. Anderson LD et al: Fractures of the odontoid process of the axis. J Bone Joint Surg Am. 56(8):1663-74, 1974
— Также рекомендуем «КТ взрывного перелома второго шейного позвонка (С2)»
Редактор: Искандер Милевски. Дата публикации: 30.7.2019
Источник
ÐÑе Ð²Ð¸Ð´Ñ Ð¿ÐµÑеломов позвоноÑника оÑноÑÑÑÑÑ Ðº каÑегоÑии ÑÑжелÑÑ ÑÑавм, коÑоÑÑе ÑÑебÑÑÑ Ð¾ÑвеÑÑÑвенного Ð¿Ð¾Ð´Ñ Ð¾Ð´Ð° к леÑÐµÐ½Ð¸Ñ Ð¸ длиÑелÑной ÑеабилиÑаÑии. ÐеÑелом зÑбовидного оÑÑоÑÑка вÑоÑого Ñейного позвонка â оÑобо ÑÑжÑлÑй вид повÑеждениÑ, коÑоÑÑй из-за оÑобого, «конеÑного» Ñипа его кÑовоÑнабжениÑ, доволÑно ÑаÑÑо не ÑÑаÑÑаеÑÑÑ Ð¸ ÑÑебÑÐµÑ Ñ Ð¸ÑÑÑгиÑеÑкого вмеÑаÑелÑÑÑва.
Ð¡Ð»Ð¾Ð¼Ñ Ð·Ñбовидного оÑÑоÑÑка (зÑба) 2-го позвонка Ñеи, коÑоÑÑй полÑÑил именное название ÐкÑÐ¸Ñ ÐºÐ¾Ð´Ð¸ÑÑÑÑÑÑ Ð ÐÐÐ 10 ÑиÑÑом S12.1 и ÑоÑÑавлÑÑÑ Ð¾ÐºÐ¾Ð»Ð¾ 10 % ÑлÑÑаев Ð¾Ñ Ð²ÑÐµÑ ÑÑавмаÑиÑеÑÐºÐ¸Ñ Ð¿Ð¾Ð²Ñеждений Ñейного оÑдела и пÑиблизиÑелÑно 2 % Ð¾Ñ Ð²ÑÐµÑ Ð¿ÐµÑеломов позвоноÑного ÑÑолба.
ÐÑимеÑно половина поÑÑÑадавÑÐ¸Ñ â ÑÑо деÑи до 8 Ð»ÐµÑ Ð¸ лÑди пÑеклоннÑÑ Ð³Ð¾Ð´Ð¾Ð². РиÑÑнки, ÑоÑо и видео в ÑÑой ÑÑаÑÑе помогÑÑ ÑоÑÑавиÑÑ Ð¾Ð±ÑÑÑ ÐºÐ°ÑÑÐ¸Ð½Ñ Ð¾ данном виде повÑеждениÑ, меÑÐ¾Ð´Ð°Ñ ÐµÐ³Ð¾ леÑÐµÐ½Ð¸Ñ Ð¸ ÑеабилиÑаÑии.

ÐеÑÑ Ð½Ð¸Ðµ позвонки Ñеи и ÐÑб ÐкÑиÑа, на коÑоÑÑй «надеÑ» ÐÑÐ»Ð°Ð½Ñ (вид Ñзади)
ÐÑиÑÐ¸Ð½Ñ Ð¿Ð¾Ð»ÑÑÐµÐ½Ð¸Ñ Ð¿Ð¾Ð²Ñеждений
Ðаков ÑоÑнÑй Ð±Ð¸Ð¾Ð¼ÐµÑ Ð°Ð½Ð¸ÑеÑкий Ð¼ÐµÑ Ð°Ð½Ð¸Ð·Ð¼ воздейÑÑвиÑ, пÑи коÑоÑом Ð²Ð¾Ð·Ð½Ð¸ÐºÐ°ÐµÑ Ð¿ÐµÑелом зÑбовидного оÑÑоÑÑка Ñейного позвонка, до ÑÐ¸Ñ Ð¿Ð¾ не ÑÑно. ÐеÑоÑÑнее вÑего ÑÐ»Ð¾Ð¼Ñ Ð¾Ð±ÑазÑÑÑÑÑ Ð² ÑезÑлÑÑаÑе ÑилÑного ÑгибаÑелÑно-ÑазгибаÑелÑного воздейÑÑÐ²Ð¸Ñ Ñ Ð¾Ð´Ð½Ð¾Ð²Ñеменной ÑоÑаÑией и боковÑм наклоном головÑ.

ÐоÑледÑÑÐ²Ð¸Ñ Ð¿Ð¾Ñле ÑÑÐ°Ð²Ð¼Ñ Ð·Ð°Ð²Ð¸ÑÐ¸Ñ Ð¾Ñ Ð½Ð°Ð»Ð¸ÑÐ¸Ñ Ð¸ велиÑÐ¸Ð½Ñ ÑмеÑÐµÐ½Ð¸Ñ Ð¾Ñломка
Ðо ÑÑаÑиÑÑике ÐÐÐ, за поÑледние 20 леÑ, Ð´Ð¾Ð»Ñ Ð¿ÐµÑеломов зÑбовидного оÑÑоÑÑка, полÑÑеннÑÑ Ð² ÑезÑлÑÑаÑе доÑожно-ÑÑанÑпоÑÑнÑÑ Ð¿ÑоиÑÑеÑÑвий, возÑоÑла до 80%.
ÐÑо обÑÑÑнÑеÑÑÑ:
- пÑогÑеÑÑом в облаÑÑи авÑомобилеÑÑÑоениÑ;
- ÑвелиÑением колиÑеÑÑва лÑдей, полÑзÑÑÑÐ¸Ñ ÑÑ Ð»Ð¸ÑнÑм авÑоÑÑанÑпоÑÑом;
- повÑÑением доли ÑÑжÑлÑÑ ÑÑанÑпоÑÑнÑÑ ÑÑавм;
- знаÑиÑелÑнÑм ÑлÑÑÑением возможноÑÑей аппаÑаÑной медиÑинÑкой диагноÑÑики.
Ðажно! ÐÑли Ð²Ñ ÑÑали ÑвидеÑелем аваÑии или неÑÑаÑÑного ÑлÑÑаÑ, пÑи коÑоÑÑÑ Ð²ÐµÑоÑÑен пеÑелом Ñеи, пÑоконÑÑолиÑÑйÑе, ÑÑÐ¾Ð±Ñ Ð¿Ð¾ÑÑÑадавÑий, до моменÑа пÑиезда медиÑинÑкой помоÑи или ÑпаÑаÑелÑной бÑигадÑ, ÑÐ¾Ñ ÑанÑл неподвижное ÑоÑÑоÑние. Цена даже малейÑего повоÑоÑа Ð³Ð¾Ð»Ð¾Ð²Ñ â паÑÐ°Ð»Ð¸Ñ Ð¸Ð»Ð¸ леÑалÑнÑй иÑÑ Ð¾Ð´.
ÐлаÑÑиÑикаÑиÑ
ÐеÑелом оÑÑоÑÑков ÑейнÑÑ Ð¿Ð¾Ð·Ð²Ð¾Ð½ÐºÐ¾Ð² вÑÑÑеÑаеÑÑÑ Ð½Ðµ ÑлиÑком ÑаÑÑо. ЧаÑе вÑего ломаÑÑÑÑ Ð½ÐµÐ¿ÑоÑнÑе, ÑиÑокие дÑжки. ÐÐ»Ñ Ð½Ð¸Ñ Ð´Ð¾ÑÑаÑоÑно пеÑеÑазгибаниÑ, пÑÑмого ÑдаÑа или неÑдаÑного пÑÐ¸Ð·ÐµÐ¼Ð»ÐµÐ½Ð¸Ñ Ð½Ð° головÑ.
Ðднако и леÑение, и воÑÑÑановление, и возможнÑе оÑÐ»Ð¾Ð¶Ð½ÐµÐ½Ð¸Ñ Ð¿Ð¾Ñле ÑÐ°ÐºÐ¸Ñ Ð¿Ð¾Ð²Ñеждений легÑе, Ñем поÑле ÑÑавм Ñел позвонков, в Ñом ÑиÑле и изломов Ñакой ÑникалÑной облаÑÑи, как ÐÑб ÐкÑиÑа.

СиÑÑемаÑизаÑÐ¸Ñ Ð¸Ð·Ð»Ð¾Ð¼Ð¾Ð² ÐÑба ÐкÑиÑа по Anderson-D’Alonzo
ÐлаÑÑиÑикаÑией, пÑедложенной ÐндеÑÑоном и Ðлонзо в 1974 годÑ, полÑзÑÑÑÑÑ Ð²Ð¾ вÑÑм миÑе до ÑÐ¸Ñ Ð¿Ð¾Ñ.
Ðни пÑедложили ÑледÑÑÑÑÑ Ð³ÑадаÑÐ¸Ñ Ð¸Ð·Ð»Ð¾Ð¼Ð¾Ð²:
- I Ñип â коÑой или попеÑеÑнÑй Ñлом веÑÑ ÑÑки ÐÑба, ÑÑабилÑнÑй вид пеÑеломов, вÑÑÑеÑаÑÑийÑÑ Ð² 2 % ÑлÑÑаев;
- II Ñип â Ñлом оÑÐ½Ð¾Ð²Ð°Ð½Ð¸Ñ Ð·Ñбовидного оÑÑоÑÑка, ÑÐ°Ð¼Ð°Ñ ÑаÑпÑоÑÑÑанÑÐ½Ð½Ð°Ñ (60%), опаÑно неÑÑабилÑÐ½Ð°Ñ ÑазновидноÑÑÑ Ð¿Ð¾Ð²ÑеждениÑ;
- III Ñип â оÑноÑиÑелÑно неÑÑабилÑнÑй излом, возникаÑÑий в 37% ÑлÑÑаев и пÑÐ¾Ñ Ð¾Ð´ÑÑий ниже оÑÐ½Ð¾Ð²Ð°Ð½Ð¸Ñ Ð·Ñбовидного оÑÑоÑÑка, коÑоÑÑй Ð¼Ð¾Ð¶ÐµÑ ÑаÑпÑоÑÑÑанÑеÑÑÑ Ð½Ð° Ð¾Ð´Ð½Ñ Ð¸Ð»Ð¸ обе ÑÑÑÑавнÑе ÑаÑеÑоÑнÑе плоÑадки.
ÐÑÑавÑийÑÑ 1% â ÑÑо веÑÑикалÑнÑй, ÑоÑаÑионно-неÑÑабилÑнÑй Ñлом ÐÑба ÐкÑиÑа. Ðго диагноÑÑика ÑÑала возможной благодаÑÑ ÑиÑÐ¾ÐºÐ¾Ð¼Ñ ÑаÑпÑоÑÑÑÐ°Ð½ÐµÐ½Ð¸Ñ Ð°Ð¿Ð¿Ð°ÑаÑов ÐТ и ÐРТ.
РиÑÑоÑии болезни вÑÐ°Ñ Ñакже опиÑÑÐ²Ð°ÐµÑ Ð½Ð°Ð»Ð¸Ñие, напÑавление и ÑÑÐµÐ¿ÐµÐ½Ñ ÑмеÑÐµÐ½Ð¸Ñ Ð¾Ð±Ð»Ð¾Ð¼ÐºÐ° по ÑиÑине и под Ñглом. ÐÑли пÑоизоÑÑл оÑколÑÑаÑÑй пеÑелом ÐÑба, Ñо он клаÑÑиÑиÑиÑÑеÑÑÑ ÐºÐ°Ðº IIа.
СимпÑомаÑика
ÐÑоÑÐ²Ð»ÐµÐ½Ð¸Ñ Ð¸ ÑимпÑÐ¾Ð¼Ñ Ð¿Ñи Ñломе зÑбовидного оÑÑоÑÑка вÑоÑого позвонка Ñеи напÑÑмÑÑ Ð·Ð°Ð²Ð¸ÑÑÑ Ð¾Ñ Ñипа пеÑелома, велиÑÐ¸Ð½Ñ Ð¸ напÑÐ°Ð²Ð»ÐµÐ½Ð¸Ñ ÑмеÑÐµÐ½Ð¸Ñ ÐºÐ¾ÑÑного ÑÑагменÑа.

ÐолÑной Ñ Ð½ÐµÑаÑпознаннÑм пеÑеломом зÑба С2 II Ñипа без ÑмеÑÐµÐ½Ð¸Ñ Â«Ñ Ð¾Ð´Ð¸Ñ ÑÑдом Ñо ÑмеÑÑÑÑ»
ÐÐ»Ñ ÑÑавм без ÑмеÑÐµÐ½Ð¸Ñ Ñ Ð°ÑакÑеÑно:
- незнаÑиÑелÑнÑе болевÑе оÑÑÑÐµÐ½Ð¸Ñ Ð² веÑÑ Ð½ÐµÐ¹ ÑаÑÑи Ñеи, поÑвлÑÑÑиеÑÑ Ð¸Ð»Ð¸ Ñлегка ÑÑиливаÑÑиеÑÑ Ð²Ð¾ вÑÐµÐ¼Ñ Ð´Ð²Ð¸Ð¶ÐµÐ½Ð¸Ñ Ð³Ð¾Ð»Ð¾Ð²Ð¾Ð¹, но пÑи ÑÑом оÑÐµÐ½Ñ Ð±ÑÑÑÑо иÑÑезаÑÑие;
- незнаÑиÑелÑнÑй локалÑнÑй диÑкомÑоÑÑ Ð²Ð¾ вÑÐµÐ¼Ñ Ð°ÐºÑа глоÑаниÑ;
- ÑлабовÑÑаженнÑй и кÑаÑковÑеменнÑй болевой ÑиндÑом, возникаÑÑий во вÑÐµÐ¼Ñ ÑиÑокого оÑкÑÑÐ²Ð°Ð½Ð¸Ñ ÑÑа;
- возможно полное оÑÑÑÑÑÑвие болей или даже диÑкомÑоÑÑнÑÑ Ð¾ÑÑÑений, а Ñакже ÐºÐ°ÐºÐ¸Ñ -либо огÑаниÑений в движениÑÑ Ð³Ð¾Ð»Ð¾Ð²Ñ Ð¸Ð»Ð¸ ÑÑловиÑа в Ñелом.
Ðнимание! ÐÐ·Ð»Ð¾Ð¼Ñ Ð·Ñбовидного оÑÑоÑÑка без ÑмеÑениÑ, из-за мÑгкоÑÑи ÑимпÑомаÑиÑеÑкой каÑÑинÑ, могÑÑ Ð±ÑÑÑ Ð½ÐµÑаÑпознаннÑми. ÐÑбой ÑолÑок, неоÑÑоÑожнÑй Ñаг или движение, неоÑÑоÑожнÑй Ñаг, дополниÑелÑное повÑеждение могÑÑ Ð¾ÐºÐ¾Ð½ÑиÑÑÑ ÑмеÑением коÑÑнÑÑ Ð¾Ð±Ð»Ð¾Ð¼ÐºÐ¾Ð², Ñдвигом пеÑвого Ñейного позвонка.
ÐоÑледÑÑÑÐ°Ñ Ð·Ð° ÑÑим компÑеÑÑÐ¸Ñ Ñпинного мозга вÑÐ·Ð¾Ð²ÐµÑ ÑооÑвеÑÑÑвÑÑÑие клиниÑеÑкие поÑÐ²Ð»ÐµÐ½Ð¸Ñ Ð¸Ð»Ð¸ пÑиведÑÑ Ðº Ð²Ð½ÐµÐ·Ð°Ð¿Ð½Ð¾Ð¼Ñ Ð»ÐµÑалÑÐ½Ð¾Ð¼Ñ Ð¸ÑÑ Ð¾Ð´Ñ.
ÐÑи пеÑÐµÐ»Ð¾Ð¼Ð°Ñ Ñо ÑмеÑением Ð²Ð¾Ð·Ð¼Ð¾Ð¶Ð½Ñ ÑледÑÑÑие пÑоÑвлениÑ:
- оÑÑÑÑе боли пÑи попÑÑке ÑÐ°Ð·Ð³Ð¸Ð±Ð°Ð½Ð¸Ñ Ñеи;
- пÑиÑÑÑпообÑазнÑе болевÑе ÑÑ Ð²Ð°Ñки в ÑоÑÑоÑнии Ð¿Ð¾ÐºÐ¾Ñ Ð² облаÑÑи нижней или веÑÑ Ð½ÐµÐ¹ ÑаÑÑи Ñеи и заÑÑлка, оÑдаÑÑие в гоÑло и ÑÑи.
- наÑÑÑение ÑÑвÑÑвиÑелÑноÑÑи, ÑлабоÑÑÑ Ð¸ онемение ÑÑк и ног или Ð¸Ñ ÑпаÑÑиÑеÑкий ÑеÑÑапаÑез;
- ÑаÑÑÑÑойÑÑва ÑÑнкÑиониÑÐ¾Ð²Ð°Ð½Ð¸Ñ Ð¾Ñганов, ÑаÑположеннÑÑ Ð² ÑазÑ;
- Ñбой дÑÑ Ð°ÑелÑнÑÑ Ð´Ð²Ð¸Ð¶ÐµÐ½Ð¸Ð¹;
- наÑÑÑение вкÑÑа, ÑложноÑÑÑ Ñ Ð¾ÑкÑÑванием ÑÑа и глоÑанием;
- невнÑÑноÑÑÑ ÑеÑи;
- онемение лиÑа, паÑÐ°Ð»Ð¸Ñ Ð¼ÑÑÑ, иннеÑвиÑÑемÑÑ Ð»Ð¸ÑевÑм неÑвом (паÑÐ°Ð»Ð¸Ñ Ðелла).
ÐÑи вÑоÑиÑнÑÑ ÑÐ´Ð²Ð¸Ð³Ð°Ñ Ð·Ñбовидного оÑÑоÑÑка, а Ñакже из-за недоÑÑаÑоÑноÑÑи кÑовообÑаÑÐµÐ½Ð¸Ñ Ð² облаÑÑи пÑодолговаÑого мозга, Ñ Ð¿Ð°ÑиенÑов возможно ÑазвиÑие Ð¿Ð¾Ð·Ð´Ð½Ð¸Ñ ÑпинномозговÑÑ ÑаÑÑÑÑойÑÑв и пиÑамидалÑной недоÑÑаÑоÑноÑÑи â ÑимпÑома балеÑинÑ.
ÐиагноÑÑика

ÐалиÑие невÑологиÑеÑкой ÑимпÑомаÑики â показание к вÑÐ¿Ð¾Ð»Ð½ÐµÐ½Ð¸Ñ ÐРТ
ÐÑновнÑе диагноÑÑиÑеÑкие меÑодики Ð´Ð»Ñ Ð´Ð°Ð½Ð½Ð¾Ð³Ð¾ вида повÑÐµÐ¶Ð´ÐµÐ½Ð¸Ñ â ÑÑо ÐТ Ñ ÐºÐ¾ÑÑнÑм алгоÑиÑмом ÑеконÑÑÑÑкÑии, акÑиалÑÐ½Ð°Ñ ÐТ Ñ Ð·Ð¾Ð½Ð¾Ð³ÑаÑией, коÑонаÑÐ½Ð°Ñ ÐТ, ÐРТ, воÑÑ Ð¾Ð´ÑÑÐ°Ñ Ð¼Ð¸ÐµÐ»Ð¾Ð³ÑаÑиÑ. ÐÑли Ð½ÐµÑ Ð²Ð¾Ð·Ð¼Ð¾Ð¶Ð½Ð¾ÑÑи диагноÑÑиÑоваÑÑ Ð¿ÐµÑелом оÑÑоÑÑка Ñейного позвонка â ÐÑба ÐкÑиÑа, Ñ Ð¿Ð¾Ð¼Ð¾ÑÑÑ ÐºÐ¾Ð¼Ð¿ÑÑÑеÑной ÑомогÑаÑии, Ñо ÑÑоÑнение диагноза вÑполнÑеÑÑÑ Ð¿Ð¾ опÑеделÑнной ÑÑ ÐµÐ¼Ðµ.
ÐнÑÑÑÑкÑÐ¸Ñ Ñакова:
- СнаÑала делаеÑÑÑ 2 ÑенÑгеновÑÐºÐ¸Ñ Ñнимка â ÑÐ±Ð¾ÐºÑ Ð¸ ÑеÑез ÑоÑ.
- ÐÑли еÑÑÑ ÑомнениÑ, Ñо вÑполнÑÑÑÑÑ ÑÑнкÑионалÑнÑе Ñнимки в позиÑиÑÑ ÑÐ³Ð¸Ð±Ð°Ð½Ð¸Ñ Ð¸ ÑазгибаниÑ. ÐоÑколÑÐºÑ Ñакие движениÑ, даже пÑи заÑÑаÑелÑÑ Ð¿ÐµÑÐµÐ»Ð¾Ð¼Ð°Ñ , пÑедÑÑавлÑÑÑ ÑгÑÐ¾Ð·Ñ Ð¶Ð¸Ð·Ð½Ð¸, Ñо в ÑÑой пÑоÑедÑÑе обÑзаÑелÑно пÑÐ¸Ð½Ð¸Ð¼Ð°ÐµÑ ÑÑаÑÑие леÑаÑий Ñ Ð¸ÑÑÑг.
Ð ÑведениÑ. ÐолÑÑие заÑÑÑÐ´Ð½ÐµÐ½Ð¸Ñ Ð² поÑÑановке веÑного диагноза возникаÑÑ Ð²Ð¾ вÑÐµÐ¼Ñ Ð´Ð¸Ð°Ð³Ð½Ð¾ÑÑиÑÐ¾Ð²Ð°Ð½Ð¸Ñ Ð´ÐµÑей до 7 Ð»ÐµÑ â Ñ Ð½Ð¸Ñ Ð¾ÑкÑÑÑа Ð»Ð¸Ð½Ð¸Ñ ÑÐ¸Ð½Ñ Ð¾Ð½Ð´Ñоза в Ñеле вÑоÑого Ñейного позвонка, коÑоÑÑÑ Ð¾ÑибоÑно можно пÑинÑÑÑ Ð·Ð° Ñлом. Также вÑзÑÐ²Ð°ÐµÑ Ð·Ð°ÑÑÑÐ´Ð½ÐµÐ½Ð¸Ñ Ð´Ð¸Ð°Ð³Ð½Ð¾ÑÑика пеÑеломов зÑбовидного оÑÑоÑÑка Ñ Ð¿ÑеклоннÑÑ Ð»Ñдей Ñ Ð¾ÑÑеопенией в ÑÑой облаÑÑи.
ÐеÑение

ÐппаÑÐ°Ñ Ð¸ поддеÑживаÑÑий оÑÑез Ñипа Halo
ÐÑÐ±Ð¾Ñ ÑакÑики леÑÐµÐ½Ð¸Ñ Ñакже завиÑÐ¸Ñ Ð¾Ñ Ð²Ð¸Ð´Ð° полÑÑенной ÑÑÐ°Ð²Ð¼Ñ Ð¸ налиÑÐ¸Ñ ÑмеÑениÑ:
- ÐеÑÐµÐ»Ð¾Ð¼Ñ Ð²ÐµÑÑ ÑÑки зÑбовидного оÑÑоÑÑка (I Ñип) леÑаÑÑÑ ÐºÐ¾Ð½ÑеÑваÑивно â головодеÑжаÑÐµÐ»Ñ Ñ Ð¿ÐµÑедним и задним козÑÑÑком ноÑÑÑ Ð¾ÐºÐ¾Ð»Ð¾ 4 меÑÑÑев.
- ÐÑи пеÑÐµÐ»Ð¾Ð¼Ð°Ñ II Ñипа без ÑмеÑÐµÐ½Ð¸Ñ ÑÑÐ°Ð·Ñ Ð¶Ðµ надеваÑÑ Ð¸Ð¼Ð¼Ð¾Ð±Ð¸Ð»Ð¸Ð·Ð°ÑионнÑй аппаÑÐ°Ñ Halo, но еÑли еÑÑÑ ÑмеÑение, в Ñом ÑиÑле и пÑи пеÑÐµÐ»Ð¾Ð¼Ð°Ñ Ñо ÑмеÑением III Ñипа, Ñо пеÑед ÑÑим пÑибегаÑÑ Ðº вÑÑÑÐ¶ÐµÐ½Ð¸Ñ Ð¿ÐµÑлÑй ÐлиÑÑона или к ÑкелеÑÐ½Ð¾Ð¼Ñ Ð²ÑÑÑÐ¶ÐµÐ½Ð¸Ñ Ð·Ð° ÑеменнÑе бÑгÑÑ. СÑок до пеÑвого конÑÑолÑного Ñнимка, поÑле коÑоÑого возможно бÑÐ´ÐµÑ ÑнÑÑÑ ÑдеÑживаÑÑий аппаÑаÑнÑй воÑоÑник â полгода. ÐÑли ÑÑаÑение не пÑоизоÑло, Ñо иммобилизаÑÐ¸Ñ Ð¿ÑодлеваÑÑ ÐµÑе на 4-6 меÑÑÑев.
- ÐÑи пеÑеломаÑ
без ÑмеÑÐµÐ½Ð¸Ñ III Ñипа иммобилÐ?
