Перелом зубовидного отростка степень тяжести
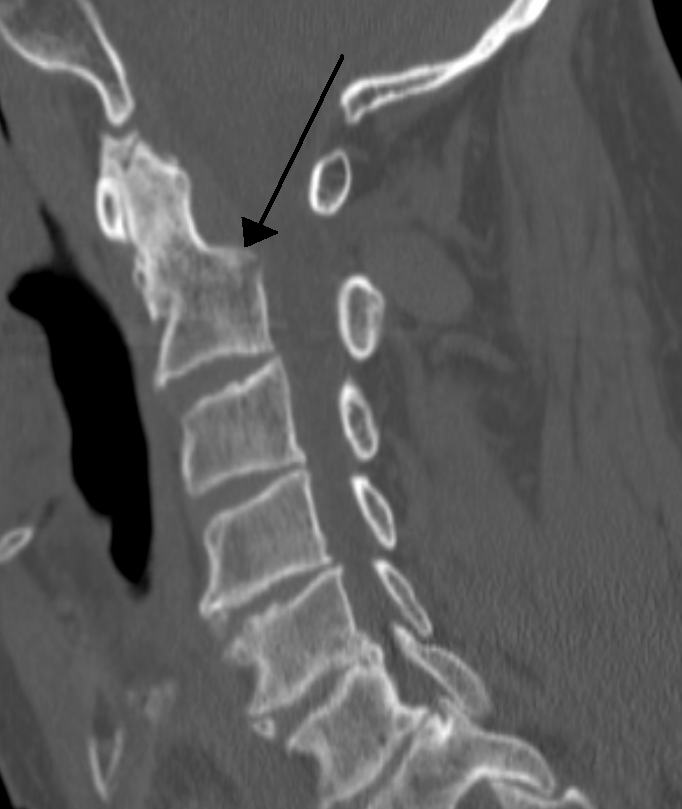
| Перелом зубовидного отростка | |
|---|---|
| Спиральная компьютерная томограмма перелома основания зубовидного отростка (тип II) со смещением | |
| МКБ-10 | S12.112.1 |
| МКБ-9 | 805.02805.02 |
Перелом зубовидного отростка — перелом зубовидного отростка II шейного позвонка. Может возникать при дорожно-транспортных происшествиях, либо при падении[1].
Механизм возникновения[править | править код]
Точный механизм переломов зубовидного отростка остаётся невыясненным. По всей видимости он включает в себя элементы сгибания, разгибания и ротации[2].
Классификация[править | править код]
Общепризнанной является классификация предложенная L. D. Anderson и R. T. D`Alonzo в 1974 году[3]. Она предполагает выделение трёх типов переломов зубовидного отростка[2].
- Тип I характеризуется наличием линии перелома на верхушке зуба. Встречается редко, в около 5 % случаев всех переломов данного анатомического образования[2].
- При типе II (более 60 %) линия перелома расположена на границе зубовидного отростка и тела позвонка[2].
- Тип III (около 30 %) предполагает отрыв зубовидного отростка вместе с частью тела эпистрофея[2].
Также достаточно информативной является классификация по А. А. Луцику, Н. К. Раткину и Н. М. Никитину 1998 года[4]:
1. Переломы через основание зуба:
а) без смещения;
б) со смещением:
— кпереди;
— кзади;
— под углом
2. Переломы шейки зубовидного отростка:
а) без смещения;
б) со смещением:
— кпереди;
— кзади;
— кнаружи;
— под углом;
— с диастазом
3. Переломы верхушки зубовидного отростка
4. Переломы через рудиментарный диск — остеоэпифизеолизы.
Клиническая симптоматика[править | править код]
Большинство пострадавших предъявляют жалобы на боль в шее и невозможность движений головы. Характерно ощущение обособленности головы от позвоночника. Многие придерживают голову во время ходьбы руками, чтобы исключить непроизвольные движения. Клинические симптомы могут варьировать от квадриплегии и вовлечения в процесс дыхательных центров продолговатого мозга до незначительных чувствительных и двигательных расстройств[2][4]. Особенностью переломов зубовидного отростка является возникновение в ряде случаев указанных симптомов в поздние сроки после травмы[4].
Диагностика[править | править код]
Диагностика заболевания включает наличие клинической симптоматики, данных пальпации, рентгенографии в 2-х проекциях (боковой и прямой через открытый рот) и компьютерной томографии. На снимках могут определяться линия перелома, наличие смещения, а также увеличение тени превертебральной ткани на уровне переднего бугорка атланта[4].
Лечение[править | править код]
Лечение может быть либо консервативным, либо оперативным. Переломы типа I требуют иммобилизации с помощью шейного воротника в течение 6-8 недель[5]. При переломах типа II могут применяться шейные ортезы Halo, либо проведение винтов, которые обеспечивают фиксацию отломка. Показано, что наиболее эффективными в контексте стабилизации отломков являются ранние операции. Затягивание проведения операции приводит к значительному уменьшению её эффективности, то есть формирования спондилодеза[6].
Примечания[править | править код]
- ↑ Omeis I., Duggal N., Rubano J. et al. Surgical treatment of C2 fractures in the elderly: a multicenter retrospective analysis // J Spinal Disord Tech. — 2009. — Vol. 22, № 2. — P. 91—95. — PMID 19342929.
- ↑ 1 2 3 4 5 6 Boyarsky I. C2 Fractures • Common C2 Fractures (англ.). Medscape (18 December 2014). Дата обращения 2 июля 2015.
- ↑ Anderson L. D., D`Alonzo R. T. Fractures of the odontoid process of the axis // J Bone Joint Surg Am. — 1974. — Vol. 56. — P. 1663—1674. — PMID 4434035.
- ↑ 1 2 3 4 Полищук Н. Е., Луцик А. А., Раткин И. К., Никитин М. Н. Часть II. Повреждения позвоночника и спинного мозга. Глава 1. Повреждения краниовертебральной области // Повреждения позвоночника и спинного мозга / Под ред. Н. Е. Полищука, Н. А. Коржа, В. Я. Фищенко. — К.: КНИГА плюс, 2001.
- ↑ Boyarsky I. C2 Fractures • Treatment & Management (англ.). Medscape (18 December 2014). Дата обращения 2 июля 2015.
- ↑ Cho D. C., Sung J. K. Analysis of risk factors associated with fusion failure after anterior odontoid screw fixation (англ.) // Spine. — 2012. — Vol. 37. — P. 30—34. — PMID 21228750.
Литература[править | править код]
- Кассар-Пулличино В. Н., Имхоф Х. Спинальная травма в свете диагностических изображений. — М.: МЕДпресс-информ, 2009. — 264 с. — ISBN 5-98322-530-8.
- Луцик А. А., Раткин И. К., Никитин М. Н. Краниовертебральные повреждения и заболевания. — Новосибирск: Издатель, 1998. — 557 с. — ISBN 588399-003-7.
Источник
При лечении травм позвоночника конечной целью является восстановление анатомической формы поврежденного сегмента и его функции.
Лечение травм шейного отдела позвоночника
Травма C1 – C2
Переломы двух верхних шейных позвонков имеют особое значение из-за частоты и выраженности неврологических расстройств при этих травмах. Отсутствие между затылочной костью и атлантом, а также между атлантом и осевым позвонком каких либо амортизаторов способствует их повреждению. Перелом С1 описал Джефферсон.
Механизм травмы:
- ныряние головой вниз,
- падение тяжести на голову.
Травма сопровождается болью, резким ограничением движений в шейном отделе позвоночника, пациент удерживает свою голову руками. Выполняется рентгенография шейного отдела позвоночника в двух проекциях: стандартная боковая рентгенография и прямая рентгенограмма через широко открытый рот. На прямой рентгенограмме в норме наружные поверхности С1 и С2 совпадают и находятся на одной линии, зуб С2 располагается по середине между боковыми массами С1. При переломе Джеферсона боковые массы С1 выходят за пределы боковых масс С2.
Схематическое изображение и рентгенограмма
с признаками расхождения боковых масс С1 позвонка
при переломе Джеферсона
Лечение при неосложненных переломах:
- торакокраниальная гипсовая повязка на период до 6 месяцев. Сращение медленное. В случае несращения выполняется окципитоспондилодез;
- лечение с использованием «Гало»-аппарата сроком 3–4 месяца.
Перелом С2 Это переломы зубовидного отростка. Механизм травмы как при переломах Джефферсона. В зависимости от направления силы воздействия на позвоночник выделяют переломы зубовидного отростка С2:
- сгибательные переломы (зуб смещается кпереди);
- разгибательный (зуб смещается кзади);
- перелом без смещения.
Перелом зубовидного отростка может происходить:
- у основания;
- по середине;
- у верхушки.
Локализация переломов зубовидного отростка С2 позвонка
Лечение переломов зубовидного отростка: перелом без смещения лечится консервативно методом: вытяжение на петле Глиссона 1–1,5 месяца с последующим наложение торакокраниального гипсового корсета сроком на 4–6 месяцев.
Переломы со смещением требуют репозиции. Одним из лучших методов оперативного лечения данного типа повреждения является наложение «Гало»-аппарата с последующей репозицией. Сроки аппаратного лечения – 3–4 месяца.
Ротационные подвывихи атланта
В шейном отделе позвоночника эти повреждения составляют до 70% повреждений. Возникают при резком повороте головы в сторону, чаще в детском возрасте. При ротационном подвывихе повреждается капсульно-связочный аппарат. При этом голова находится в вынужденном положении, как при врождённой мышечной кривошее, имеется рефлекторное напряжение мышц, ограничение движений и болезненность.
На рентгенограмме через рот имеется разное расстояние между зубом и боковой массой С1.
Рентгенологические признаки ассиметрии между зубом С2 и боковыми массами С1
При лечении используют петлю Глиссона с грузом до 1–2 кг (для детей – 1 кг, для взрослых– 2 кг) в течение 7–10 дней, затем воротник Шанца. Фиксация воротником до 1 месяца после травмы.
Травматический спондилолистез С2 позвонка (перелом «палача», повреждение Педерсона). Данный тип повреждения возникает в результате форсированного разгибания позвоночника, которое сопровождается осевой нагрузкой, например при ударе головой о лобовое стекло во время ДТП. Происходит перелом межсуставной части дуги С2 позвонка, а при продолжающейся гиперэкстензии смещение его тела кпереди.
Схематическое изображение травматического спондилолистеза С2 позвонка
Пациентов беспокоит боль в зоне иннервации затылочного нерва (половина затылочной области), ограничение движений, ощущение неустойчивости в шейном отделе позвоночника. Нередко в области лба и подбородка имеются ссадины и подкожные кровоизлияния.
Так как анатомически спинномозговой канал в шейном отделе позвоночника широкий, повреждения чаще бывают неосложнёнными.
Лечение:
- скелетное вытяжение в положении экстензии 3 недели с последующим наложением торакокраниальной гипсовой повязки на 3 месяца;
- методика лечения «Гало»– аппаратом сроком до 4-х месяцев.
Подвывихи, вывихи и переломо-вывихи С3–С7 позвонков
Подвывихи, вывихи и переломо-вывихи С3–С7 позвонков являются наиболее часто встречающимися нестабильными повреждениями этого отдела позвоночника.
При свежих вывихах и переломо-вывихах на уровне С2-С7 позвонков в рамках оказания ургентной помощи вправление сместившихся позвонков считается экстренным видом помощи, которая должна оказываться в специализированных отделениях (ручное вправление по Гютеру, скелетное вытяжение за теменные бугры или на петле Глиссона).
Торако-краниальная гипсовая повязка
Консервативное лечение показано пациентам при наличии I степени повреждения тел позвонков и отсутствии неврологической симптоматики. При консервативном лечении вытяжение осуществляют в течение 6–7 недель, затем накладывают торакокраниальную гипсовую повязку на 3–4 месяца. Она накладывается в условиях разгрузки и гиперэкстензии шейного отдела. Отдельным пациентам осуществляют иммобилизацию шеи гипсовым или съемным ортопедическим воротником Шанца еще в течение 4–5 недель.
Оперативное лечение. Показания: безуспешное закрытое вправление, повреждения с выраженной нестабильностью, осложненные переломо-вывихи.
Цель операции:
- ранняя декомпрессия сосудисто-нервного содержимого позвоночного канала,
- восстановление анатомических взаимоотношений в пораженных сегментах,
- прочная стабилизация позвоночника,
- ранняя активизация и полноценная реабилитация пациентов.
Основные оперативные вмешательства при травмах на шейном отделе позвоночника: «Гало»-фиксация, операции переднего и заднего спондилодеза.
«Гало»-аппарат
При травматических неосложненных повреждениях шейного отдела позвоночника предпочтительным методом лечения является применение «Гало»-аппарата.Это позволяет выполнить репозицию позвонков, осуществить жесткую стабилизацию сегмента, активизировать пациента и улучшить качество его жизни.
В основном данная методика применяется при травмах верхнешейного отдела позвоночника переломах и переломо вывихах С1-С2, но также она может быть применена в лечении нестабильных повреждений средне- и нижнешейного отдела позвоночника.
«Гало»-фиксация при травме переломо-вывиха С2
Лечение «Гало»-аппаратом неосложненного переломо-вывиха С6 позвонка
Наложение «Гало»-аппарата. Операция выполняется под местной анестезией. Закрепляется сфера аппарата винтами, фиксированными в наружной кортикальной пластинке лобной и затылочной кости. Затем одевается на грудную клетку пластиковый корсет, который посредством репозиционных штанг соединяется со сферой. Интраоперационно осуществляется закрытая репозиция перелома и стабильная фиксация в данном аппарате. Возможно выполнение окончательной репозиции на 2–5 сутки. Пациентам с первых суток после операции разрешается ходить. Через 3–4 месяцев после демонтажа аппарата иммобилизация осуществляется стандартным воротником Шанца сроком от 1 до 2 месяцев в зависимости от рентгенографических данных и результатов КТ.
Методика переднего и заднего спондилодеза при травмах шейного отдела позвоночника применяется при нестабильных, осложненных переломах или переломо-вывихах. Используются различные варианты декомпрессивно-стабилизирующих металлокостнопластических операций на передних отделах позвоночника: передний спондилодез с применением ауто-, аллотрансплантатов, накостных пластин, имплантатов из пористого титана и т.д.
Рентгенограммы пациента с переломо-вывихом С3 до и после оперативного лечения – передней декомпрессии спинного мозга, переднего спондилодеза аутотрансплантатом С3-С4
При выполнении переднего спондилодеза осуществляется доступ к передне-боковым поверхностям тел позвонков, производится частичная или полная резекция поврежденного позвонка со смежными дисками, выполняется декомпрессия спинного мозга и корешков с последующим замещением полученного дефекта костным ауто- или аллотрансплантатом. Для более прочной стабилизации костную пластику дополняют металлоконструкциями.
Декомпрессивно-стабилизирующие операции из заднего доступа на шейном отделе позвоночника выполняются при осложненных переломах позвонков, когда повреждается задний опорный комплекс.
Лечение повреждений грудо-поясничной локализации
- Методы лечения неосложненных компрессионных клиновидных переломов грудной и поясничной локализации:
- метод одномоментной репозиции с последующей иммобилизацией гипсовым корсетом,
- функциональный метод,
- комбинированный консервативный метод, консервативно-функциональный метод ранней активизации пациентов.
1. Метод одномоментной репозиции. В основу метода положено одномоментное переразгибание позвоночника. Неповрежденная передняя продольная связка, а также лежащие на передней поверхности позвоночника мышцы выдерживают усилие в нижнегрудной и поясничной области до 500 кг.
Экстензионный торакоабдоминальный гипсовый корсет
Показания. Компрессионные, клиновидные, стабильные переломы тел грудных и поясничных позвонков 1–2 степени тяжести у физически крепких молодых людей. При гиперэкстензии за счет напряжения передней продольной связки, которая прочно соединена с передней поверхностью тел позвонков, происходит восстановление высоты тела сломанного позвонка, нормальных анатомических взаимоотношений в дугоотростчатых суставах между спинным мозгом и стенками позвоночного канала. После репозиции накладывается экстензионный торакоабдоминальный гипсовый корсет с 3 точками опоры: рукоятка грудины, лонное сочленение, поясничный отдел позвоночника в области максимального лордоза.
Оптимальным сроком для одномоментной репозиции является 6–10 день после травмы. После обезболивания пациент укладывается лицом вниз на столах разной высоты таким образом, что поясничный и нижний грудной отдел хорошо провисают. В достигнутой гиперэкстнзии туловище обертывается ватно-марлевой повязкой и накладывается торакоабдоминальный гипсовый корсет.
Репозиция перелома позвоночника на разновысоких столах
На 2–3 день выполняется рентгенография позвоночника в боковой проекции. С первых дней проводят физиотерапию, ЛФК, массаж. Через 2 недели из положения лежа разрешается вставать и ходить. Сидеть пациенту разрешается значительно позже, через 1,5–2 месяца, так как в положении сидя нагрузка на передние отделы позвоночника максимальная.
Иммобилизация гипсовым корсетом продолжают в течение 4–6 месяцев, а в дальнейшем до 1 года – съемным ортопедическим корсетом. Трудоспособность восстанавливается через 1 год.
2. Функциональный метод лечения. Функциональный метод показан при небольшой степени компрессии (не более 1/3 высоты тела позвонка) и отсутствии сдавления содержимого позвоночного канала. Этот метод детально разработан В.В. Гориневской и Е.Ф. Древинг.Он делится на 4 периода:
1 период – 2–10 сутки после травмы – выполняются общегигиенические упражнения;
2 период – 10–20 сутки (у ослабленных пациентов до 30 суток) – упражнения для мышц спины и живота;
3 период (основной) – 20–60 сутки – максимальное укрепление мышц спины, живота и конечностей;
4 период – 60–80 сутки – подготовка к переходу в вертикальное положение и упражнения стоя.
Проводят иммобилизацию перелома постельным режимом и продольным вытяжением позвоночника за подмышечные ямки на наклонном щите. Под область физиологических лордозов подкладывают валики, чтобы обеспечить максимальную нагрузку позвоночника. Валики должны быть такой высоты, чтобы восполнить имеющийся лордоз, но не усилить разгибание позвоночника. Расправление сломанного позвонка при таком лечении не происходит. Деформация позвоночника в дальнейшем корригируется компенсаторным искривлением его смежных участков. Срок постельного режима 1,5–2 месяца. Корсет обычно не накладывают, после активизации пациента возможно использование полужесткого поддерживающего ортеза. Через 4–6 месяцев решается вопрос о восстановлении трудоспособности. Однако работа, связанная с вертикальной нагрузкой, должна быть исключена в течение первого года после травмы.
3. Комбинированный консервативный метод лечения. Это метод этапной репозиции тела сломанного позвонка и одновременно ЛФК по методике Гореневской-Древинг. Пострадавшего при поступлении в стационар укладывают на кровать со щитом в положении на спине. Под поясничную область или нижний грудной отдел подкладывают небольшой плотный валик. Через один день его заменяют новым, более высоким, а еще через 1–2 дня подводят валик высотой до 7–10 см и шириной 15–20 см. Вследствие «переразгибания» на валике постепенно происходит расправление тела сломанного позвонка и восстановление его анатомической формы.
Схематическое изображение этапной репозиции путем «переразгибания» позвоночника на валике
Длительность пребывания пациентов на постельном режиме при компрессионных клиновидных переломах I степени составляет в пределах 6 недель, при более тяжелых повреждениях – 8–10 недель. В домашних и поликлинических условиях пострадавшему рекомендуется продолжать занятия лечебной гимнастикой.
4. Консервативно-функциональный метод ранней активизации пациентов. Используется при неосложненных, стабильных, компрессионных клиновидных переломах 1–2 тел позвонков грудной и поясничной локализации. Метод основан на раннем, активном ведении больных и предусматривает сокращение сроков формирования «мышечного» корсета. Анатомия сломанного клиновидно-компремированного позвонка не восстанавливается. Пациент укладывается на кровать со щитом, ему запрещается вставать и, садиться. С первых часов рекомендуется поворачиваться в кровати с одной стороны туловища на другую, выбирать удобное положение, желательно на животе. В положении на животе разгибатели спины включаются в активные движения при поднимании головы, рук, стоп и голеней. На следующий день назначается гигиеническая гимнастика, дыхательные упражнения, массаж мышц живота (для предупреждения пареза кишечника). ЛФК проводится 10–15 минут 3–4 раза в день.С 3–4 дня ЛФК направлена на увеличение силы разгибателей спины. Все движения выполняются только до легких болезненных ощущений.
Через 1–2 недели пострадавшим с хорошо развитой мускулатурой, а людям пожилого возраста через 3 недели разрешают вставать, ходить. Сидеть разрешается через 4 месяца. Через 4–6 недель пациенты выписываются на амбулаторное лечение.
Оперативное лечение травм грудного и поясничного отделов позвоночника. Для оперативного лечения переломов грудного и поясничного отделов позвоночника разработано много новых хирургических технологий и соответствующих металлоконструкций для выполнения декомпрессивно-стабилизирующих операций из заднего и переднего хирургических доступов.
В зависимости от количества фиксируемых сегментов различают различные варианты стабилизации.
Варианты стабилизации в зависимости от количества фиксируемых сегментов и уровней: а) – моносегментарная,б – бисегментарная двухуровневая, в – трехуровневая
Применение универсального фиксатора при оскольчатых переломах без повреждения заднего опорного комплекса позволяет выполнить интраоперационно репозиционную декомпрессию за счет неповрежденной задней продольной связки. Репозиция выполняется путем постепенной гиперэкстензии и сегментарной дистракции.
Этапы репозиционной декомпрессии при оскольчатом переломе: а) введение ТПФ винтов, б) гиперэкстензия, в) дистракция и фиксация
При повреждении заднего опорного комплекса (переломах дуг позвонков, суставных отростков) производится ламинэктомия задняя декомпрессия спинного мозга с ТПФ.
Рентгеновские и РКТ снимки пациента до и после оперативного лечения — репозиционной декомпрессии перелома TH12, транспедикулярной фиксации на уровне TH11-TH12-L1
РКТ-сканы.Задняя декомпрессия спинного мозга с ТПФ по поводу нестабильного перелома L2: а – аксиальная проекция, стеноз СМК, б – аксиальная проекция, задняя декомпрессия СМ путем ламинэктомии, в – боковая проекция, ТПФ поврежденного сегмента, г – аксиальная проекция, проведение винтов через корни дуг в тело позвонка
В тех случаях, когда имеют место оскольчатые, взрывные переломы тел позвонков со смещением отломков в сторону спинно-мозгового канала (СМК) и значительным его сужением (более 50%) возможно выполнение операции в два этапа. Первым этапом выполняется декомпрессия и стабилизация заднего опорного комплекса (транспедикулярная фиксация), вторым — переднебоковая декомпрессия СМ, межтеловой спондилодез с использованием костных ауто-, аллотрансплантатов, протезов тел позвонков, углеродных композитных имплантов, пластин.
Современные конструкции для переднего спондилодеза
Тактика послеоперацинного ведения. После РКТ контроля эффективности оперативного лечения проводится индивидуально.
Литература: Травматология и ортопедия: / под ред. В.В. Лашковского.
Источник
