Перелом зубовидного отростка реабилитация
Все виды переломов позвоночника относятся к категории тяжелых травм, которые требуют ответственного подхода к лечению и длительной реабилитации. Перелом зубовидного отростка второго шейного позвонка – особо тяжёлый вид повреждения, который из-за особого, «конечного» типа его кровоснабжения, довольно часто не срастается и требует хирургического вмешательства.
Сломы зубовидного отростка (зуба) 2-го позвонка шеи, который получил именное название Аксис кодируются В МКБ 10 шифром S12.1 и составляют около 10 % случаев от всех травматических повреждений шейного отдела и приблизительно 2 % от всех переломов позвоночного столба.
Примерно половина пострадавших – это дети до 8 лет и люди преклонных годов. Рисунки, фото и видео в этой статье помогут составить общую картину о данном виде повреждения, методах его лечения и реабилитации.

Верхние позвонки шеи и Зуб Аксиса, на который «надет» Атлант (вид сзади)
Причины получения повреждений
Каков точный биомеханический механизм воздействия, при котором возникает перелом зубовидного отростка шейного позвонка, до сих по не ясно. Вероятнее всего сломы образуются в результате сильного сгибательно-разгибательного воздействия с одновременной ротацией и боковым наклоном головы.

Последствия после травмы зависит от наличия и величины смещения отломка
По статистике ВОЗ, за последние 20 лет, доля переломов зубовидного отростка, полученных в результате дорожно-транспортных происшествий, возросла до 80%.
Это объясняется:
- прогрессом в области автомобилестроения;
- увеличением количества людей, пользующихся личным автотранспортом;
- повышением доли тяжёлых транспортных травм;
- значительным улучшением возможностей аппаратной медицинской диагностики.
Важно! Если вы стали свидетелем аварии или несчастного случая, при которых вероятен перелом шеи, проконтролируйте, чтобы пострадавший, до момента приезда медицинской помощи или спасательной бригады, сохранял неподвижное состояние. Цена даже малейшего поворота головы – паралич или летальный исход.
Классификация
Перелом отростков шейных позвонков встречается не слишком часто. Чаще всего ломаются непрочные, широкие дужки. Для них достаточно переразгибания, прямого удара или неудачного приземления на голову.
Однако и лечение, и восстановление, и возможные осложнения после таких повреждений легче, чем после травм тел позвонков, в том числе и изломов такой уникальной области, как Зуб Аксиса.

Систематизация изломов Зуба Аксиса по Anderson-D’Alonzo
Классификацией, предложенной Андерсоном и Алонзо в 1974 году, пользуются во всём мире до сих пор.
Они предложили следующую градацию изломов:
- I тип – косой или поперечный слом верхушки Зуба, стабильный вид переломов, встречающийся в 2 % случаев;
- II тип – слом основания зубовидного отростка, самая распространённая (60%), опасно нестабильная разновидность повреждения;
- III тип – относительно нестабильный излом, возникающий в 37% случаев и проходящий ниже основания зубовидного отростка, который может распространяется на одну или обе суставные фасеточные площадки.
Оставшийся 1% – это вертикальный, ротационно-нестабильный слом Зуба Аксиса. Его диагностика стала возможной благодаря широкому распространению аппаратов КТ и МРТ.
В истории болезни врач также описывает наличие, направление и степень смещения обломка по ширине и под углом. Если произошёл оскольчатый перелом Зуба, то он классифицируется как IIа.
Симптоматика
Проявления и симптомы при сломе зубовидного отростка второго позвонка шеи напрямую зависят от типа перелома, величины и направления смещения костного фрагмента.

Больной с нераспознанным переломом зуба С2 II типа без смещения «ходит рядом со смертью»
Для травм без смещения характерно:
- незначительные болевые ощущения в верхней части шеи, появляющиеся или слегка усиливающиеся во время движения головой, но при этом очень быстро исчезающие;
- незначительный локальный дискомфорт во время акта глотания;
- слабовыраженный и кратковременный болевой синдром, возникающий во время широкого открывания рта;
- возможно полное отсутствие болей или даже дискомфортных ощущений, а также каких-либо ограничений в движениях головы или туловища в целом.
Внимание! Изломы зубовидного отростка без смещения, из-за мягкости симптоматической картины, могут быть нераспознанными. Любой толчок, неосторожный шаг или движение, неосторожный шаг, дополнительное повреждение могут окончится смещением костных обломков, сдвигом первого шейного позвонка.
Последующая за этим компрессия спинного мозга вызовет соответствующие клинические появления или приведёт к внезапному летальному исходу.
При переломах со смещением возможны следующие проявления:
- острые боли при попытке разгибания шеи;
- приступообразные болевые схватки в состоянии покоя в области нижней или верхней части шеи и затылка, отдающие в горло и уши.
- нарушение чувствительности, слабость и онемение рук и ног или их спастический тетрапарез;
- расстройства функционирования органов, расположенных в тазу;
- сбой дыхательных движений;
- нарушение вкуса, сложность с открыванием рта и глотанием;
- невнятность речи;
- онемение лица, паралич мышц, иннервируемых лицевым нервом (паралич Белла).
При вторичных сдвигах зубовидного отростка, а также из-за недостаточности кровообращения в области продолговатого мозга, у пациентов возможно развитие поздних спинномозговых расстройств и пирамидальной недостаточности – симптома балерины.
Диагностика

Наличие неврологической симптоматики – показание к выполнению МРТ
Основные диагностические методики для данного вида повреждения – это КТ с костным алгоритмом реконструкции, аксиальная КТ с зонографией, коронарная КТ, МРТ, восходящая миелография. Если нет возможности диагностировать перелом отростка шейного позвонка – Зуба Аксиса, с помощью компьютерной томографии, то уточнение диагноза выполняется по определённой схеме.
Инструкция такова:
- Сначала делается 2 рентгеновских снимка – сбоку и через рот.
- Если есть сомнения, то выполняются функциональные снимки в позициях сгибания и разгибания. Поскольку такие движения, даже при застарелых переломах, представляют угрозу жизни, то в этой процедуре обязательно принимает участие лечащий хирург.
К сведению. Большие затруднения в постановке верного диагноза возникают во время диагностирования детей до 7 лет – у них открыта линия синхондроза в теле второго шейного позвонка, которую ошибочно можно принять за слом. Также вызывает затруднения диагностика переломов зубовидного отростка у преклонных людей с остеопенией в этой области.
Лечение
Выбор тактики лечения также зависит от вида полученной травмы и наличия смещения:
- Переломы верхушки зубовидного отростка (I тип) лечатся консервативно – головодержатель с передним и задним козырьком носят около 4 месяцев.
- При переломах II типа без смещения сразу же надевают иммобилизационный аппарат Halo, но если есть смещение, в том числе и при переломах со смещением III типа, то перед этим прибегают к вытяжению петлёй Глиссона или к скелетному вытяжению за теменные бугры. Срок до первого контрольного снимка, после которого возможно будет снять удерживающий аппаратный воротник – полгода. Если сращение не произошло, то иммобилизацию продлевают еще на 4-6 месяцев.
- При переломах без смещения III типа иммобилизация длится 3-4 месяца. У этих видов переломов самый благоприятный прогноз на сращение и полное излечение.
Хирургические операции

На рисунке: удаление бором фрагмента Зуба Аксиса (1), спондилодез трансплантатом (2)
В случае повреждения позвоночного канала, после реанимационных мероприятий, спустя 4-6 часов после получения повреждения, выполняется декомпрессивная операция.
Хирургическое вмешательство также неизбежно:
- если скелетное вытяжение не привело к восстановлению анатомической целостности зубовидного отростка;
- если после года ношения аппарата Halo сращения слома так и не произошло.
Восстановление
Не зависимо от того, было ли получено повреждение спинного мозга или нет, для постельного режима при переломах первого и второго шейных позвонков разработан следующий протокол лечения:
- Профилактические протирания и переворачивания во избежание возникновения пролежней.
- При необходимости – приём гепарина и бинтование ног, дренирование или иглотерапия мочевого пузыря.
- Приём ноотропов, витаминов, гормональных препаратов (возможно), стимуляторов иммунной системы, ферментов, успокоительных лекарств, постановка обезболивающих уколов и вазоактивных капельниц.
- Физиопроцедуры в палате – УВЧ, электрофорез с медикаментозной составляющей, грязевые аппликации, продольная гальванизация.
- Иглорефлексотерапия.
- Лечебный массаж грудной клетки.
- Лечебная физкультура, которая обязательно включает в себя дыхательную гимнастику, специальные гимнастические упражнения на статическое напряжение и расслабление спинных мышц, доступные движения в суставах нижних конечностей.

При параличе конечностей пассивная гимнастика обязательна
После разрешении вставать, ходить, а также после отмены иммобилизации, основными методами реабилитации после травм зубовидного отростка будут специальные комплексы ЛФК, массаж, занятия в плавательном бассейне.
И в заключение статьи необходимо уточнить, что данный вид травмы является сильнейшим видом стресса. Пострадавшие отказываются верить в успех излечения, что отрицательно сказывается на восстановительных процессах. Около 50 % пациентов начинают злоупотреблять алкоголем.
Поэтому не стоит игнорировать рекомендованные сеансы психотерапии. Они помогут не только пациенту, но и его родственникам, сохранить веру в собственные силы, нормализуют психоэмоциональное состояние и будут дополнительной мотивацией для продолжения ежедневной работы по восстановлению здоровья.
Источник
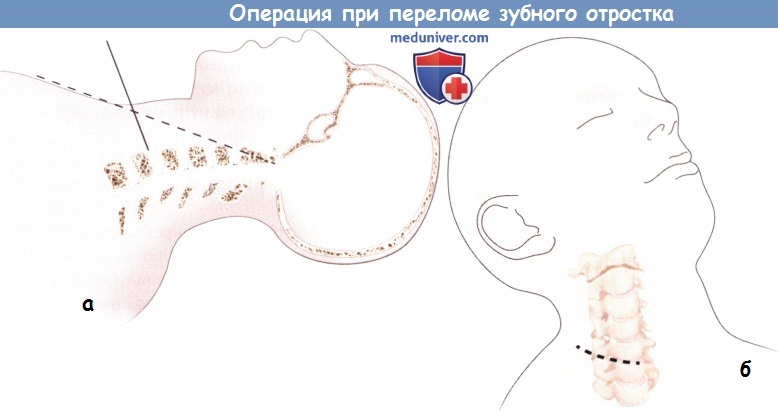
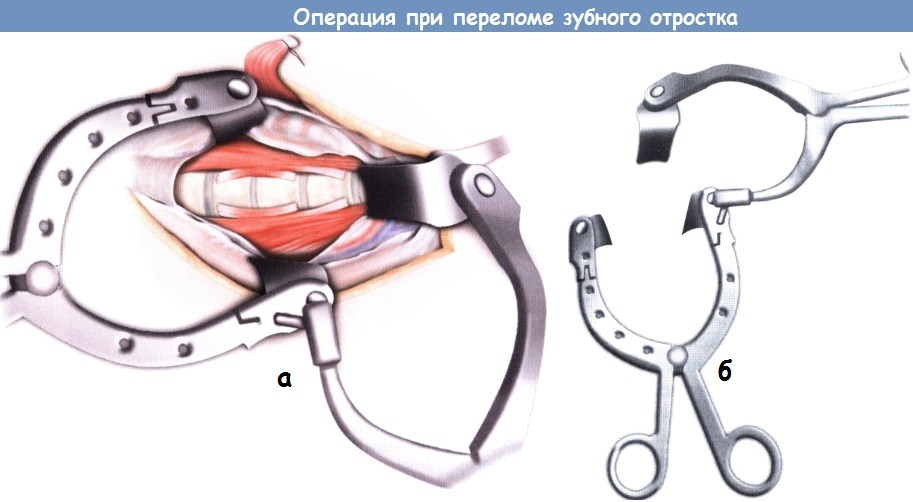
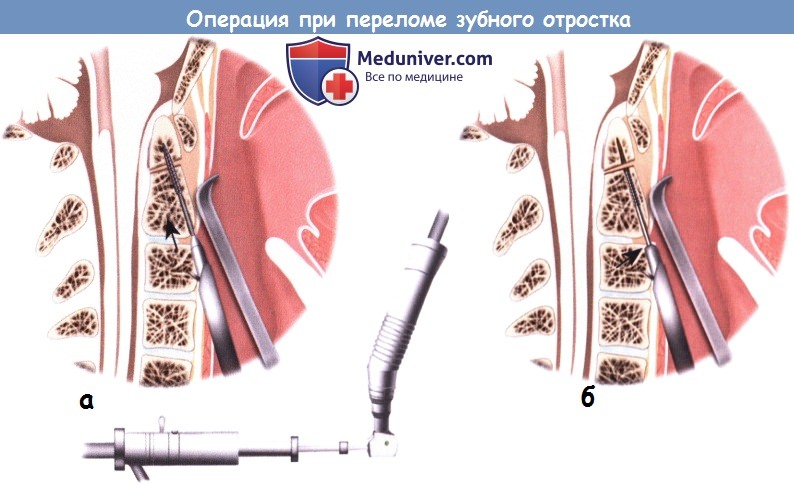
Техника операции при переломе зубного отростка второго шейного позвонкаа) Показания для операции: б) Противопоказания для операции при переломе зубного отростка: в) Оборудование для операции при переломе зубного отростка:
г) Положение пациента при операции: д) Оперативный доступ при операции по поводу перелома зубного отростка второго шейного позвонка:
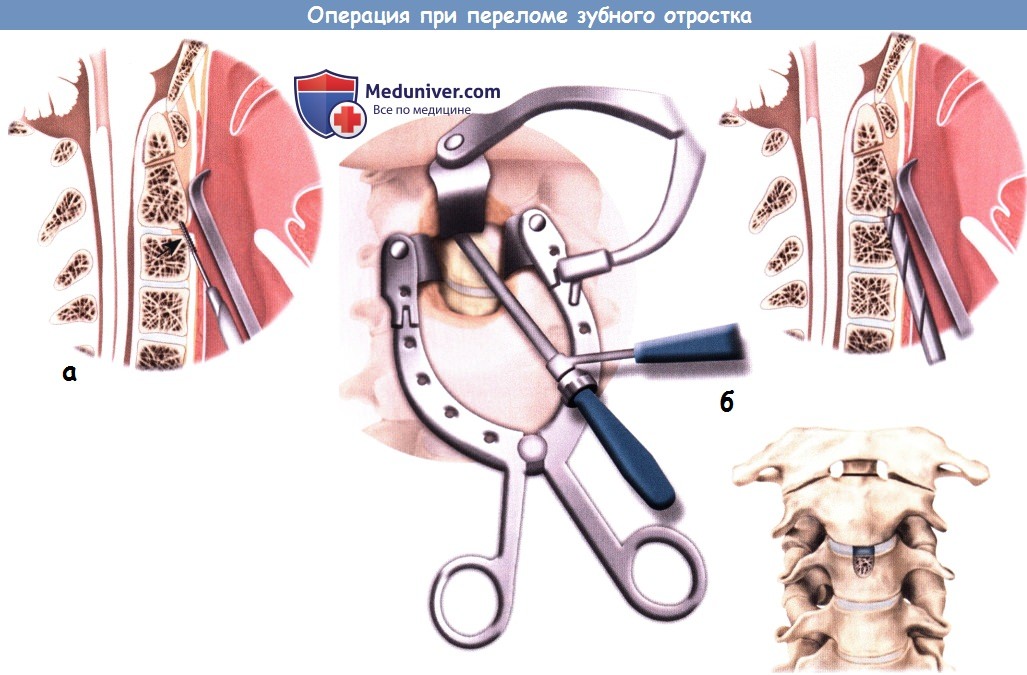
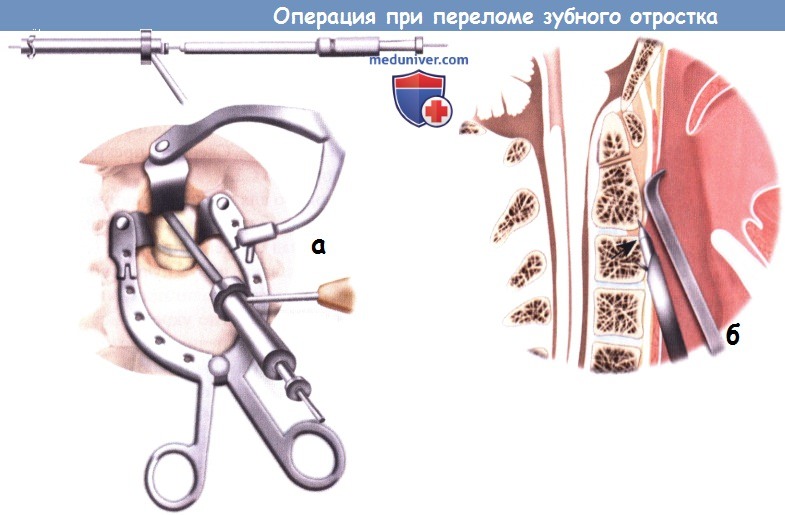
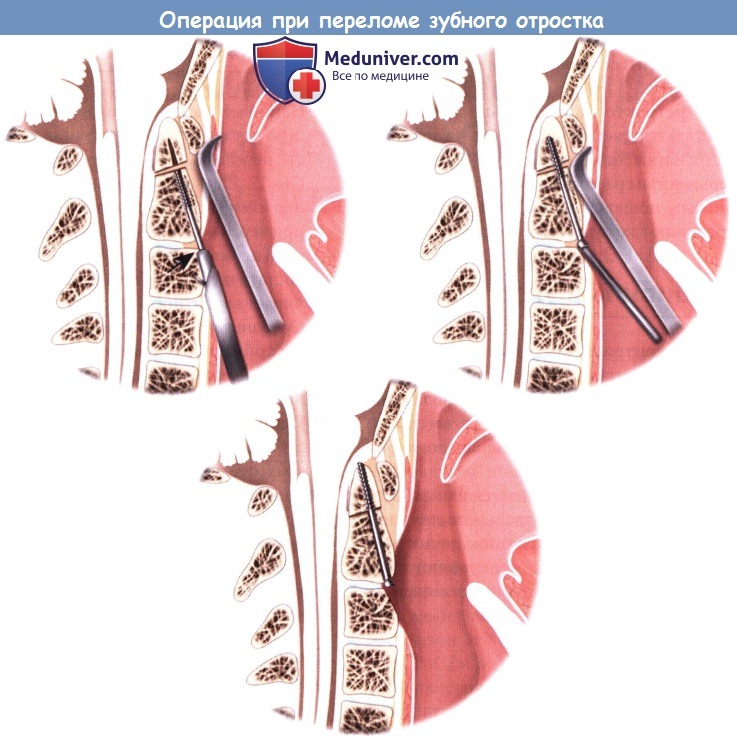
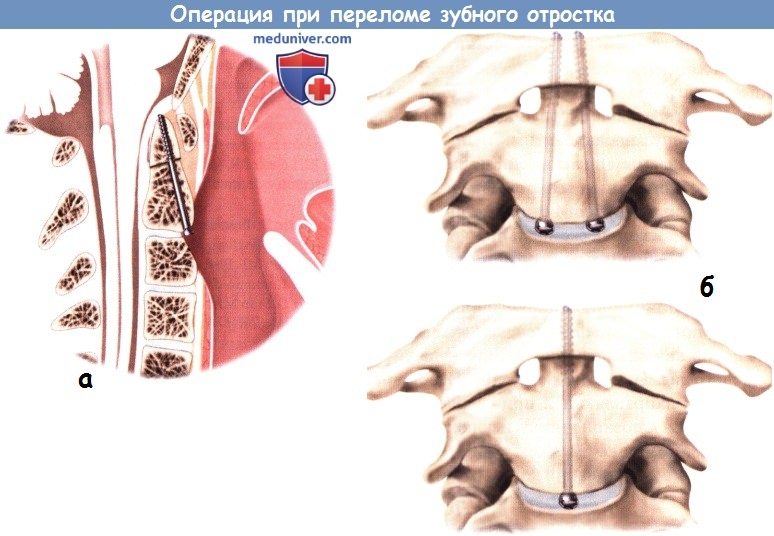
е) Установка спицы Киршнера и направляющей для дрели: е) Установка винтов: ж) Послеоперационный уход: з) Альтернативные техники операции при переломе зубовидного отростка: и) Осложнения операции по поводу перелома зубного отростка второго шейного позвонка:
— Также рекомендуем «Техника операции стабилизации при переломе первого и второго шейного позвонка (С1-С2)» Оглавление темы «Переломы первого и второго шейных позвонков.»:
|
Источник