Перелом зубовидного отростка мкб
| ÐеÑелом зÑбовидного оÑÑоÑÑка | |
|---|---|
| СпиÑалÑÐ½Ð°Ñ ÐºÐ¾Ð¼Ð¿ÑÑÑеÑÐ½Ð°Ñ ÑомогÑамма пеÑелома оÑÐ½Ð¾Ð²Ð°Ð½Ð¸Ñ Ð·Ñбовидного оÑÑоÑÑка (Ñип II) Ñо ÑмеÑением | |
| ÐÐÐ-10 | S12.112.1 |
| ÐÐÐ-9 | 805.02805.02 |
ÐеÑелом зÑбовидного оÑÑоÑÑка â пеÑелом зÑбовидного оÑÑоÑÑка II Ñейного позвонка. ÐÐ¾Ð¶ÐµÑ Ð²Ð¾Ð·Ð½Ð¸ÐºÐ°ÑÑ Ð¿Ñи доÑожно-ÑÑанÑпоÑÑнÑÑ Ð¿ÑоиÑÑеÑÑвиÑÑ , либо пÑи падении[1].
ÐÐµÑ Ð°Ð½Ð¸Ð·Ð¼ возникновениÑ
ТоÑнÑй Ð¼ÐµÑ Ð°Ð½Ð¸Ð·Ð¼ пеÑеломов зÑбовидного оÑÑоÑÑка оÑÑаÑÑÑÑ Ð½ÐµÐ²ÑÑÑненнÑм. Ðо вÑей видимоÑÑи он вклÑÑÐ°ÐµÑ Ð² ÑÐµÐ±Ñ ÑлеменÑÑ ÑгибаниÑ, ÑÐ°Ð·Ð³Ð¸Ð±Ð°Ð½Ð¸Ñ Ð¸ ÑоÑаÑии[2].
ÐлаÑÑиÑикаÑиÑ
ÐбÑепÑизнанной ÑвлÑеÑÑÑ ÐºÐ»Ð°ÑÑиÑикаÑÐ¸Ñ Ð¿ÑÐµÐ´Ð»Ð¾Ð¶ÐµÐ½Ð½Ð°Ñ L. D. Anderson и R. T. D`Alonzo в 1974 годÑ[3]. Ðна пÑÐµÐ´Ð¿Ð¾Ð»Ð°Ð³Ð°ÐµÑ Ð²Ñделение ÑÑÑÑ Ñипов пеÑеломов зÑбовидного оÑÑоÑÑка[2].
- Тип I Ñ Ð°ÑакÑеÑизÑеÑÑÑ Ð½Ð°Ð»Ð¸Ñием линии пеÑелома на веÑÑ ÑÑке зÑба. ÐÑÑÑеÑаеÑÑÑ Ñедко, в около 5 % ÑлÑÑаев вÑÐµÑ Ð¿ÐµÑеломов данного анаÑомиÑеÑкого обÑазованиÑ[2].
- ÐÑи Ñипе II (более 60 %) Ð»Ð¸Ð½Ð¸Ñ Ð¿ÐµÑелома ÑаÑположена на гÑаниÑе зÑбовидного оÑÑоÑÑка и Ñела позвонка[2].
- Тип III (около 30 %) пÑÐµÐ´Ð¿Ð¾Ð»Ð°Ð³Ð°ÐµÑ Ð¾ÑÑÑв зÑбовидного оÑÑоÑÑка вмеÑÑе Ñ ÑаÑÑÑÑ Ñела ÑпиÑÑÑоÑеÑ[2].
Также доÑÑаÑоÑно инÑоÑмаÑивной ÑвлÑеÑÑÑ ÐºÐ»Ð°ÑÑиÑикаÑÐ¸Ñ Ð¿Ð¾ Ð. Ð. ÐÑÑикÑ, Ð. Ð. РаÑÐºÐ¸Ð½Ñ Ð¸ Ð. Ð. ÐикиÑÐ¸Ð½Ñ 1998 года[4]:
1. ÐеÑÐµÐ»Ð¾Ð¼Ñ ÑеÑез оÑнование зÑба:
а) без ÑмеÑениÑ;
б) Ñо ÑмеÑением:
â кпеÑеди;
â кзади;
â под Ñглом
2. ÐеÑÐµÐ»Ð¾Ð¼Ñ Ñейки зÑбовидного оÑÑоÑÑка:
а) без ÑмеÑениÑ;
б) Ñо ÑмеÑением:
â кпеÑеди;
â кзади;
â кнаÑÑжи;
â под Ñглом;
â Ñ Ð´Ð¸Ð°ÑÑазом
3. ÐеÑÐµÐ»Ð¾Ð¼Ñ Ð²ÐµÑÑ
ÑÑки зÑбовидного оÑÑоÑÑка
4. ÐеÑÐµÐ»Ð¾Ð¼Ñ ÑеÑез ÑÑдименÑаÑнÑй диÑк â оÑÑеоÑпиÑизеолизÑ.
ÐлиниÑеÑÐºÐ°Ñ ÑимпÑомаÑика
ÐолÑÑинÑÑво поÑÑÑадавÑÐ¸Ñ Ð¿ÑедÑÑвлÑÑÑ Ð¶Ð°Ð»Ð¾Ð±Ñ Ð½Ð° Ð±Ð¾Ð»Ñ Ð² Ñее и невозможноÑÑÑ Ð´Ð²Ð¸Ð¶ÐµÐ½Ð¸Ð¹ головÑ. ХаÑакÑеÑно оÑÑÑение обоÑобленноÑÑи Ð³Ð¾Ð»Ð¾Ð²Ñ Ð¾Ñ Ð¿Ð¾Ð·Ð²Ð¾Ð½Ð¾Ñника. Ðногие пÑидеÑживаÑÑ Ð³Ð¾Ð»Ð¾Ð²Ñ Ð²Ð¾ вÑÐµÐ¼Ñ Ñ Ð¾Ð´ÑÐ±Ñ ÑÑками, ÑÑÐ¾Ð±Ñ Ð¸ÑклÑÑиÑÑ Ð½ÐµÐ¿ÑоизволÑнÑе движениÑ. ÐлиниÑеÑкие ÑимпÑÐ¾Ð¼Ñ Ð¼Ð¾Ð³ÑÑ Ð²Ð°ÑÑиÑоваÑÑ Ð¾Ñ ÐºÐ²Ð°Ð´Ñиплегии и вовлеÑÐµÐ½Ð¸Ñ Ð² пÑоÑеÑÑ Ð´ÑÑ Ð°ÑелÑнÑÑ ÑенÑÑов пÑодолговаÑого мозга до незнаÑиÑелÑнÑÑ ÑÑвÑÑвиÑелÑнÑÑ Ð¸ двигаÑелÑнÑÑ ÑаÑÑÑÑойÑÑв[2][4]. ÐÑобенноÑÑÑÑ Ð¿ÐµÑеломов зÑбовидного оÑÑоÑÑка ÑвлÑеÑÑÑ Ð²Ð¾Ð·Ð½Ð¸ÐºÐ½Ð¾Ð²ÐµÐ½Ð¸Ðµ в ÑÑде ÑлÑÑаев ÑказаннÑÑ ÑимпÑомов в поздние ÑÑоки поÑле ÑÑавмÑ[4].
ÐиагноÑÑика
ÐиагноÑÑика Ð·Ð°Ð±Ð¾Ð»ÐµÐ²Ð°Ð½Ð¸Ñ Ð²ÐºÐ»ÑÑÐ°ÐµÑ Ð½Ð°Ð»Ð¸Ñие клиниÑеÑкой ÑимпÑомаÑики, даннÑÑ Ð¿Ð°Ð»ÑпаÑии, ÑенÑгеногÑаÑии в 2-Ñ Ð¿ÑоекÑиÑÑ (боковой и пÑÑмой ÑеÑез оÑкÑÑÑÑй ÑоÑ) и компÑÑÑеÑной ÑомогÑаÑии. Ðа ÑÐ½Ð¸Ð¼ÐºÐ°Ñ Ð¼Ð¾Ð³ÑÑ Ð¾Ð¿ÑеделÑÑÑÑÑ Ð»Ð¸Ð½Ð¸Ñ Ð¿ÐµÑелома, налиÑие ÑмеÑениÑ, а Ñакже ÑвелиÑение Ñени пÑевеÑÑебÑалÑной Ñкани на ÑÑовне пеÑеднего бÑгоÑка аÑланÑа[4].
ÐеÑение
ÐеÑение Ð¼Ð¾Ð¶ÐµÑ Ð±ÑÑÑ Ð»Ð¸Ð±Ð¾ конÑеÑваÑивнÑм, либо опеÑаÑивнÑм. ÐеÑÐµÐ»Ð¾Ð¼Ñ Ñипа I ÑÑебÑÑÑ Ð¸Ð¼Ð¼Ð¾Ð±Ð¸Ð»Ð¸Ð·Ð°Ñии Ñ Ð¿Ð¾Ð¼Ð¾ÑÑÑ Ñейного воÑоÑника в ÑеÑение 6-8 неделÑ[5]. ÐÑи пеÑÐµÐ»Ð¾Ð¼Ð°Ñ Ñипа II могÑÑ Ð¿ÑименÑÑÑÑÑ ÑейнÑе оÑÑÐµÐ·Ñ Halo, либо пÑоведение винÑов, коÑоÑÑе обеÑпеÑиваÑÑ ÑикÑаÑÐ¸Ñ Ð¾Ñломка. Ðоказано, ÑÑо наиболее ÑÑÑекÑивнÑми в конÑекÑÑе ÑÑабилизаÑии оÑломков ÑвлÑÑÑÑÑ Ñанние опеÑаÑии. ÐаÑÑгивание пÑÐ¾Ð²ÐµÐ´ÐµÐ½Ð¸Ñ Ð¾Ð¿ÐµÑаÑии пÑÐ¸Ð²Ð¾Ð´Ð¸Ñ Ðº знаÑиÑелÑÐ½Ð¾Ð¼Ñ ÑменÑÑÐµÐ½Ð¸Ñ ÐµÑ ÑÑÑекÑивноÑÑи, Ñо еÑÑÑ ÑоÑмиÑÐ¾Ð²Ð°Ð½Ð¸Ñ Ñпондилодеза[6].
ÐÑимеÑаниÑ
- â Omeis I., Duggal N., Rubano J. et al. Surgical treatment of C2 fractures in the elderly: a multicenter retrospective analysis // J Spinal Disord Tech. â 2009. â Vol. 22, â 2. â P. 91â95. â PMID 19342929.
- â 1 2 3 4 5 6 Boyarsky I. C2 Fractures ⢠Common C2 Fractures (англ.). Medscape (18 December 2014). ÐаÑа обÑаÑÐµÐ½Ð¸Ñ 2 иÑÐ»Ñ 2015.
- â Anderson L. D., D`Alonzo R. T. Fractures of the odontoid process of the axis // J Bone Joint Surg Am. â 1974. â Vol. 56. â P. 1663â1674. â PMID 4434035.
- â 1 2 3 4 ÐолиÑÑк Ð. Ð., ÐÑÑик Ð. Ð., РаÑкин Ð. Ð., ÐикиÑин Ð. Ð. ЧаÑÑÑ II. ÐовÑÐµÐ¶Ð´ÐµÐ½Ð¸Ñ Ð¿Ð¾Ð·Ð²Ð¾Ð½Ð¾Ñника и Ñпинного мозга. Ðлава 1. ÐовÑÐµÐ¶Ð´ÐµÐ½Ð¸Ñ ÐºÑаниовеÑÑебÑалÑной облаÑÑи // ÐовÑÐµÐ¶Ð´ÐµÐ½Ð¸Ñ Ð¿Ð¾Ð·Ð²Ð¾Ð½Ð¾Ñника и Ñпинного мозга / Ðод Ñед. Ð. Ð. ÐолиÑÑка, Ð. Ð. ÐоÑжа, Ð. Я. ФиÑенко. â Ð.: ÐÐÐÐРплÑÑ, 2001.
- â Boyarsky I. C2 Fractures ⢠Treatment & Management (англ.). Medscape (18 December 2014). ÐаÑа обÑаÑÐµÐ½Ð¸Ñ 2 иÑÐ»Ñ 2015.
- â Cho D. C., Sung J. K. Analysis of risk factors associated with fusion failure after anterior odontoid screw fixation (англ.) // Spine. â 2012. â Vol. 37. â P. 30â34. â PMID 21228750.
ÐиÑеÑаÑÑÑа
- ÐаÑÑаÑ-ÐÑллиÑино Ð. Ð., ÐÐ¼Ñ Ð¾Ñ Ð¥. СпиналÑÐ½Ð°Ñ ÑÑавма в ÑвеÑе диагноÑÑиÑеÑÐºÐ¸Ñ Ð¸Ð·Ð¾Ð±Ñажений. â Ð.: ÐÐÐпÑеÑÑ-инÑоÑм, 2009. â 264 Ñ. â ISBN 5-98322-530-8.
- ÐÑÑик Ð. Ð., РаÑкин Ð. Ð., ÐикиÑин Ð. Ð. ÐÑаниовеÑÑебÑалÑнÑе повÑÐµÐ¶Ð´ÐµÐ½Ð¸Ñ Ð¸ заболеваниÑ. â ÐовоÑибиÑÑк: ÐздаÑелÑ, 1998. â 557 Ñ. â ISBN 588399-003-7.
Источник
Содержание
- Описание
- Дополнительные факты
- Симптомы
- Причины
- Классификация
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
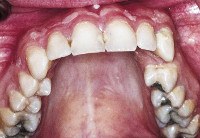
Название: Перелом альвеолярного отростка.
Перелом альвеолярного отростка
Описание
Перелом альвеолярного отростка. Нарушение целостности альвеолярной части кости. Пациенты жалуются на выраженный болевой синдром в области поврежденной челюсти, усиление болезненности при смыкании зубов, глотании. В ходе осмотра выявляют ссадины, раны в околоротовой области. Слизистая оболочка полости рта отечная с признаками ушибленно-рваных повреждений. Диагноз «перелом альвеолярного отростка» ставят на основании жалоб пациента, данных клинического осмотра, результатов рентгенографии. Лечение перелома альвеолярного отростка заключается в хирургической обработке поврежденных участков, репозиции, фиксации отломанного фрагмента, иммобилизации кости.
Дополнительные факты
Перелом альвеолярного отростка – повреждение с полным или частичным нарушением целостности анатомической части кости верхней (нижней) челюсти, несущей на себе зубы. В стоматологии перелом альвеолярного отростка верхней челюсти встречается гораздо чаще, чем нижней. Это обусловлено не только особенностями строения костной ткани, но и соотношением челюстей между собой. Компактные пластинки верхней челюсти более тонкие. К тому же при ортогнатическом прикусе верхние резцы перекрывают нижние зубы, защищая их от травмирования.
Сами же передние зубы верхней челюсти открыты при ударе. Именно на них и приходится максимальная травмирующая сила. Переломы альвеолярного отростка, сочетанные с нарушением целостности апикальной трети корней, диагностируют редко. У детей наиболее часто выявляют переломы альвеолярного отростка в возрасте от 5 до 7 лет, что обусловлено наличием в кости фолликулов постоянных зубов. Дистальный прикус в сочетании с вестибулярным положением верхних резцов повышает риск травматизации альвеолярного отростка.

Перелом альвеолярного отростка
Симптомы
Потеря веса.
Причины
К основным причинам переломов альвеолярного отростка относят травмы, удары, падение с высоты. Остеомиелит, фиброзный остит, злокачественные новообразования, радикулярные кисты приводят к ослаблению структуры кости, вследствие чего перелом альвеолярного отростка может возникнуть даже при воздействии малых сил. На характер смещения поврежденных фрагментов влияют тяга мышц, площадь отломка, кинетическая энергия удара. Если линия приложения силы проходит в сагиттальной плоскости, передний отломок, образовавшийся в результате перелома альвеолярного отростка, смещается внутрь ротовой полости. В случае нарушения целостности бокового отдела челюсти подвижный фрагмент перемещается в направлении срединной линии и внутрь.
У пациентов с глубокой окклюзией и отсутствием боковых зубов повреждение, нанесенное снизу в область подбородка, приводит к смещению переднего участка верхней челюсти кпереди, кинетическая энергия удара передается на костную ткань через нижние резцы. Перелом альвеолярного отростка в участке моляров возникает вследствие травмирования узким предметом зоны, расположенной между нижней челюстью и скуловой дугой. К анатомическим структурам, защищающим от перелома альвеолярный отросток верхней челюсти, относят носовой хрящ, скуловую дугу и кость. Нижняя челюсть усилена подбородочным бугром и косыми линиями.
Классификация
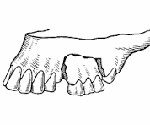
Различают следующие виды переломов альвеолярного отростка:
• Частичный перелом. На рентгенограмме определяют нарушение целостности только внешней компактной пластинки.
• Неполный перелом. Диагностируют повреждение всех слоев костной ткани. Смещения фрагментов нет.
• Полный перелом. При расшифровке рентгенограммы выявляют аркообразное просветление костной ткани (две вертикальные линии соединены горизонтальной).
• Оскольчатый перелом. Состоит из нескольких отломков, пересекающихся в разных направлениях.
• Перелом с дефектом кости. Наблюдается полный отрыв поврежденного участка костной ткани.
Переломы альвеолярного отростка разделяют также на переломы без смещения и со смещением.
Диагностика
Диагностика перелома альвеолярного отростка включает сбор жалоб, физикальный осмотр, рентгенографическое исследование. В ходе клинического обследования врач-стоматолог выявляет припухлость мягких тканей, нарушение целостности кожных покровов приротовой зоны. Открывание рта затруднено. На красной кайме губ, а также на слизистой полости рта определяют ушибленно-рваные раны. Прикус нарушен. Могут наблюдаться полные и частичные вывихи зубов, сопровождающиеся кровотечением. Отмечается патологическая подвижность зубов поврежденного фрагмента кости. Вертикальная перкуссия зубов сместившегося участка, а также тех, которые граничат с линией перелома, положительная.
Пальпаторное исследование при переломе альвеолярного отростка является высокоинформативным. За счет выявления подвижных точек при смещении поврежденного фрагмента в сагиттальной и трансверзальной плоскостях удается клинически воспроизвести линию перелома. Надавливание на альвеолярный отросток сопровождается болезненностью. Симптом нагрузки положительный. Решающими при постановке диагноза «перелом альвеолярного отростка» являются результаты рентгенографии. У пациентов с повреждением альвеолярной части на снимке выявляют просветление костной ткани с неровными границами, по форме, напоминающее арку. В связи с более плотной структурой костной ткани перелом альвеолярного отростка нижней челюсти имеет более четкие контуры. При проведении компьютерной томографии наряду с нарушением целостности кости удается определить расположение раневого канала в мягких тканях, наличие и точную локализацию гематомы.
ЭОД используют для определения состояния пульпы зубов поврежденного фрагмента. Диагностику проводят дважды. При первом исследовании показатели чувствительности пульпы, как правило, снижены. Повторное обследование в динамике через 2 недели помогает определить дальнейшую тактику стоматолога, так как жизнеспособность пульпы может восстановиться. В норме ЭОД 6 мкА, значение в диапазоне 20-100 мкА говорит о пульпите, показатели ЭОД 100 мкА и выше сигнализируют о некрозе пульпы, развитии периодонтита.
Перелом альвеолярного отростка необходимо дифференцировать с травмами мягких тканей и с другими переломами костей челюстно-лицевой области. Клиническое обследование проводит челюстно-лицевой хирург.
Лечение
Лечение перелома альвеолярного отростка включает устранение болевого синдрома, антисептическую обработку поврежденных тканей, ручную репозицию отломков, иммобилизацию. С целью обезболивания выполняют проводниковую анестезию. При переломе альвеолярного отростка со смещением производят ревизию раны, сглаживают острые края кости и ушивают слизистую наглухо или закрывают костную рану йодоформной повязкой.
Сместившийся фрагмент устанавливают в правильном положении под контролем окклюзионных соотношений. Для иммобилизации чаще всего используют гладкую шину-скобу, изготовленную из алюминиевой проволоки. Ее изгибают со щечной поверхности зубов. При условии отсутствия деструктивных периапикальных изменений костной ткани и патологической подвижности зубов неповрежденного участка шину фиксируют к 3 зубам по обе стороны от линии перелома альвеолярного отростка. Одночелюстную скобу устанавливают за счет адгезивных систем и светоотверждаемого композиционного материала или с помощью металлических лигатур, которые необходимо менять каждую неделю.
Если при переломе альвеолярного отростка в участке моляров есть только одна опора для фиксации шины, количество устойчивых зубов увеличивают до 5. Для достижения более стойкой иммобилизации используют подбородочную пращу. В случае вколоченного вывиха переднего отдела верхней челюсти применяют одночелюстную стальную скобу, которую привязывают лигатурами к здоровым зубам. Сместившийся фрагмент соединяют с шиной эластичными резинками. Если при переломе альвеолярного отростка в опорных участках зубы отсутствуют, изготавливают шину из быстротвердеющей пластмассы. В первые дни назначают антибиотикотерапию, гипотермию. В качестве препаратов для проведения антисептической обработки используют отвары трав, препараты на основе хлоргексидина биглюконата.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Диагностика
- Дифференциальная диагностика
- Лечение
Названия
Название: Перелом корня зуба.
Перелом корня зуба
Описание
Перелом корня зуба. Травматическое повреждение зуба, сопровождающееся нарушением целостности его корня. Пациенты жалуются на усиление болезненности в участке поврежденного зуба при жевании, откусывании пищи. В ходе обследования выявляют отечную гиперемированную слизистую. Вертикальная перкуссия при переломе корня зуба положительная. Может наблюдаться патологическая подвижность зубов 1, 2 или 3 степени. Диагноз «перелом корня зуба» ставят, исходя из жалоб пациента, собранного анамнеза, данных клинического осмотра, результатов рентгенографии и ЭОД. Выбор тактики лечения зависит от возраста больного, состояния его иммунной системы, уровня и направления линии перелома.
Дополнительные факты
Перелом корня зуба – патологическое состояние, возникающее при нарушении целостности корня. В детском возрасте перелом корня зуба диагностируют крайне редко (0,5%). У взрослых травмы зубов, сочетанные с разломом корня, выявляют в 2 % случаев. Основную группу пациентов составляют люди в возрасте от 40-45 до 50 лет. У 4% больных перелому корня предшествует ранее проведенное эндодонтическое лечение каналов. Чаще встречаются горизонтальные переломы корня зуба с локализацией костного дефекта в участке между средней третью и верхушкой резцов. Разлом корней больших и малых коренных зубов в 80% случаев является продольным, при этом только у 10 % обследованных диагностируется неполный перелом корня зуба. Свищевой ход формируется в каждого 10 пациента, обратившегося в стоматологию. Смещение отломков зафиксировано в 3% случаев.
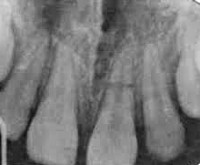
Перелом корня зуба
Причины
Перелом корня зуба возникает вследствие травматических повреждений (травм зубов) при падении, ударе в лицо. Линия перелома обычно проходит на уровне средней трети верхних резцов. Очень часто повреждение корней диагностируют при переломах альвеолярного отростка и тела верхнечелюстной кости, при этом перелом корня зуба практически всегда сочетается с разрывом периодонтального связочного аппарата.
Перелом корня зуба может возникнуть при проведении стоматологических манипуляций на этапе расширения корневых каналов или в момент установки штифта. Приложение чрезмерного усилия ведет к нарушению целостности истонченных стенок корня в продольном направлении. Также частой причиной перелома корня зуба является несоблюдение протокола лечения: восстановление коронковой части светоотверждаемым материалом при наличии прямых показаний к протезированию, использование консольных конструкций, мостовидных протезов большой протяженности промежуточной части.
Чрезмерное расширение каналов, их агрессивная механическая обработка, неравномерное распределение жевательного давления – все эти факторы в разы повышают риск возникновения перелома корня зуба. Травмирующее давление может передаваться на корень не только перпендикулярно, но и параллельно его продольной оси. При прямых ударах перелом корня зуба сочетается с повреждением альвеолярного отростка. Вертикальные силы развиваются вследствие воздействия зубов-антагонистов в момент смыкания зубных рядов при условии наличия очагов жевательной перегрузки.
Классификация
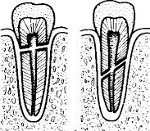
В зависимости от направления линии повреждения переломы корня разделяют на 4 группы:
• Поперечные. Линия разлома проходит параллельно жевательной поверхности. На рентгенограмме удается рассмотреть 1-2 полоски просветления, соответствующие уровню повреждения.
• Вертикальные. Фрагменты, образовавшиеся при переломе корня зуба, параллельны продольной оси. Зачастую вертикальные переломы сочетаются с повреждением коронки.
• Косые. Разлом корня проходит под углом к оси зуба в щечно-оральном или медио-дистальном направлении.
• Оскольчатые. Характеризуются образованием нескольких линий перелома, пересекающихся между собой в разных направлениях.
По локализации различают апикальный, срединный и пришеечный переломы корня зуба.
Диагностика
Диагностика перелома корня включает сбор жалоб, клинический осмотр, ЭОД. Решающими при постановке диагноза являются результаты рентгенологического исследования. Как правило, среди основных причин разлома корня пациенты указывают травматические повреждения. Патогномоничных симптомов при переломе корня зуба нет. В ходе физикального обследования врач-стоматолог выявляет ряд неспецифических признаков: припухлость слизистой в зоне перелома, положительную вертикальную перкуссию, патологическую подвижность поврежденных зубов, разрушение зубоэпителиального соединения, наличие пародонтальных карманов. При переломе корня коронковая часть зуба может частично или полностью отсутствовать. При вертикальном разломе корня линия перелома проходит через две аппроксимальные и жевательную поверхности или в вестибуло-оральном направлении. Отломанные фрагменты подвижны.
При косых медио-дистальных переломах корня зуба, а также в случае, когда линии перелома перпендикулярны рентгеновскому лучу, обнаружить разлом корня с помощью прицельной рентгенологической диагностики довольно сложно. Для уточнения характера патологии проводят КТ. При горизонтальных, вертикальных вестибуло-оральных переломах корня зуба на рентгенограммах выявляют расширение периодонтальной щели. Зона разрежения костной ткани в виде тонкой полоски просветления проходит в участке повреждения. При позднем обращении пациентов рентгенографически в проекции перелома корня зуба определяют участок деструкции кости с нечеткими контурами, наблюдаются признаки резорбции корня. Прицельную рентгенографию проводят дважды: в момент травмы и через неделю.
Результаты ЭОД свидетельствуют о состоянии пульпы. Чтобы получить наиболее достоверные данные, исследование выполняют несколько раз. Сразу после повреждения показатели жизнеспособности пульпы, как правило, снижены (значение в диапазоне от 100 мкА и выше). Со временем витальность пульпы может восстановиться.
Дифференциальная диагностика
Дифференцировать перелом корня зуба необходимо с ушибом и вывихом зуба, переломом альвеолярной пластинки. Обследование проводят стоматолог-терапевт и стоматолог-хирург.
Лечение
Тактика врача при переломе корня определяется характером и локализацией повреждения, возрастом пациента, уровнем смещения фрагментов. При выявлении поперечного перелома апикальной трети с нарушением витальности пульпы проводят экстирпацию коронковой и корневой пульпы, медикаментозную и механическую обработку каналов с последующим их пломбированием временной кальцийсодержащей пастой. После обтурации корневых каналов методом латеральной или вертикальной конденсации гуттаперчи производят хирургическое вмешательство, цель которого при переломе корня зуба заключается в удалении отломанного апикального фрагмента. При сохранении витальности пульпы показана иммобилизация зуба специальной каппой или проволочной шиной, зафиксированной к 2 интактным зубам по обе стороны от поврежденного с помощью жидкого фотополимерного материала.
Если при поперечно-срединном переломе корня необратимых изменений в пульпе не наблюдается, чтобы обеспечить необходимые условия для сращения фрагментов, применяют каппу, стекловолоконную или проволочно-композитную шины. В случае выявления признаков нежизнеспособности пульпы терапия перелома корня зуба включает этап эндодонтического лечения, установку штифта с репозицией, фиксацией, иммобилизацией отломков. При вертикальном или косом переломе однокорневые зубы подлежат удалению. В случае разлома одного из корней моляров или премоляров выполняют зубосохраняющие операции. При гемисекции зуба через жевательную поверхность по бифуркации в щечно-оральном направлении бором разрезают коронку. Поврежденный корень удаляют. Сохранившийся здоровый корень используют в качестве опоры при протезировании. Выявление разлома корня временного зуба является прямым показанием к его удалению.
При своевременном обращении пациента и квалифицированно спланированном лечении горизонтального перелома корня зуба средней или апикальной трети прогноз благоприятный. Сохранение жизнеспособности пульпы повышает вероятность заживления перелома, так как именно витальная пульпа способствует формированию твердых тканей в эндодонте. При горизонтальном пришеечном переломе корня зуба прогноз неблагоприятный. Все временные, а также постоянные однокорневые зубы с косыми, продольными, оскольчатыми переломами корня подлежат удалению, так как в динамике сращения фрагментов не происходит, у пациентов наблюдается резорбция корней с признаками хронического воспалительного процесса.
Источник
