Перелом зубовидного отростка аксиса
| Перелом зубовидного отростка | |
|---|---|
| Спиральная компьютерная томограмма перелома основания зубовидного отростка (тип II) со смещением | |
| МКБ-10 | S12.112.1 |
| МКБ-9 | 805.02805.02 |
Перелом зубовидного отростка — перелом зубовидного отростка II шейного позвонка. Может возникать при дорожно-транспортных происшествиях, либо при падении[1].
Механизм возникновения[править | править код]
Точный механизм переломов зубовидного отростка остаётся невыясненным. По всей видимости он включает в себя элементы сгибания, разгибания и ротации[2].
Классификация[править | править код]
Общепризнанной является классификация предложенная L. D. Anderson и R. T. D`Alonzo в 1974 году[3]. Она предполагает выделение трёх типов переломов зубовидного отростка[2].
- Тип I характеризуется наличием линии перелома на верхушке зуба. Встречается редко, в около 5 % случаев всех переломов данного анатомического образования[2].
- При типе II (более 60 %) линия перелома расположена на границе зубовидного отростка и тела позвонка[2].
- Тип III (около 30 %) предполагает отрыв зубовидного отростка вместе с частью тела эпистрофея[2].
Также достаточно информативной является классификация по А. А. Луцику, Н. К. Раткину и Н. М. Никитину 1998 года[4]:
1. Переломы через основание зуба:
а) без смещения;
б) со смещением:
— кпереди;
— кзади;
— под углом
2. Переломы шейки зубовидного отростка:
а) без смещения;
б) со смещением:
— кпереди;
— кзади;
— кнаружи;
— под углом;
— с диастазом
3. Переломы верхушки зубовидного отростка
4. Переломы через рудиментарный диск — остеоэпифизеолизы.
Клиническая симптоматика[править | править код]
Большинство пострадавших предъявляют жалобы на боль в шее и невозможность движений головы. Характерно ощущение обособленности головы от позвоночника. Многие придерживают голову во время ходьбы руками, чтобы исключить непроизвольные движения. Клинические симптомы могут варьировать от квадриплегии и вовлечения в процесс дыхательных центров продолговатого мозга до незначительных чувствительных и двигательных расстройств[2][4]. Особенностью переломов зубовидного отростка является возникновение в ряде случаев указанных симптомов в поздние сроки после травмы[4].
Диагностика[править | править код]
Диагностика заболевания включает наличие клинической симптоматики, данных пальпации, рентгенографии в 2-х проекциях (боковой и прямой через открытый рот) и компьютерной томографии. На снимках могут определяться линия перелома, наличие смещения, а также увеличение тени превертебральной ткани на уровне переднего бугорка атланта[4].
Лечение[править | править код]
Лечение может быть либо консервативным, либо оперативным. Переломы типа I требуют иммобилизации с помощью шейного воротника в течение 6-8 недель[5]. При переломах типа II могут применяться шейные ортезы Halo, либо проведение винтов, которые обеспечивают фиксацию отломка. Показано, что наиболее эффективными в контексте стабилизации отломков являются ранние операции. Затягивание проведения операции приводит к значительному уменьшению её эффективности, то есть формирования спондилодеза[6].
Примечания[править | править код]
- ↑ Omeis I., Duggal N., Rubano J. et al. Surgical treatment of C2 fractures in the elderly: a multicenter retrospective analysis // J Spinal Disord Tech. — 2009. — Vol. 22, № 2. — P. 91—95. — PMID 19342929.
- ↑ 1 2 3 4 5 6 Boyarsky I. C2 Fractures • Common C2 Fractures (англ.). Medscape (18 December 2014). Дата обращения 2 июля 2015.
- ↑ Anderson L. D., D`Alonzo R. T. Fractures of the odontoid process of the axis // J Bone Joint Surg Am. — 1974. — Vol. 56. — P. 1663—1674. — PMID 4434035.
- ↑ 1 2 3 4 Полищук Н. Е., Луцик А. А., Раткин И. К., Никитин М. Н. Часть II. Повреждения позвоночника и спинного мозга. Глава 1. Повреждения краниовертебральной области // Повреждения позвоночника и спинного мозга / Под ред. Н. Е. Полищука, Н. А. Коржа, В. Я. Фищенко. — К.: КНИГА плюс, 2001.
- ↑ Boyarsky I. C2 Fractures • Treatment & Management (англ.). Medscape (18 December 2014). Дата обращения 2 июля 2015.
- ↑ Cho D. C., Sung J. K. Analysis of risk factors associated with fusion failure after anterior odontoid screw fixation (англ.) // Spine. — 2012. — Vol. 37. — P. 30—34. — PMID 21228750.
Литература[править | править код]
- Кассар-Пулличино В. Н., Имхоф Х. Спинальная травма в свете диагностических изображений. — М.: МЕДпресс-информ, 2009. — 264 с. — ISBN 5-98322-530-8.
- Луцик А. А., Раткин И. К., Никитин М. Н. Краниовертебральные повреждения и заболевания. — Новосибирск: Издатель, 1998. — 557 с. — ISBN 588399-003-7.
Источник
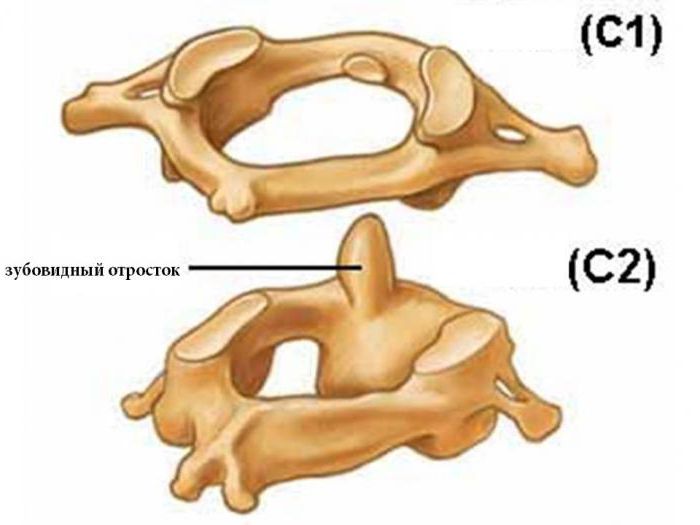
Немногие знают, где находится зубовидный отросток.
У большинства позвонков имеется по семь отростков: остистый, четыре суставных и два поперечных. Но в шейном отделе позвоночника находится позвонок с особым строением. У него на один отросток больше, чем у всех остальных. Это второй шейный позвонок. Его восьмой отросток направлен вверх.
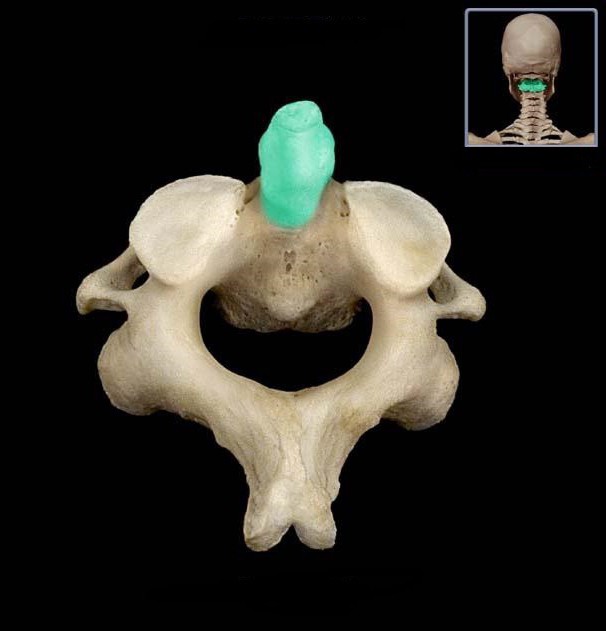
Анатомическое расположение
Зубовидный отросток сочленен с первым шейным позвонком, называющимся «атлантом», потому что он держит на себе основание черепа. Между этими позвонками имеется подвижное сочленение. Его медицинское название — атланто-аксиальное. Образно выражаясь, кольцо первого шейного позвонка надето на зубовидный отросток его нижнего соседа. Именно поэтому шея человека такая подвижная. Практически 70 процентов объема всех поворотов головы происходит в этом сочленении. А зубовидный отросток — это точка вращения нашей шеи.
Чем обусловлено возникновение?
Возникновение зубовидного отростка обусловлено эволюционными причинами, ведь человеку (как и ряду других позвоночных) для выживания необходим был быстрый и полный обзор пространства вокруг себя. Однако атланто-аксиальное сочленение является очень уязвимым. Где присутствует большая степень подвижности — там есть и риск патологических смещений, переломов, гипермобильности. Данный сустав окружен крепким связочным аппаратом, обеспечивающим укрепление зубовидного отростка позвонка при совершении физиологически нормальных движений. Но длительное или резкое давление, превышающее нормальное, может привести к нарушению его целостности.
Чем чреваты проблемы со вторым шейным позвонком?
При переломах второго шейного позвонка, если не произошло смещения отростка, симптомы данной патологии неочевидны, а иногда и вовсе отсутствуют. Примерно половина данных переломов проходит незамеченными в остром периоде, и почти треть диагностируется лишь спустя два-три месяца, а иногда проходят и годы, прежде чем данный перелом у пациента будет установлен. Медики утверждают, что даже рентгенография верхнего шейного отдела позвоночника весьма проблематична, так как на первый и второй позвонки наслаиваются изображения других костных структур.

Однако это весьма значительная травма, при которой часто происходит смещение зубовидного отростка и атланта вместе с черепом по направлению к позвоночному каналу. А это приводит к нарастающим проблемам с двигательной активностью, к формированию у пациента краниоспинального синдрома, порой с летальным исходом.
При асимметрии зубовидного отростка С2 очень часто у пациентов бывают головные боли, которые могут длиться долгое время.
Статистика
Около 20 процентов переломов зубовидного отростка осложняются повреждением целостности спинного мозга, и примерно семь процентов приводят к наихудшему исходу — смерти пациента. При этом около 8-15 процентов всех переломов шейного отдела относятся именно к этому типу. Группы риска — это дети до восьми лет и пожилые люди старше семидесяти.
Повреждения зубовидного отростка настолько серьезны по своим последствиям, что медики рассматривают всех пациентов с подозрением на оные в качестве тех, у кого перелом уже установлен. То есть им иммобилизируют шейный отдел и в нейтральном положении доставляют в вертебрологический центр скорой помощи (либо другое медучреждение, где есть нейрохирургический или травматологический отдел).

Типы переломов
Благодаря компьютерной томографии сегодня у медиков есть возможность точно определить, к какому из нижеперечисленных типов можно отнести перелом зубовидного отростка позвонка:
- Первый тип — в этом случае происходит косой перелом верхушки зубного отростка в месте прикрепления к нему крыловидной связки. Он считается очень редким.
- Второй тип — при нем линия излома пересекает самую узкую часть «зуба», т. е. место сочленения зубного отростка и позвонка. При этом теряется стабильность сочленения аксиса и атланта. А оскольчатые переломы данного типа значительно осложняют процесс лечения.
- Третий тип. Здесь линия перелома проходит по самому позвонку, начинаясь от основания зубного отростка. Стабильность сочленения здесь тоже нарушена.
Клиническая картина переломов второго шейного позвонка
При данных переломах клиническая картина очень широка: от незначительной боли при поворотах головы и до моментального летального исхода. Если произошел перелом без или с незначительным смещением, то пациент может испытывать незначительную боль в верхнем отделе шеи, которая немного возрастает при поворотах головы. Так бывает и при асимметрии зубовидного отростка.
Также могут присутствовать быстро пропадающие болевые ощущения при глотании, подвижность шеи может быть несколько ограничена. Боль может возникать и при широком открывании челюстей. Кроме того, все эти ощущения могут быстро пройти, и пациент начинает вести себя как обычно. Но медики предупреждают, что кажущееся благополучие при этом переломе опасно для жизни. Достаточно неосторожного шага, внезапного толчка и т. д. — и произойдет вторичное смещение сломанного зубного отростка, смещение верхнего шейного позвонка и сдавливание спинного мозга. И тогда уже симптоматика будет остро выраженной, вплоть до потери сознания.
Если произошло значительное смещение зубного отростка по второму типу, то возможны симптомы сдавленного спинного либо продолговатого мозга, передавленных позвоночных артерий. Это может быть тетрапарез, слабость либо онемение конечностей, расстройство чувствительности, нарушение функций тазовых или дыхательных органов. К ним могут присоединиться такие симптомы, как нарушенная речь, расстройство глотательных движений, затрудненность открывания рта и нарушения вкусовых ощущений. К тяжелым симптомам, характерным для повреждения спинного мозга, относятся нарушение дыхания или развитие крестообразного паралича.
Что характерно?
Для подобных переломов зубовидного отростка (фото представлено ниже) характерны так называемые поздние спинномозговые расстройства, развивающиеся вследствие сдавливания спинного мозга задней частью верхнего шейного позвонка при продолжающемся смещении зубовидного отростка в результате вторичных его сдвигов.
При переломе зубовидного отростка без его смещения отсроченная клиническая картина (когда не последовало вовремя установленного диагноза вследствие того, что пациент не обратился к врачу) может заключаться в ноющих болях в затылке либо верхней части шеи. Эти боли развиваются при движении и затихают в покое. Затрудненность движения шеей, головокружения, онемение лица. Больной разворачивается всем корпусом, чтобы посмотреть по сторонам.
Но так может проявляться и подвывих зубовидного отростка.
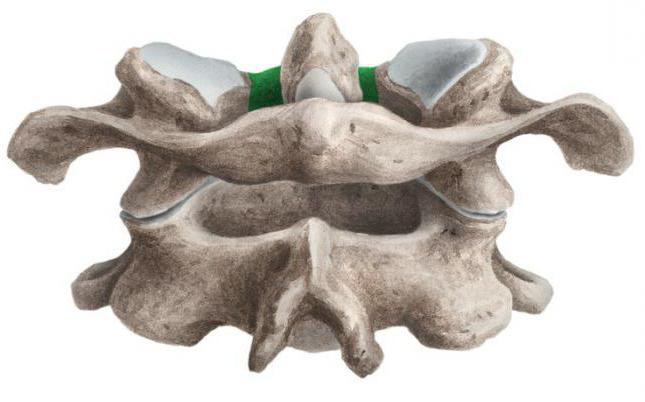
Диагностика перелома
Диагностика всех повреждений, локализующихся в верхнешейном отделе, проводится по строгой схеме. Если нет возможности провести немедленную компьютерную томографию шейного отдела позвоночника, пациента направляют на рентгенограмму данной области в боковой проекции через открытый рот. Также это исследование могут провести в положении сгибания либо разгибания шеи. Так как движения шеей при подозрении на подобный перелом являются потенциально опасными для пациента, эти исследования необходимо проводить под наблюдением врача и не превышать пределы, в которых больной имеет возможность согнуть либо разогнуть шею.
Актуально проведение рентгенограммы в согнутом и разогнутом положении в особенности для застарелых переломов, так как при прямом положении шеи соотношение позвонков на снимках, скорее всего, будет нормальным.
Если, несмотря на данные манипуляции, диагностика затруднена, медики прибегают к фронтальной и сагиттальной зонографии или аксиальной компьютерной томографии. Это особые исследования, помогающие повысить точность изображений, необходимых для диагностики участков позвоночника.
Лечение перелома
В остром периоде децентрации зубовидного отростка в верхней части шейного отдела позвоночника зачастую включают в себя иммобилизацию, т. е. обездвиживание шеи пациента. Картина лечения зависит от типа травмы. В целом надо помнить, что очень опасными здесь являются манипуляции, подразумевающие наклон головы пациента вперед, так как это может привести к травматизации спинного мозга. В целом лечение подразумевает устранение смещения позвонков и стабилизацию сочленения.
Так, при травме, произошедшей вследствие ныряния вниз головой или падения на голову тяжелого предмета, накладывается гипсовая повязка, которую больной носит около шести месяцев. Сращение происходит медленно. Также пациенту назначается терапия аппаратом «Гало» в течение трех-четырех месяцев.
Также при переломах зубовидного отростка без смещения используется вытяжение на петле Глиссона в течение одного или полутора месяцев, после чего накладывается торакокраниальный гипсовый корсет, который необходимо носить от 4 до 6 месяцев.
При травматическом спондилолистезе второго шейного позвонка, который называется переломом палача, используется скелетное вытяжение в положении экстензии (т. е. вытяжении позвоночника) в течение трех недель, после чего пациенту делается торакокраниальный гипсовый корсет на три месяца. Здесь также используется аппарат «Гало» периодом до четырех месяцев.
Профилактика травм шеи
Избежать переломов верхних шейных позвонков помогут общие рекомендации, которые подойдут в целом для предупреждения травм шеи. Прежде всего это выполнение требований и правил техники безопасности. Также, отдыхая на природе, ни в коем случае нельзя вниз головой нырять в водоемы, а также купаться в нетрезвом состоянии.
Часто переломы двух верхних позвонков случаются при ДТП, поэтому профилактикой в данном случае будет четкое соблюдение правил дорожного движения, проверка автомобиля на предмет технической исправности, наличие подушек безопасности и т. д.
Доврачебная помощь при подозрении на перелом второго шейного позвонка
К сожалению, данный вид травмы происходит всегда внезапно. Как мы уже упоминали, такой перелом может остаться незамеченным, а может и сразу проявиться в самом серьезном виде. Это может быть ДТП, несчастный случай при отдыхе на природе, ушиб головой при падении пожилого человека. Часто пострадавшему требуется доврачебная помощь, чтобы оказаться в безопасном положении и дождаться приезда скорой помощи.
Виды несчастных случаев
В целом все несчастные случаи с повреждениями шеи могут подразделяться на ранения, травмирование межпозвоночных дисков, переломовывихи, вывихи, растяжения и ушибы. Но главный момент заключается в том, что все травмы шеи чрезвычайно опасны, поэтому до приезда врача нельзя допускать движений шеи, так как при наличии переломов позвонков может травмироваться спинной мозг.
Естественно, окружающие не могут установить характер травмы пострадавшего. Поэтому действовать надо согласно строгим правилам доврачебной помощи для этих случаев. Необходимо срочно вызвать скорую помощь — больной должен в срочном порядке быть доставлен в больницу для диагностики и лечения.
При любых травмах шейного отдела позвоночника первым делом нужно обеспечить покой с помощью обездвиживания шейного отдела. Если опасности для пострадавшего нет и он находится в горизонтальном положении, то лучше не двигать его и даже пресекать его попытки подняться. При наличии открытых ран шейного отдела их нужно промыть и наложить асептическую повязку, если есть такая возможность (например, аптечка в машине).
Что еще относят к доврачебной помощи?
Также к доврачебной помощи при травмах зубовидного отростка относится срочная профилактика столбняка и введение препаратов, снижающих симптомы шокового состояния пострадавшего. После приезда скорой помощи бригада медиков обследует и транспортирует больного в положении лежа на ровном щите. На шейный отдел будет наложена специальная шина или же сотрудники скорой помощи проведут шинирование от области темени к каждому из плечей пациента. Любые передвижения тела пострадавшего в этом случае производятся максимально осторожно, чтобы не допустить возможного травмирования спинного мозга. Такой пациент будет госпитализирован и обследован в самом срочном порядке.
Источник
Перелом зубовидного отростка
Одним из частых видов повреждения является перелом
зубовидного отростка.
Имеется особенность кровоснабжения зубовидного отростка,
которая определяет тактику при различных видах его переломов. Зубовидный
отросток, так же как и ладьевидная кость, расположенная в лучезапястном суставе,
имеет конечный тип кровоснабжения, т.е. сосуды, переходя из тела
CII через основание зуба, не встречают себе
подкрепления, и при переломах, проходящих через основание зуба, его верхушка, да
и весь отросток лишен питания, отсюда большая вероятность несращения переломов и
необходимость длительной иммобилизации с целью реваскуляризации зубовидного
отростка.
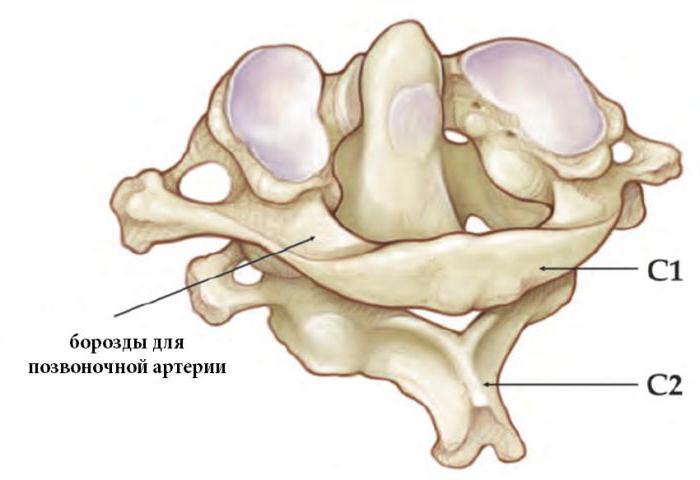
Различают три типа переломов зубовидного отростка (рис.
43). Точный механизм их неизвестен. В повреждении такого вида участвуют
горизонтальное смещение, чрезмерное сгибание, разгибание, наклоны в стороны и их
комбинации.
Рис. 43. Три
типа перелома зубовидного отростка: А — первый тип, Б — второй тип, В — третий
тип.
Больные жалуются на боль в затылке или под ним, они не
мотуг или не хотят находиться в вертикальном положении, не поддерживая голову
руками. Неврологические расстройства, обычно с частичным нарушением проводимости
спинного мозга, подвергаются регрессу при правильно выбранном способе лечения.
I тип — отрывной перелом верхушки зуба в месте
прикрепления действенной связки зуба. Считается стабильным видом повреждения,
даже если имеет место атланто-окципитальный вывих. Несмотря на возможность
асептического некроза и несращения не требует оперативного вмешательства.
Диагноз ставится на основании рентгенографии через рот. Лечение с помощью
иммобилизации в воротнике или головодержателе до 4 недель — до стихания болевого
синдрома.
II тип — поперечный перелом основания зуба. При этом
может быть смещение отломка кпереди или кзади, что является причиной
нестабильности и неврологических расстройств, и этот вид повреждений еще можно
назвать трансдентальным вывихом CI.
Установить перелом зубовидного отростка
II типа со смещением не трудно, он диагностируется как на прямой, так и
на боковой рентгенограммах.
Перелом же без смещения иногда обнаружить очень трудно. На
боковой спондилограмме в остром периоде травмы обязательно имеется утолщение
превертебральных тканей за счет гематомы, в прямой проекции через рот можно
увидеть линию перелома, хотя иногда она и не видна, поскольку перекрывается
наложением передней дуги атланта. При достаточно четкой клинике следует
повторить рентгенограмму через рот незначительно изменив направление луча, чтобы
удалить это наложение.
Иногда в свежих случаях перелома II типа без смещения
рентгенодиагностика не помогает, клиническая картина смазана, больной жалуется
только на боли в шее при движениях. В этих случаях для уточнения диагноза
следует повторить спондилографию через 2-3 недели; линия перелома становится
отчетливой, поскольку происходит резорбция кости вокруг него. Естественно, что
больному с подозрением на перелом зубовидного отростка следует наложить внешнюю
иммобилизацию.
Функциональные рентгенограммы со сгибанием и разгибанием
при переломах зубовидного отростка противопоказаны, т.к. смещение зуба при этом
может оказаться фатальным.
Точно поставить диагноз перелома зубовидного отростка
необходимо потому, что в 37% наблюдений, по данным Anderson et D’Torso, переломы
II типа не срастаются. А при несросшихся переломах
зубовидного отростка больных необходимо оперировать.
Консервативному лечению подвергаются все случаи свежих
переломов зубовидного отростка без смещения, а также со смещением, после того,
как с помощью скелетного вытяжения или вытяжения за петлю Глиссона с грузами в
4,5 кг удается его устранить. Накладывается торакокраниальная гипсовая повязка
или аппарат типа Halo сроком на 6 месяцев. Это минимальный срок, при котором
следует производить рентгенографический контроль. Если линия перелома
сохраняется, то иммобилизацию продлевают до 10-12 месяцев. Несращение перелома
зависит от нескольких факторов: от величины изначального смещения (свыше 5 мм —
большая вероятность несращения); от адекватности репозиции; от возраста больного
и эффективности иммобилизации.
Отсутствие сращения перелома зубовидного отростка
II типа — показание к оперативному вмешательству.
При неустраненном смещении зубовидного отростка тактика
зависит от вида дислокации зубовидного отростка. При смещении зубовидного
отростка кпереди с большим смещением компрессия спинного мозга двойная (рис. 37
б, в). Спереди на него давит тело аксиса, сзади — задняя дуга атланта. При
смещении зубовидного отростка кзади (рис. 37 г), именно он оказывает давление на
спинной мозг.
В этих случаях производится двухэтапное вмешательство. На
первом этапе при грубых передних дислокациях зубовидного отростка удаляется
задняя дуга атланта и задний край большого затылочного отверстия, производится
окципитоспондилодез. Вторым этапом удаляется тело аксиса и зубовидный отросток,
которые заменяются аллотрансплантатом.
При смещении зубовидного отростка кзади на первом этапе
производится один из видов окципитоспондилодеза, а вторым этапом — либо удаление
зубовидного отростка, либо замена его на ауто- или аллотрансплантат.
Второй этап выполняется трансфарингеальным доступом по Fang
H., Ong G. (1962) (рис.44).
Рис. 44. Схема
этапов операции доступом через рот: а — разрез по слизистой задней стенки
глотки, б — удаление с помощью бора фрагментов зубовидного отростка и тела
аксиса, оказывающих давление на спинной мозг, в — спондилодез
аутотрансплантатом, г — ушивание раны слизистой кетгутом.
III тип — перелом зубовидного отростка ниже его
основания, причем, линия перелома может проходить через один или оба верхних
суставных отростка CII. Фрагмент может смещаться или
нет. В последнем случае перелом стабилен и, как правило, хорошо срастается при
создании адекватной внешней иммобилизации сроками до 3—4 месяцев.
При переломе зубовидного отростка III типа со смещением
тактика такая же, как при II типе, т.е.
предпринимаются попытки устранить смещение либо путем выгяжения за теменные
бугры, либо на петле Глиссона. При успешном завершении этого приема —
иммобилизация с теми же сроками. При отсутствии эффекта от вправления и
имеющихся признаков компрессии спинного мозга — операция трансфарингеальным
доступом.
Перелом тела аксиса
Перелом тела аксиса также разделяется на три типа:
I тип — перелом, проходящий через ножку позвонка с
одной или с обеих сторон. Механизм этого повреждения в чрезмерном разгибании и
компрессии, результатом чего является перелом ножки дуги, или истмуса,
расположенного между суставным отростком и телом аксиса. При одностороннем
повреждении или двустороннем без смещения или с очень незначительным смещением —
ситуации стабильные, лечение проводится с помощью внешней иммобилизации сроками
до 4 месяцев.
II тип — при наличии смещения кпереди свыше 3 мм, в
процесс разрушения включаются передняя и задняя продольные связки. При этом
появляется некоторая деформация позвоночного канала — аксис изгибается кзади.
Ситуация потенциально нестабильная. Нельзя производить функциональную
рентгенографию позвоночника. В лечебный прием следует включить наложение внешней
иммобилизации с коррекцией положения — придать шейному отделу выпрямленное
положение. Как правило, наступает сращение в сроки до 4 месяцев.
III тип — травматический спондилолистез аксиса,
перелом палача. Механизм повреждения аналогичен II типу, но сила повреждения
значительно выше. Линия перелома идет под прямым углом: вертикально через
симметричные отделы ножек дуг CII, затем
поворачивается горизонтально и продолжается кпереди через межпозвонковый диск
CII-III.
Происходит полное отделение тела аксиса от его дуги и тела
нижележащего позвонка. Ничем не удерживаемое тело аксиса вместе с атлантом и
черепом смещается кпереди (рис.45). Дужка остается на месте. Происходит как бы
травматическая декомпрессия спинного мозга на этом уровне и в изолированном виде
неврологической симптоматики, как правило, не бывает.

Рис. 45. Схема
(а) и фоторентгенограмма (б) при переломе «палача».
Такая травма ранее была описана при повешении по приговору
суда, и вслед за костными повреждениями наступал разрыв спинного мозга и смерть,
поэтому этот перелом называют переломом «палача». Это повреждение часто
возникает в результате автоаварий — при резком торможении происходит сильнейший
удар лобной областью о стекло, голова резко откидывается кзади. Эти травмы могут
сопровождаться тяжелыми черепно-мозговыми повреждениями, при которых
церебральная симптоматика может доминировать над спинальной. Это крайне
нестабильное повреждение, при любом неосторожном движении задняя дуга атланта,
сместившегося кпереди, может «срезать» спинной мозг.
При поступлении такого пациента с самого начала следует
тщательно иммобилизировать даже при обследовании голову пациента, лучше всего
руками помощника или родственника. После установления диагноза несколько человек
перекладывают больного на горизонтальную кровать и осторожно накладывается
скелетное вытяжение за теменные бугры с грузами 4-6 кг на 3-4 недели, с
рентгенографическим контролем, стараясь ликвидировать смещение в первые сутки.
Затем переводят больного в гипсовую торакокраниальную повязку до 4-6 месяцев.
Рис. 46. Схема
окципитоспондилодеза при переломе «палача» (по Я.Л. Цивьяну).
При отсутствии результатов вправления, при нестабильности,
при тенденции к прогрессирующей дефомации, предпринимают окципитоспондилодез
(рис. 46) или передний спондилодез. Сроки иммобилизации после операции — 3
месяца.
>
Вывихи III — VII шейных
позвонков
<
Повреждения в нижнем
суставе головы
Перльмуттер О.А.
Травма позвоночника и спинного мозга.
Дата публикации (обновления):
03 апреля 2016 г. 14:15
.
Источник
